Зуд кожи при механической желтухе
Содержание статьи
Механическая желтуха
Механическая желтуха — желтушный синдром, связанный с нарушением выделения конъюгированного билирубина в просвет кишечника. Проявляется иктеричностью кожи, слизистых, склер, болезненностью в правой подреберной области и эпигастрии, диспепсическими явлениями, ахоличным калом и бурой мочой, холемическим кожным зудом. Диагностируется с помощью биохимического анализа крови, УЗИ гепатобилиарной системы, МСКТ брюшной полости, РХПГ. Для лечения применяется комплексная медикаментозная терапия, хирургические методы временного и постоянного восстановления тока желчи (литотрипсия, стентирование, дренирование, стомирование и др.).
Общие сведения
Синдром механической (подпеченочной, обтурационной, компрессионной, застойной) желтухи — вторичное патологическое состояние, осложняющее течение других заболеваний брюшной полости. У 20% пациентов расстройство связано с наличием желчнокаменной болезни, у 67% — с онкопатологией, у 3% — с другими причинами. До 30 лет желтушный синдром обычно вызывается холецистолитиазом, с 30 до 40 лет соотношение случаев неопухолевой и опухолевой механической желтухи составляет 1:1, после 40 лет преобладают онкологические этиологические факторы. До 82% составляют женщины, у которых холестаз возникает преимущественно на фоне ЖКБ. У мужчин чаще выявляется опухолевая обтурация (до 54% случаев).
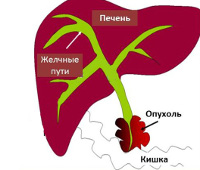
Механическая желтуха
Причины механической желтухи
Подпеченочный холестаз — полиэтиологическое синдромальное состояние, вызванное нарушением оттока желчи из печени. У большинства пациентов застой желчи обусловлен механической обтурацией, реже непроходимость желчевыводящих путей имеет динамическое (функциональное происхождение). Специалисты в сфере гастроэнтерологии, гепатологии, хирургии выделяют следующие группы причин подпеченочной желтухи:
- Аномалии развития. Нормальная экскреция желчи становится невозможной при врожденной атрезии желчевыводящих путей. Препятствиями для желчевыделения могут служить кисты общего желчного протока, дуоденальные дивертикулы, расположенные вблизи фатерова соска. Отток желчи существенно замедляется при гипоплазии желчных ходов.
- Невоспалительная патология желчных путей. Подпеченочный холестаз возникает при холангиолитиазе, осложнившем ЖКБ. Нарушение проходимости желчных путей наблюдается при обтурации большого дуоденального сосочка вколоченными камнями, его стенозе, рубцовых стриктурах желчных протоков, сдавливании холедоха кистой головки поджелудочной железы.
- Воспалительные процессы. К значительному сужению или перекрытию путей оттока желчи приводят холангит, острый холецистит, осложнившийся спаечным перипроцессом, панкреатит, острый папиллит. Во всех этих случаях физиологический отток желчи замедляется вследствие отека стенки протоков, паренхимы органов, механического сдавления спайками.
- Объемные образования. При раке головки панкреатической железы, фатерова сосочка, печеночных протоков и холедоха, папилломатозе желчных ходов создаются условия для стойкой механической обтурации желчных путей. Аналогичная ситуация возникает при расположении в воротах печени лимфом, метастатически пораженных лимфатических узлов.
У некоторых пациентов причиной подпеченочной желтухи становятся паразитарные заболевания — желчные ходы могут сдавливаться извне эхинококковыми и альвеококковыми кистами, а попадание гельминтов в просвет протоков приводит к механической обтурации. Крайне редко холестаз развивается из-за сдавления большого дуоденального соска при отеке поджелудочной железы или его закупорке слизистой пробкой, желчной «замазкой».
Патогенез
Пусковым моментом развития механической желтухи является застой желчи, связанный с отсутствием, недоразвитием желчных ходов, их сужением, обтурацией изнутри или сдавливанием извне. При холестазе наблюдается обратное всасывание связанного билирубина в лимфатическую систему, а затем в кровоток через стенки желчных ходов, сообщения между желчными капиллярами и перисинусоидальными пространствами. В результате в крови повышается содержание прямого билирубина, холестерина, возникает холемия, кожа и слизистые приобретают желтый цвет, окрашиваясь желчными пигментами.
За счет выделения водорастворимого конъюгированного билирубина почками моча приобретает характерную темную окраску («цвет пива»), в ней появляются желчные кислоты. Застой усугубляется внутрипеченочной желчной гипертензией. При достижении уровня 270 мм вод. ст. желчные капилляры расширяются, их стенки повреждаются, что способствует попаданию компонентов желчи непосредственно в кровоток. Вторичное поражение гепатоцитов сопровождается нарушением захвата и конъюгации непрямого билирубина, что приводит к увеличению его уровня в плазме. Поскольку при полной механической обтурации желчь не поступает в кишечник и не подвергается дальнейшей трансформации, в кале и моче не определяется уробилин. Из-за отсутствия стеркобилина стул становится обесцвеченным.
Симптомы механической желтухи
Основными признаками заболевания являются интенсивное желтое окрашивание кожных покровов, слизистых и склер, тупые, постепенно усиливающиеся боли в правом подреберье и эпигастральной области, диспепсические расстройства (тошнота, рвота, снижение аппетита). Патогномоничный симптом механической обструкции желчевыводящих протоков — обесцвечивание кала, сочетающееся с темной окраской мочи. У большинства больных развивается сильный кожный зуд, который не поддается медикаментозной терапии. При желтухе, связанной с воспалительными процессами в желчных протоках, может выявляться гипертермия. При опухолевой природе заболевания у пациентов наблюдается резкая потеря массы тела вплоть до кахектического состояния.
Осложнения
Угнетение дезинтоксикационной функции печени при желтухе приводит к накоплению в крови аммиака, ацетальдегидов, что проявляется в виде синдрома эндотоксемии. В результате нарушается микроциркуляция, происходят дистрофические изменения в органах, в тяжелых случаях возникает ДВС-синдром. Самое опасное осложнение механической желтухи — формирование печеночно-почечной недостаточности, которая является частой причиной смерти пациентов. Вследствие проникновения токсинов в головной мозг через гематоэнцефалический барьер формируется печеночная энцефалопатия, которая проявляется ухудшением когнитивных функций, нарушениями сознания, дискоординацией движений. Избыточное накопление желчных кислот также может приводить к изменению свойств сурфактанта и нарушениям газообмена в легких.
Диагностика
Постановка диагноза механической желтухи не представляет затруднений при наличии характерной клинической картины. Диагностический поиск направлен на оценку тяжести состояния пациента и выявление основного заболевания, которое привело к блокировке выведения желчи. План обследования включает следующие лабораторные и инструментальные методы:
- Биохимический анализ крови. Основной признак — значительное (в несколько раз) повышения уровня прямого билирубина. Также при желтухе наблюдается возрастание показателей щелочной фосфатазы и холестерина, что указывает на синдром холестаза. Иногда отмечается увеличение печеночных трансаминаз, альдолазы, лецитина, липопротеинов.
- УЗИ печени и желчного пузыря. Ультразвуковое исследование позволяет обнаружить структурные изменения печеночной паренхимы (повышение или снижение эхогенности ткани), утолщение стенки желчного пузыря, дилатацию протоков. При сонографии определяют конкременты, которые вызывают механический блок выделения желчи в кишечник.
- МСКТ органов брюшной полости. При помощи послойного исследования тонкими срезами (0,625 мм) с последующим трехфазным контрастным усилением визуализируют взаимное расположение и размеры печени, поджелудочной железы, желчного пузыря. Компьютерная томография дает возможность выявить камни и новообразования, вызывающие развитие желтухи.
- Ретроградная холангиопанкреатография. Внутривенное контрастирование желчевыводящих протоков проводится для обнаружения конкрементов, которые на холангиограмме представлены в виде теней. При наличии противопоказаний возможно выполнение чрескожной холангиографии, особо ценной при подозрении на опухолевую природу желтухи.
В клиническом анализе крови зачастую обнаруживается повышение СОЭ до 20 мм/час и умеренный лейкоцитоз, может наблюдаться снижение эритроцитов и гемоглобина. Дополнительно проводят исследование крови на альфа-фетопротеин, концентрация которого повышается при наличии злокачественного новообразования. В лабораторном анализе мочи при механической закупорке желчевыводящих путей отсутствует уробилин. При затруднениях в постановке диагноза производят лапароскопию.
Дифференциальную диагностику осуществляют с печеночной и гемолитической желтухой, врожденными ферментопатиями, сопровождающимися повышением уровня билирубина в крови (синдромом Жильбера, Дабина-Джонсона), желтушностью кожи при длительном приеме акрихина. Помимо наблюдения гастроэнтеролога или гепатолога больному рекомендован осмотр абдоминального хирурга, инфекциониста, невропатолога, гематолога, онколога, анестезиолога-реаниматолога.
Лечение механической желтухи
На первом этапе при подпеченочном холестазе назначается комплексная терапия, позволяющая ликвидировать застой желчи, купировать эндотоксикацию и стабилизировать состояние пациента. Схема медикаментозного лечения включает гепатопротекторы, аминокислоты, репаранты, анаболические средства, витаминные препараты. В более тяжелых случаях обтурационной желтухи целесообразно применение кортикостероидов, инфузионной терапии с массивным вливанием коллоидных и кристаллоидных растворов, кровезаменителей. При выраженной интоксикации рекомендованы гемосорбция, плазмаферез, гемодиализ.
Для профилактики острых гастроинтестинальных язв назначают блокаторы протонной помпы, антацидные и обволакивающие средства. При риске развития острого холангита показано введение карбапенемов, цефалоспоринов 3-4 поколения и других антибактериальных средств широкого спектра действия, способных проникать в желчь. Для экстренной декомпрессии желчных путей используют хирургические подходы:
- Малоинвазивные инструментальные вмешательства. Эффективными способами устранения включений, блокирующих желчевыделение, являются литотрипсия конкрементов желчных протоков, эндоскопическое удаление камней в сочетании с ретроградной панкреатохолангиографией и рассечением устья фатерова соска, назобилиарное дренирование при РПХГ. При наличии стриктур и стенозе применяются эндоскопические техники — стентирование холедоха, бужирование желчных протоков, баллонная дилатация сфинктера Одди. Чрескожное транспеченочное дренирование желчевыводящих ходов позволяет выполнить декомпрессию при невозможности проведения манипуляции через эндоскоп.
- Операции на билиарной системе. Показаниями для прямых хирургических вмешательств на высоте желтухи являются сочетание желтушного синдрома с острым панкреатитом, случаи механической обтурации при поражении холедоха. При сохраненной проходимости пузырного протока для отведения желчи выполняется открытая, лапароскопическая, пункционная холецистостомия. Осуществление холедохотомии обеспечивает восстановление проходимости общего желчевыводящего протока. При сложной патологии с поражением нескольких органов более эффективным методом декомпрессии желчевыводящей системы может стать наружное дренирование желчных путей по Холстеду, Керру.
После стабилизации состояния пациента для окончательного устранения предпосылок механической обтурации путей желчевыделения на втором этапе лечения патологии, осложнившейся подпеченочной желтухой, применяют хирургические методы. При обструкции камнем общего протока производят холедохолитотомию — радикальное вмешательство, позволяющее восстановить желчевыделение. Извлечению камня может предшествовать холецистэктомия, проведенная наиболее подходящим для конкретного больного способом (лапароскопическая, открытая, SILS-операция, вмешательство из мини-доступа). При локальной злокачественной неоплазии показана холецистэктомия с резекцией ложа желчного пузыря и лимфодиссекцией.
Наложение билиодигестивных анастомозов (холедоходуоденостомия, холедохоэнтеростомия, холецистогастростомия, холецистодуоденостомия, холецистоэнтеростомия) используют при опухолевых процессах и грубой рубцовой деформации желчных протоков. Объем оперативного лечения при обструктивной гепатобилиарной, гастроинтестинальной и других видах хирургической патологии выбирают с учетом соответствующих медицинских протоколов.
Прогноз и профилактика
Вероятность полного выздоровления зависит от тяжести основного заболевания и наличия интеркуррентных патологий. При своевременном лечении смертность не превышает 5%, прогноз относительно благоприятный. При вынужденном проведении оперативного вмешательства на высоте механической желтухи уровень летальности достигает 10-30%. Меры специфической профилактики не разработаны. Для предупреждения развития желтухи необходимо осуществлять раннюю диагностику и адекватную терапию состояний, которые могут вызывать механическую закупорку холедоха, фатерова соска, выполнять плановую санацию при наличии в полости желчного пузыря мелких конкрементов.
Источник
Кожный зуд, ассоциированный с холестазом
Холестаз выявляется при многих заболеваниях печени и желчевыводящих путей, которые приводят к внепеченочной билиарной обструкции и/или внутрипеченочному нарушению экскреции желчи. У части пациентов наиболее мучительным и вызывающим беспокойство симптомом, связанным с холестазом, является кожный зуд, который может иметь разную степень интенсивности, начиная от легкого, умеренного (приводящего к нарушению сна) и заканчивая тяжелым, при котором привычный ритм жизни пациентов полностью нарушается.
Патогенез кожного зуда при холестазе детально не изучен, но в настоящее время существует несколько основных гипотез, включая накопление желчных кислот и увеличение возбуждения опиоидных рецепторов [1].
Желчные кислоты
Одна из теорий предполагает увеличение уровня желчных кислот в коже пациентов с холестатическими заболеваниями, что приводит к появлению кожного зуда. Наблюдения последователей данной теории демонстрируют, что уменьшение количества желчных кислот в поверхностных слоях кожи у данной группы пациентов связано с интенсивностью зуда, хотя достоверность используемых для определения этого методов остается сомнительной [2]. Другие исследования показывают возможность того, что прием желчных кислот индуцирует и усиливает кожный зуд [3, 4].
Существуют, однако, три исследования, результаты которые не противоречат основной роли желчных кислот как причине кожного зуда:
- случайное уменьшение кожного зуда, несмотря на продолжающийся холестаз и наличие высокого уровня желчных кислот в плазме [5];
- отсутствие зуда у многих пациентов с холестазом и повышенным уровнем желчных кислот в плазме [5];
- очевидный недостаток корреляции между наличием и тяжестью кожного зуда и концентрацией желчных кислот в коже пациентов с хроническим холестазом в большинстве тщательно проведенных исследований, посвященных этой проблеме [6].
Более того, холестирамин и холестипол — препараты, используемые для лечения холестатического кожного зуда, также приводят к уменьшению зуда у пациентов с уремией и истинной полицитемией, т. е. состояниями, не связанными с задержкой солей желчных кислот.
Относительность гипотез спутывается тем, что повышенный уровень желчных кислот в плазме вследствие гепатотоксичности влияет на кожный зуд в большей степени, нежели их прямой эффект на нервные окончания [7]. Очищенные желчные кислоты повреждают мембраны гепатоцитов, позволяя содержимому клеток (большая часть которого может вызывать кожный зуд) вытекать в общий кровоток.
Эндогенные опиоиды
Все больше значения придается роли эндогенных опиоидов в патогенезе кожного холестатического зуда [8]. Назначение опиатов с агонистической активностью к опиоидным μ-рецепторам может усиливать кожный зуд у здоровых людей, предположительно за счет центрального действия. Более важно, что эндогенный уровень опиатов увеличивается (по неясному механизму) у пациентов с хроническими заболеваниями печени [9, 10], и множество исследований показывают уменьшение холестатического кожного зуда у пациентов, получающих лечение антагонистами опиоидных рецепторов [8, 11-13].
Лизофосфатидная кислота и аутотаксин
Предварительные исследования подтверждают важность роли лизофосфатидной кислоты (ЛФК) при холестатическом кожном зуде [14]. ЛФК относится к фосфолипидам, образуемым под действием аутотаксина, который отщепляет группу холина от лизофосфатидилхолина. В сравнении с контролем пациенты с холестатическим зудом имеют значимо более высокий сывороточный уровень концентрации ЛФК и активность аутотаксина. Более того, инъекции ЛФК индуцируют реакции расчесывания у мышей. Эти исследования требуют подтверждения, но указывают на потенциальную роль ингибиторов аутотаксина как вариант терапевтической стратегии.
Лечение
Вариантом выбора при кожном зуде, ассоциированном с холестазом, может быть лечение основного заболевания печени и желчевыводящих путей. При внепеченочной билиарной обструкции в случаях, при которых основная терапия невозможна, обычно билиарный дренаж весьма эффективен в прекращении кожного зуда. При внутрипеченочном холестазе в случаях, при которых основная терапия невозможна, могут быть применены некоторые медикаментозные средства, что позволяет облегчить симптомы зуда.
Достаточно сложно оценить эффективность лекарственной терапии кожного зуда в клинических исследованиях, поскольку симптомы зуда являются весьма субъективными и могут усиливаться и ослабляться спонтанно. Однако исследователи сейчас имеют современное оборудование для мониторирования активности кожного зуда, которое позволяет регистрировать интенсивность расчесывания независимо от крупных движений тела, таким образом, учитывают поведенческую методологию в клинических исследованиях зуда [15]. И все же клинические исследования в своем большинстве небольшие и используют различные шкалы для оценки зуда, поэтому ограниченно сравнимы друг с другом [16].
В легких случаях зуд может контролироваться с помощью неспецифических мероприятий, таких как теплые ванны, смягчающие и успокаивающие средства. Однако многие из этих средств часто не оказывают эффекта при умеренном и тяжелом зуде или зуде, сопровождающемся экскориациями. В таких случаях используются следующие опции лечения.
Производные желчных кислот
Холестирамин и холестипол эффективны как первая линия препаратов в лечении умеренного и тяжелого холестатического зуда на основании их благоприятного профиля безопасности и результатов клинических исследований [17]. Клинических контролируемых исследований по их применению достаточно много [16].
Эти препараты не абсорбируются и содержат основные полистерины, которые связывают анионы в просвете кишечника. Они также снижают уровень желчных кислот посредством ингибирования реабсорбции желчных кислот примерно на 90%. Тем не менее, только связывание желчных кислот, к сожалению, не может объяснить их эффект, а более мощные секвестранты желчных кислот (холесевелам) неэффективны при холестатическом зуде по сравнению с плацебо в контролируемых исследованиях [18]. Они также уменьшают зуд при нехолестатических нарушениях, таких как уремия и истинная полицитемия, подтверждая, что воздействуют и на другие механизмы зуда.
Эффективная доза холестирамина находится в интервале от 4 до 16 г/сут. Кроме этого, эффективность может быть увеличена за счет назначения дозы до и после приема пищи у пациентов с интактным желчным пузырем и повышенной секрецией зудогенных веществ, которые, возможно, накапливаются в желчном пузыре в течение ночного периода. Однако приверженность к лечению является основной проблемой использования производных желчных кислот. Эти препараты относительно неприятные на вкус, могут провоцировать запоры и усиливать абсорбцию различных лекарственных препаратов, включая дигоксин, варфарин, пропранолол и тиазидные диуретики.
Рифампицин
Некоторые результаты исследований демонстрируют уменьшение холестатического зуда на дозе от 300 до 600 мг рифампицина в сутки [16, 19, 20]. Первоначально предполагалось, что рифампицин может уменьшать зуд вследствие конкурирования с желчными кислотами за захват в печени, таким образом минимизируя токсичность желчных кислот в отношении гепатоцитов. Напротив, рифампицин может индуцировать микросомальные ферменты, что усиливает 6-альфа-гидроксиляцию и последовательно глюкуронизацию токсичных солей желчных кислот. Однако эти эффекты не подтверждены, и механизм взаимодействия остается неясным.
Хотя токсичность рифампицина не была обнаружена в этих предварительных исследованиях, следует соблюдать осторожность при использовании рифампицина при холестатических состояниях в связи с иногда возникающими гепатитами и тяжелыми идиосинкратическими реакциями [16].
Антагонисты опиоидных рецепторов
Применение антагонистов опиоидов, таких как инъекционный налоксон (применяемый болюсно 0,4 мг с последующим введение 0,2 мкг/кг/мин. в течение суток), пероральный налмефен (от 60 до 120 мг/сут), пероральный налтрексон (от 12,5 до 50 мг/сут), часто ассоциируется с частичным облегчением холестатического зуда [11, 16, 21-24]. Это иллюстрируется контролируемым перекрестным исследованием на 29 пациентах, которое показало уменьшение потребности в расчесывании на 27% и значимое снижение восприятия зуда [21]. Похожее исследование на 16 пациентах, рандомизированных в группы налтрексона или плацебо, показало, что налтрексон был ассоциирован со значительным уменьшением симптомов зуда в дневное время (изменение интенсивности зуда -54% против -8%) также эффективно, как и в ночное время (-44% против -7%) [22]. Стойкое улучшение наблюдалось спустя 2 мес. по результатам третьего плацебо-контролируемого перекрестного исследования, включающего 20 пациентов [24]. У 9 больных отмечено уменьшение зуда более чем на 50%, и у 5 пациентов симптомы зуда были купированы полностью.
Антагонисты опиоидов обычно хорошо переносятся, за исключением ограниченных «синдромов отмены», которые чаще всего разрешаются самостоятельно в течение 2 дней [24]. Эти проблемы более очевидны при приеме налмефена, который в настоящее время доступен только для экспериментального использования [23]. Возникновение и интенсивность «синдрома отмены» могут быть уменьшены путем осторожного инициирующего внутривенного введения (т. к. налоксон вводится внутривенно медленно со скоростью 0,002 мкг/кг/мин и скорость введения постепенно повышается до достижения терапевтической дозы) и перехода на последующую пероральную терапию [25]. В дополнение антагонисты опиоидов могут приводить к неконтролируемому болевому синдрому у пациентов, имеющих боли различного генеза (например, постгерпетическая невралгия) [26]. К тому времени, когда роль эндогенных опиоидов при холестатическом зуде будет лучше изучена, использование этих препаратов, в т. ч. для перорального приема, станет более распространено в клинической практике.
Урсодезоксихолевая кислота
Урсодезоксихолевая кислота (УДХК) природного происхождения — желчная кислота, назначаемая экзогенно, она изменяет пул желчных кислот на более гидрофильные [27, 28]. Остается неясным, вызван ли этот эффект конкуренцией при кишечной абсорбции эндогенных желчных кислот или повышением печеночного клиренса эндогенных желчных кислот. УДХК используется в лечении некоторых форм холестатических заболеваний печени, в т. ч. первичного билиарного цирроза.
Эффект УДХК в отношении зуда, однако, остается неясным [29]. Два больших клинических исследования по первичному билиарному циррозу, например, не показали уменьшения зуда при дозировке УДХК от 13 до 15 мг/кг/сут [30, 31]. Для сравнения: терапия высокими дозами (30 мг/кг/сут, разделенные на 3 приема) в других исследованиях показала значительное облегчение симптомов зуда [32]. В проведенных позднее исследованиях зуд исчезал у 6 из 7 пациентов менее чем за 1 мес.
Другие средства
В лечении зуда могут найти применение и множество других препаратов, однако количество исследований, проведенных с их применением, весьма ограниченно и включает лишь небольшое число пациентов.
Совместное использование колхицина и метотрексата значимо уменьшает зуд в контролируемом двойном слепом исследовании, включающем 85 пациентов с первичным билиарным циррозом, которые вели ежедневник по оценке зуда [33]. Фенобарбитал показал эффект в ряде исследований [34, 35].
Клинические примеры и небольшие контролируемые исследования подтверждают возможную эффективность селективных ингибиторов обратного захвата серотонина. Сертралин (от 75 до 100 мг/сут) был эффективен по результатам ретроспективного анализа группы пациентов с первичным билиарным циррозом, которые были частью исследования УДХК с метотрексатом и без него [36], а также в небольшом рандомизированном плацебо-контролируемом перекрестном исследовании пациентов с зудом при различных заболеваниях печени [37]. Пароксетин показал хороший результат у пациентов с тяжелым недерматологическим зудом (большинство из которых имели не связанные с заболеваниями печени причины зуда) [38].
Фототерапия с использованием ультрафиолета (UV-B) имела эффект в ряде исследований [39-41]. Механизм уменьшения зуда неясен, хотя гипотеза предполагает нарушение кожной чувствительности к веществам, вызывающим зуд, или изменение пула желчных кислот посредством мобилизации желчных кислот кожи. В нашем опыте фототерапия не имела эффекта более чем у 80% пациентов с первичным билиарным циррозом, которые не ответили на терапию холестирамином.
Некоторые исследования демонстрируют облегчение симптомов зуда после проведения плазмафереза у пациентов с холестазом [42-44]. Однако клинический опыт достаточно противоречив и неоднороден. Эта техника слишком многовариантна для оценки и трудноприменима для рутинного использования. Но плазмаферез может играть определенную роль в том случае, если остальные методы неэффективны, а также у пациентов с циррозом печени для уменьшения зуда.
Пропофол — седативный анестетик, назначали 3 пациентам внутривенно в субгипнотических дозах [45]. Было отмечено значимое уменьшение зуда без отключения седации. Предполагаемый механизм связан с ингибированием вентральных и дорсальных рогов спинного мозга, модулированным опиоидоподобными лигандами.
Андрогены (такие как норетандролон, метилтестостерон, станозолол) увеличивают содержание в сыворотке желчных кислот и ухудшают желтуху, также они парадоксально облегчают симптомы зуда у пациентов с холестазом [46]. Механизм этого воздействия остается неясным, но множество побочных эффектов ограничивают применение подобных препаратов.
Дельта-9-тетрагидроканнабинол облегчает симптомы зуда в некоторых наблюдениях [47].
Молекулярная адсорбционная система кровообращения (устройства для гемофильтрации) также была эффективна в нескольких сериях наблюдений [48-51].
Трансплантация печени
Тяжелый кожный зуд, рефрактерный к другим средствам терапии, может являться относительным показанием для трансплантации печени у пациентов с тяжелыми формами холестаза. Функционирующий трансплантат печени компенсирует основное заболевание и способствует быстрому разрешению зуда.
Стандарты Американской ассоциации по изучению печени (AASLD, 2009)
Рекомендуют следующий подход для лечения зуда при холестазе, ассоциированном с заболеваниями печени. Терапию начинают секвестрантами желчных кислот. Они назначаются от 2 до 4 р./сут до или после приема УДХК. У пациентов с зудом, рефрактерным к лечению секвестрантами желчных кислот, в качестве следующего шага терапии может быть использован: рифампицин (от 150 до 300 мг 2 р./сут ) или пероральные антагонисты опиатов, например налтрексон (50 мг/сут). Сертралин (от 75 до 100 мг/сут) может быть использован при неэффективности остальных методов (рис. 1).
Выводы и рекомендации
1. Лечение кожного зуда, ассоциированного с холестазом, в первую очередь должно быть сконцентрировано на терапии основного заболевания гепатобилиарной системы. Принципиально отличается тактика лечения внепеченочной билиарной обструкции и внутрипеченочного холестаза — основных приводящих к развитию зуда состояний.
2. Оптимальное лечение кожного зуда при холестазе окончательно не определено, хотя некоторые исследования изучили ряд возможностей для лечения (в скобках указан класс доказанности). В качестве основного критерия выбора терапии служит тяжесть и интенсивность зуда.
- Для коррекции зуда легкой степени рекомендуются общие мероприятия, такие как теплые ванны с приемом или без антигистаминных средств (Класс 2С).
- Для коррекции умеренного и тяжелого зуда или легкого зуда при неэффективности общих мероприятий рекомендуются холестирамин или холестипол (Класс 2В). Эффективная доза холестирамина — от 4 до 16 г/сут. Эффективность может повышаться при назначении до или после приема пищи у пациентов с интактным желчным пузырем.
- Для коррекции зуда у пациентов, не ответивших на холестирамин и холестипол, рекомендуется рифампицин 150 мг 2 р./сут (Класс 2В).
Он иногда используется и в первой линии терапии. У не ответивших на рифампицин пациентов рекомендуется фенобарбитал (90 мг однократно на ночь), хотя в течение первой недели приема возможна сонливость (Класс 2С).
- Для лечения зуда у пациентов с заболеваниями печени рекомендуется УДХК в высокой дозировке 25-30 мг/кг/сут, разделенная на 3 приема. Для лечения зуда у пациентов с первичным билиарным циррозом рекомендуется в добавление к УДХК назначение колхицина и метотрексата — для не ответивших пациентов (Класс 2С).
- Для лечения тяжелого зуда и у не ответивших на другую терапию рекомендуются антагонисты опиоидов (Класс 2В).
Источник