Желтые пузыри при ветрянке
Содержание статьи
ВЕТРЯНАЯ ОСПА
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10-15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10-21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2-5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3-5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Осложнения
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7-10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5-15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12-15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Дифференциальная диагностика
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Лечение
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
Литература
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. — Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. — СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. — М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. — Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. — Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. — М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. — Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
Обратите внимание!
- К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость.
- Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем.
- Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности.
- Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
- Инкубационный период при ветряной оспе составляет 10-21 день.
- Период высыпания у большинства больных протекает без особых нарушений общего состояния.
Источник
Ветрянка у взрослых
Автор: Даценко С.А., инфекционист
Октябрь, 2020.
Синонимы: ветряная оспа
Код МКБ-10: В01-В01.9
Ветряная оспа — острое вирусное заболевание, протекающее с пузырьковыми высыпаниями на коже и слизистых. Инфекция очень заразна, у взрослых протекает гораздо тяжелее, чем у детей, может вызвать пневмонию и поражение головного мозга. Лечение заключается в приеме противовирусных препаратов и обработке высыпаний.
Ветряная оспа — инфекция, вызванная герпесвирусом третьего типа. Протекает остро, с признаками интоксикации и характерной пузырьковой сыпью на коже и слизистых. У людей с иммунодефицитом вирус также поражает внутренние органы. После перенесенной ветрянки остается стойкий иммунитет, а реактивация инфекции протекает в виде опоясывающего лишая.
Заразность
Причина болезни — вирус ветряной оспы, Varicella Zoster. Он входит в группу герпесвирусов и называется еще вирус герпеса третьего типа. В окружающей среде очень неустойчив, погибает под воздействием солнечных лучей. В каплях слюны сохраняет активность около 15 минут. Ветряночный вирус умеет распространяться на большие расстояния — за что он и получил свое название.
Источником инфекции является человек, больной ветрянкой. Он становится заразным с последнего дня инкубационного периода — то есть еще до появления симптомов. Прекращается заразность на пятый день после появления последних высыпаний. Распространение инфекции происходит воздушно-капельным путем — вирус выделяется с капельками слюны при чихании, кашле. При этом необязательно быть в тесном контакте с больным — вирус может проходить даже в соседние помещения через вентиляционные решетки.
Взрослые заражаются ветрянкой обычно при уходе за больным ребенком или при нахождении в одном помещении с больным. Заболеть может лишь тот взрослый, который в детстве не болел ветрянкой. Повторные случаи ветряной оспы казуистически редки. Исключение составляют взрослые с ослабленным иммунитетом — онкологические заболевания, ВИЧ-инфекция.
Вирус после перенесённой ветрянки пожизненно остается в организме. Именно его присутствие обеспечивает поддержание специфического иммунитета и препятствует возникновению повторных случаев. Реактивация инфекции происходит на фоне переохлаждения, стресса, ослабления иммунитета и проявляется в виде опоясывающего герпеса, который также бывает лишь однократно.
Распространённость
В 2018 году заболеваемость в России составила 570 случаев на 100 тысяч населения. Из этого количества заболеваемость взрослых всего 10%. Болеют мужчины и женщины одинаково. Регистрируется ветрянка во всех регионах. У ветрянки прослеживается чёткая сезонность — пик заболеваемости приходится на осень и зиму1.

Виды
Ветряная оспа протекает в нескольких клинических формах:
- типичная — с недомоганием и пузырьковой сыпью (обычно без гноя);
- рудиментарная — с очень скудной сыпью;
- геморрагическая — содержимое пузырьков кровянистое;
- генерализованная — с поражением внутренних органов.
Гнойные пузырьки при ветрянке у взрослых появляются в случае присоединения вторичной инфекции. Обычно это наблюдается при неправильном уходе за кожей, несоблюдении гигиены.
Выделяют три степени тяжести ветрянки:
- легкая;
- средняя;
- тяжелая.
Степень тяжести определяется по выраженности симптомов интоксикации, обильности сыпи.
Симптомы ветрянки
Инкубационный период при ветрянке составляет 10-21 день. В это время вирус активно размножается в слизистой оболочке ротоглотки. К концу инкубации вирусные частицы попадают в кровь. Сразу после этого появляются специфические высыпания на коже и слизистых.
Начальный, он же продромальный, период часто остается незамеченным. Человека беспокоит легкое недомогание, повышение температуры до 37 градусов, ухудшается аппетит. Первым ярким признаком болезни становится сыпь, которая появляется на второй день.
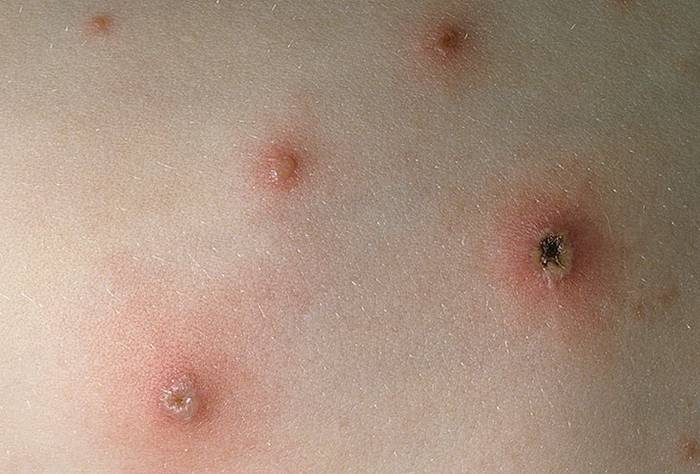
Какая сыпь при ветрянке
Высыпания начинаются с любого участка тела, чаще всего это шея и руки. Распространяется сыпь хаотично, поражает всю кожу, волосистую часть головы, а в тяжелых случаях и слизистые оболочки рта, половых органов. Первичный элемент сыпи — небольшое красное пятнышко. В течение нескольких часов оно превращается в пузырек с прозрачной жидкостью внутри. Стадию пятен большинство больных не замечают, обращая внимание уже на пузырьки.
Пузырьки мягкие, при сильном надавливании лопаются. Новые подсыпания возникают с интервалом 24-48 часов, таких волн может быть несколько. Сыпь сопровождается сильным зудом. Если пузырьки повреждать расчесыванием, на их месте потом остаются рубчики — «оспинки». В течение 2-3 дней каждый пузырек подсыхает и покрывается корочкой. Но за счет волнообразного появления сыпи общая ее длительность составляет 5-7 дней.
Высыпания при ветрянке во рту и на половых органах тоже пузырьковые. Но элементы сыпи более нежные, быстро лопаются. Поэтому обычно на слизистых можно увидеть только неглубокие эрозии на месте пузырьков. Если высыпания появляются на слизистой глотки, возникает боль в горле при глотании.
Общие симптомы
Интоксикация при ветрянке у взрослых выражена более сильно, чем у детей. Взрослые переносят ветрянку тяжелее, с температурой до 39-40 градусов, сильными головными болями, ломотой в теле. У 98% больных наблюдается увеличение лимфоузлов, преимущественно околоушных и подчелюстных. С 7-10 дня болезни начинается подсыхание сыпи и улучшение общего самочувствия.
Бессимптомное течение болезни наблюдается у людей, которым в инкубационном периоде был введен иммуноглобулин (см. раздел Прививки). При этом не повышается температура, нет недомогания, высыпания единичные или отсутствуют. Однако больной человек при этом заразен для других, так как вирус продолжает выделяться из дыхательных путей.
Обследование
Для постановки диагноза достаточно клинического осмотра и указания на факт контакта с больным ветрянкой. Специфическое лабораторное обследование требуется при необходимости дифференцировать болезнь с другими состояниями, сопровождающимися пузырьковой сыпью.
Лабораторное подтверждение ветрянки:
- выявление ДНК вируса в крови методом ПЦР — полимеразная цепная реакция;
- нарастание специфических антител IgM и IgG в крови в 4 раза и более за 10 дней.
- В общем анализе крови наблюдается снижение лейкоцитов и нейтрофилов, увеличение лимфоцитов. У некоторых больных повышается уровень моноцитов до 10%. Общий анализ крови не имеет диагностического значения.
При подозрении на осложнения проводится рентгенография легких, УЗИ сердца, МРТ головного мозга.
Отличия от других похожих болезней
Отличать ветрянку нужно от заболеваний, протекающих с везикулярной сыпью.
Таблица дифференциальной диагностики
| Признак | Ветрянка | Опоясывающий герпес/простой герпес | Ящур | Стрептодермия |
| Источник инфекции | Больной ветрянкой | Для простого герпеса — больной простым герпесом. Опоясывающий герпес — это реактивация вируса ветрянки. | Крупный рогатый скот | Больной ангиной, тонзиллитом или носитель стрептококка |
| Путь заражения | Воздушно-капельный | Преимущественно контактный | Через пищу, контактный | Воздушно-капельный |
| Характер сыпи | Распределена хаотично по всему телу | Сгруппированные пузырьковые высыпания на красном фоне кожи | На кистях, между пальцами, на стопах | Пузырьки быстро становятся гнойными, образуются чаще на лице |
| Интоксикация | От легкой до тяжелой | При простом герпесе отсутствует или легкая. При опоясывающем герпесе зависит от обширности высыпаний | Легкая | Легкая |
Лечение взрослых
Легкие формы ветрянки лечат амбулаторно, среднетяжелые и тяжелые — в инфекционном стационаре. В поликлинике лечением ветрянки занимается врач-инфекционист, при его отсутствии — терапевт. Работающему человеку выдается больничный лист на весь период болезни — 10-14 дней при легкой форме, 21 день при тяжелом течении. Больных изолируют на дому с момента заболевания до 5-го дня с последних высыпаний. Больных нужно разобщать с детьми и беременными, не болевшими ветрянкой.
Постельный режим назначается на все дни с повышенной температурой. После нормализации температуры, улучшения самочувствия постельный режим отменяется. Специальная диета при ветрянке взрослому человеку не требуется. Назначается легкое питание с преобладанием молочно-растительных блюд.
Средства от сыпи при ветрянке
Высыпания обрабатывают любыми антисептиками:
- хлоргексидин;
- йод;
- зеленка;
- фукорцин.
Средство наносят точечно на каждый пузырек ватной палочкой. Цель обработки сыпи — подсушивание, предупреждение занесения бактериальной флоры. Обработка красящими антисептиками имеет еще одну цель — так удобнее замечать момент последних высыпаний. Для облегчения зуда сыпь можно обрабатывать «Циндолом» или «Каламином». Мыться можно под теплым душем, не использовать жесткую мочалку.
Для облегчения зуда можно использовать антигистаминные (противоаллергические) средства, например лоратадин3.
Основное лечение — прием противовирусных препаратов:
- ацикловир;
- валацикловир;
- фамцикловир.
Препараты принимаются курсом 7 дней при легком течении болезни, 10-14 — при тяжелом течении.
При повышении температуры более 38 градусов дополнительно назначают жаропонижающие препараты.
Антибиотики при неосложненном течении ветрянки не показаны. Их назначают в случае присоединения бактериальной флоры.
Для более быстрого восстановления после болезни рекомендован прием витамина Е, фолиевой кислоты, рибофлавина.
Диспансерное наблюдение у врача-инфекциониста нужно лишь тем, кто перенес тяжелую форму ветрянки. Наблюдение проводится в течение 1 года после присоединенной пневмонии и трех лет после энцефалита.
Неспецифическая профилактика включает соблюдение мер безопасности при уходе за больным ветрянкой. Взрослые обычно заражаются от детей. В комнате больного нужно ежедневно проводить влажную уборку и проветривание. Ухаживающий должен тщательно соблюдать личную гигиену, при контакте с больным носить маску.
Прививка от ветрянки для взрослых
Для специфической профилактики применяется живая вакцина. В случае контакта с больным ветрянкой взрослому вакцину вводят в течение 72 часов. Если у человека есть противопоказания к вакцинации, ему вводят иммуноглобулин — нормальный человеческий или специфический зостерный.
Противопоказания к вакцинации
- сильные аллергические реакции в целом и на куриное яйцо в частности (введение вакцины при наличии аллергии приводит к развитию анафилактического шока, который может быть смертельным.);
- аллергия на антибиотики аминогликозиды — стрептомицин, амикацин, гентамицин;
- резкое снижение иммунитета (у людей с тяжелым снижением иммунитета вакцинация вызывает развитие ветрянки);
- вероятная или подтвержденная беременность.
Профилактическая вакцинация взрослых может быть проведена в любом возрасте. Следует делать две прививки с интервалом 6-10 недель. Вакцинация не входит в Национальный календарь прививок. Ее делают только в случае контакта с больным или по желанию самого человека за его счет.
Переносится вакцинация легко, из побочных эффектов наблюдается кратковременное повышение температуры. Длительность защиты после прививки составляет 10-15 лет. После вакцинации человек не заразен, если не появляются единичные пузырьки на коже.
Рекомендуется не допускать контакта привитого человека и человека, не болевшего ветрянкой, в течение трех дней.
Прививка при беременности и после нее
Если планируется беременность, прививку нужно сделать не позднее, чем за три месяца до ее наступления. Во время беременности прививки противопоказаны.
Кормление грудью НЕ является противопоказанием к вакцинации от ветряной оспы. Таким образом, кормящая мать может привиться4.
Осложнения
Осложнения ветрянки даже у взрослых возникают редко — примерно у 5-7% больных. Наиболее частое осложнение — нагноение высыпаний за счет присоединения вторичной инфекции. Образуются абсцессы, флегмоны кожи.
Второе по частоте осложнение — ветряночная пневмония. Протекает длительно, тяжело, не поддается лечению антибиотиками.
Следующие виды осложнений возникают очень редко:
- энцефалит — поражение головного мозга;
- миокардит — поражение сердца;
- нефрит — воспаление почек;
- гепатит — воспаление печени.
Умирают от ветрянки очень редко. Практически у всех больных, даже с тяжелым течением, ветрянка оканчивается полным выздоровлением. Летальные исходы возможны у людей с резким снижением иммунитета.
Беременность и ветрянка
У беременных ветрянка протекает с риском внутриутробного заражения плода. Если женщина заболевает ветрянкой перед беременностью — опасности нет. Заражение в первом триместре приводит к формированию тяжелых пороков развития плода, выкидышам. Наименьший риск осложнений наблюдается при заражении во втором и начале третьего триместра. Заражение в последнюю неделю перед родами приводит к инфицированию ребенка и рождению его с явными признаками ветрянки.
Прогноз
Прогноз при ветрянке благоприятный. При наблюдении 1145 больных в возрасте 16-80 лет наблюдалось следующее распределение степеней тяжести:
- легкая — 7,2%;
- средняя — 84,8%;
- тяжелая — 8%.
Смертельный исход наступил у четырех пациентов, то есть смертность в данном исследовании составила 0,34%4. Вызваны смертельные исходы осложнениями — пневмонией, миокардитом, энцефалитом. Наибольшему риску осложнений подвержены люди с заболеваниями крови, иммунодефицитами, злокачественными опухолями.
Источники:
- 1.Ветряная оспа: взрослые в группе риска. — выдержки из государственного доклада «О состоянии санитарно-эпидемиологического благополучия населения РФ». Издательский дом «Русский врач», ноябрь, 2019.
- 2.Anthony J Papadopoulos, MD. Chickenpox Medication. — англоязычная база актуальных медицинских данных Medscape, август, 2020.
- 3. Margot L. Savoy , MD, MPH, (Lewis Katz School of Medicine at Temple University). Вакцина против ветряной оспы. — справочник MSD, профессиональная русскоязычная версия, июль, 2019.
- 4.Ющук Н.Д. дмн, академик РАМН. Ветряная оспа у взрослых. — медицинский научно-практический портал «Лечащий врач», январь 2000.
- Anne A. Gershon. Is chickenpox so bad, what do we know immunity to varicella zoster virus, and what does it tell us the future? — The Journal of infection, Jun 2017.
- Головко М.Г. Порядина Г.И. Ветряная оспа у взрослых больных на амбулаторном этапе. — Лечебное дело, апрель 2015.
Источник