Желтуха при панкреатите что делать
Содержание статьи
Механическая желтуха при остром панкреатите
Петрушина М.В.
Ассистент кафедры хирургии №3 Медико-профилактического факультета ВГМУ, Г. Владивосток
Патология панкреато-дуоденальной зоны традиционно продолжает занимать одно из ведущих мест в структуре заболеваемости отделений общехирургического профиля. Нами проведён анализ 101 истории болезни пациентов, находящихся на стационарном лечении по поводу острого панкреатита, с целью выявления общих закономерностей лечебной и диагностической тактики в случаях возникновения механической желтухи на фоне вышеуказанной патологии.
Синдром механической желтухи при остром панкреатите является одним из ведущих и уступает по частоте проявлений лишь болевому. В исследуемой группе диагноз механической желтухи был выставлен в 38,6% случаев, среди которых преобладающее большинство составили женщины в возрасте старше 50 лет (27,7%).
Таблица 1.Распределение по возрасту больных острым панкреатитом.
Таблица 2. Распределение по возрасту больных механической желтухой при остром панкреатите.
Критериями постановки диагноза послужили:
повышение уровня общего билирубина за счёт фракции прямого более, чем в 2 раза по сравнению с нормой;
появление желтушного окрашивания кожи и видимых слизистых;
появление у больного жалоб на наличие обесцвеченного кала и мочу тёмного цвета.
Кроме того, при остром панкреатите желтуха во всех случаях сопровождалась характерным для острого панкреатита болевым синдромом и гиперамилаземией.
Основываясь на современных диагностических методах (ультрасонография, РХПГ, КТ) нами выделены основные причины механической желтухи при остром панкреатите.
Одна из причин — увеличение головки поджелудочной железы более 3,2 см в диаметре, приводящее к сдавлению прилежащего отдела холедоха, причём степень выраженности гипербилирубинемии будет прямо пропорциональна степени увеличения головки поджелудочной железы.
В наших наблюдениях выявлено 23 случая увеличения головки поджелудочной железы среди пациентов, страдающих механической желтухой при остром панкреатите, что составило 58,9 % . В то же время замечено, что 36 из 62 больных безжелтушной формой острого панкреатита имеют сонографические признаки увеличения головки поджелудочной железы. Чем объяснить полученные результаты? Объяснений может быть несколько:
анатомические особенности расположения холедоха по отношению к головке поджелудочной железы;
допустимые интервалы погрешности сонографического метода исследования, когда по разным причинам бывает сложно определить истинные размеры исследуемого органа (неадекватная подготовка больного, низкая разрешающая способность аппарата УЗИ, выраженный гиперпневматоз);
недооценка факторов, нередко имеющих место при остром панкреатите, осложнённом механической желтухой, коими являются:
а) реактивный гепатит (18 случаев) — 78,2%;
б) наличие пальпируемого инфильтрата в проекции поджелудочной железы (5 случаев) — 21,7%;
в) объёмное образование головки поджелудочной железы (4 случая) — 17,4%;
г) холедохолитиаз (3 случая) — 13%;
д) расширение холедоха без признаков наличия в просвете конкрементов, как следствие стриктуры терминального его отдела (11 случаев) — 47,8 %.
При механической желтухе, обусловленной увеличением головки поджелудочной железы при остром панкреатите лечебная тактика сводится к проведению инфузионной терапии с элементами форсированного диуреза, где на фоне приёма диуретиков, предпочтительно К-сберегающих, происходит прогрессивное уменьшение отёка головки поджелудочной железы, подтверждающееся сонографически, а уровень билирубина в сыворотке крови приближается к нормальным показателям в течение 1-3 суток с момента начала лечения (в 38,4%), в 30,8 % наблюдений это происходило на 3-6 сутки, у 8 пациентов из 39 гипербилирубинемия купировалась позднее 10 суток ( в 2-х случаях причиной этому явился холедохолитиаз, по поводу чего было предпринято оперативное лечение), в 3-х случаях имел место хронический индуративный панкреатит; в 3-х случаях — реактивный гепатит, сопровождавшийся высокой активностью аминотрансфераз.
Ещё одной причиной механической желтухи при остром панкреатите нередко выступает холедохолитиаз — 6 случаев (15,4 %), являющийся проявлением ЖКБ.
В наших наблюдениях дуктогенный панкреатит имел место в 79,5 % случаев механической желтухи.
Критериями постановки диагноза явились результаты ультрасонографии, РХПГ, в 33,3% случаев подтверждённые интраоперационно. В данном случае высокую диагностическую ценность преобретает РХПГ с ПСТ, хотя проведение этой эндоскопической операции не всегда безопасно при остром панкреатите. В исследуемой группе РХПГ произведена в 6 случаях возникновения механической желтухи: в 3-х случаях — с диагностической целью; в 3-х случаях — с лечебной, когда в 2 случаях, используя ПСТ, удалось устранить причину желтухи, расширив стриктуру терминального отдела холедоха, в 1 случае — удалив резидуальный конкремент общего желчного протока, как прявление ПХЭС. В указанных случаях дальнейшего хирургического вмешательства на желчевыводящих путях не потребовалось. В 2 случаях РХПГ явилась первым этапом лечебно-диагностических мероприятий при указанной патологии, где вторым этапом последовала лапаротомия с наложением билиодигестивного анастомоза.
Операции на желчевыводящих путях при остром панкреатите, осложнённом механической желтухой, имеют свои особенности:
необходимо произвести тщательную ревизию внепечёночных желчных путей, которую во всех случаях целесообразно дополнить интраоперационной холангиографией;
независимо от наличия или отсутствия патологических изменений холедоха необходимо выполнять наружное дренирование общего желчного протока, чаще всего осуществляемое по методу Холстеда-Пиковского через культю пузырного протока, (в наших наблюдениях подобное оперативное вмешательство выполнено 5 пациентам (38,5%);
при наличии стриктуры терминального отдела холедоха необходимо наложение билиодигестивного анастомоза. В исследуемой группе в 3 случаях операция закончилась наложением холедоходуоденоанастомоза по Юрашу, в 1 случае — наложен холедохоеюноанастомоз по Ру;
необходимо произвести тщательную ревизию поджелудочной железы, учитывая что в 15,4 % в исследуемой группе выявлен мелкоочаговый панкреонекроз, требующий дополнительно дренирования сальниковой сумки;
во всех случаях острого панкреатита при ЖКБ необходимо выполнитьпарапанкреатическую блокаду;
необходима адекватная инфузионная и антибактериальная терапия в послеоперационном периоде.
Анализ клинической практики лечения острого панкреатита с явлениями механической желтухи показал, что соблюдение вышеуказанных лечебно-диагностических принципов позволяет добиться повышения качества лечения пациентов указанной группы, которое выражается в снижении уровня летальности до нулевой отметки, сокращении сроков госпитализации и снижением частоты осложнений.
Источник
Панкреатит

Панкреатит — это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины — нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% — периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь — желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена — гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания — некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии — скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы — энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств — стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания — в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
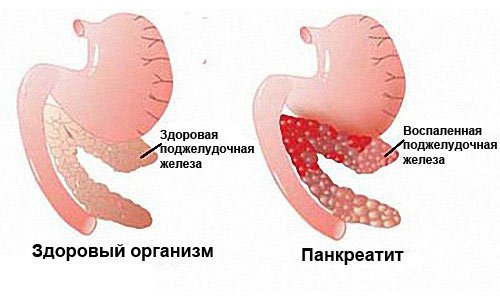
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье — с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта — икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния — обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления — тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом — болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей — там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара — в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского — болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона — левый реберно-позвоночный угол — область расположения хвоста поджелудочной железы;
- симптом Дежардена — чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта — недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача — болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го — слева, 9-11 — справа.
- симптом Воскресенского — при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления — высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов — амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ — определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность — эндоскопическая ретроградная холангиопанкреатография — помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы — секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии — покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики — при активном инфекционном процессе;
- антисекреторные препараты — для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты — для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты — при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи — воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения — для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход — это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции — не более 300 г.;
- структура пищи — термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи — отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли — не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой — температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Источник