Задача по неврологии менингит
Содержание статьи
Вопросы
Ваш предположительный диагноз.
Определите топику поражения?
Какова этиология данного заболевания?
Показана ли больной люмбальная пункция?
Как называется вид судорожных приступов, развившихся у больной?
Определите тактику ведения больной.
Определите прогноз для жизни и трудоспособности больной.
Задача про гнойный менингит
В марте 2006 г. в поликлинику поступил вызов на дом к больной У., 17 лет, с жалобами на высокую температуру (39,7 градуса), сильную головную боль и рвоту. Больна первый день, Ранее (до школы и в начальных классах) часто болела простудными заболеваниями, но последнее время стала заниматься спортом, аэробикой, болела редко. 5 дней назад ездила на соревнования в другой город, где перенесла стресс и переохлаждение. Контакт с инфекционными больными точно не подтвержден.
Из анамнеза жизни; рождена в срок, беременность и роды у матери протекали нормально. В раннем детстве развивалась без отставания, посещала детские дошкольные учреждения, в школу пошла 6, 5 лет. Училась на 4, В настоящее время продолжает обучение в колледже. Живет с родителями. Имеет младшую сестру 15 лет. В семье все здоровы. Травм, операций, переливаний крови, аллергических реакций не было. Менструации с 13 лет, регулярные.
При осмотре у неё выявлены: гиперемия лица, герпетические высыпания на губах, артериальная гипотензия (А/Д 95/60 мм рт ст), повышение температуры 40 градусов, озноб, брадикардия, сменяющееся тахикардией, аритмия, выраженные менингиальные знаки: ригидность шейных мышц, симптом Кернига, симптомы Брудзинского, общая гиперстезия, полиморфная эритоматозная сыпь, психомоторное возбуждение, светобоязнь, диплопия, птоз, косоглазие, повышение глубоких рефлексов, двухсторонний симптом Бабинского.
Общий анализ крови по «cito»: гемоглобин 120 г/л; эритроциты 4,1; лейкоциты 28,5; с/я 72; п/я 8; моноциты 2; лимфоциты 13; эозинофилы 5. СОЭ 44мм/ч. Вопросы;
На основании выделения основных патогномоничных синдромов обоснуйте Ваше предварительное заключение?
Что поможет в диагностике?
Что Вы знаете об этиологии и эпидемиологии данного заболевания?
Что лежит в основе патогенеза этого заболевания?
Какая форма заболевания у данной больной и какие основные клинические формы данного заболевания Вы знаете?
Основные лечебные мероприятия на госпитальном этапе?
Тактика ведения больного при выявлении данного заболевания?
Ответы на задачи по гнойному менингиту
Учитывая наличия у больной взаимосвязанных симптомокомплексов — общемозгового (головная боль, рвота, психомоторное возбуждение), общеинфекционного (гипертермия, озноб, тахикардия, сыпь, признаки воспаления в общем анализе крови) и менингиального — можно заподозрить менингококковую инфекцию. Контакт с больным или носителем мог произойти во время поездки и другой город, определенное значение в генерализации инфекции могли сыграть резкое изменение климатических условий, стресс и переохлаждение. Поможет диагностике:
Люмбальная пункция: спинномозговая жидкость мутная,’ зеленоватая. повышение ликворного давления (до 800 мм вод.ст.) нейтрофильный плеоцптиз (более 1000 клеток/ 1мкл), умеренное увеличение содержания белка (0,6-1,2г/л), снижение концентрации глюкозы,
Бактериологическое исследование: выделение и идентификация возбудителя -менингококка Ваксельбаума (посевы со слизистой носа и глотки, выделение из спинно-мозговой жидкости, крови).
Возбудителем меиингококковой инфекции является грамотрицатсльны,: диплококк округлой или овальной формы, В спинномозговой жидкости менингококки располагаются как внутри, так и внеклеточно. Они вырабатывают эндо- и экзотоксины, неустойчивые во внешней среде. Оптимальная температура размножения менингококка равна 37°С. В настоящее время выделено 13 серотипов менингококка. Резервуаром и источником возбудителя является только зараженный человек, больной или носитель. Передается возбудитель воздушно-капельным или контактно-бытовым путем. Наиболее опасен в эпидемическом отношении больной с назофарингитом. Заражение чаще происходит при длительном тесном контакте. Входными воротами является слизистая верхних дыхательных путей. Инкубационный период составляет 1-7 дней. Меиингококковой инфекции присуща периодичность с интервалами в 10-20 лег, определенная сезонность в зимне-весенний период. Заболевают преимущественно дети, а также лица молодого возраста, чаще в закрытых коллективах.
Менингококк попадает на слизистую носоглотки, где может вегетировать. но причиняя человеку вреда, то есть имеет место «здоровое» носительство. В 10-15% случаев попадание менингококков на слизистую, оболочку приводит к развитию воспаления (менингококковый назофарингит). В ряде случаев менингококк проникает в лимфатическую систему и кровь, в результате чего развивается генерализованная форма инфекции. При прорыве гематоэнцафалического батьера возникает гнойный менингит, менингоэнцефалит с менингококкемией или без нее. В редких случаях микробная диссеминация наблюдается в других органах (печени, миокарде, эндокарде, почках, легких), вызывая их бактериальное поражение. Генерализация инфекции развивается на фоне некоторого снижения как специфической, так и неспецифической иммунореактивности. Важное значение имеет предшествующее нарушение состояния организма, обусловленное вирусной, чаще гриппозной, инфекцией, резкими изменениями климатических условии, прививками, травмами и др.
5, У больной генерализованная форма заболевания. Кроме этого существуют еще локализованные формы. Менингококконосителъство и менингококковый назофарингит.
6. Госпитальный этап включает: 1) Проведение антибактериальной терапии путем введения бензилпенициллина натриевой соли в дозе 300 000 ЕД/кг в сутки внутривенно. Введение пенициллина производят с интервалом 4 часа. Длительность курса составляет 7-Ю дней. Отмену пенициллина производят при санации ликвора. Может быть назначен цефазолин (из расчета 100 мг/кг сутки внутривенно в четыре приема) или левомицетин-сукцинат натрия (из расчета 100 мг/кг в сутки внутримышечно или внутривенно с интервалом в 6 часов). Условием отмены антибиотика являются стерильность СМЖ, цитоз менее 100 клеток (не менее чем на 75% состоящий из лимфоцитов). Если на фоне антибактериально;! терапии лихорадка сохраняется более 2-5 дней или возникла вновь, то следует подумать о возможности осложнений, неадекватности терапии, флебите, метастатической инфекции (септическом артрите, перикардите, эндокардите) или токсическом действии препарата. В отсутствие эффекта повторное исследование СМЖ следует произвести через 24-48 ч. 2) Важное значение имеют профилактика и коррекция внутричерепной гипертензии Введение осмотических диуретиков: маннитола (0,25-1 г/кг в/в капельно в течение 10-20 мин, затем в той же дозе каждые б ч) или глицерола (0,5-1,0 г/кг внутрь, в том числе через назогастральный зонд, в смеси с фруктовым соком или 250 мл 10% р-ра в/в в течение 1 -2 ч, затем повторно каждые б ч на протяжении 24-48 ч. Петлевые диуретики — фуросемид (лазикс), 20-40 мг в/в или в/м 3 раза в день назначают отдельно либо в комбинации с осмотическими диуретиками или альбумином. При быстром ухудшении состояния, особенно при появлении признаков вклинения, показаны срочная интубация и ИВЛ, прибегают к применению барбитуратов (барбитуратовой коме) и церебральной гипотермии, а при острой гидроцефалгии — к пункции желудочков. 3) Кортикостероиды применяют для уменьшения отека и предупреждения воспалительных осложнений. Дексамстазон вводят по 4 мг и/в или в/м 4 раза в сутки (0,6 мг/кг/сут) в течение 4 дней. 4) Поддерживают водно-электролитный баланс, Следует измерять объем введенной и выделенной жидкости, в тяжелых случаях ежедневно определяют содержание натрия в крови и осмолярность сыворотки. Следует избегать как дегидратации, своевременно и полностью возмещая дефицит жидкости, так и гипергидратации, поддерживая нормоволемию. При гипонатримии следует ограничить объем вводимой жидкости на 25% (до 1000-1200 мл), а по мере увеличения уровня натрия посинении увеличивать объем до 1500—1700 мл/сут. Предпочтительнее вводить изотонический раствор натрия хлорида, раствор Рингера или двойной раствор (0,45% раствор хлорида натрия с 5% раствором глюкозы) с добавлением кали*; (40 мэкв/л). Нужно избегать инфузионных растворов, содержащих много свободной воды (например, 5% раствора глюкозы), которые усугубляют отек мозга. 5) Ввиду нарушения ауторегуляции мозгового кровотока нужно особенни тщательно следить за стабильностью АД. При гиповолемии необходимо восполнение ОЦК кристаллоидными и коллоидными растворами, при артериальной гипотензии — назначение вазопрессоров (мезатона, допамина) и кортикостероидов. б). Важно своевременно распознавать и лечить системные расстройства: шок, ДВС-синдром, инфаркт миокарда, нарушения ритма сердца, пневмонию и т.д. 8. При возбуждении и судорогах больным назначают седуксен (0,5% раствор 2 мл внутримышечно, внутривенно).
7. Тактика: Срочная госпитализация в специализированное отделение инфекционной больницы (при необходимости в реанимационное отделение). Проведение санитарно-гигиенических, профилактических мероприятии по месту жительства и среди контактных лиц. Все лица, общавшиеся с больной, подлежат медицинскому наблюдению в течение 10 дней. Выявленным носителям и больным назофарингитом проводят санацию антибиотиками в течение 4 дней амбулатории (ампициллин 0,5 — 4 раза в день) или направляют в стационар.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Задача 10. Серозный менингит. Задача 11. Туберкулезный менингиты. Задача 11.С-м броун-секара.
Больной Ж., 58 лет поступил в спинальное нейрохирургическое отделение с жалобами на отсутствие движений в правой ноге и онемение левой ноги. Со слов больного сегодня, утром, он вышел на улицу, чтобы помочь соседу поменять колёса у автомобиля, и когда он сидел на корточках, сзади подошел нетрезвый мужчина с шампуром в руках. Неожиданно этот мужчина вонзил шампур в спину больного. Сразу после этого больной Ж. упал, у него исчезли движения в правой ноге и онемела левая нога. При осмотре: общее состояние средней степени тяжести, со стороны ЧМН изменений нет, движения в руках в полном объёме. Активные движения в правой ноге отсутствуют, симптом складного ножа в правой ноге, глубокие рефлексы с ног D>S, патологический рефлекс Бабинского справа. При исследовании чувствительности выявлено: отсутствие глубокой чувствительности в правой ноге и отсутствие поверхностной чувствительности слева с уровня Thix и до конца.
Определите неврологические синдромы, имеющиеся у данного больного.
При поражении какой системы бывает симптом складного ножа?
Поставить топический диагноз.
Задача 12 кровоснабжение спинного мозга
Больная У., 32 лет. Поступила в неврологическое сосудистое отделение с жалобами на отсутствие движений в обеих ногах, отсутствие чувствительности в них, а так же тазовые нарушения, задержка мочеиспускания и дефекации. Из анамнеза известно, что страдает гипертонической болезнью сердца и ИБС. За 2 дня до развития этого состояния у больной были умеренные боли в позвоночнике, приходящая слабость в ногах. По поводу чего больная принимала горячие ванны. При осмотре у больной выявляется отсутствие активных движений в нижних конечностях, понижение тонуса в них, нижняя арефлексия. Патологических рефлексов нет, отсутствие всех видов чувствительности по проводниковому типу с уровня ThIX до конца, анурия.
Определите неврологические синдромы, имеющиеся у данной больной?
Определите в бассейне какой артерии находится очаг поражения?
Поставить топический диагноз.
ЗАДАЧА
Больной М. 56 лет, инвалид 3 гр. Диагноз: » Эписиндром с редкими судорожными припадками. Хронический пиелонефрит. Артериальная гипертензия «.
Жалобы : На частые головные боли, головокружения, пошатывания при ходьбе, редкие судорожные припадки, чаще ночью, Также раздражительность, нервозность, «истерики» по пустякам, снижение всех видов памяти, внимания, трудности сосредоточения, иногда потеря ориентировки, нарушения сна.
Анамнез заболевания : С юношеских лет беспокоили частые простудные заболевания, ангины. С возраста 45 лет поставлен на учет по поводу хронического пиелонефрита (гипертоническая форма), обострения 1-2 раза в год. А/Д было до 160/90 мм рт ст. На рентгенограмме черепа определялись усиленные пальцевые вдавления. С 47 лет стали беспокоить боли в шейно-грудном отделе позвоночника. В 48 лет во время работы на фоне высокого давления наступило внезапное ухудшение зрения, был госпитализирован с подозрением на объёмный процесс После выписки был установлен диагноз «Шейный остеохондроз с недостаточностью в ВББ. Почечная гипертония.» Но состояние после выписки не улучшалось. Трудоспособность полностью не восстанавливалась и больной был переведен па 3 группу инвалидности. В возрасте 50 лет развился первый судорожный припадок с потерей сознания и прикусом языка. Проведена компьютерная томография, где выявлена конвекситальная атрофия, смешанная гидроцефалия с преобладанием внутренней. В дальнейшем припадки беспокоили в ночное время 1-2 раза в год. Последние 3 года периодически стали беспокоить и малые приступы, возникающие днем с потерей ориентировки. Значительно снизилась память, внимание «стал какой -то бестолковый», значительно понизилась трудоспособность. Ставится вопрос о переводе больного на 2 группу инвалидности.
Анамнез жизни : В детстве от сверстников не отставал, занимался спортом. Закончил театральный институт. Но в театре работал мало, со слов больного «не сложилось». Часто менял место работы, последнее время до выхода на инвалидность занимался резьбой по дереву. Был дважды женат, разведен. Ранее много алкоголизировался, т.к. вел «богемный» образ жизни. Курит по пачке в день. Венерические заболевания полностью не отрицает, говорит, что возможно и сифилис был, В стационаре не лечился.
Наследственность отягощена гипертонической болезнью у матери.
Неврологический статус: Общее состояние удовлетворительное. А/Д 160/90 мм рт ст. Глазные щели D=S. Конвергирует нормально. Реакция аккомодации не снижена D=S. Фотореакции зрачков содружественные резко снижены с обеих сторон, прямые отсутствуют. Синдром Аргайля Робертсона. Горизонтальный мелкокомпонентный нистагм при взгляде в стороны. Носогубные складки D=S. Язык с легкой девиацией вправо. Сухожильные рефлексы с рук повышены с расширением зоны S>D, коленные D=S, ахилловы D<S. Брюшные рефлексы — верхние снижены, средние и нижние отсутствуют. Подошвенные снижены D=S. Положительные симптомы Маринеску-Родовичи справа, Якобсона-Ласка с обеих сторон. Сила рук 3 балла в кистях. 4 балла в прокимальных отделах. Сила стоп — 4 балла. В позе Ромберга покачивание влево, промахивает справа. Резко снижены все виды памяти (не может подобрать нужное слово, не помнит куда кладет вещи, не удерживает периодически смысл и цель действия, не помнит или путает дачы и события своей жизни). Выраженные трудности сосредоточения внимания. Уровень побуждений снижен. Гипобулия. Моторная неловкость, Выраженная эмоциональная лабильность, раздражительность по малозначимым поводам с эксплозивностью и последующим сенситивным, тормозным состоянием. Основной фон настроения снижен с явлениями депрессии и подавленности. Критика к своему состоянию относительная.
Вопрос: Уточните диагноз. Что является патогномоничным синдромом? Назначьте обследование и лечение.
Ответ: Нейросифилис. Прогрессивный паралич. Синдром Аргайля Робертсона. Серологическая диагностика, исследование ЦСЖ. Антибиотики — пенициллин.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
ЭКЗАМЕН 2015 / Задачи по неврологии
Задача3.
Больной Б. неделю назад вернулся из командировки с Дальнего Востока. Заболел остро, температура тела поднялась до 390С, беспокоят головная боль, рвота. Был эпилептический припадок. Лицо гиперемировано, на теле геморрагическая сыпь. Неврологический статус представлен оглушением, бредовыми высказываниями, левосторонним центральным гемипарезом, повышением тонуса по пирамидно-экстрапирамидному типу, постоянными клоническими подергиваниями мышц лица, выраженной ригидностью мышц шеи, положительными симптомами Брудзинского. Выполнена МРТ головного мозга, выявившая симметричные кровоизлияния в проекции базальных ганглиев, таламических областях (рисунок) Клинический и топический диагнозы? Лечебные мероприятия?

Ответ: Комариный энцефалит. Поражены: базальные отделы, лобные доли, базальные ганглии, кортикоспинальный путь в правом полушарии, оболочки. Лечение: реанимационные мероприятия, регидротация, витамины, антиоксиданты, антиконвульсанты.
Задача4.
Пациент 42 лет поступил в клинику нервных болезней с жалобами на постоянные судороги в правой руке, которые периодически усиливаются и больной теряет сознание. Из анамнеза: после пребывания в тайге перенес острую инфекцию с повышением температуры, развитием слабости мышц рук. При осмотре: состояние удовлетворительное, общемозговой и менингеальной симптоматики нет. Со стороны черепных нервов симптомы периферического пареза IX, X, XI и XII пар черепных нервов. Снижение силы в верхних конечностях до 3 баллов, выраженные атрофии в них. Сухожильные и периостальные рефлексы с рук низкие, равномерные. Сила в нижних конечностях достаточная, анизорефлексия коленных рефлексов D>S, патологические стопные рефлексы с 2х сторон. Во время осмотра отмечается постоянный миоклонический гиперкинез в правой руке. На ЭЭГ регистрируется эпилептическая активность с очагом в левых лобных отведениях (рисунок)Какое заболевание отмечалось после пребывания в тайге ? Как называется хроническая стадия данного заболевания ? Какова профилактика данного заболевания?

Ответ: Хронический клещевой энцефалит, бульбарный синдром. Периферический парез 9-12 ЧН, шейные сегменты СМ, экстрапирамидная система. Тетрапарез.
Задача5.
Пациент 30 лет, обратился с жалобами на онемение ладоней и стоп. Около месяца назад приехал домой после длительного пребывания за рубежом. Последнее время часто болел инфекционными заболеваниями. Со слов больного перед приездом домой болел воспалением легких, но к врачам не обращался. При осмотре: пониженного питания, на коже кистей, вокруг ногтей, на лице высыпания, похожие на проявления кандидоза. Хрипы в нижней доли легкого справа, при рентгенографии грудной клетки — проявления нижнедолевой пневмонии справа. В неврологическом статусе: больной заторможен, быстро истощается при ответах на вопросы. Отмечается двустороннее оживление сухожильных рефлексов без патологических стопных симптомов, снижение болевой чувствительности в дистальных отделах конечностей с двух сторон. Также выявляются умеренно выраженная атактическая походка, замедленность выполнения координаторных проб, легкое интенционное дрожание и мимопромахивание с двух сторон. Кроме того имеют место императивные позывы на мочеиспускание, которые сам пациент связывает с циститом. Выполнено МРТ исследование головного мозга, которое выявило множественные мелкие очаги повышенной плотности вокруг желудочков мозга (рисунок). Из лабораторных анализов обращают на себя внимание: анемия, лимфопения, повышение СОЭ, а также снижение содержания всех Т-клеток, особенно CD4+-клеток.Сформулируйте диагноз, назначьте лечение.

Ответ: ВИЧ-инфекция (энцефало-полиневропатия). Лечение: Противовирусные препараты, залцитобин, альфа-интерферон, видгерон, тимоген.
Задача 6.
Пациент 36 лет, обратился с жалобами на прогрессирующие головные боли, усиливающиеся в ночное время, а также тошноту, рвоту на высоте болей.В анамнезе — получал лечение по поводу сифилиса 4 года назад.В неврологическом статусе выявляется прямой симптомокомплекс Аргайла Робертсона, асимметрия лица слева, легкий левосторонний гемипарез по центральному типу, гемигипестезия. Выполнено МРТ головного мозга, выявлено объемное образование по конвекситальной поверхности правого полушария (рисунок) В крови — положительная реакция Вассермана. Сформулируйте диагностическое представление о пациенте, назначьте дообследование и лечение.


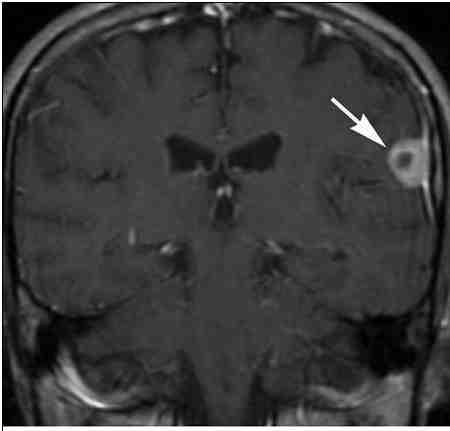
Ответ: Нейроинфекция (чумка). RW, РИФ, р-я инактивации трепонем. Аб терапия.
Задача 7
Пациентка 52 лет, в июне сняла с плеча клеща. Через 3-4 дня после этого в месте присасывания клеща появилось покраснение кольцевидной формы с просветлением в центре, которое исчезло через 3 недели. В конце августа стала беспокоить головная боль, тошнота, невысокая лихорадка, боль по ходу корешков Th2-Th6, Th21- L2. В начале сентября развился периферический паралич левого, а через 3 дня — и правого лицевых нервов, после чего пациентка была госпитализирована. Неврологический статус: симптомы общей гиперестезии — умеренно выраженные, с-м Кернига — положительный, болезненная пальпация точек выхода I ветви V пары с обеих сторон. Периферический паралич обоих лицевых нервов . Гиперпатия в зоне Th2-Th6, Th21-L2. Высыпания на коже отсутствуют. В анализе ликвора — умеренный лимфоцитарный плеоцитоз, белок 1 г/л, содержание глюкозы несколько снижено. Предположительный диагноз? Тактика обследования? Лечение ?
Ответ: Бореллиоз Лайма. Аб терапия, дезинтоксикация, витамины, анальгетики, НПВС.
Задача 8.
Пациент 18 лет. Заболел остро — лихорадка, сильная головная боль, заторможенность. На 2 день заболевания появились нарушения речи (трудности в подборе слов), отмечались обонятельные галлюцинации, развился общесудорожный припадок. Пациент по скорой помощи был госпитализирован. Неврологический статус: сознание спутанное, психомоторное возбуждение, моторная афазия, правосторонний симптом Бабинского, положительные менингеальные симптомы. В приемном покое повторился общесудорожный припадок. По результатам МРТ головного мозга — очаг в лобно-височной области слева с зоной отека (рисунок). В ликворе — умеренный лимфоцитарный плеоцитоз, нормальный уровень глюкозы. Предположительный диагноз? Тактика ведения пациента?
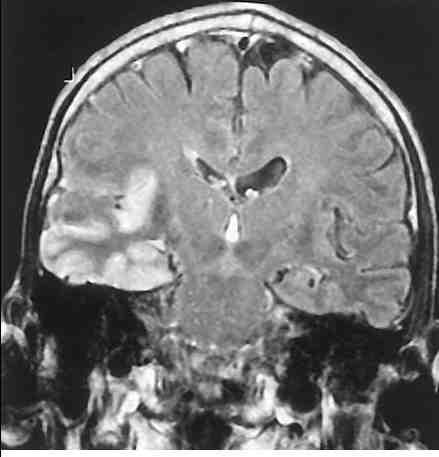
Ответ: Герпетический менингит. Лечение: ацикловир, фанвир, вантрекс.
Эпилепсия
Задача 1.
Больной В. 46 лет, жалуется на приступы, сопровождающиеся насильственными движениями в правых конечностях (появляются клонические судороги в правой стопе, распространяющиеся на правую руку). Сознание не теряет. Приступы 1 — 2 раза в день, появились впервые 3 месяца назад. Из анамнеза известно, что 4 года назад получил закрытую черепно-мозговую травму — ушиб головного мозга. КТ выявила наружную и внутреннюю гидроцефалию. На рентгенограммах черепа костно-травматических изменений нет. Глазное дно без патологии. На ЭЭГ комплексы «острая — медленная волна» в лобно-теменной области левого полушария. Диагноз? Лечение?
Ответ: Последствия закрытой черепно- мозговой травмы (ушиб ГМ) с нарушением ликвородинамики,эпилептическим синдромом. Симптоматическая локально-обусловленная эпилепсия,парциальные соматомоторные припадки(джексоновский марш)
Лечение:нормализация внутричерепного давления:глицерин,флебодиа 600,АЭП-Депакин 600 мг/сутки
Задача 2.
Больная В., 17 лет, жалуется на эпизоды выключения сознания. Знает об этих эпизодах от знакомых и родственников во время разговора замолкает, в течение нескольких секунд на обращенную речь не реагирует. Падения, судороги, потерю мочи отрицает. В течение дня таких эпизодов бывает более 10. Подобные приступы отмечаются у отца больной. КТ головного мозга без патологии. ЭЭГ -пароксизмальные разряды «пик-волна» с частотой 3гц в 1с, с генерализацией по конвексу. Глазное дно без патологии. Диагноз? Лечение.
Ответ: Первично-генерализованные припадки (простые абсансы), идиопатическая эпилепсия. Вальпроаты, антиконвульсанты. Исключение провоцирующих факторов.
Задача 3
Больная А., 16 лет, жалуется на эпизоды утраты сознания, которым предшествует ощущение дурноты, тошноты, мелькания мушек, звона в ушах. Если в этот момент успевает принять горизонтальное положение, то сознание не утрачивается. Такие приступы отмечает в течение последних месяцев, с частотой 1-2- раза в месяц, чаще они возникают при нахождении в душном помещении, метро. В неврологическом статусе очаговой неврологической симптоматики нет; астенизирована; лабильность пульса; дистальный гипергидроз, игра вазомоторов лица. На ЭЭГ отклонений от нормы не выявлено. Диагноз? Рекомендации?
Ответ:Синкопальное состояние,рекомендуется дообследование .Рентгенограмма шейного отдела позвоночника, ЭХО-кардиоскопия, ЭКГ, суточное мониторирование, дуплексное сканирование сосудов головы и шеи.Свежий воздух, не находиться в душных помещениях.
Задача 4
Больной В.9 лет.Страдает приступами,которые появились около 3 месяцев назад без чёткой причинной связи,сопровождающимися кратковременной остановкой взора,прекращением спонтанной двигательной активности,потерей контакта,наблюдаются автоматизированные движения(стереотипные движения в руках),а затем тонико-клоническими судорогами.Продолжительность приступа 2-3 минуты.Приступы повторяются 1 раз внеделю.На ЭЭГ комплексы «острая медленная волна» теменно-височной области левого полушария с генерализацией по всему конвексупри пробе с гипервентиляцией.Диагноз?Лечение?
Парциальная эпилепсия.Сложные парциальные припадки с вторичной генерализацией.Лечение карбамазепин, депакин
Задача 5
У 20 летнего мужчины развился впервые генерализованный судорожный припадок. Анамнез не отягощен употреблением наркотиков или медикаментов. В детском возрасте имели место несколько эпизодов абсансов. У сестры эпилепсия. В неврологическом статусе — изменений не отмечено. Диагноз? Необходимое дообследование?
Ответ:Данные семейного анамнеза и характер приступов свидетельствуют о генерализованной эпилепсии. необходимо провести ЭЭГ.
Задача 6
У пациента припадок начинается с ощущения покалывания, «прохождения электрического тока» по правым конечностям,а затем происходит утрата сознания. Где находится очаг? Тип припадка? Какой препарат предпочтительно назначать?
Ответ:Левая теменная доля(постцентральная извилина).Парциальный сенсорный припадок с вторичной генерализацией.Карбамазепин.
Соседние файлы в папке ЭКЗАМЕН 2015
- #
- #
- #
- #
Источник