Забор материала при менингите
Содержание статьи
17. Правила забора и доставки материала при менингококковой инфекции.
Оборудование: нет. Письменное задание.
Мазок из зева берут натощак или через 2 часа после еды изогнутым шпателем с задней стенки глотки. У постели больного в чашку Петри (из термостата) вначале тампон прикладывают всеми сторонами к среде в центре чашки, затем штрихообразными движениями распределяют посев по всей поверхности.
Забор спинномозговой жидкости. Используют три стерильные пробирки (для бак исследования, для биохимического исследования, для клинического исследования), в каждую собирают 1,5 — 2,0 мл ликвора.
Забор крови на гемокультуру. В процедурном кабинете в стерильных условиях у больного берут в/в 5-10 мл крови, иглу прокаливают над спиртовкой. Предварительно необходимо получить в лаборатории стерильную среду во флаконе в объеме 50 — 100 мл. Верхнюю бумажную крышку снимают, нижнюю прокалывают иглой и вводят кровь во флакон. Накрывают верхней крышкой, отправляют в лабораторию. Соотношение крови со средой 1:10. Используется 1% кровяной агар.
Забор материала из петехий. Кожа обрабатывается спиртом. Туберкулиновым шприцом вводят в розеолу 0,1 мл физиологического раствора, затем набирают обратно в шприц 0,1 мл. При нерозе забор проводят микробиологической петлей в чашку Петри.
Транспортировка при температуре 37,0 °С.
18. Методика забора материала для бактериологического исследования каловых масс при дисбактериозе.
Оборудование: нет. Письменное задание.
В практической работе о состоянии НБК в основном судят по методу Ф.Л.Вильшанской (1970) позволяющему оценить изменения качественного и количественного состава микрофлоры фекалий определить количественно наличие бифидобактерий, лактобактерий, энтерококков, различных видов кишечных палочек, условно-патогенные бактерий и грибов.
Исследуемым материалом является кал после естественной дефекации; посуда для проб фекалий должна быть стерильной. Флаконы емкостью 10-20 мл. прозрачные, с плотно завинчивающейся крышкой стерилизуются автоклавированием, сухим жаром, газовой стерилизацией. Не следую обрабатывать посуду дезинфицирующими растворами и другими химическими веществами.
Забор материала производится стеклянной или деревянной палочкой из средней порции кала в количестве не менее 2 г. Материал следует доставлять в лабораторию в кратчайшие сроки, не позднее чем через 2 часа после забора пробы (интервал между забором пробы и началом посева не должен превышать 4 часа). С момента взятия пробы и до посева оптимальные условия хранения — в холодильнике.
Для полного количественного учета после тщательного эмульгирования пробы готовят серийные десятикратные разведения. Из полученных разведении делают посевы.
Задания и заключения по ним.
Возраст ребенка — 7 лет | Вариант 1 | Вариант 2 |
Кишечные палочки полноценные, типичные | 107 | 105 |
Кишечные палочки неполноценные, атипичные, % | ||
| до 10% | 11% |
| до 5% | 10% |
| 5% | |
| 12% | |
| 1-3% | 10% |
Патогенные микроорг. семейства кишечных | — | + |
Бифидобактерии | 108 | 107 |
Лактобактерии | 109 | 106 |
Клостридии (спорообразующие анаэробы) | 102 | 106 |
Кокковые формы в общей сумме анаэробов | 108 | 1011 |
— энтерококки | до 108 | до 1010 |
— гемолизирующие стрептококки | ||
— сапрофитные стафилококки | 102 | 103 |
— золотистый стафилококк (патогенный) | — | 104 |
Протей | 103 | 104 |
Синегнойная палочка | — | 102 |
Грибы рода Candida | — | 108 |
Заключение: | норма | субкомпенсированный дисбактериоз кишечника |
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Взятие мазка из зева и носа: на дифтерию, менингит, коронавируc
Взятие мазка из зева и носа проводится с целью бактериологического и вирусологического исследования для определения возбудителя заболевания. Мазок берут при подозрении на дифтерию, менингококковую инфекцию и новую коронавирусную инфекцию COVID-19 (SARS-CoV-2). Диагностика проводится разными методами: бактериологическими и ПРЦ (метод полимеразной цепной реакции). Для медицинской сестры важно правильно взять мазок, чтобы результат исследования был достоверным.

Оглавление
- Показания и противопоказания
- Оснащение
- Алгоритм процедуры
- Хранение и отправка материала
- Правила забора проб на SARS-CoV-2
Взятие мазка из зева и носа: показания и противопоказания
Цели взятия мазков из зева и носа следующие:
- выявление возбудителя заболевания
- выявление бактерионосительства
- определение чувствительности микрофлоры ротоглотки и носоглотки к антибиотикам
Показания для манипуляции:
- ангина, в особенности — при наличии патологического выпота на миндалинах
- паратонзиллит
- паратонзилляный (заглоточный) абсцесс
- инфекционный мононуклеоз
- стенозирующий ларингит, ларинготрахеит
- подозрение на носительство стрептококковой и стафилококковой инфекции
- подозрение на дифтерию
- контакт с больным дифтерией
- подозрение на коклюш
- контакт с больным коклюшем
- подозрение на менингит
- контакт с больным менингитом
- подозрение на коронавирусную инфекцию
- контакт с больным COVID-19
Противопоказания:
абсолютных — нет. Относительные:
- невозможность открыть рот
- травмы, ожоги лица
- анатомический дефект костей черепа
- геморрагический диатез в тяжелой форме
Оснащение для проведения манипуляции
Для взятия мазка из зева и носа необходимо подготовить:
- средства индивидуальной защиты (СИЗ) для медицинского работника — одноразовый дополнительный халат, шапочка, маска или респиратор, защитные очки или щиток, двойные перчатки
- бланк направления на исследование
- штатив для пробирок
- стерильные зонды-тампоны
- пробирки с транспортной средой
- стерильный шпатель
- стеклограф или нестираемый маркер
- емкости с дезинфицирующими растворами
Набор для взятия мазка
Перед выполнением процедуры следует подготовить набор для забора мазка. Тип микроорганизма и планируемый тест определяют тип зонда-тампона и субстрата.
Для забора материала для исследования методом ПЦР следует использовать только зонды-тампоны с синтетическим волокном, намотанным на пластиковый стержень (другие могут вызвать ингибирование ПЦР). Нельзя использовать зонды-тампоны из органическим материалов (напр. хлопка, дерева) или с альгината кальция, поскольку они могут ингибировать ПЦР.
Кроме того, при взятии мазка в направлении коклюша не следует использовать хлопковые тампоны или тампоны из искусственного шелка (района). Полиэстеровые, дакроновые или нейлоновые тампоны на пластиковом стержне, вероятно, являются универсальными. На стержне зонда-тампона имеется: заводская отметка глубины, на которую он должен быть вставлен, и сужение, на котором его следует сломать после опускания в пробирку.
В случае диагностики на наличие SARS-CoV-2 можно использовать:
- коммерческие наборы — содержат гибкий флокированный пластиковый зонд и пробирку с вирусологической средой
- наборы home made (для мазков из горла и носа), содержащие:
- стерильные флокированные или стандартные пластиковые зонды-тампоны с тампонами из дакрона, вискозы или искусственного шелка
- пробирки со стерильным забуференным 0,9 % раствором NaCl в объеме, позволяющем погрузить конец зонда-тампона (рис. 1).
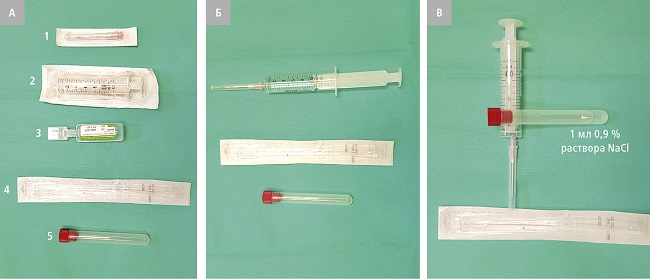
Рисунок 1. A — оборудование, необходимое для приготовления набора home made: 1 — игла для набирания 0,9 % раствора NaCl, 2 — шприц, 3 -небольшая упаковка с 0,9 % раствором NaCl (следует использовать небольшие упаковки, чтобы избежать контаминации раствора при его многократном использовании), 4 — зонд-тампон, 5 — пробирка. Б — 0,9 % раствор NaCl должен быть набран в шприц в асептических условиях. В — примерно 1 мл раствора следует налить в пробирку, в которую после взятия мазка будет помещен зонд-тампон
Перед взятием мазка следует описать пробирку, в которую будет помещен зонд-тампон, и наклеить на нее код (если требуется; рис. 2).
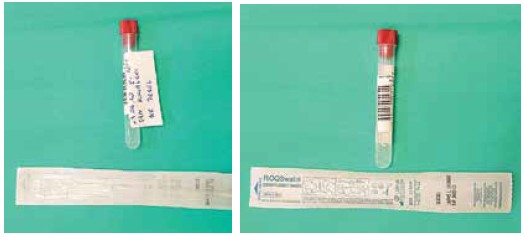
Рисунок 2. Описание и приклеивание кода на пробирку. На пробирке должна быть указана следующая информация: имя и фамилия пациента, дата рождения, дата и время взятия мазка
Взятие мазка из зева и носа: алгоритм
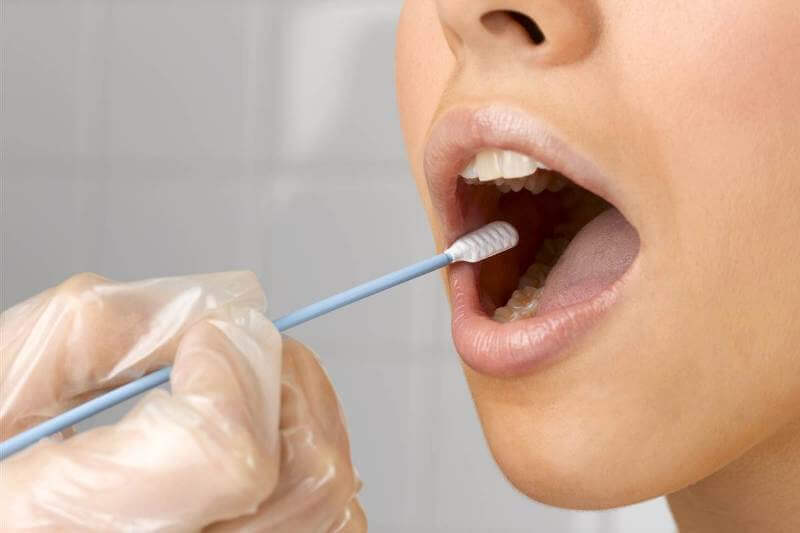
При заборе материала важно! правильно держать зонд — между большим пальцем и остальными пальцами кисти, взяв его в руку, как писчее перо:
- Вымыть руки гигиеническим способом
- Надеть средства индивидуальной защиты
- Представиться пациенту
- Идентифицировать личность пациента
- Убедиться в наличии информированного согласия на проведение процедуры
- Объяснить пациенту цель и ход процедуры
- Заполнить бланк направления на исследование
- Промаркировать пробирки
- Предложить пациенту удобно сесть лицом к источнику света
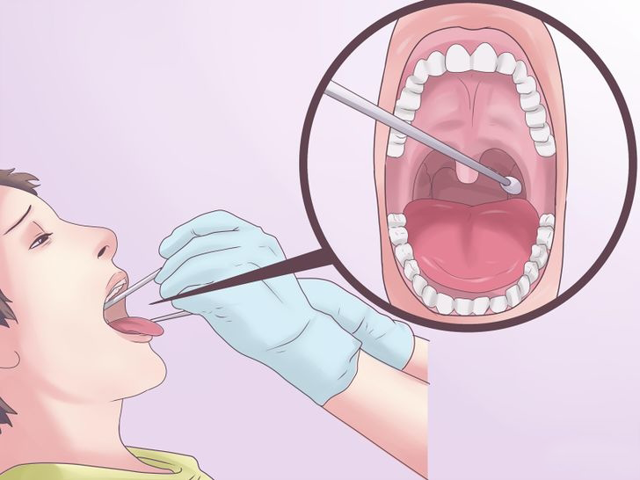
Взятие мазка из зева
Материал из зева и ротоглотки на дифтерию, коклюш, коронавирус, менингит, стафилло- и стрептококки следует забирать натощак и до приема лекарств либо не ранее, чем через 2 часа после приема пищи. Методика следующая:
- Попросить пациента слегка запрокинуть голову
- Взять в левую руку пробирку со стерильным влажным зондом и стерильный шпатель
- Попросить пациента открыть рот
- Левой рукой надавить на корень языка, правой — извлечь из пробирки стерильный зонд
- Не касаясь зубов, слизистой языка и щёк, вращательными движениями провести зондом по дужкам и миндалинам, при необходимости — задней стенке ротоглотки. При взятии мазка на коклюш, коронавирус, менингит, носительство стрептококковой и стафилококковой инфекций — обязательно с задней стенки ротоглотки! Если имеются налёты — провести по границе здоровой и пораженной ткани, слегка нажимая на них зондом
- Извлечь зонд и сразу поместить его в пробирку, не касаясь её стенок
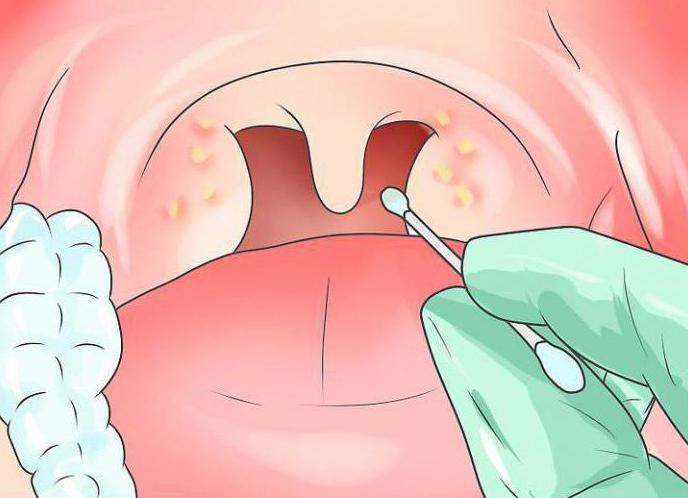
Взятие мазка из носа
- Попросить пациента очистить носовые ходы и слегка запрокинуть голову
- Взять в левую руку пробирку с сухим зондом, правой — извлечь сухой зонд из пробирки
- Передний назальный мазок. Легким вращательным движением ввести зонд в левый носовой ход по наружной стенке носа на глубину 1-3 см до нижней носовой раковины. Не касаться кожи крыльев носа!
- Назальный мазок с задней стенки глотки. Применяется при заборе материала на SARS-CoV-2 (возбудитель коронавирусной инфекции). Техника меняется. После введения зонда на 1-3 см зонд слегка опустить книзу, аккуратно ввести под нижнюю носовую раковину до задней стенки носоглотки (на 3-4 см у детей и 5-6 см у взрослых). Извлечь зонд также вращательными движениями.
- Не касаясь краёв пробирки, поместить в нее зонд.
Взятие мазков из зева и носа на SARS-CoV-2 осуществляется специальными зондами. После забора материала конец каждого зонда отламывают и помещают в микропробирку типа эппендорф. Важно! Оба зонда — с материалом как из ротоглотки, так и из носоглотки — помещают в одну пробирку с крышкой для большей концентрации вирусов.
Отправка материала в лабораторию
Пробирки помещают в термос или термоконтейнер с хладоэлементами. Температура хранения материала — от +2ºC до +8ºC, время хранения — до 24 часов.
Пробирка должна быть правильно упакована. Правила упаковки образцов должны соответствовать 2-му уровню биологической безопасности (BSL2), а контейнеры должны быть упакованы и описаны в соответствии с принципами для агентов, вызывающих заболевания у людей. Применяется принцип тройной упаковки (1 — основной контейнер, 2 — вторичная упаковка, 3 — внешняя упаковка).
Наружная поверхность основного контейнера должна рассматриваться как контаминированная, поэтому ее следует помещать во вторичную упаковку таким образом, чтобы минимизировать риск контаминации вторичной упаковки. В зависимости от процедур, используемых в данном учреждении, и количества людей, принимающих участие в заборе мазка и упаковке образцов, отдельные этапы процедуры могут отличаться. Например, если образцы берут в доме пациента и всю процедуру выполняет только один человек, то перед тем, как поместить основной контейнер во вторичную упаковку, он должен покинуть дом пациента, деконтаминировать руки, снять внешние перчатки и внешний халат, снова деконтаминировать руки, надеть новую пару перчаток, продезинфицировать их, поместить основной контейнер во вторичную упаковку, плотно закрыть ее, продезинфицировать руки, а затем внешнюю поверхность вторичной упаковки.
Вторичная упаковка должна содержать абсорбирующий слой, который будет абсорбировать жидкость при разгерметизации пробирки.
Направления, прикрепленные к образцам, не могут быть помещены во вторичную упаковку, но они должны быть помещены в запечатанный конверт, прикрепленный к внешней упаковке.
Надеемся, взятие мазка из зева и носа не вызовет у вас трудностей, а станет легко выполняемым навыком, которым должна владеть каждая медицинская сестра.
Правила забора материала на SARS-CoV-2 (презентация)











СКАЧАТЬ ПРЕЗЕНТАЦИЮ
Источники:
- https://mosgorzdrav.ru/
- https://empendium.com/
Источник
Диагностика менингококковой инфекции

Менингококковая инфекция — это группа острых антропонозных заболеваний, возбудителем которых является грам-трицательные парные бактерии Neisseria meningitidise (менингококк).
В зависимости от серотипа поражает различные органы и системы с разными клиническими проявлениями. Объединяет заболевания форма передачи ― воздушно-капельная при тесном контакте с носителем (менее 1 метра). Бактерии не устойчивы во внешней среде, быстро погибают вне организма. Заболевание считается опасным за счет всеобщей восприимчивости населения к инфекции, скоротечности болезни, высокой вероятности развития осложнений и летального исхода.
Классификация
По клиническим проявлениям менингококковую инфекцию делятся на следующие типы:
Локализованная ― менингококконосительство (бессимптомное пребывание менингококка на слизистой носоглотки), назофарингит.
Генерализованная ― менингит, менингоэнцефалит, острая, типичная, хроническая формы менингококкемии, а также смешанная генерализованная форма (менингит и менингококкемия).
Редкие формы ― менингококковый артрит (синовит), полиартрит, пневмония, эндокардит, иридоциклит.
По тяжести течения болезни делится на легкую, средне-тяжелую, тяжелую формы. Отдельно выделяют гипертоксическую форму менингококковой инфекции, которую еще именуют «молниеносным убийцей». Состояние больного быстро ухудшается: температура поднимается до +40 С, буквально на глазах появляется сыпь, судороги, давление падает, человек может потерять сознание. Отсутствие скорой медицинской помощи приводит к инфекционно-токсическому шоку, коме и неминуемой смерти.
Симптомы
Менингококковые инфекции имеют ярко выраженную симптоматику за исключением легких форм назофарингит и менингококконосительства. В последнем случае человека можно назвать условно здоровым, поскольку нет жалоб и клинических признаков. Носитель, как правило взрослых человек, представляет угрозу для своего окружения, особенно для детей, тяжело переносящих инфекцию. В среднем, согласно статистике, период носительства составляет от 15 до 20 дней.
Симптоматика острого назофарингита
Субфебрильная лихорадка.
Заложенность носа, вызывающая гнусавость речи.
Першение в горле, отечность, боль при сглатывании.
Бледность кожных покровов.
Упадок сил, снижение аппетита, головная боль.
Иногда болезнь проявляется вестибулярными нарушениями, выражающимися в головокружение, шуме в ушах, тошноте. Чихание и кашель отсутствуют, иногда могут быть слизисто-гнойные выделения из носа. В целом симптомы напоминают ОРЗ, поэтому важно провести дифференциальную диагностику. На 5 — 7 день наступает выздоровление либо переход заболевания в генерализованную форму.
Менингококкемия (менингококковый сепсис)
Внезапное начало заболевания, сопровождающееся повышением температуры до +40 С.
Сильные головные боли, светобоязнь, судороги, рвота.
Розовая или розово-красная сыпь папулезного типа появляется на 1 — 2 день. Пятна различного размера от 5 до 20 мм.
Ригидность мышц затылка ― невозможно прижать подбородок к груди.
Симптом Брудзинского. При попытке притянуть голову к груди больной непроизвольное сгибает и подтягивает ноги к животу.
Симптом Кернига. Поочередно ноги лежащего на спине пациента поднимают и сгибают под углом 90° в коленном суставе. Попытка вернуть их в первоначальное положение не удается, так как повышается тонус мышц.
Из всех перечисленных признаков наиболее наглядны геморрагические высыпания. Через 2 дня после появления они пигментируются, образуя язвы и некрозы. В тяжелых ситуациях патологические изменения могут привести к сухой гангрене и последующей ампутации.
Менингококковый менингит
Быстрый подъем температуры тела до +40 °C.
Сильная головная боль, приступы которой вызваны движением, прикосновением, ярким светом и громкими звуками.
Неоднократная рвота, не зависимая от приема пищи, не несущая облегчения.
Низкое артериальное давление, учащенный пульс, одышка.
Больной часто принимает позу эмбриона ― лежит на боку с подобранными руками, ноги сжимает в коленях. Характерные симптомы, такие как ригидность затылочных мышц, симптомы Брудзинского и Кернига могут присутствовать, а могут не наблюдаться. Болезнь характеризуется высоким показателем смертности, без должного лечения он достигает 50%. У выживших могут проявиться последствия перенесенной инфекции: парезы, глухота, интеллектуальные нарушения, гидроцефалия.
Гипертоксическая (молниеносная) форма менингококковой инфекции
Внезапный подъем температуры до +40 С и более.
Кожа холодная, липкая от пота. Больного лихорадит, могут быть судороги.
Многочисленные геморрагические высыпания, появляющиеся на глазах. Мелкие пятна быстро сливаются в большие геморрагии багрово-цианотичного цвета. Кожные изменения похожи на трупные пятна.
Артериальное давление пониженное.
Гипертоксическая форма развивается крайне быстро, в течение нескольких часов. Возникает отек головного мозга, сопровождающийся сильнейшими головными болями, головокружением, рвотой, потерей сознания. Это ведет к инфекционно-токсическому шоку ― состоянию требующему немедленной реанимационной помощи. Без своевременного лечения больной может умереть.
Диагностика менингококковой инфекции
Выбор лабораторного материала для анализа зависит от формы заболевания, это может быть кровь, носоглоточная слизь, ликвор, соскоб с геморрагической сыпи, гнойные выделения с мозговых оболочек.
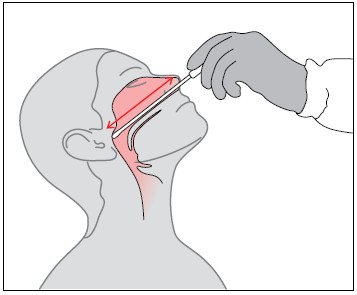
При назофарингите и у бессимптомных носителей берут носоглоточные выделения, используя специальный тампон. Материал необходимо взять с задней стенки глотки за мягким нёбом.
При цереброспинальном менингите осуществляют забор ликвора (спинномозговой жидкости). Его собирают пункцией в количестве 2 — 5 мл в стерильную пробирку. Сразу сеют на питательную среду либо срочно, соблюдая температурный режим, отправляют в лабораторию. В момент сбора спинномозговой жидкости можно визуально определить наличие гноя, в этом случае ликвор будет мутным. В отдельных случаях обнаружить бактерии можно только под микроскопом.
При заборе биоматериала посмертно, наиболее часто для анализа берут гной с оболочек мозга. Исследование необходимо для уточнения диагноза. Если менингококковое заболевание подтвердится, следует выявить круг контактирующих лиц, чтобы не допустить распространение инфекции.
Анализ крови и сыворотки крови является дополнительным. Он позволяет оценить степень тяжести состояния, а также обнаружить антитела к менингококку. Основываясь на данных исследования мочи можно определить работу почек. Для постановки диагноза и оценки степени поражения организма используются такие методы инструментальной диагностики, как эхокардиография, рентгенограмма, УЗИ головного мозга и органов брюшной полости, допплерографическое исследование сосудов, офтальмоскопия, магнитно-резонансная томография.
Виды лабораторной диагностики инфекции менингококка
Бактериоскопическое исследование (РА, ПЦР). Определяет наличие менингококков, серогруппу и их концентрацию. Позволяет проводить дифференциацию от других бактерий, вызывающих воспаление головного и спинного мозга. Посев культуры выводят от 18 до 24 часов в термостате при +37 С, повышенном содержании CO2 (до 10%). Определяют принадлежность к Neisseria meningitidis путем выявления выработки уксусной кислоты в результате ферментации глюкозы и мальтозы.
Серологический метод (ИФА, РИА) основывается на выявлении и определении концентрации антител IgM. Титр значительно повышается в начале менингококковой инфекции при генерализованных формах. Концентрация снижается в период ремиссии, антитела IgG начинают преобладать над иммуноглобулинами IgM. У переболевших в сыворотке крови обнаруживают специфические бактерицидные антитела: агглютинины и гемагглютинины.
Вне зависимости от типа биоматериала, он требует срочного проведения анализа поскольку возбудитель погибает вне тела человека. Лабораторная диагностика включает микроскопию, биологический посев, требует проведения не только идентификации возбудителя, но и определения антибиотикочувствительности.
Лечение
При терапии менингококковой инфекции, независимо от степени проявления заболевания и его формы, врач рассматривает состояние пациента, как смертельно опасное. Особенно это касается детей, ведь более половины из них проходят через реанимацию. Больного госпитализируют для проведения экстренной диагностики. Назначить антибиотики можно только после проведения лабораторных анализов.
В зависимости от серотипа основой лечения могут стать такие препараты, как пенициллин, ампициллин, хлорамфеникол. В эпидемиологических условиях при ограниченных ресурсах предпочтение отдают цефтриаксону. Антибиотики являются основой лечения, однако, вместе с ними используют жаропонижающие, противосудорожные и противоотечные препараты, медикаменты инфузионной, детоксикационной и оксигенотерапии. Таким образом проводится комплексное лечение менингококковой инфекции с индивидуальным подбором препаратов, под постоянным контролем врача. Терапия осложненных генерализованных форм может длиться в течение месяца, а реабилитация занимать несколько лет.
Осложнения и последствия
Во время болезни могут возникнуть следующие осложнения:
отек головного мозга;
гидроцефалия;
геморрагический церебральный инсульт;
острая почечная недостаточность;
паралич и другие дисфункции.
На фоне инфекции менингококка может развиться герпес, отит, менингококковая пневмония. Тяжелое течение заболевания может стать причиной развития астенического синдрома, выражающегося в общей слабости и периодических головных болях. Привести к артериальной гипертензии, снижению слуха, эпилепсии и гемипарезу (паралитическому поражению одной стороны тела). У пациентов перенесших менингококковую инфекцию часто возникают апатии и депрессии.
Профилактика заболеваний
Постинфекционный иммунитет. После перенесенного заболевания возникает стойкий иммунитет, защищающий от повторного инфицирования. Однако, он возникает только к той серогруппе бактерий, которые вызвали заболевание. Всего же существует 12 видов менингококковых групп.
Вакцинация. Разработано 3 вида вакцин:
Поливалентные полисахаридные (изобретены 30 лет назад).
Вакцины моно- и поливалентные конъюгированные (применяются с 1999 года).
Новая моновалентная конъюгированная вакцина MenA (разработана в 2010-2011 гг.).
Максимально препарат может охватить только 4 серогруппы: А, С, Y и W. К сожалению, такой вакцины, чтобы защитила от всех видов инфекции пока не разработано.
Менингококковая прививка не входит в календарь детских прививок. Пройти вакцинацию можно только самостоятельно. Проводить ее стоит перед поездкой в страны, входящие в зону риска, и по эпидемиологическим показаниями, т.е. в период эпидемии, когда известен серотип.
Преимущества АО «СЗДЦМ»
Лабораторные исследования имеют крайне важное значение в лечении, особенно таких серьезных заболеваний. Важно получить не только быстрый, но и наиболее точный и развернутый результат.
К вашим услугам:
Лаборатория с технологичным оборудованием.
Квалифицированный и доброжелательный персонал.
Быстрое проведение анализов и несколько вариантов получения результатов.
Медицинские центры и терминалы находятся в местах с удобной транспортной развязкой в Санкт-петербурге, Ленинградской области, Великом Новгороде, Старой Руссе, Окуловке и Пскове.
Анализы
- Скорость оседания эритроцитов (СОЭ)
перейти к анализам
Источник