Выписка больного при кори
Содержание статьи
ëãîðèòì äåéñòâèé â ñëó÷àå âûÿâëåíèÿ áîëüíîãî êîðüþ èëè ïîäîçðèòåëüíîãî íà ýòî çàáîëåâàíèå
1.Ãëàâíûì âðà÷àì ËÏÓ îêðóãà íå çàâèñèìî îò ôîðì ñîáñòâåííîñòè:
1.1.Îáåñïå÷èòü òùàòåëüíûé ñáîð ýïèäåìèîëîãè÷åñêîãî è ïðèâèâî÷íîãî àíàìíåçîâ.
1.2. òå÷åíèè 2 ÷àñîâ ñîîáùèòü îá ýòîì ïî òåëåôîíó è â òå÷åíèè 12 ÷àñîâ íàïðàâèòü ýêñòðåííîå èçâåùåíèå â òåððèòîðèàëüíûé îòäåë Óïðàâëåíèÿ Ðîñïîòðåáíàäçîðà ïî ßÍÀÎ. (ïóíêò 3.2. ÑÏ 3.1.2952-11 «Ïðîôèëàêòèêà êîðè, êðàñíóõè, ýïèäåìè÷åñêîãî ïàðîòèòà»)
1.3.Îáåñïå÷èòü îòáîð êðîâè ó áîëüíîãî íà 4-5 äåíü ñ ìîìåíòà ïîÿâëåíèÿ ñûïè. Îòîáðàííóþ êðîâü öåíòðèôóãèðîâàòü è ñûâîðîòêó (ïðè íåâîçìîæíîñòè öåíòðèôóãèðîâàíèÿ — êðîâü) ñ ñîïðîâîäèòåëüíûì äîêóìåíòîì — «Íàïðàâëåíèå íà ëàáîðàòîðíîå èññëåäîâàíèå» â 2-õ ýêçåìïëÿðàõ (çàïîëíèâ ÷àñòü À, ïðèëîæåíèå ¹ 1 ê ðåêîìåíäàöèÿì ïî âûÿâëåíèþ, äèàãíîñòèêå, ëàáîðàòîðíîìó îáñëåäîâàíèþ è ðåãèñòðàöèè áîëüíûõ êîðüþ è ïîäîçðèòåëüíûõ íà ýòî çàáîëåâàíèå Ïðèêàçà Ìèíçäðàâà Ð.Ô. ¹ 117 îò 21.03.2003ã.) äîñòàâèòü â òå÷åíèè 24 ÷àñîâ ñ ìîìåíòà îòáîðà â ÔÁÓÇ «Öåíòð ãèãèåíû è ýïèäåìèîëîãèè â ßÍÀλ èëè åãî ôèëèàëû ïî òåððèòîðèàëüíîé ïðèíàäëåæíîñòè.
1.4.Îáåñïå÷èòü çàïîëíåíèå, â ñâîåé ÷àñòè, êàðòû ýïèäåìèîëîãè÷åñêîãî ðàññëåäîâàíèÿ ñëó÷àÿ çàáîëåâàíèÿ êîðüþ èëè ïîäîçðèòåëüíîãî íà ýòó èíôåêöèþ (ïðèëîæåíèå ¹ 2 ê ÑÏ 3.1.2952-11 «Ïðîôèëàêòèêà êîðè, êðàñíóõè, ýïèäåìè÷åñêîãî ïàðîòèòà»).
1.5.Îðãàíèçèçîâàòü è ïðîâåñòè, íå ïîçäíåå 72 ÷àñîâ îò ìîìåíòà âûÿâëåíèÿ ïåðâîãî áîëüíîãî, èììóíèçàöèþ ïðîòèâ êîðè ïîäëåæàùèõ ëèö â î÷àãå êîðåâîé èíôåêöèè (ïóíêòû 5.9., 5.10., 5.12., 5.13. ÑÏ 3.1.2952-11 «Ïðîôèëàêòèêà êîðè, êðàñíóõè, ýïèäåìè÷åñêîãî ïàðîòèòà»).
1.6.Îáåñïå÷èòü ãîñïèòàëèçàöèþ ïàöèåíòîâ òîëüêî â áîêñèðîâàííûå ïàëàòû èíôåêöèîííûõ îòäåëåíèé.
2.Íà÷àëüíèêàì òåððèòîðèàëüíûõ îòäåëîâ Óïðàâëåíèÿ Ðîñïîòðåáíàäçîðà ïî ßÍÀÎ:
2.1.Ïðè ïîëó÷åíèå èíôîðìàöèè (ñîîáùåíèå ïî òåëåôîíó, ýêñòðåííîå èçâåùåíèå) â òå÷åíèè 24 ÷àñîâ ïðîâåñòè ýïèäåìèîëîãè÷åñêîå îáñëåäîâàíèå î÷àãà ñ îïðåäåëåíèåì ãðàíèö î÷àãà (ïóíêò 5.3. ÑÏ 3.1.2952-11 «Ïðîôèëàêòèêà êîðè, êðàñíóõè, ýïèäåìè÷åñêîãî ïàðîòèòà», ïðèëîæåíèå ¹ 3 ê Ïðèêàçó Ìèíçäðàâà Ð.Ô. ¹ 117 îò 21.03.2003ã.).
2.2.Îáåñïå÷èòü êîíòðîëü çà ïðîâåäåíèåì ïðîòèâîýïèäåìè÷åñêèõ è ïðîôèëàêòè÷åñêèõ ìåðîïðèÿòèé â î÷àãå.
2.3.Îáåñïå÷èòü çàïîëíåíèå, â ñâîåé ÷àñòè, êàðòû ýïèäåìèîëîãè÷åñêîãî ðàññëåäîâàíèÿ ñëó÷àÿ çàáîëåâàíèÿ êîðüþ èëè ïîäîçðèòåëüíîãî íà ýòó èíôåêöèþ (ïðèëîæåíèå ¹ 2 ê ÑÏ 3.1.2952-11 «Ïðîôèëàêòèêà êîðè, êðàñíóõè, ýïèäåìè÷åñêîãî ïàðîòèòà»).
2.4.Îáåñïå÷èòü ïðåäîñòàâëåíèå îò÷åòà ïî òàáëèöàì ¹ 2, 3, 4 ïðèëîæåíèÿ ïèñüìà Óïðàâëåíèÿ ¹ 519 îò 09.02.2012 ãîäà «Îá îñëîæíåíèè ýïèäñèòóàöèè ïî êîðè».
3.Ãëàâíîìó âðà÷ó ÔÁÓÇ «Öåíòð ãèãèåíû è ýïèäåìèîëîãèè â ßÍÀλ:
3.1.Îáåñïå÷èòü äîñòàâêó ñûâîðîòêè êðîâè îò áîëüíûõ êîðüþ è ïîäîçðèòåëüíûõ íà ýòî çàáîëåâàíèå ñ ñîïðîâîäèòåëüíûì äîêóìåíòîì «Íàïðàâëåíèå íà ëàáîðàòîðíîå èññëåäîâàíèå» â 2-õ ýêçåìïëÿðàõ (çàïîëíèâ ÷àñòü Â, ïðèëîæåíèå ¹ 1 ê ðåêîìåíäàöèÿì ïî âûÿâëåíèþ, äèàãíîñòèêå, ëàáîðàòîðíîìó îáñëåäîâàíèþ è ðåãèñòðàöèè áîëüíûõ êîðüþ è ïîäîçðèòåëüíûõ íà ýòî çàáîëåâàíèå Ïðèêàçà Ìèíçäðàâà Ð.Ô. ¹ 117 îò 21.03.2003ã.) â ëàáîðàòîðèþ ðåãèîíàëüíîãî öåíòðà íàäçîðà çà êîðüþ ÔÁÓÇ «Öåíòð ãèãèåíû è ýïèäåìèîëîãèè â Íîâîñèáèðñêîé îáëàñòè, íå ïîçäíåå 72 ÷àñîâ ñ ìîìåíòà âçÿòèÿ ìàòåðèàëà; ñîîáùèòü â ðåãèîíàëüíûé öåíòð íàäçîðà çà êîðüþ î ìàðøðóòå îòïðàâëåííîãî ìàòåðèàëà.
3.2.Îáåñïå÷èòü îêàçàíèå êîíñóëüòàòèâíîé ïîìîùè ëå÷åáíî-ïðîôèëàêòè÷åñêèì îðãàíèçàöèÿì ïî âîïðîñàì çàáîðà, õðàíåíèÿ, è òðàíñïîðòèðîâàíèÿ ìàòåðèàëà îò ïàöèåíòîâ íà ëàáîðàòîðíûå èññëåäîâàíèÿ.
3.3.Îáåñïå÷èòü êîíòðîëü çà êà÷åñòâîì çàïîëíÿåìîé ñîïðîâîäèòåëüíîé äîêóìåíòàöèè, íàïðàâëÿåìîé â ëàáîðàòîðèþ ðåãèîíàëüíîãî öåíòðà íàäçîðà çà êîðüþ, ê ìàòåðèàëó èç ëå÷åáíî-ïðîôèëàêòè÷åñêèõ îðãàíèçàöèé.
Источник
Эпидемиологический надзор за корью, организация профилактических противоэпидемических мероприятий
Целью проведения противоэпидемических мероприятий в очаге инфекции является его локализация и ликвидация.
Первичные противоэпидемические мероприятия в очагах проводятся медицинскими работниками организаций, осуществляющих медицинскую деятельность, а также иных организаций, частно -практикующими медицинскими работниками сразу после выявления больного или при подозрении на корь.
При получении экстренного извещения специалисты территориальных органов, осуществляющих санитарно-эпидемиологический надзор, в течение 24 часов проводят эпидемиологическое обследование очага (очагов) инфекции: определяют границы очага (очагов) по месту проживания, работы, обучения, пребывания заболевшего (при подозрении на заболевание); круг лиц, бывших в контакте с заболевшим, их прививочный и инфекционный анамнез в отношении кори; осуществляют контроль за проведением противоэпидемических и профилактических мероприятий в очагах.
При выявлении очага инфекции в дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых с момента выявления первого больного до 21 дня с момента выявления последнего заболевшего в коллектив не принимаются лица, не болевшие корью и не привитые против этих инфекций.
Источники инфекции — больные корью (или при подозрении на эти инфекции) — подлежат обязательной госпитализации в случаях:
— тяжелого клинического течения заболевания;
— независимо от формы течения заболевания — лица из организаций с круглосуточным пребыванием детей или взрослых; лица, проживающие в общежитиях и в неблагоприятных бытовых условиях (в том числе коммунальных квартирах); при наличии в семье заболевшего лиц из числа декретированных групп населения.
В направлениях на госпитализацию больных корью (или при подозрении на эти инфекции), наряду с анкетными данными указываются первоначальные симптомы заболевания, сведения о проведенном лечении и профилактических прививках, а также данные эпидемиологического анамнеза.
Госпитализированные лица должны находиться в стационаре до исчезновения клинических симптомов, но не менее чем:
— 5 дней с момента появления сыпи при кори,
Допуск реконвалесцентов кори, краснухи и эпидемического паротита в организованные коллективы детей и взрослых разрешается после их клинического выздоровления.
За лицами, общавшимися с больными корью устанавливается медицинское наблюдение в течение 21 дня с момента выявления последнего случая заболевания в очаге.
В дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых организуется ежедневный осмотр контактных лиц медицинскими работниками в целях активного выявления и изоляции лиц с признаками заболевания.
В очагах кори определяется круг лиц, подлежащих иммунизации против этих инфекций по эпидемическим показаниям.
Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно — без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
Детям, не привитым против кори (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее — иммуноглобулин) в соответствии с инструкцией по его применению.
Сведения о проведенных прививках и введении иммуноглобулина (дата, название препарата, доза, серия, контрольный номер, срок годности, предприятие-изготовитель) вносят в учетныеформы в соответствии с требованиями к организации вакцинопрофилактики.
Контактные лица из очагов кори не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно- противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
Активный эпидемиологический надзор, в задачу которого входит поиск возможных случаев кори среди пациентов с лихорадкой и пятнисто-папулезной сыпью независимо от первичного диагноза.
Иммунизация населения против кори проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Детям и взрослым, получившим прививки в рамках национального календаря профилактических прививок, в сыворотке крови которых в стандартных серологических тестах не обнаружены антитела к соответствующему возбудителю, прививки против кори проводят дополнительно в соответствии с инструкциями по применению иммунобиологических препаратов.
Для обеспечения популяционного иммунитета к кори, краснухе, эпидемическому паротиту, достаточного для предупреждения распространения инфекции среди населения, охват прививками населения на территории муниципального образования должен составлять:
— вакцинацией и ревакцинацией против кори детей в декретированных возрастах — не менее 95%;
— вакцинацией против кори взрослых в возрасте 18 — 35 лет — не менее 90%.
Источник
причины, симптомы и лечение в статье инфекциониста Александров П. А.
Корь (Morbilli) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Paramyxoviridae
Род — Morbillivirus
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
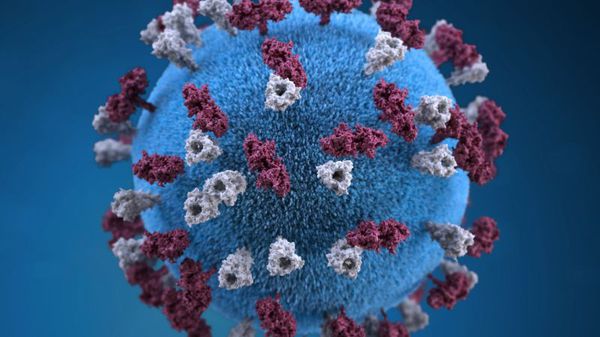
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости).[2][5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори.[1][3]
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
Синдромы кори:
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
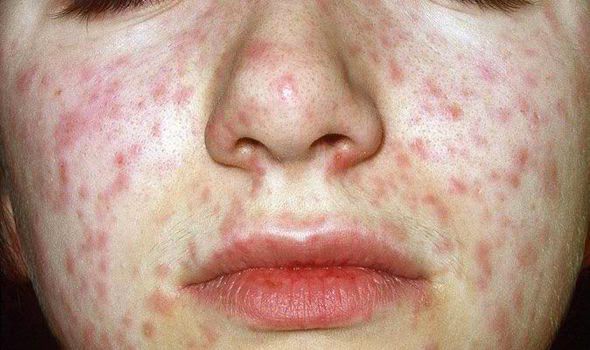
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
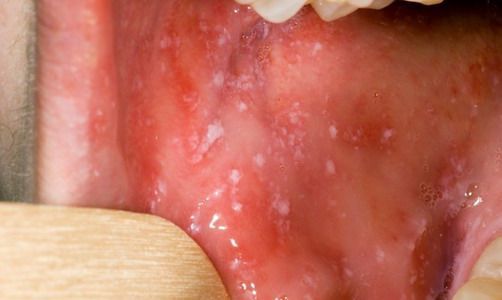
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4][5]
Дифференциальный диагноз
| признаки | корь | краснуха | псевдотуберкулёз | аллергическая сыпь |
|---|---|---|---|---|
| инк. период | 9-11 дней | 11-24 дня | 3-18 дней | до суток |
| эпидемиологические предпосылки | контакт с больным | контакт с больным | употребление сырых овощей | контакт с аллергеном |
| воспалительные изменения ВДП | выражены | умеренно выражены | умеренны или отсутствуют | нет |
| конъюнктивит | выражен | слабо выражен | слабо выражен | нет |
| ГЛАП (ув. лимфоузлов) | выражена | выражена (затылочные и заднешейные) | умеренно (мезаденит) | нет |
| характер сыпи | макуло-папулёзная | мелкопятнистая | точечная, скарлатиноподобная, макуло-папулёзная | макуло-папулёзная, зудящая |
| время появления сыпи | 3-4 день | 1 день | 2-4 день | до суток |
| этапность высыпаний | выражена | нет | нет | нет |
| патогномоничные признаки | пятна Бельского- Филатова-Коплика | пятна Форхгеймера | симптомы «перчаток и носков» | нет |
Источник
Корь
Корь — острое инфекционное вирусное заболевание с воздушно-капельным путем передачи.
Заболеваемость
За 2018 г. на территории Российской Федерации уровень заболеваемости корью вырос в 3,5 раза. За этот год было зафиксировано 2539 случаев кори , один из которых закончился летальным исходом.
Возбудитель
Возбудитель инфекции РНК-вирус рода морбилливирусов семейства парамиксовирусов. Неустойчив во внешней среде.
Источник инфекции
Инфицированный корью человек.
Пути передачи
Основной и, пожалуй, единственный путь передачи инфекции — воздушно-капельный (при чихании, кашле). Передача вируса через предметы обихода маловероятна в связи с низкой устойчивостью его во внешней среде.Группы риска
В группу риска по развитию кори входят дети до 5 лет, взрослые, беременные, а также лица с иммунодефицитными состояниями.
Взрослые, входящие в группы риска инфицирования корью:
работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лица, работающие вахтовым методом, и сотрудники государственных контрольных органов в пунктах пропуска через государственную границу Российской Федерации.
Инкубационный период
7-14 дней.
Период заразности
Заразившийся корью человек становится опасным для окружающих в плане передачи инфекции начиная с последних 2 дней инкубационного периода (за 2 дня до появления симптомов) и до 4 дня после высыпаний. (в целом — 8-10 дней).
Клиника
Основные симптомы кори: катаральные явления (кашель, насморк), конъюнктивит, проявления интоксикации (упадок сил, лихорадка, снижение аппетита) , белые пятна на слизистой щек (пятна Бельского-Филатова-Коплика), поэтапное высыпание пятнисто-папулезной сливной сыпи с 4 — 5 дня болезни (1 день — лицо, шея; 2 день — туловище; 3 день — ноги, руки) и пигментация.
Чем опасно заболевание
Инфицирование корью опасно развитием осложнений, в некоторых случаях приводящих к летальному исходу.
Осложнения кори: пневмония (частая причина смерти маленьких детей), отек мозга (энцефалит), синдром крупа, слепота.
Диагностика
Окончательный диагноз кори устанавливается на основании клинических проявлений, лабораторных данных и эпидемиологической связи с другими лабораторно подтвержденными случаями данного заболевания.
Лечение
Заболевшие корью, в случае тяжелого течения подлежат госпитализации. Лечение симптоматическое.
Профилактика
Наиболее безопасным и эффективным способом профилактики кори является вакцинация, проводимая одновременно с вакцинацией против краснухи и эпидемического паротита.
Схема вакцинации детей
Вакцинация — в 12 месяцев
Ревакцинация — в 6 лет
Вакцинация и ревакцинация против кори также проводится детям от 1 года до 18 лет (включительно) и взрослым до 35 лет (включительно), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори; взрослым от 36 до 55 лет (включительно), относящимся к группам риска, не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках.
Интервал между первой и второй прививками не менее 3 месяцев.
Вакцинация по эпидемическим показаниям проводится контактным лицам без ограничения возраста из очагов заболевания, ранее не болевшим, не привитым и не имеющим сведений о профилактических прививках против кори или однократно привитым.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного.
Противопоказания к вакцинации
-тяжелая аллергическая реакция на аминогликозиды,
— сильная реакция на предыдущее введение вакцины (температура тела более 40* С, отек и покраснение в месте инъекции более 8 см в диаметре),
-анафилактическая реакция на яичный белок.
Реакция на введение вакцины
После прививки в некоторых случаях, спустя 5-12 дней, могут появиться незначительные катаральные явления (насморк, кашель), возможно повышение температуры до 38*С. В редких случаях возникает немногочисленная сыпь.
Неспецифическая профилактика
Неспецифическая профилактика кори заключается в исключении контактов с заболевшими корью, а также в соблюдении правил личной гигиены.
Источник