Вирусный менингит история болезни
Содержание статьи
Вирусный менингит — симптомы и лечение
Дата публикации 15 декабря 2017Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Вирусный менингит — воспаление оболочек головного и спинного мозга, а также заполненного жидкостью пространства между мозговыми оболочками (субарахноидального пространства), вызванное вирусами.
Проявляется общими симптомами поражения мозга и специфическими менингеальными симптомами различной степени выраженности. Однако, как правило, при своевременно начатом лечении вирусные менингиты не приводят к тяжёлым необратимым последствиям. Течение вирусного менингита может быть острым или хроническим.
Энтеровирусный менингит — острое инфекционное заболевание, вызываемое различными серотипами энтеровирусов (Коксаки А и В, ECHO, серотипы 68 и 71). Энтеровирусы вызывают проявления общего заболевания и нередко поражают центральную нервную систему, проявляясь в виде серозного менингита (лихорадка, значительные головные боли, многократная рвота). При проведении лечения течение заболевания обычно доброкачественное.
Заболевание встречается как в виде единичных случаев, так и в виде массивных эпидемических вспышек. Достаточно характерна сезонность патологии (июнь-сентябрь), тропность (предпочтение) к коллективам детей и организованным группам (чаще в городах). Источник инфекции — это больные различными формами энтеровирусной инфекции и неактивные носители вирусов, роль которых может достигать 50 % (возможно, имеются латентные формы заболевания, ошибочно принимаемые за ношение) [1]. Превалирующий механизм передачи — фекально-оральный (несоблюдение правил гигиены, недостаточная обработка пищи), меньшее значение имеет воздушно-капельный и контактный механизм распространения, описана трансплацентарная передача от матери плоду.
Герпетический менингит — острое инфекционное заболевание, индуцируемое в основном вирусами герпеса 1, 2 и 3 типов. Каналы передачи и распространения — гематогенный (через кровь) и невральный (ретроаксональный). На фоне скомпрометированного иммунного статуса (у ВИЧ-инфицированных в стадии СПИДа, онкологических больных, получающих тяжёлые иммунодепрессанты, грудных детей) вирусы вызывают поражение мозговых оболочек и/или вещества головного мозга. При отсутствии адекватного лечения может приводить к тяжёлым последствиям, в том числе смерти.
Чаще всего развитию заболевания предшествует ОРВИ различной степени выраженности или герпетические высыпания на коже и слизистых оболочках, которые могут быть как проявлением первичного инфицирования (чаще у грудных детей), там и обострения вторичной инфекции (ВИЧ-инфицированные, лица с ослабленным иммунитетом).
Лимфоцитарный хориоменингит (ЛХМ) — острое или хроническое инфекционное зооантропонозное (общее для животных и человека) заболевание, индуцируемое РНК-содержащим вирусом из семейства ареновирусов. Распространение инфекции идёт гематогенным путём, после проникновения через гематоэнцефалический барьер происходит поражение мягких мозговых оболочек, лимфоцитарная инфильтрация, гиперпродукция цереброспинальной жидкости и некротические изменения клеток.
Резервуар патогена (живой организм, обеспечивающие существование возбудителя) — грызуны, в основном синантропные мыши, выделяющие патоген во внешнюю среду с отходами жизнедеятельности. Инфицирование человека возникает при употреблении загрязнённой пищи, воды, возможно заражение аэрозольным и контактным путями, а также трансплацентарно [3].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вирусного менингита
Хотя в основной массе случаев при вирусных менингитах отсутствует чёткая клиническая дифференциация с определённым видом возбудителей, некоторые характерные особенности вполне можно проследить.
Энтеровирусный менингит
Инкубационный период в среднем длится около недели, хотя описаны случаи инкубации до 12 дней. Поражению центральной нервной системы (ЦНС) в типичных случаях предшествуют общие (различной выраженности и интенсивности) симптомы энтеровирусного поражения (кожные высыпания, дискомфорт в животе, послабление стула, афтозный стоматит, ринит, фарингит и др.) Вирус вторгается в целостный организм через желудочно-кишечный тракт (ЖКТ) или носоглотку и обуславливает начальные проявления заболевания (лихорадку, симптомы поражения ЖКТ, дискомфорт во рту). Далее проникает через кровь и гематогенно заносится в нервную систему, поражая чаще всего мозговые оболочки (до 85 % всех энтеровирусных поражений нервной системы).
Вначале литически (постепенно) повышается температура тела до 40 °C, появляется беспокойство, нарушение сна, на высоте головной боли диффузного распирающего характера отмечается повторная рвота, не приносящая облегчения, светобоязнь. Истинно менингеальные симптомы (симптомы раздражения мозговых оболочек) отсутствуют или неярко-выражены (в основном отмечается скованность мышц затылка). Следует отметить гиперемию (покраснение) лица больного, инъекцию склер, бледный носогубный треугольник. Нередко указанные симптомы идут параллельно с высыпаниями, болями в мышцах, что позволяет врачу заподозрить этиологическую роль энтеровируса.
Пик заболевания протекает на протяжении 4-5 дней, затем при благоприятном течении (наиболее частом на фоне лечения) происходит снижение температуры тела, регресс клинической симптоматики. Особенностью энтеровирусного менингита является возможность рецидива, которая реализуется в 10-40 % случаев и сигнализирует литической гипертермией (перегреванием) тела и возвратом общемозговых и менингеальных сигналов.
Смертельные случаи наблюдаются редко и фиксируются в основном у детей раннего возраста, однако связаны чаще не с нарушениями в системе ЦНС, а с развитием энтеровирусного миокардита и острым нарушением функции печени [5]. После перенесённого заболевания наступает выздоровление, у части больных в дальнейшем некоторое время могут наблюдаться остаточные явления в виде астении (бессилия) и головных болей умеренной интенсивности. Иммунитет строго типоспецифичен, т. е. не защищает от повторных заболеваний, вызванных другими типами энтеровирусов.
Герпетический менингит
Имеются некоторые различия в патогенезе и клинических проявлениях менингитов, вызванных различными типами герпесвирусной инфекции. Например, при менингите, вызванном вирусом простого герпеса 1 или 2 типов, как правило, имеет место субфебрильная температура тела (37,1-38,0 °C), медленное нарастание общемозговых и менингеальных симптомов с явной диссоциацией оболочечного синдромокомплекса — значительно выраженное напряжение мышц затылочной области при слабо выраженных именных синдромах. Выявляется светобоязнь, головная боль нарастает и не снимается приёмом анальгетиков, сопровождается многократной рвотой.
Зачастую подключаются признаки энцефалита, больные становятся агрессивными, появляется спутанность сознания, галлюцинации, расстройства координации, очаговая симптоматика. При адекватном лечении в типичных случаях возможен медленный регресс клинической симптоматики с выздоровлением. При тяжёлых случаях, особенно в условиях выраженной подавления иммунитета, возможен летальный исход [4].
При менингите, индуцированном вирусом опоясывающего герпеса (VVZ) течение заболевания более яркое. На фоне предшествующих герпетических высыпаний отмечается нагнетание температуры тела до 39 °C, резко обозначенные головные боли, рвота. Достаточно выражены оболочечные симптомы, очаговая симптоматика. Отмечается нарушение со стороны сознания, ориентации, галлюцинации выявляются редко [6].
Лимфоцитарный хориоменингит (ЛХМ)
При остром виде ЛХМ скрытый период может составлять от 6 до 14 дней. После непродолжительного неярко выраженного продромального периода резко повышается температура тела до 40 °C, резкая головная боль, рвота, нарушения сознания. Возможны брадикардия в поздний период, нистагм, нарушения координации. При осмотре выражена ригидность (скованность) затылочных мышц, симптомы Кернига и Брудзинского. При офтальмоскопии отмечается застойные изменения глазного дна. Симптомы в типичных случаях продолжаются в течение 14 дней с последующим медленным обратным развитием заболевания. Иногда остаются остаточные явления в виде астении [7].
Патогенез вирусного менингита
В патогенезе вирусного менингита играет роль комплекс факторов, таких как:
- характеристика возбудителя;
- реакция организма человека;
- фон, на котором происходит взаимодействие конкурирующих организмов.
Серьёзную роль играет вирулентность возбудителя (степень способности вируса вызывать заболевание), его нейротропность (способность вируса избирательно проникать в нервную ткань и вызывать её поражение) и другие особенности. В реакции человеческого организма значительную роль имеет возраст, характер питания, социально-бытовые условия, имеющиеся заболевания, проведённое ранее лечение, иммунологическая реактивность и др. Условия окружающей среды предполагают наличие физических факторов, например влажности, повышения или понижения температуры, солнечной радиации, контактов с живыми существами и растениями, переносчиками возбудителей инфекционных заболеваний и др.
Инфекционный агент может вторгаться в оболочки мозга разными путями:
- через кровь;
- лимфогенно;
- периневрально (через щелевидную полость, расположенную вокруг нервного ствола);
- контактно (при наличии гнойного очага, расположенного неподалёку от мозговых оболочек — отита, гайморита, абсцесса мозга) [1].
При вирусных менингитах отмечается гиперпродукция цереброспинальной жидкости, нарушение внутричерепной гемодинамики, непосредственное токсическое действие возбудителя на вещество мозга. В результате этих процессов повышается проницаемость барьера между кровеносной системой и центральной нервной системой, повреждается эндотелий (внутренняя оболочка) мозговых капилляров, нарушается микроциркуляция, развиваются метаболические расстройства, усугубляющие гипоксию мозга (недостаток кислорода). Как следствие возникает отёк мозга, в случае прогрессирования отёка может произойти смещение одних структур мозга относительно других. Возможен летальный исход от остановки дыхания и сердечной деятельности.
Классификация и стадии развития вирусного менингита
1. По этиологии (причине) [11]:
- герпетический (вызванный различными типами герпесвирусов);
- коревой (вызванный вирусом кори);
- паротитный (вызванный вирусом эпидемического паротита);
- энтеровирусный (вызванный энтеровирусами ECHO, Коксаки и др.);
- аденовирусный (вызванный аденовирусами);
- лимфоцитарный хориоменингит (вызванный ареновирусами) и др.
2. По патогенезу:
- первичные — менингит развивается как основное заболевание, без предшествующего процесса;
- вторичные — как осложнение основного инфекционного заболевания.
3. По характеру течения:
- острые;
- подострые;
- хронические.
4. По путям передачи:
- воздушно-капельный;
- контактный;
- водный.
5. По степени тяжести:
- лёгкая;
- средняя;
- тяжёлая;
- крайне тяжёлая (бывает редко) [11].
Осложнения вирусного менингита
При поздно начатом лечении энтеровирусного менингита есть риск развития необратимых изменений структуры головного мозга, нарушения психического развития, слуха.
Последствия герпетического менингита зависят от выраженности процесса, тяжести течения и времени начала интенсивного лечения. При нетяжёлых формах и имеющихся иммунных резервах организма возможно полное выздоровление, при тяжёлых запущенных процессах, особенно в условиях выраженного иммунодефицита, часто выявляются стойкие резидуальные явления в виде нарушения психического здоровья, нарушения слуха и координации и др.
Отдельное внимание следует уделить медленной (хронической) форме лимфоцитарного хориоменингита, когда после острого начала и мнимого улучшения с течением времени появляются слабость, повышение утомляемости, головокружения. Заболевание носит прогрессирующий характер, сопровождается изнуряющими головными болями, угнетением психики, возможным развитием парезов (ослабления мышц) и параличей и в течение 10 лет заканчивается смертью [7].
Врождённый ЛХМ является медленно прогрессирующим процессом, сопровождающимся гидроцефалией (избыточным скоплением цереброспинальной жидкости в желудочковой системе головного мозга). Гидроцефалия развивается в большинстве случаев в первые недели после рождения. В дальнейшем присоединяется хориоретинит (воспаление задней стенки глазного яблока с вовлечением сетчатки), дети не реагируют на окружающую обстановку, лежат с вытянутыми перекрещенными ногами и приведёнными к туловищу руками. Смерть наступает на 2-3 году жизни [8][10].
Диагностика вирусного менингита
Диагностика энтеровирусного менингита строится по основным принципам распознавания инфекционного заболевания с поражением ЦНС (эпидемиологические, клинические, лабораторные, в т. ч. вирусологические исследования).
- В клиническом анализе крови выявляется повышение скорости оседания эритроцитов (СОЭ), лейкопения или нормоцитоз, лимфо- и моноцитоз.
- При анализе спинномозговой жидкости обращает на себя внимание повышенный уровень лимфоцитов (не с первого дня), снижение количества белка.
- Наиболее информативным является проведение исследования спинномозговой жидкости (СМЖ) методом ПЦР для определения РНК энтеровирусов [12].
В распознавании герпетического менингита имеют значение данные о социальном и иммунологическом статусе пациента, наличии сведений о недавно перенесённом ОРВИ, высыпаниях герпесвирусного характера.
- В клиническом анализе крови характерны лейкопения, лимфо и моноцитоз, нейтропения.
- Некоторую информацию может дать исследование крови методами ИФА или ПЦР [12], однако первенство имеет исследование спиномозговой жидкости, полученной в ходе пункции. Отмечается рост давления до 300 мм вод. ст., невысокий лимфоцитарный или лимфоцитарно-нейтрофильный плеоцитоз (повышенное содержание клеточных элементов в цереброспинальной жидкости), умеренное повышение количества белка, неизменённый уровень сахаров.
- При исследовании СМЖ методом ПЦР выявляются нуклеиновые кислоты возбудителя (вирус простого герпеса 1 и 2, вирус опоясывающего герпеса).
При диагностике лимфоцитарного хориоменингита при исследовании СМЖ методом ПЦР выявляются нуклеиновые кислоты возбудителя (вирус простого герпеса 1 и 2, вирус опоясывающего герпеса).
- При анализе цереброспинальной жидкости отмечается лимфоцитарный плеоцитоз, умеренное повышение белка, снижение уровня сахара.
- Этиологическая диагностика осуществляется путём обнаружения IgM и IgG-антител в спинномозговой жидкости и сыворотке крови.
- Вирус может быть обнаружен путём выделения ПЦР или вируса в спинномозговой жидкости во время острой стадии болезни.
Лечение вирусного менингита
Лечение энтеровирусного менингита включает обязательную немедленную госпитализацию в инфекционное отделение. Показан постельный режим, дезинтоксикационная и инфузионная терапия, применение средств противовоспалительного ряда, улучшения микроциркуляции, понижения внутричерепного давления и др.
Благотворное действие оказывает спинномозговой прокол, приводя к снижению внутримозгового давления (одно из ключевых звеньев патогенеза) и коррекции состояния. На постгоспитальном этапе переболевший нуждается в наблюдении невролога, приёме витаминов и ноотропных препаратов.
Лечение герпесвирусного менингита проводится в стационаре инфекционного или неврологического профиля. Показан постельный режим (при тяжёлых формах в отделении реанимации и интенсивной терапии), в качестве этиотропной терапии (направленной на устранение причины заболевания) назначается внутривенное или внутрилюмбальное введение парентеральных форм Ацикловира или его производных, при тяжёлом течении возможно применение Видарабина, препаратов интерферона и его индукторов. Важное значение имеет проведение комплекса патогенетической терапии, включающей профилактику и лечение отёка мозга, поддержание гомеостаза организма, купирование болевого синдрома и др.
Лечение лимфоцитарного хориоменингита (ЛХМ) осуществляется в условиях стационара, показано проведение люмбальной пункции, инфузионная терапия, введение гипоксических и ноотропных средств, иммуномодуляторов. Высокоэффективных средств прямого противовирусного действия не существует [12].
Прогноз. Профилактика
Профилактика энтеровирусного менингита:
- тщательно соблюдать правила личной гигиены;
- мыть овощи и фрукты;
- ограничить купание в открытых неприспособленных водоёмах [3].
Профилактика развития герпетического менингита ввиду инфицированности подавляющего большинства населения планеты вирусами герпеса 1, 2 и 3 типов достаточно сложна.
Имеет значение:
- поддержание должного уровня иммунитета (здоровый образ жизни);
- недопущение заражения ВИЧ (в т. ч. использование контрацепции и отказ от парентеральных наркотиков);
- вакцинация;
- раннее начало противогерпетической терапии при опоясывающем лишае и обострении простого герпеса;
- избегание контактов новорождённых с больными активными формами герпетической инфекции (обострение).
Менингиты при ОРВИ и гриппе не имеют чётких диагностических отличий от менингитов герпесвирусной этиологии, имеется связь с переносимым или недавно перенесённым респираторным заболеванием [4][6].
Профилактика лимфоцитарного хориоменингита заключается в проведении дератизационных мероприятий, которые подразумевают истребление грызунов, тщательном соблюдении правил приготовления пищи [3].
Источник
Менингококковая инфекция у ребёнка
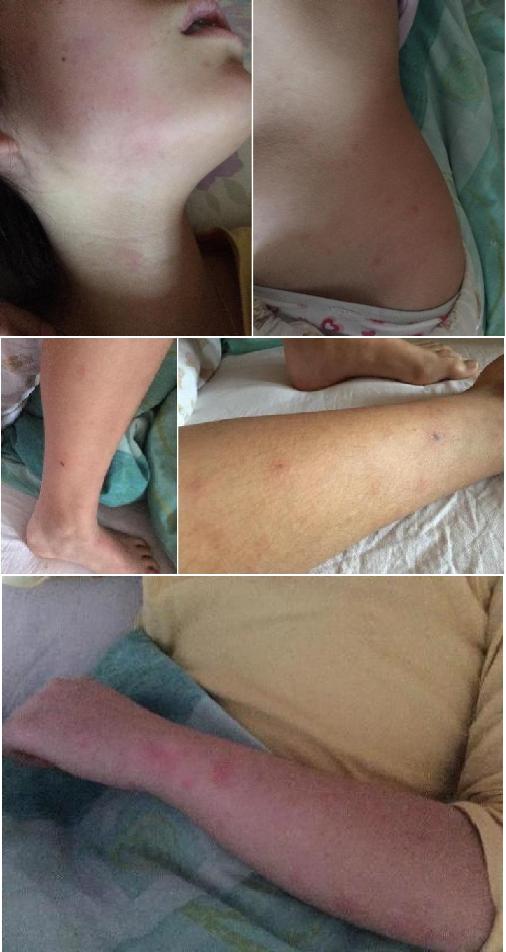
В клинику №1 ВиТерра Беляево поступил вызов на дом для врача-педиатра к девочке Н., 13 лет, с жалобами на повышение Т до 40 С, высыпания на коже (розеолезно-папулёзная и геморрагическая сыпь, более обильная в дистальных отделах рук, ног и ягодичной области, единичные некрозы неправильной формы в области голеней).
Поделиться:
История болезни
Вызов на дом к девочке Н., 13 лет, с жалобами на повышение Т до 40 С, высыпания на коже.
Из анамнеза:
2-й день болезни. Заболела остро — после посещения ледового катка отмечалось повышение Т до 40С, однократная рвота. Самостоятельно проводили симптоматическое лечение (тёплое питьё, жаропонижающие препараты) — рвота не повторялась, Т снизилась до 38,8 С. На 2-й день заболевания — вновь подъём Т до 40 С, родители обратили внимание на появление высыпаний преимущественно в области нижних конечностей. Обратились с целью получения рекомендации по дальнейшей тактике лечения.
Перенесённые заболевания: ОРВИ (в т.ч за неделю до настоящего заболевания), бронхит, ангина.
Травмы, операции, гемотрансфузии — отрицают.
Аллергоанамнез: аллергические реакции на пищевые продукты, лекарственные препараты — отрицают.
Проф.прививки: до 2-х летнего возраста (в рамках НК), далее отказ родителей.
Эпид.анамнез: внутрисемейный не отягощён; контакты с инфекционными больными и карантины в ДОУ — отрицают.
Организована — школа (последнее посещение 2 дня назад).
Осмотр и диагностика
При первичном осмотре — на дому (в присутствии мамы ребенка): Состояние тяжёлое за счет выраженных симптомов интоксикации, явлений инфекционно-токсического шока 1-2 степени. Т 38,7 С. Сознание ясное, признаки психомоторного возбуждения. Кожные покровы физиологической окраски, на лице, туловище, конечностях — розеолезно-папулёзная и геморрагическая сыпь, более обильная в дистальных отделах рук, ног и ягодичной области, единичные некрозы неправильной формы в области голеней.
Зев гиперемирован, задняя стенка глотки разрыхлена, отёчная. Лимфоузлы: подчелюстные d до 0,6 см, эластичной консистенции, подвижные, не спаяны с окруж тканями, безболезненные при пальпации, кожные покровы над ними не изменены. Носовое дыхание свободное, отделяемого в носовых ходах нет.
Отоскопия: без особенностей. В легких дыхание с жестковатым оттенком, проводится во все отделы, хрипы не выслушиваются. Тоны сердца звучные, ритмичные с тенденцией к тахикардии, шумы не выслушиваются. Живот мягкий, безболезненный при пальпации во всех отделах. Печень, селезенка — не увеличены. Стул самостоятельный, 1 р/д, оформленный, без патологических примесей. Мочеиспускание свободное, безболезненное. Отёков нет.
С предварительным диагнозом: Менингококковая инфекция, генерализованная форма, менингококцемия, ИТШ 1-2 степени — девочка направлена на срочную госпитализацию в стационар.
Бригадой СМП пациентка была доставлена в ИКБ №2 г. Москвы, где по результатам проведенного комплексного обследования подтверждён вышеуказанный диагноз.
Лечение и результат
Заболевание протекало в тяжёлой форме, отмечалось гладкое течение. За период пребывания в стационаре проведено 2-кратное переливание свежезамороженной плазмы, курс антибактериальной терапии, инфузионная и симптоматическая терапия. Выписана на 10-е сутки в удовлетворительном состоянии с единичными мелкими подживающими некрозами на голенях обеих ног.
Рекомендации врача
После выписки из стационара повторно осмотрена врачом-педиатром (клиники), рекомендовано:
- диспансерное наблюдение педиатром, неврологом, инфекционистом — в течение 2-х лет после перенесённого заболевания, с дальнейшим решением о снятии с учёта или продолжении динамического наблюдения (при наличии остаточных явлений);
- освобождена от занятий физической культурой — сроком на 3 месяца;
- мед.отвод от вакцинации — 3 месяца.
Информационная справка
Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком (Neisseria meningitidis) и характеризующееся разнообразием клинических форм: от назофарингита и бессимптомного носительства до генерализованных форм, протекающих в форме менингококцемии (менингококковый сепсис), менингита и менингоэнцефалита. Менингококковая инфекция часто имеет фульминантное (быстроразвивающееся, молниеносное) течение с крайне быстрым нарастанием симптомов вплоть до инфекционно-токсического шока, что ограничивает возможности оказания специализированной помощи.
Между появлением первых симптомов (сходных с таковыми при ОРВИ) и развитием шока и летального исхода может пройти менее 24 часов. Это подчёркивает важность вакцинопрофилактики менингококковой инфекции!
Менактра — менингококковая полисахаридная вакцина, применяется для профилактики у лиц в возрасте от 9 мес до 55 лет.
* У детей от 9 до 23 мес — курс вакцинации состоит из 2-х инъекций с интервалом не менее 3 месяцев.
* У лиц в возрасте от 2 до 55 лет — вакцинация проводится однократно.
* В случае неблагополучной эпидемиологической ситуации по менингококковой инфекции рекомендуется проводить однократную ревакцинацию в возрасте от 15 до 55 лет, при условии, что с момента предыдущей вакцинации прошло не менее 4 лет.
Источник