Вирус зика и краснуха
Содержание статьи
Вирус Зика
У этого термина существуют и другие значения, см. Зика.
Вирус Зика (англ. Zika virus, ZIKV) — вид вирусов рода Flavivirus (семейство Flaviviridae), переносимый комарами рода Aedes. У людей вызывает одноимённое заболевание, характерными симптомами которого являются сыпь, утомление, головная и суставная боль, лихорадка, опухание суставов[en][2][3]. Вирус открыт в 1947 году, после чего в течение 60 лет было описано лишь 15 случаев заболевания в Чёрной Африке и Юго-Восточной Азии[2]. В настоящее время имеет статус пандемии[4]. Клинические проявления подобны лихорадкам денге и чикунгунья, аналогичные симптомы также имеют краснуха, корь, лептоспироз, риккетсиозы; окончательный диагноз ставится на основании лабораторных тестов[5]. Специфичных лекарств против вируса Зика не существует[6], ведутся клинические испытания вакцины на основе ДНК[7].
Строение[править | править код]
Строение оболочки вириона вируса Зика (PDB 5IRE). Симметрически неэквивалентные мономеры белка Е окрашены разными цветами
Структура вируса Зика изучалась методом криоэлектронной микроскопии[8][9]. Подобно другим флавивирусам, вирус Зика окружён оболочкой, состоящей из 180 копий белка E и 180 копий белка M, заякоренных в мембране вириона[9]. Вирионы отличаются высокой термостабильностью, сохраняя регулярную структуру даже при 40 °C благодаря наличию характерной сети водородных связей и других взаимодействий между эктодоменами белка Е[9]. Внешняя белковая оболочка имеет икосаэдрическую симметрию и сформирована эктодоменами белка E, гликозилированными по остатку Asn154[8][9]. Согласно рентгеноструктурным данным, петля, в которой находится этот сайт гликозилирования («150-петля»), длиннее, чем у других флавивирусов[10], обладает повышенной подвижностью и окружена уникальной относительно других изученных флавивирусов положительно заряженной областью[11].
Нейтрализующие антитела[en] к эпитопу белка Е вируса денге, расположенному в области контакта между димерами, эффективно взаимодействуют и с белком Е вируса Зика[10].
Нуклеокапсид с несегментированным, одноцепочечным, положительно-направленным РНК-геномом[12].
Неструктурный белок NS1 вируса Зика сходен по структуре C-концевого фрагмента с аналогичными белками других флавивирусов, однако имеет иное распределение электростатического потенциала на поверхности, а также довольно сильно отличается по аминокислотной последовательности, образуя отдельную ветвь филогенетического дерева. Предполагается, что эти отличия являются одной из причин нестандартного для флавивирусов патогенеза вируса Зика[13].
Структура геликазы вируса Зика была определена методом рентгеноструктурного анализа. Фермент состоит из трёх доменов I-III, между доменами I и II расположен предполагаемый центр связывания нуклеотидов, а молекула РНК связывается между доменом III и доменами I и II[14].
Таксономическое положение[править | править код]
Вместе с вирусом Спондвени[en] образует серокомплекс Спондвени[12].
История распространения[править | править код]
Впервые вирус был изолирован в 1947 году из макак-резусов в лесу Зика (Уганда), по которому и получил название. В 1948 году изолирован из комаров Aedes africanus[en], пойманных в том же лесу. В 1968 году впервые найден у людей в Нигерии. С 1951 по 1981 годы серологические доказательства наличия вируса были получены в Уганде, Танзании, Египте, ЦАР, Сьерра-Леоне, Габоне, а также в Азии — в Индии, Малайзии, на Филиппинах, в Таиланде, Вьетнаме и Индонезии. Вирус выделяли из комаров в Кот-д’Ивуаре и Малайзии, у людей в Сенегале. В 2007 году произошла крупная вспышка заболевания, вызванного вирусом Зика, на острове Яп[15], откуда началось распространение вируса на восток через Тихий океан[2]. В 2014 году вирус достиг Новой Каледонии, островов Кука, Французской Полинезии, в 2015 году — острова Пасхи и Южной Америки, Центральной Америки, Вест-Индии[2].
В 2015 году началось активное распространение вируса в Южной и Центральной Америке.
Предполагаемая история распространения вируса Зика по Африке[16].
На основании филогенетического анализа обширного набора штаммов вируса была высказана гипотеза, что вирус Зика впервые появился в Уганде в 20-е годы XX века, после чего дважды независимо распространился в Западную Африку — около 1935 года в Нигерию и Сенегал через ЦАР, а также около 1940 года в Кот-д’Ивуар и затем в Сенегал; азиатские штаммы вируса, вероятно, в конце 1940-х были занесены в Малайзию, а в 1960-е — в Микронезию[16].
Жизненный цикл[править | править код]
Предполагается, что вирус первоначально инфицирует дендритные клетки около места внедрения, затем распространяется в лимфатические узлы и кровоток[12]. Репликация флавивирусов обычно происходит в цитоплазме, однако белок оболочки вируса Зика был обнаружен в ядрах инфицированных клеток с помощью моноклональных антител к вирусу Западного Нила[17].
Передача[править | править код]
Основной путь передачи вируса Зика человеку — через укусы самок активных в дневное время комаров рода Aedes[5]: прежде всего Aedes aegypti и Aedes albopictus, а также древесных комаров Aedes africanus, Aedes apicoargenteus, Aedes furcifer, Aedes hensilli, Aedes luteocephalus и Aedes vitattus. Инкубационный период в комарах составляет примерно 10 дней[15]. Позвоночные носители вируса — как правило, обезьяны и люди. До начала пандемии в 2007 году вирус Зика «редко вызывал заметные «избыточные» заболевания у человека, даже в высоко энзоотичных районах»[4].
Возможна передача вируса Зика от мужчины к женщине либо иному пассивному половому партнёру в результате полового контакта. Первый случай был зарегистрирован в 2009 году, когда по возвращении из экспедиции в Сенегал учёный-энтомолог из Колорадо передал вирус своей жене; симптомы лихорадки Зика проявлялись у них спустя порядка 9 дней после предполагаемой даты инфицирования[18][19]. Во время эпидемии лихорадки Зика во Французской Полинезии (2013) вирус был обнаружен в семенной жидкости и моче одного из пациентов на Таити, дважды перенёсшего острую фазу заболевания в течение 8 недель; несмотря на наличие вируса в сперме, в крови его обнаружить в это же время не удавалось[20]. В обоих случаях у пациентов наблюдалась гемоспермия[18][20]. Во время вспышки 2015-2016 годов только в США было зарегистрировано 6 случаев передачи вируса половым путём[21]. Передача вируса женщинами не регистрировалась[21]. Согласно рекомендациям Центра по контролю и профилактике заболеваний США (CDC), для предотвращения передачи вируса Зика половым путём мужчинам следует постоянно использовать презервативы либо воздерживаться[en] от половых контактов: не менее 8 недель после посещения эндемичных территорий при отсутствии симптомов заболевания, не менее 6 месяцев после перенесённого заболевания с клиническими проявлениями[21].
В 2015 году РНК вируса Зика была обнаружена в околоплодных водах двух зародышей. Это показало, что вирус проникает через плаценту и может вызвать инфекцию у плода[22].
Клиническая картина[править | править код]
Сыпь на руке, вызванная вирусом Зика
Общие симптомы вирусной инфекции включают лёгкую головную боль, макулопапулёзную сыпь, жар, недомогание, конъюнктивит и боли в суставах. Первый хорошо задокументированный случай заражения вирусом Зика был описан в 1964 году. В начале заболевания пациент жаловался на лёгкую головную боль, затем последовала сыпь, лихорадка и боль в спине. В течение двух дней сыпь начала проходить, через три дня спал жар и осталась только лёгкая сыпь. Сыпь была наиболее распространённым симптомом среди заболевших лихорадкой Зика в 2015 году в Рио-де-Жанейро[23]. До настоящего времени лихорадка Зика считалась достаточно лёгким заболеванием. Только у одного человека из пяти проявлялись симптомы заболевания, отсутствует смертность, однако истинный потенциал вируса до сих пор не известен[15].
По состоянию на июнь 2016 года не существует вакцин и лекарств для профилактики или специфического лечения лихорадки Зика. Симптомы можно облегчить, используя парацетамол, тогда как аспирин и другие НПВС можно применять только после исключения лихорадки денге из-за риска кровотечений[24].
Вирус обладает выраженным нейротропизмом и эффективно инфицирует нейрональные прогениторные клетки. С помощью органоидов, имитирующих эмбриональное развитие переднего мозга[en], были продемонстрированы нарушения, возникающие при размножении вируса Зика в мозге плода, и их аналогия с изменениями, характерными для микроцефалии[25].
Диагностика[править | править код]
Существуют два типа диагностических тестов для определения вируса Зика в сыворотке, выделенной во время острой фазы заболевания[26][15]. Иммуноферментные тесты построены на определении специфичного иммуноглобулина M; часто дают перекрёстные реакции с вирусом денге, реже — с вирусами жёлтой лихорадки, лихорадки Западного Нила, японского энцефалита, энцефалита долины Муррея[15], однако существуют и достаточно специфичные наборы для ИФА[27]. Тесты, основанные на прямом определении вируса или его компонентов, более надёжны, однако длительны и требуют более квалифицированного персонала[26][15]. ПЦР-тесты, основанные на определении вирусной РНК, наиболее популярны и могут проводиться с использованием образцов, полученных не позднее 10 дней после начала заболевания[26][15]. Реакция нейтрализации методом бляшек имеет более высокую специфичность[15].
Схемы дифференциальной диагностики различаются в зависимости от фазы заболевания. Во время острой фазы (менее 7 дней после появления симптомов) сначала проводится определение белка NS1 вируса денге методом ПЦР в реальном времени, затем при отрицательном результате тем же методом проводится определение вируса чикунгунья. При отрицательных результатах обоих тестов и положительном результате ПЦР-теста на вирус Зика ставится диагноз. На более поздних стадиях (свыше 4 дней после появления симптомов) по аналогичной схеме проводится диагностика на основе определения специфичных IgM[5].
Ингибиторы репликации[править | править код]
7-Деаза-2′-»C-»метиладенозин[d] проявляет ингибиторные свойства по отношению к репликации вируса Зика[28][29] и замедляет течение болезни у мышей[28]. 2′-C-Метилцитидин, рибавирин, фавипиравир и T-1105 ингибируют цитопатическое действие вируса и уменьшают его урожай[28]. Высокую эффективность подавления репродукции вируса in vitro проявляет также 2′-C-метиладенозин, 2′-C-метилгуанозин и 2′-C-метилуридин менее эффективны[29].
7-деаза-2′-C-метиладенозин
2′-C-метилцитидин
фавипиравир
T-1105
Источники[править | править код]
- ↑ Таксономия вирусов (англ.) на сайте Международного комитета по таксономии вирусов (ICTV).
- ↑ 1 2 3 4 Enserink M. An obscure mosquito-borne disease goes global (англ.) // Science. — 2015. — Vol. 350, no. 6264. — P. 1012-1013. — doi:10.1126/science.350.6264.1012.
- ↑ Vogel G. A race to explain Brazil’s spike in birth defects (англ.) // Science. — 2016. — Vol. 351, no. 6269. — P. 110-111. — doi:10.1126/science.351.6269.110.
- ↑ 1 2 Fauci A., Morens D. M. Zika Virus in the Americas — Yet Another Arbovirus Threat (англ.) // N. Engl. J. Med. / J. M. Drazen, F. J. Ingelfinger — MMS, 2016. — Vol. 374, Iss. 7. — P. 601-604. — ISSN 0028-4793; 1533-4406 — doi:10.1056/NEJMP1600297 — PMID:26761185
- ↑ 1 2 3 Korzeniewski K., Juszczak D., Zwolińska E. Zika — another threat on the epidemiological map of the world (англ.) // International Mari Health — 2016. — Vol. 67, Iss. 1. — P. 31-37. — doi:10.5603/IMH.2016.0007 — PMID:27029927
- ↑ Symptoms, Diagnosis, & Treatment
- ↑ Abbasi J. Zika Vaccine Enters Clinical Trials (англ.) // JAMA. — 2016. — Vol. 316. — P. 1249. — doi:10.1001/jama.2016.12760.
- ↑ 1 2 Sirohi D., Chen Z., Sun L., Klose T., Pierson T. C., Rossmann M. G., Kuhn R. J. The 3.8 A resolution cryo-EM structure of Zika virus (англ.) // Science / M. McNutt — AAAS, 2016. — Vol. 352, Iss. 6284. — P. 467-470. — ISSN 0036-8075; 1095-9203 — doi:10.1126/SCIENCE.AAF5316 — PMID:27033547
- ↑ 1 2 3 4 Kostyuchenko V. A., Lim E. X. Y., Zhang S., Fibriansah G., Ng T., Ooi J. S. G., Shi J., Lok S. Structure of the thermally stable Zika virus (англ.) // Nature / P. Campbell, M. Skipper — NPG, Springer-Verlag, 2016. — Vol. 533, Iss. 7603. — P. 425-428. — ISSN 1476-4687; 0028-0836 — doi:10.1038/NATURE17994 — PMID:27093288
- ↑ 1 2 Barba-Spaeth G., Rouvinski A., Dejnirattisai W., Medits I., Vaney M., Sharma A., Simon-Lorière E., Sakuntabhai A., Cao-Lormeau V., Haouz A. et al. Structural basis of potent Zika-dengue virus antibody cross-neutralization (англ.) // Nature / P. Campbell, M. Skipper — NPG, Springer-Verlag, 2016. — Vol. 536, Iss. 7614. — P. 48-53. — ISSN 1476-4687; 0028-0836 — doi:10.1038/NATURE18938 — PMID:27338953
- ↑ Dai L., Song J., Lu X., Musyoki A. M., Cheng H., Zhang Y., Yuan Y., Song H., Haywood J., Xiao H. et al. Structures of the Zika Virus Envelope Protein and Its Complex with a Flavivirus Broadly Protective Antibody (англ.) // Cell Host & Microbe — Cell Press, Elsevier, 2016. — Vol. 19, Iss. 5. — P. 696-704. — ISSN 1931-3128; 1934-6069 — doi:10.1016/J.CHOM.2016.04.013 — PMID:27158114
- ↑ 1 2 3 Knipe, David M.; Howley, Peter M. Fields Virology (неопр.). — 5th. — Lippincott Williams & Wilkins (англ.)русск., 2007. — С. 1156, 1199. — ISBN 978-0-7817-6060-7.
- ↑ Song H., Qi J., Haywood J., Shi Y., Gao G. F. Zika virus NS1 structure reveals diversity of electroic surfaces among flaviviruses (англ.) // Nat. Struct. Mol. Biol. — USA: NPG, 2016. — Vol. 23, Iss. 5. — P. 456-458. — ISSN 1545-9993; 1545-9985 — doi:10.1038/NSMB.3213 — PMID:27088990
- ↑ Tian H., Ji X., Yang X., Xie W., Yang K., Chen C., Wu C., Chi H., Mu Z., Wang Z. et al. The crystal structure of Zika virus helicase: basis for antiviral drug de (англ.) // Protein & Cell / R. Zihe — Springer-Verlag, SpringerOpen, 2016. — Vol. 7, Iss. 6. — P. 450-454. — ISSN 1674-800X; 1674-8018 — doi:10.1007/S13238-016-0275-4 — PMID:27172988
- ↑ 1 2 3 4 5 6 7 8 Hayes E. B. Zika virus outside Africa (англ.) // Emerg. Infect. Dis. — Centers for Disease Control and Prevention, 2009. — Vol. 15, Iss. 9. — P. 1347-1350. — ISSN 1080-6040; 1080-6059 — doi:10.3201/EID1509.090442 — PMID:19788800
- ↑ 1 2 Faye O., Freire C. C. M., Iamarino A., Oliveira J. V. C. d., Faye O., Diallo M., Zanotto P. M. d. A., Sall A. A. Molecular evolution of Zika virus during its emergence in the 20(th) century (англ.) // PLOS Neglected Tropical Diseases / P. J. Hotez — PLoS, 2014. — Vol. 8, Iss. 1. — P. e2636. — ISSN 1935-2735; 1935-2727 — doi:10.1371/JOURNAL.PNTD.0002636 — PMID:24421913
- ↑ Buckley A., Gould E. A. Detection of Virus-specific Antigen in the Nuclei or Nucleoli of Cells Infected with Zika or Langat Virus (англ.) // J. Gen. Virol. / G. L. Smith — Microbiology Society, 1988. — Vol. 69 ( Pt 8), Iss. 8. — P. 1913-1920. — ISSN 0022-1317; 1465-2099 — doi:10.1099/0022-1317-69-8-1913 — PMID:2841406
- ↑ 1 2 Foy B. D., Kobylinski K. C., Foy J. L. C., Blitvich B. J., Amélia Paes de Andrade Travassos da Rosa, Tesh R. B., Lanciotti R. S., Haddow A. D. Probable non-vector-borne transmission of Zika virus, Colorado, USA (англ.) // Emerg. Infect. Dis. — Centers for Disease Control and Prevention, 2011. — Vol. 17, Iss. 5. — P. 880-2. — ISSN 1080-6040; 1080-6059 — doi:10.3201/EID1705.101939 — PMID:21529401
- ↑ Enserink M. Sex After a Field Trip Yields Scientific First. Science News (6 апреля 2011). Дата обращения: 18 мая 2016.
- ↑ 1 2 Musso D., Roche C., Robin E., Nhan T., Teissier A., Cao-Lormeau V. Potential sexual transmission of Zika virus (англ.) // Emerg. Infect. Dis. — Centers for Disease Control and Prevention, 2015. — Vol. 21, Iss. 2. — P. 359-61. — ISSN 1080-6040; 1080-6059 — doi:10.3201/EID2102.141363 — PMID:25625872
- ↑ 1 2 3 Oster A. M., Russell K., Stryker J. E., Friedman A., Kachur R. E., Petersen E. E., Jamieson D. J., Cohn A. C., Brooks J. T. Up: Interim Guidance for Prevention of Sexual Transmission of Zika Virus — United es, 2016 (англ.) // Morb. Mortal. Wkly. Rep. — Centers for Disease Control and Prevention, 2016. — Vol. 65, Iss. 12. — P. 323-325. — ISSN 0149-2195; 1545-861X; 1546-0738; 0892-3787; 1545-8636 — doi:10.15585/MMWR.MM6512E3 — PMID:27032078
- ↑ Gretchen Vogel. Fast-spreading virus may cause severe birth defects Science Magazine American Association for the Advancement of Science. 3 December 2015, retrieved 7 January 2016
- ↑ Neto J. C., Mesquita E. C., Souza T. M. L., Parreira V., Wittlin B. B., Durovni B., Lemos M. C. F., Vizzoni A., Sampaio S. A., Gonçalves B. d. S. et al. Clinical Manifeions of Zika Virus Infection, Rio de Janeiro, Brazil, 2015 (англ.) // Emerg. Infect. Dis. — Centers for Disease Control and Prevention, 2016. — Vol. 22, Iss. 7. — P. 1318-1320. — ISSN 1080-6040; 1080-6059 — doi:10.3201/EID2207.160375 — PMID:27070847
- ↑ Zika Virus For Health Care Providers: Clinical Evaluation & Disease Архивная копия от 13 сентября 2017 на Wayback Machine CDC, June 1, 2015, retrieved January 8, 2016
- ↑ Qian X., Nguyen H. N., Song M. M., Hadiono C., Ogden S. C., Yao B., Hamersky G. R., Jacob F., Zhong C., Yoon K. et al. Brain-Region-Specific Organoids Using Mini-bioreactors for Modeling ZIKV Exposure (англ.) // Cell — Cell Press, Elsevier, 2016. — Vol. 165, Iss. 5. — P. 1238-1254. — ISSN 0092-8674; 1097-4172 — doi:10.1016/J.CELL.2016.04.032 — PMID:27118425
- ↑ 1 2 3 Shan C., Barrett A. D. T., Garcia-Blanco M. A., Xie X., Tesh R. B., Shi P., Vasilakis N., Vasconcelos P. F. d. C., Weaver S. C. Zika Virus: Diagnosis, Therapeutics, and Vaccine (англ.) // ACS infectious diseases — American Chemical Society, 2016. — Vol. 2, Iss. 3. — P. 170-172. — ISSN 2373-8227 — doi:10.1021/ACSINFECDIS.6B00030 — PMID:27623030
- ↑ Huzly D., Hanselmann I., Schmidt-Chanasit J., Panning M. High specificity of a novel Zika virus ELISA in European patients after exposure to different flaviviruses (англ.) // Eurosurveillance — European Centre for Disease Prevention and Control, 2016. — Vol. 21, Iss. 16. — ISSN 1025-496X; 1560-7917 — doi:10.2807/1560-7917.ES.2016.21.16.30203 — PMID:27126052
- ↑ 1 2 3 Zmurko J., Marques R. E., Schols D., Kaptein S. J. F., Neyts J. The Viral Polymerase Inhibitor 7-Deaza-2′-C-Methyladenosine Is a Potent Inhibitor of In Vitro Zika Virus Replication and Delays Disease Progression in a Robust Mouse Infection Model (англ.) // PLOS Neglected Tropical Diseases / P. J. Hotez — PLoS, 2016. — Vol. 10, Iss. 5. — P. e0004695. — ISSN 1935-2735; 1935-2727 — doi:10.1371/JOURNAL.PNTD.0004695 — PMID:27163257
- ↑ 1 2 Eyer L., Nencka R., Huvarová I., Palus M., Alves M. J., Růžek D., Gould E. A., Clercq E. D. Nucleoside inhibitors of Zika virus (англ.) // J. Infect. Dis. — OUP, 2016. — Vol. 214, Iss. 5. — P. 707-11. — ISSN 0022-1899; 1537-6613 — doi:10.1093/INFDIS/JIW226 — PMID:27234417
Ссылки[править | править код]
- WHO Director-General summarizes the outcome of the Emergency Committee on Zika (англ.). WHO (2 February 2016). Дата обращения: 1 февраля 2016.
Источник
Лихорадка Зика
Лихорадка Зика — острое инфекционное заболевание с преимущественно трансмиссивным механизмом передачи. Заболевание протекает бессимптомно либо проявляется повышением температуры тела, общеинтоксикационным синдромом, болями в мышцах, суставах, конъюнктивитом, сыпью. Основной опасностью инфекции является формирование микроцефалии и различных неврологических нарушений у плода в случае инфицирования беременных женщин, а также стойких патологий ЦНС у взрослых. Диагностика основана на обнаружении самого вируса в биологическом материале, а также специфических антител в сыворотке крови человека. Этиотропное лечение не разработано. Проводится симптоматическая терапия.
Общие сведения
Впервые вирус был выделен из крови обезьяны, обитавшей в лесу Зика в Уганде. В переводе с местного наречия «зика» означает «заросли». Эндемичными территориями по данному инфекционному заболеванию являются страны Центральной и Южной Америки, Африки, Юго-Восточной Азии, острова Тихого океана. В других государствах примеры заражения также зарегистрированы, однако они обусловлены завозными случаями среди путешественников. С 2015 г. было зафиксировано около 4 млн. заболевших. В 2016 г. ВОЗ объявила чрезвычайную ситуацию в области международного здравоохранения из-за вспышки заболеваемости. Подобная настороженность связана с выраженным тератогенным действием вируса и отсутствием специфического лечения.
Восприимчивость всеобщая. Сезонность не выражена, однако наблюдается учащение случаев инфицирования в период проливных дождей, что связано с увеличением активности комаров-переносчиков. С развитием глобального потепления ареал распространения соответствующих насекомых увеличивается, что создает еще большую опасность для человека. Однако вирус не выносит низких температур. Поэтому формирование стойких очагов лихорадки в странах с умеренным климатом невозможно, но завозные случаи могут способствовать развитию вспышек заболеваемости в летнее время.
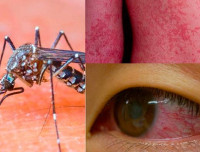
Лихорадка Зика
Причины лихорадки Зика
Возбудитель заболевания — РНК-содержащий вирус из семейства Flaviviridae. Относится к арбовирусам. Патоген достаточно устойчив в окружающей среде. В лиофилизированном состоянии сохраняется до 30 месяцев. Фенол и низкопроцентный этиловый спирт не убивают микроорганизм, однако он быстро инактивируется при контакте с эфиром, раствором калия перманганата. Существует две линии вируса: азиатская и африканская. Считается, что африканская форма паразитирует у обезьян, а человек является случайным хозяином. Азиатская линия выделена от большинства больных во время эпидемий в эндемичных районах.
Источником инфекции являются обезьяны и больной человек. Передача заболевания реализуется через трансмиссивный механизм с помощью комаров вида Aedes. Возможны половой, парентеральный (при переливании компонентов крови), трансплацентарный, контактный (со слюной) пути заражения. Половой путь реализуется только у мужчин. Некоторые авторы высказывают возможность аспирационного инфицирования у лиц с иммунодефицитом. Вирус обнаруживается в крови, слюне, моче, сперме, грудном молоке, околоплодных водах при внутриутробном заражении. Опасность представляет передача вируса Зика при гемотрансфузиях и трансплантациях органов и тканей, т. к. в большинстве случаев заболевание проходит бессимптомно, отсутствует специфический скрининг доноров, что может привести к ятрогенному заражению реципиентов.
Патогенез
Механизм развития данного инфекционного заболевания до конца не изучен. Считается, что первыми в месте укуса поражаются дендритные клетка. Далее вирус с током крови разносится в различные органы и ткани. В инфицированных клетках организма человека происходит репликация РНК. Во время выхода новых вирионных частиц из клетки развивается цитолиз пораженных структур. При изучении микропрепаратов обнаружены морфологические изменения в скелетной мускулатуре, миокарде (набухание волокон, некроз, пролиферация ядер, исчезновение поперечной исчерченности). В экспериментах на лабораторных животных доказана высокая тропность вируса к клеткам нервной системы. В случае внутриутробного инфицирования патоген поражает ворсины хориона, сосуды плаценты. Возникает стойкая ишемия плода. Кроме того, вирус Зика воздействует на митотическую активность клеток, что в свою очередь ведет к формированию пороков развития.
Симптомы лихорадки Зика
В четырех из пяти случаев инфекция протекает бессимптомно. Инкубационный период составляет от 3 дней до 2 недель. Человек становится заразным за несколько дней до появления первых симптомов. Характерно наличие субфебрильной лихорадки, которая держится до 5 дней. Отмечается слабость, вялость, сонливость, чувство недомогания. Типично наличие миалгий, артралгий, боли в глазных яблоках, светобоязни. Нередко развивается конъюнктивит, отек мелких суставов.
С первого дня заболевания появляется мелкая зудящая пятнисто-папулезная сыпь на лице, туловище с последующим возможным распространением по всему телу. Элементы могут увеличиваться в размере, сливаться. Иногда формируются волдыри с прозрачным содержимым. Очень редко возникают диспепсические явления в виде тошноты, рвоты, диареи, чувства тяжести, болей в эпигастрии. Длительность заболевания составляет около 7 дней.
У беременных женщин и детей, инфицированных не трансплацентарным путем, заболевание протекает с типичной клинической симптоматикой. Считается, что после перенесенной инфекции, формируется стойкий иммунитет, повторное заражение маловероятно.
Осложнения
Наиболее грозным осложнением у взрослых, переболевших лихорадкой Зика, является развитие синдрома Гийена-Барре. Прямых доказательств связи данного неврологического нарушения с инфицированием нет, однако, по данным исследований в странах риска, более чем у 90% пациентов с синдромом Гийена-Барре обнаруживались антитела к вирусу Зика.
Наибольшую опасность представляет инфицирование женщин во время беременности, особенно в критические периоды развития плода. Характерно прерывание гестации на ранних сроках, формирование фетоплацентарной недостаточности, пороков развития, поражение ЦНС с развитием микроцефалии и мальформации головного мозга. В некоторых случаях отмечается возникновение патологии зрительного нерва. Многие авторы ассоциируют вирус Зика с развитием менингоэнцефалита, миелита, геморрагических осложнений.
Диагностика
Во время объективного осмотра специфических симптомов не выявляется. Отмечается наличие сыпи, конъюнктивита, возможно ‒ отеков мелких суставов. Данное заболевание протекает чаще всего в легкой форме, поэтому инфицированные за медицинской помощью обращаются редко. При подозрении на лихорадку Зика необходима консультация инфекциониста. В диагностике используются следующие клинико-лабораторные методы:
- Обнаружение вируса. Проводят идентификацию РНК вируса методом ПЦР с обратной транскрипцией. Данный способ наиболее информативен с 3 по 7 день от начала заболевания. В качестве исследуемого материала используют сыворотку крови. В научных исследованиях также изучают мочу и сперму.
- Серологические методы. Определяют в динамике нарастание титра специфических IgM антител методом ИФА. Данный метод может давать ложноположительные результаты из-за возможности перекрестных реакций с другими представителями флавивирусов.
- УЗИ плода. Сонография позволяет на антенатальной стадии выявить пороки развития плода. Определяются признаки микроцефалии с уменьшением окружности головы, наличие интракраниальных кальцификатов, вентрикуломегалия.
- Амниоцентез. Не существует единого мнения о необходимости проведения исследования зараженным беременным женщинам. В околоплодных водах вирус Зика обнаруживается спустя 6-8 недель после инфицирования матери. Кроме того, степень выделения патогена в амниотическую жидкость зависит от зрелости почек плода.
ВОЗ выделяет следующие критерии в диагностике лихорадки Зика: предполагаемый, возможный и подтвержденный случаи. Предполагаемый случай основывается лишь на наличии клинической симптоматики. Возможный случай включает отсутствие клиники, обнаружение IgM в крови, отягощенный эпидемиологический анамнез. Для подтвержденного варианта характерно обнаружение РНК вируса, IgM в диагностически значимом титре, исключение заражения другими флавивирусами. Дифференциальный диагноз проводится с желтой лихорадкой, лихорадкой денге, чикунгунья, краснухой, малярией, ВИЧ-инфекцией, лептоспирозом, корью, риккетсиозом, заражением парвовирусом, энтеровирусом, аденовирусом, стрептококковой инфекцией.
Лечение лихорадки Зика
Специфические препараты для терапии Зика-вирусной инфекции на сегодняшний день не разработаны. Проводится симптоматическое лечение. Пациентам рекомендуется обильное питье с целью детоксикации. При выраженном интоксикационном синдроме назначаются инфузионные растворы. До исключения лихорадки денге следует избегать приема НПВС с целью предотвращения геморрагических осложнений. Использование нестероидных препаратов у беременных до 32 недель может вызвать преждевременное закрытие боталова протока у плода. Для уменьшения зуда возможно назначение антигистаминных препаратов. Отдельные авторы рекомендуют прием средств, активизирующих иммунитет (женьшень, элеутерококк).
Прогноз и профилактика
Прогноз относительно благоприятный. В большинстве случаев данная вирусная инфекция протекает в легких формах. Однако отдаленные последствия связаны с развитием тяжелых неврологических осложнений. Также вирус ассоциирован с формированием пороков развития у плода и прерыванием беременности на ранних стадиях развития. Подобную связь демонстрируют статистические исследования.
Специфическая профилактика не разработана. Мероприятия неспецифической защиты включают в себя использование репеллентов, антимоскитных сеток в проветриваемых помещениях, одежды с длинным рукавом, уничтожение мест выплода комаров, использование кондиционеров. Беременным женщинам и женщинам, планирующим беременность, не рекомендуется посещать страны распространения инфекции. Разрабатывается алгоритм по скринингу всех беременных, вернувшихся из стран риска по лихорадке Зика. Мужчинам следует использовать барьерные методы контрацепции при возращении из путешествий по эндемичным районам как минимум в течение месяца, хотя имеются данные о выделении вируса из спермы до 60 дней.
Источник