Ветрянка у новорожденных осложнения
Содержание статьи
Ветрянка у новорождённых детей
Ветрянка у новорождённых детей может проявляться как врождённая инфекция или как неонатальная инфекция. Чем они отличаются?
Врождённая ветрянка
Врождённая ветрянка у плода/новорождённого (синдром врождённой ветряной оспы) развивается при инфицировании беременной женщины вирусом ветряной оспы в первом или втором триместре беременности. Вирус передаётся от матери к плоду преимущественно через плаценту. Вероятность передачи вируса составляет 25% [1]. Однако даже в случае передачи вируса характерные проявления врождённой инфекции — пороки развития — развиваются только у 1-2% детей [1,2] (в литературе имеются описания только 100 подобных случаев [1]).
Врождённая ветрянка у новорождённого проявляется кожными высыпаниями, дефектами глаз — микроофтальмией, хореоретинитом или катарактой, недоразвитием конечностей и неврологическими нарушениями — микроцефалией, атрофией коры головного мозга, умственной отсталостью, дисфункцией анального и/или уретрального сфинктера [2,3].
Для предупреждения врождённой формы ветряной оспы у плода рекомендуется проведение экстренной профилактики всем беременным и не иммунным женщинам [1-3], контактировавшим с больным ветрянкой или лечение ацикловиром при появлении симптомов заболевания [1,2,4]; подробнее в статьях «Экстренная профилактика ветрянки» и «Ветрянка у беременных». При рождении ребёнка с врождённой ветрянкой показано проведение симптоматической терапии.
Ветрянка новорождённых
Ветрянка новорождённых развивается при инфицировании беременной женщины вирусом ветряной оспы в течение последних трёх недель беременности или сразу после родов [2].
Вирус ветряной оспы от матери ребёнку может передаваться внутриутробно через плаценту, а также во время и после родов — при наличии у матери высыпаний и случайном попадании их содержимого на кожу ребёнка (контактный путь) и посредством аэрозольных частиц, выделяющихся при повреждении высыпаний (аэрозольный путь) [1-4].
С характерными симптомами заболевания у детей можно ознакомиться в статье «Ветрянка у детей. Возбудитель и симптомы».
Ведение новорождённых
Во многом тактика ведения новорождённого ребёнка определяется временем инфицирования матери и её иммунным статусом — наличием или отсутствием антител против вируса ветряной оспы. Рассмотрим несколько ситуаций / сценариев.
Сценарий 1. Источник инфекции — мать
Сценарий 1А — появление симптомов заболевания (сыпи) у матери в период за 5 дней до родов — 2 дня после родов включительно.
Ветряная оспа в перинатальном периоде представляет наибольшую опасность для новорождённого ребёнка, поэтому даже при отсутствии каких-либо симптомов у ребёнка рекомендуется предпринять следующее:
- Наблюдение матери и её дитя в стационаре не менее трёх дней после родов.
При наличии сыпи у мамы её общение с ребёнком следует ограничить; подробнее в статье «Карантин по ветрянке — кому и сколько?». Однако мама может кормить своего ребёнка сцеженным грудным молоком [2,3].
- Введение ребёнку иммуноглобулина (при отсутствии противоветряночного ИГ допустимо введение нормального человеческого ИГ) в течение первых 48-96 часов после рождения [3-5].
- Лечение противовирусным препаратом — ацикловиром — внутривенно в дозе 30 мг/кг/сут* в три введения в течение 10 дней с 7 суток от момента возникновения высыпаний у матери [4].
- При отсутствии симптомов ветрянки у ребёнка и невозможности внутривенного введения ацикловира можно использовать пероральную форму препарата. При ухудшении состояния ребёнка рекомендуется перейти на внутривенное введение [4].
* Дозы препаратов приведены в соответствии с международными рекомендациями [4]. Региональные дозы препаратов и стандарты лечения и профилактики могут отличаться.
Если у ребёнка отсутствуют какие-либо проявления инфекции и сопутствующая патология, и мама ребёнка понимает серьёзность ситуации и возможные последствия (подробнее в статье «Осложнения ветрянки»), то они могут покинуть медицинское учреждение в промежутке между введением ИГ и началом лечения ацикловиром у ребёнка [4].
При появлении симптомов ветряной оспы у новорождённого, несмотря на введение ИГ и ацикловира, рекомендуется продолжить лечение ацикловиром курсом не менее трёх недель [4]. И также провести диагностический поиск в отношении наличия врождённого иммунодефицита, нарушений метаболизма у ребёнка, резистентности вируса ветряной оспы к ацикловиру и прочих причин плохого ответа на предпринимаемые действия.
При возникновении ветряной оспы у матери в период за 5 дней до родов — 2 дня после родов включительно ребёнок получает наибольшее количество вируса [3,4]. Как правило, инфекция проявляется на 5-10-й день жизни ребёнка [4].
Сценарий 1В — появление симптомов заболевания (сыпи) у матери на 3-28 сутки после родов.
Проявление инфекции в послеродовом периоде представляет опасность для новорождённого ребёнка, однако риск возникновения тяжёлых осложнений уже меньше, чем в ситуации, описанной выше. Несмотря на отсутствие каких-либо симптомов у ребёнка необходимо предпринять следующее:
- Лечение ацикловиром (per os) в дозе 80 мг/кг/сут в четыре приёма курсом 7-10 дней начиная с 7 дня после появления высыпаний у матери [4].
Необходимость в госпитализации определяется индивидуально в зависимости от наличия симптомов инфекции и сопутствующей патологии у ребёнка.
- При возникновении сыпи у ребёнка несмотря на проводимое профилактическое лечение, его необходимо госпитализировать и продолжить лечение ацикловиром (внутривенное введение) курсом не менее трёх недель [4].
- И также провести диагностический поиск в отношении наличия врождённого иммунодефицита, нарушений метаболизма у ребёнка, резистентности вируса ветряной оспы к ацикловиру и прочих причин плохого ответа на предпринимаемые действия.
Сценарий 1С — появление симптомов заболевания (сыпи) у матери за 6-20 дней до родов.
При появлении симптомов ветрянки у матери до родов, у её новорождённого ребёнка возможно появление сыпи и других признаков инфекции в раннем неонатальном периоде и даже рождение с уже имеющейся на коже сыпью. Однако по доступным данным известно, что ветрянка в таком случае имеет преимущественно нетяжелое течение [1]. После рождения ребёнка рекомендуется предпринять следующее:
- Наблюдение за состоянием ребёнка и матери в условиях стационара не менее чем в течение трёх дней после родов.
- Введение ребёнку иммуноглобулина (при отсутствии противоветряночного ИГ допустимо введение нормального человеческого ИГ) [4].
- Если у ребёнка отсутствуют какие-либо проявления инфекции и сопутствующая патология, и мама ребёнка понимает серьёзность ситуации, мама и её ребёнок могут покинуть медицинское учреждение после введения ИГ. При возникновении отклонений в состоянии ребёнка в течение первой недели жизни необходимо рассмотреть вопрос о госпитализации.
- Если у ребёнка при рождении имеются высыпания, или они появляются в течение первых дней, необходимо начать противовирусную терапию ацикловиром (per os) в дозе 80 мг/кг/сут в четыре приёма в течение 7 дней [4].
Сценарий 2 — недоношенный ребёнок.
Порядок действий определяется в соответствии со сценарием 1А даже если источником инфекции является не мать ребёнка, а кто-то другой (любой внешний контакт ребёнка с больным ветряной оспой) и если:
- ребёнок рождён на сроке менее 28 недель беременности и/или имеет вес менее 1000 г, вне зависимости от серологического статуса матери (IgG+/-) [2,5], подробнее в статье «Ветрянка. Какие анализы сдавать?»;
- ребёнок рождён на сроке 28-37 недель беременности, и мать является не иммунной к вирусу ветряной оспы (IgG-) [2,5].
Сценарий 3 — контакт новорождённого ребёнка с больным ветрянкой.
Ребёнок может заразиться ветрянкой не только от мамы, но и от любого другого человека с подобными симптомами. Любой больной ветрянкой, чьи высыпания не покрыты корочками считается заразным и может передавать вирус другим [6].
В случае такого контакта тактика ведения новорождённого ребёнка зависит от наличия иммунитета против ветряной оспы у матери ребёнка — её предшествующей вакцинации или перенесённого заболевания.
Если у матери имеются антитела против ветрянки, то у ребёнка отмечается низкий риск возникновения заболевания.
- Проведение лечения не требуется [4].
- Наблюдение за состоянием ребёнка можно проводить в домашних условиях (в течение 2 недель после контакта с больным ветрянкой) [4].
- При появлении симптомов рекомендуется тактика ведения в соответствии со сценарием 4 [4].
Если у матери отсутствуют антитела против ветрянки, то у ребёнка отмечается высокий риск возникновения заболевания.
- Необходимо начать профилактическую противовирусную терапию ацикловиром (per os) в дозе 80 мг/кг/сут в четыре приёма в течение 7 дней начиная с 7 дня после контакта с больным ветрянкой [4].
- Оценка рисков и рассмотрение вопроса о госпитализации ребёнка.
- При появлении симптомов рекомендуется тактика ведения в соответствии со сценарием 4.
Сценарий 4 — ребёнок младше 1 месяца с симптомами ветряной оспы.
Независимо от проявлений ветрянки у всех детей младше 1 месяца в первую очередь важно исключить бактериальную инфекцию [7]. При лихорадке более 38.5°C и/или повышенном уровне маркеров воспаления и/или тяжёлым состоянием ребёнка необходимо провести полное микробиологическое обследование (включая посев ликвора) и назначить противовирусное лечение ацикловиром и эмпирическую антибактериальную терапию до получения результатов анализов. Подробнее об обследовании при подозрении на бактериальную инфекцию у новорождённых в презентации «Инфекция у маленьких детей» в нашем профиле инстаграм.
При отсутствии признаков поздней бактериальной инфекции и подтверждённом диагнозе ветряная оспа рекомендована госпитализация ребёнка и назначение лечения ацикловиром [4]. Путь введения лекарства зависит от иммунного статуса матери.
- Если у матери имеются антитела против ветрянки, то у ребёнка отмечается низкий риск тяжёлого течения заболевания и осложнений, и ацикловир может быть назначен внутрь (per os) в дозе 80 мг/кг/сут в четыре приёма [4].
- Если у матери отсутствуют антитела против ветрянки, то у ребёнка отмечается высокий риск возникновения тяжёлого течения заболевания и осложнений, и ацикловир необходимо вводить внутривенно в дозе 30 мг/кг/сут в три введения и при улучшении состояния ребёнка перейти на пероральный приём. Терапия ацикловиром должна проводиться в течение не менее 7 дней [4].
У детей, перенёсших ветрянку в периоде новорожденности, в течение первого года жизни может развиться опоясывающий лишай [8].
Если будущая мама перенесла опоясывающий лишай во время беременности, то это не несёт угрозу здоровью ребёнку [3].
Сценарий 5 — ребёнок старше 1 месяца с симптомами ветряной оспы.
Детям старше 1 месяца с симптомами ветрянки введение ИГ или назначение противовирусного лечения ацикловиром не рекомендовано вне зависимости от иммунного статуса матери [8]. Подробнее с лечением ветряной оспы у детей старше 1 месяца можно ознакомиться в статье «Как лечить ветрянку?».
Дополнение
Всем ранее не болевшим и невакцинированным детям и взрослым, кто находится в регулярном контакте с новорождённым больным ветрянкой, рекомендуется экстренная вакцинация [9], подробнее в статье «Экстренная профилактика ветрянки».
Источник
Бывают ли осложнения после ветрянки у детей
Главная/Статьи/Бывают ли осложнения после ветрянки у детей
10/07/2018
Какие бывают симптомы осложнений ветряной оспы у детей. Могут ли быть тяжелые осложнения после ветрянки у грудных детей.
Ветряную оспу многие родители не воспринимают в качестве серьезного недуга, часто легкомысленно относятся к ее лечению, не выполняют предписания врача. Специалисты уверяют, что это болезнь, которая может спровоцировать пневмонию, отит, энцефалит, стоматит и многие другие недуги.
Осложнения после ветрянки у детей — явление довольно частое. Как правило, возникает у новорожденных или подростков (старше 12 лет). К обычной симптоматике (высыпания на теле, повышение температуры тела, слабость) добавляются другие признаки. В случае резкого ухудшения самочувствия, возникновения гнойных выделений, сильного отека нужно немедленно обратиться за врачебной помощью.
Причины возникновения осложнений у детей
Осложнения при ветряной оспе у детей могут возникать, если к основному недугу присоединилась вирусная или бактериальная инфекция. Происходит это по следующим причинам:
- невыполнение назначений врача;
- отказ от приема нужных лекарственных средств (противовирусных, противоаллергических);
- несоблюдение элементарных правил гигиены;
- хронические заболевания малыша;
- ослабленный иммунитет.
Во всех этих случаях «безобидная» на первый взгляд болезнь несет в себе огромную угрозу и даже может стать причиной летального исхода.
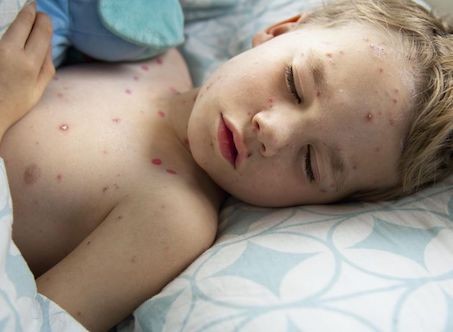
Выделяют несколько видов осложнений:
- Бактериальные. В открытые папулы попадают вредные микроорганизмы. Ранки начинают увеличиваться в размерах, вокруг них возникают ярко-бордовые окантовки. Характерная особенность — появление гнойных выделений со зловонным запахом. У детей резко может подняться температура, появиться отек. Чтобы не допустить ухудшения состояния, малыша помещают в стационар, назначают прием антибиотиков.
- Вирусного характера. Осложнения возникают на фоне ослабленного иммунитета. Часто подобные явления можно наблюдать у малышей до года, которые находятся на искусственном вскармливании. В этом случае назначают целый комплекс противовирусных препаратов. Малыши, как правило, наблюдаются в стационаре.
Это важно! Ветрянка — сложное заболевание, к которому нужно относиться серьезно. Следует знать, что недуг может вызвать серьезные осложнения, с которыми тяжело справиться. Чтобы не допустить их появления, нужно своевременно обращаться к врачу, выполнять предписания специалиста, соблюдать гигиену. Также много полезной информации об этой болезни, ее лечении и профилактике можно узнать сайте Progerpes.com.
Профилактика осложнений
Ветрянка у детей и осложнения после недуга — явления не такие уж и редкие в медицинской практике. Можно ли соблюдать меры профилактики, чтобы не допустить нагноения папул и присоединения другой инфекции?
Специалисты дают следующие советы:
- При первых признаках ветрянки нужно незамедлительно обратиться к врачу. Лучше вызвать педиатра на дом. Помните: ветряная оспа — вирусное заболевание с высокой степенью заразности, поэтому везти пациента в больницу не стоит.
- Обязательно соблюдать элементарные правила гигиены. Многие считают, что купать детей во время ветрянки нельзя, это не так. Единственное условие — вода не должна быть слишком горячей, чтобы папулы не лопнули раньше времени. Купать малыша можно в отваре трав или добавить в воду марганцовку. Вытирать кожу нужно аккуратно, чтобы не повредить и не расчесать ранки.
- Каждые 2-3 дня делать смену постельного белья. При ветрянке врачи предписывают постельный режим, поэтому большую часть времени пациент будет проводить в кровати. Белье должно быть не только чистым, но и хорошо проглаженным. В этом случае риски присоединения бактериальной инфекции сводятся к минимуму.
- Если ребенок маленький (до года), следите за тем, чтобы он не расчесывал папулы. В этом возрасте малыш еще не понимает слова «нельзя». Чтобы уменьшить зуд, нужно давать антигистаминные препараты, например, «Фенистил», «Зодак».
Совет! Ветрянка у детей в большинстве случаев протекает легко. Если вы заметили, что состояние ребенка ухудшилось, папулы изменили форму, появились гнойные выделения, имеющие неприятный запах, нужно повторно вызывать врача. В этом случае может понадобиться срочная госпитализация.
Мнение медиков
Врачи часто наблюдают осложнения при ветрянке у детей. Самые распространенные среди них следующие:
- Пневмония. У ребенка появляется кашель, одышка, синеет носогубный треугольник. Нужна срочная госпитализация. Врачам стоит выяснить природу возникновения воспаления легких. Нередко болезнь может быть вызвана самим мутированным вирусом ветрянки или присоединением бактериальной инфекции.
- Энцефалит. Очень серьезное осложнение. Проявления следующие: судороги, рвота, высокая температура, потеря сознания. Не стоит заниматься самолечением. В 10% случаях энцефалит приводит к летальному исходу.
- Стоматит. В ротовой полости ребенка можно наблюдать небольшие папулы с прозрачной или белой жидкостью.
- Отит. Воспаление среднего уха.
Это важно! Если не соблюдались правила гигиены, в папулу попала инфекция, то у ребенка будет замечено нагноение ран. Нужно в обязательном порядке обратиться к дерматологу, чтобы специалист назначил правильное лечение. В противном случае на коже ребенка могут остаться шрамы и рубцы.
При неправильном лечении ветряной оспы у ребенка могут возникнуть негативные последствия, серьезные осложнения. Чтобы этого не допустить, нужно выполнять предписания врачей, соблюдать правила гигиены.
Если к недугу добавилось бактериальное заражение папул, без повторного обследования не обойтись. Врач назначает курс противовирусных препаратов, ранозаживляющие мази и гели.
Источник
Что нужно знать о ветряной оспе у грудничков
Ветряная оспа может вызвать целый ряд симптомов, включая зудящую сыпь и нарушение сна. Симптомы у грудничков могут быть более серьезными, чем у детей старшего возраста или взрослых, поскольку их иммунная система еще только развивается. Хотя ветряная оспа зачастую проходит сама по себе, она может вызвать серьезные симптомы, особенно у новорожденных детей.
Ветрянка у грудничка — симптомы
Характерным признаком ветрянки является красная сыпь, которая обычно начинается на лице, шее или груди, а затем распространяется на другие области тела. На теле появляются заполненные жидкостью пузырьки, которые покрываются коркой в течение 4-10 дней.
Некоторые другие признаки и симптомы ветрянки у детей включают:
- потерю аппетита;
- нарушение сна;
- сильный зуд;
- лихорадка, которая иногда может начаться до появления сыпи.
У грудничков ветряная оспа может протекать без лихорадки, так как у них менее развита иммунная система, и, следовательно, организм не всегда реагирует на инфекцию повышением температуры. Ветряная оспа обычно не вызывает проблем с пищеварением, такие как диарея, или респираторные симптомы, такие как заложенность носа или застойные явления.
Лечение и домашние средства
У большинства грудничков симптомы ветряной оспы проходят самостоятельно в течение недели. Лечение, как правило, направлено на устранение симптомов.
Домашние средства могут облегчить состояние.
- Одевайте ребенка в свободную одежду, которая не раздражает кожу. Чтобы предотвратить расчесывание волдырей, оденьте ребенку варежки. Подстригайте ребенку ногти коротко, чтобы уменьшить риск инфекции от царапанья волдырей.
- Избегайте препаратов, содержащих аспирин. Существуют опасения, что использование ибупрофена во время ветряной оспы может вызвать серьезные кожные инфекции у некоторых детей.
Если симптомы очень тяжелые или ребенок имеет высокий риск осложнений от ветряной оспы, врач может назначить противовирусный препарат. Эти лекарственные средства помогут организму бороться с инфекцией и уменьшают тяжесть и продолжительность симптомов. В некоторых случаях врач может рекомендовать другие методы лечения для устранения осложнений ветряной оспы. Например, ребенку с обезвоживанием из-за высокой температуры и недостаточного потребления жидкости может потребоваться внутривенное введение жидкости в больнице.
Причины
Вирус вызывает ветряную оспу. Вирус живет в организме в течение 10-21 дней, прежде чем человек заболеет и проявляются явные симптомы. Люди со слабой иммунной системой могут иметь более длительные инкубационные периоды.
Беременная женщина с ветрянкой может передать вирус своему новорожденному ребенку.
Через сколько времени наступает выздоровление?
Большинство детей выздоравливают от ветрянки в течение недели. Тем не менее, при тяжелой инфекции может потребоваться 2 недели или больше.
Последствия ветрянки у грудничков
Большинство людей, даже груднички, излечиваются от ветряной оспы без дополнительного лечения. Осложнения редки, но они могут быть очень серьезными.
Возможные осложнения включают в себя:
- вторичные кожные инфекции, особенно если ребенок расчесывает сыпь;
- повреждение органов, таких как печень;
- снижение количества тромбоцитов в крови (тромбоцитопения).
Лихорадка может привести к обезвоживанию или судорогам.
Когда нужно обратиться к врачу
Родители должны вызвать врача, если:
- возраст ребенка менее 1 года;
- симптомы ветряной оспы не исчезает в течение недели;
- лихорадка продолжается дольше 4 дней.
Важно обратиться в отделение неотложной помощи, если ветряная оспа сопровождается сильным кашлем или ребенок испытывает затруднение дыхания.
Профилактика
Центры по контролю и профилактике заболеваний рекомендуют вакцинировать детей в возрасте 12-15 месяцев и 4-6 лет. Прививки могут практически исключить у ребенка риск развития заболевания. Если вакцинированный ребенок действительно заболевает ветрянкой, что очень редко, инфекция будет протекать менее тяжело.
Некоторые другие стратегии профилактики ветряной оспы у детей включают мытье рук перед едой и после игры, особенно если ребенок играл с другими детьми, избегание людей, инфицированных ветряной оспой.
Научная статья по теме: Инфекционные болезни, перенесенные в детстве, не влияют на продолжительность жизни человека.
Перед применением советов и рекомендаций, изложенных на сайте «Medical Insider», обязательно проконсультируйтесь с врачом!
Источник