Ветрянка у детей анаферон
Содержание статьи
Анаферон при ветрянке
Что такое ветрянка
Ветрянка — это простонародное название такого известного заболевания, как ветряная оспа. Возбудителем его является вирус герпеса 3 типа, который передается от больного человека здоровому при бытовом контакте.
Ветрянка считается детским заболеванием, так как, фактически, это первый эпизод встречи человека с вирусом Варицелла-Зостер, крайне распространенным во внешней среде.
Впоследствии такие контакты будут вызывать лишь появление незначительной сыпи, а могут и вовсе не сказываться на состоянии здоровья.
Считается, что легче и проще перенести это заболевание в детском возрасте. Взрослые люди болеют ветрянкой куда тяжелее, иногда она вызывает развитие серьезных осложнений. Наиболее опасна ветряная оспа для беременных женщин.
Как передается ветрянка
Источник заболевания — больной человек. Он является заразным в последние сутки инкубационного периода и до того момента, пока у него не начнут отпадать корочки. По этой причине ребенка стоит максимально быстро забрать из детского сада и до выздоровления исключить его контакты со здоровыми детьми.
Название «ветрянка» не случайно, ведь контагиозность этого недуга очень высока: если в детском саду появится хотя бы один больной ребенок и проведет с остальными всего пару часов, вероятность, что потом заразится большинство, очень велика.
Темпы распространения ветряной оспы сравнивают со скоростью ветра.
Вирус герпеса, возбудитель ветрянки, передается от больного человека здоровому воздушно-капельным путем. С частичками воды (при кашле, чихании) он проникает в дыхательные пути, далее всасывается в кровь и с ее током распространяется по всему организму.
Как правило, с момента встречи с заболевшим до появления первых высыпаний проходит от 1 до 3 недель (в среднем — 10-14 дней).
Как заподозрить ветрянку
Ветряная оспа имеет очень характерные симптомы, поэтому в подавляющем большинстве случаев у врачей не бывает проблем с постановкой этого диагноза. Да и сами родители могут увидеть, что у ребенка один за другим на коже тела появляются небольшие пузырьки. Они зудят, чешутся и причиняют малышу страдания.
В течение 4-8 первых суток количество высыпаний стремительно увеличивается и в итоге они занимают приличные площади. Элементы можно обнаружить на слизистых оболочках полости рта, носа, конъюнктивы, гениталий, за исключением ладоней и стоп. Особенно много их на волосистой части головы, шее и лице.
Постепенно эти пузырьки вскрываются, содержимое их изливается и поверхность покрывается корочкой. При благоприятном течении они постепенно подсыхают и отваливаются.
Однако, если ребенок будет их сильно расчесывать, пытаться удалить ногтями или ножницами, то возможно присоединение вторичной инфекции и осложнение в виде специфических рубцов, которые останутся на коже на всю жизнь.
Как правильно лечить ветрянку
У многих людей при слове «ветрянка» возникает образ ребенка, сверху до низу покрытого зелеными пятнышками.
Действительно, очень важно предотвратить вторичное инфицирование пустул, ведь малышу трудно объяснить, что нужно потерпеть, не расчесывать и не удалять корочки самостоятельно. Следить круглые сутки за ним тоже невозможно, учитывая тот факт, что ночью кожный зуд становится более выраженным.
Вообще, если соблюдать элементарные правила гигиены, то ветрянку у ребенка можно ничем специально не лечить. Собственная иммунная система, начиная с 4-5 суток болезни, начинает вырабатывать защитные антитела.
Именно резкое падение температуры и прекращение появления новых элементов являются результатом активации иммунитета.
По этой причине в подавляющем большинстве случаев дети от 6 месяцев до 7 лет поправляются без каких-либо последствий в течение 2-3 недель.
Однако родителям трудно сидеть сложа руки, ожидая, когда малыш начнет выздоравливать. В надежде облегчить его страдания они обращаются к докторам за помощью, советом — какие же лекарства можно дать ребенку во время ветрянки.
Препараты во время ветрянки
Главными лекарствами, без которых, скорее всего, при ветряной оспе не обойтись, являются нестероидные противовоспалительные средства ибупрофен и парацетамол. Они снижают температуру, купируют симптомы общей интоксикации, помогают малышу (и его родителям) передохнуть и несколько часов поспать.
Помимо этого, очень распространена практика назначения антигистаминных лекарств при ветрянке. Максимальным эффектом обладают ранние представители группы, в частности Супрастин и Тавегил. Они не только снимают зуд и жжение, но и обладают седативным эффектом. Ребенок успокоится и поспит.
Местное лечение ветрянки является предметом дискуссий среди медицинских специалистов. Одни врачи советуют ничего не наносить на кожу, а просто следить за ее чистотой. Другие, по старинке, рекомендуют помечать каждый элемент зеленкой или фукорцином.
Однако в этом методе есть и другой важный положительный момент: в тот день, когда родители заметили, что прошли уже сутки, а новых пустул не появилось, можно вздохнуть с облегчением. Это означает, что заболевание переходит в фазу заживления и выздоровления.
Анаферон при ветрянке
Вопрос о применении противовирусных препаратов также вызывает оживленные дискуссии. Многие специалисты утверждают, что Ацикловир, Зовиракс и другие лекарства против герпетической инфекции стоит назначать лишь детям со слабой иммунной системой, а не всем поголовно.
Препараты интерферона не показывают убедительных результатов при лечении ветрянки. Длительность болезни, как и количество элементов сыпи, не снижается.
Среди показаний к применению препарата Анаферон присутствует ветряная оспа. То есть производитель рекомендует принимать его по специально утвержденной схеме.
Для детей существует особая форма — Анаферон детский в каплях. Это удобно, ведь часто элементы сыпи появляются у них на слизистой полости рта и затрудняют глотание твердых таблеток и капсул.
Первые 2 часа рекомендуют давать малышу по 10 капель трижды, далее в оставшееся время по 10 капель 3 раза в сутки. Начиная со 2 суток нужно продолжить трехкратный прием препарата в дозе 10 капель.
Однако, учитывая, что средство относится к гомеопатическим, не стоит ждать от него каких-либо серьезных результатов, скорее всего заболевание будет протекать также, как и вообще без лечения.
При появлении каких-либо новых настораживающих симптомов, увеличения и болезненности лимфатических узлов, боли в груди и нарушения дыхания, нужно как можно скорее вызвать врача.
Источник
Противовирусные препараты при ветрянке

Многие родители считают, что ветряная оспа — безобидная инфекция, которая не требует никакого лечения, кроме смазывания высыпаний раствором бриллиантового зеленого. Так ли это на самом деле?
- Пути заражения
- Симптомы и проявления у детей
- Осложнения болезни у взрослых
- Нужны ли противовирусные при ветрянке
- Мифы о заболевании
Ветряная оспа — это острое инфекционное заболевание вирусной этиологии, которое характеризуется возникновением характерной пузырьковой сыпи на фоне общей интоксикации организма. Впервые об этом заболевании упоминается в медицинской литературе XVIвека. Поначалу его многие путали с натуральной оспой под названием variola. Ветряную оспу немецкий врач О.Фогель назвал varicella, а после многочисленных эпидемий в XIXвеке этуболезнь стали считать отдельной нозологической формой. В 1911 году бразильский врач Э. Арагао в пузырьках обнаружил тельца вируса, а сам вирус был выделен из них в 40-х гг. XX века.
С тех пор ученые непрерывно изучают это заболевание, пытаясь подобрать наиболее эффективные методы лечения.
Узнайте больше о характеристиках ветрянки
В зоне умеренного климата ветрянка встречается у 90% детей до 12 лет, преимущественно в холодное время года. И хотя ветряная оспа считается детским заболеванием, она может быть диагностирована и у взрослых, в особенности в том случае, если не были сделаны соответствующие прививки. Заболеваемость в городах более чем в два раза выше, чем в сельских населенных пунктах. По некоторым данным, экономический ущерб, наносимый стране этой инфекцией, может быть сравним с потерями, связанными с острыми респираторными заболеваниями и гриппом.
Пути заражения ветрянкой и инкубационный период
Ветряная оспа отличается 100-процентной восприимчивостью. Источником инфекции являются больные ветрянкой или опоясывающим герпесом, которые начинают распространять вирус за двое суток до появления сыпи на теле. И даже когда пузырьки на коже исчезают, человек все равно остается заразным в течение 5 дней.
Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре и чихании. Инкубационный период при ветряной оспе составляет от 10 до 21 дня, в это время никаких видимый признаков болезни не наблюдается. Согласно статистическим данным, чаще всего ветрянкой болеют дети 3-4-х лет. Возможен вертикальный механизм передачи вируса плоду от будущей мамы, заразившейся в период беременности.
Узнайте, как передается ветряная оспа
Симптомы ветряной оспы у детей и проявления у взрослых
В процессе развития заболевания врачи выделяют четыре периода: инкубационный, продромальный и периоды появления высыпаний и образования корочек на коже. Инкубационный период (отрезок времени от момента попадания микробного агента в организм до проявления симптомов болезни)может длиться достаточно длительный период — до 20 дней. Среди самых распространенных признаков ветрянки — высыпания на теле, озноб, головная боль, повышенная температура тела, иногда тошнота и рвота.
Элементы сыпи поначалу выглядят небольшими красными пятнышками, которые преобразуются в папулы и везикулы с прозрачной жидкостью внутри. Они распространяются по всему телу, за исключением ладоней и подошв, а после вскрытия на их месте образуются корочки.
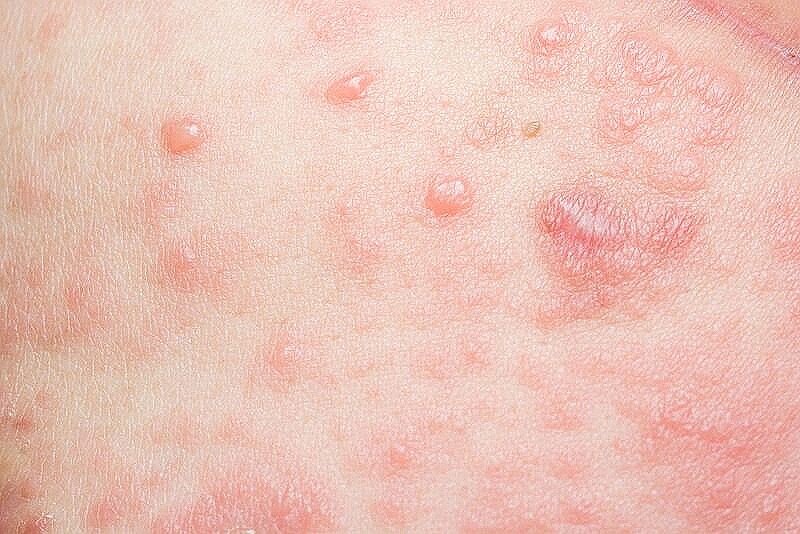
Все это сопровождается раздражением на коже и сильным зудом, как при заражении грибком. При нагноении ранок интоксикация усугубляется и состояние больного ухудшается. После заживания на месте сыпи могут оставаться рубцы — оспины.
Подробнее о формах заболевания
Осложнения ветрянки
У детей осложнения после ветрянки встречаются достаточно редко. Вирус ветряной оспы может привести к ветряночной пневмонии, которая трудно поддается лечению, и к таким заболеваниям, которые на первый взгляд не имеют взаимосвязи с заболеванием, — миокардит, нефрит, гепатит, энцефалит и кератит. При расчесывании высыпаний и присоединении вторичной инфекции на месте появления сыпи развиваются абсцессы и флегмоны. Также существует риск развития сепсиса — общей гнойной инфекции.
Нужны ли противовирусные препараты при ветрянке?
Вопреки распространенному мнению, что при ветрянке необходимо только смазывать пузырьки «зеленкой», врачи рекомендуют применять противовирусные препараты. Они позволят снизить тяжесть течения болезни, ускорить выздоровление и уменьшить выраженность тягостных симптомов, в первую очередь кожного зуда. Противовирусный препарат ВИФЕРОН®применяется для лечения герпесвирусных заболеваний, в том числе ветряной оспы. Он является первым в своем классе препаратом, разрешенным Государственным Фармкомитетом МЗ РФ к применению у детей, включая новорожденных и недоношенных, а также беременных женщин1.
Подробнее об интерфероне
ВИФЕРОН® Свечи (суппозитории) способствуют подавлениюактивности вируса ветряной оспы (вирус герпеса 3 типа) и усилению собственного иммунного ответа организма на патогенные микроорганизмы.Масло какао, которое входит в состав препарата, содержит фосфолипиды, которые позволяют не использовать в производстве синтетические токсичные эмульгаторы, а присутствие полиненасыщенных жирных кислот облегчает введение и растворение препарата. Препарат ВИФЕРОН® Свечи можно применять как детям с первых дней жизни, так и взрослым, в том числе беременным женщинам с 14-й недели и кормящим мамам.
Рекомендуемая доза для взрослых при лечении герпесвирусной инфекции, в том числе опоясывающего лишая (HerpesZoster, вирус герпеса 3 типа):ВИФЕРОН® 1 000 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 10 суток. По клиническим показаниям терапия может быть продолжена.
Согласно исследованиям профессора Тимченко В.Н., которые были опубликованы в статье «Современные аспекты противовирусной терапии ветряной оспы у детей» в 2011 году в журнале «Детские инфекции», применение препарата ВИФЕРОН для лечения детей с легкой и среднетяжелой формы ветряной оспы способствует:2
- сокращению длительности интоксикации в 2,5 раза;
- сокращению длительности лихорадки — в 3 раза;
- предупреждению наслоения вторичной инфекции;
- сокращению длительности периода высыпания и зуда кожи в 3 раза;
- достоверному сокращению всех стадий развития ветряночных элементов;
- уменьшению тяжести инфекционного процесса (90% — легкая форма).
В своем исследовании профессор Тимченко В.Н. применял препарат ВИФЕРОН по следующей схеме: дети до 7 лет — ВИФЕРОН 150 000 МЕ 2 раза в день в течение 5 дней, дети старше 7 лет получали терапию препаратом ВИФЕРОН 500 000 МЕ 2 раза в день в течение 5 дней.
Какие противововирусные можно принимать при ветрянке во время беременности
Беременным со второго триместра беременности (начиная с 14-й недели гестации)для лечения вируса герпеса 3 типа (Herpes Zoster, ветрянка и опоясывающий лишай) назначают ВИФЕРОН® 500 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 10 суток, затем по 1 суппозиторию 2 раза/сут через 12 ч каждый четвертый день в течение 10 суток. Далее каждые 4 недели до родоразрешения — ВИФЕРОН® 150 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток. При необходимости показано перед родоразрешением (с 38-й недели гестации) ВИФЕРОН® 500 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 10 суток.

В качестве местной терапии при ветрянке применяют ВИФЕРОН® Гель и ВИФЕРОН® Мазь.
Пять мифов о ветряной оспе
Лучшее лекарство от ветрянки — это «зеленка»
Самый «народный» антисептик в виде раствора бриллиантового зеленогошироко применяется для предотвращения расчесов и бактериальных инфекций. Интересный факт — «зеленку» применяют в том числе и для того, чтобы отмечать на коже новые элементы сыпи. Старые элементы, смазанные «зеленкой» ранее, бледнеют, а новые остаются яркими, потому что «зеленку» нанесли недавно. Это помогает врачу на приеме оценить развитие заболевания.
Но против вируса «зеленка» не помогает, так как остается на поверхности кожи и не проникает вглубь. Существуют другие эффективные средства и гели для наружного применения, которые помогут победить вирус.При высокой температуре применяют жаропонижающие препараты.
При ветрянке не существует лечения, нужно просто подождать
На самом деле при ветряной оспе все же необходимо бороться с зудом и не давать ребенку расчесывать кожу. Противовирусные препараты помогут быстрее справиться с вирусом и выздороветь. А если на коже появляются гнойники или развивается бактериальная пневмония, назначают антибиотики. При тяжелом течении ветрянки больного могут госпитализировать в стационар.
Ребенка можно купать только на 5-й день после ветрянки
Купание в теплой воде облегчает состояние ребенка и помогает содержать кожу в чистоте. Главное, после принятия ванны не тереть кожу полотенцем, чтобы не повредить пузырьки и имеющиеся на коже подсохшие корочки.
Ветрянкой болеют один раз в жизни
После перенесения ветряной оспы у многих людей сохраняется пожизненный иммунитет. Однако вирус, который навсегда остается в организме у взрослых, при снижении иммунитета, стрессе и прочих негативных факторах может активироваться. В этом случае говорят об опоясывающем лишае.
Ветрянка — «легкое» заболевание
Течение ветряной оспы бывает разным. Иногда пузырьков на коже очень мало, температура тела не повышается и самочувствие относительно хорошее. Но в других случаях высыпаний очень много, постоянно появляются новые, температура тела повышается до 39-40 0С. Чтобы это предотвратить, необходимо не забывать об обращении к врачу за консультацией и о своевременном применении противовирусных препаратов.
Справочно-информационный материал
Автор статьи
Беляев Дмитрий Александрович
Врач общей практики
- Препарат ВИФЕРОН®, суппозитории ректальные зарегистрирован в Госреестре № Р N000017/01 (Первое Регистрационное удостоверение № 96/432/5 от 31.12.1996). Иные препараты интерферона, разрешенные к применению у новорожденных детей и беременных женщин, зарегистрированы в Госреестре после 12.07.2009.
- Тимченко В.Н., Чернова Т.М. СОВРЕМЕННЫЕ АСПЕКТЫ ПРОТИВОВИРУСНОЙ ТЕРАПИИ ВЕТРЯНОЙ ОСПЫ У ДЕТЕЙ, Детские инфекции, 2011.
Источник
Применение Анаферона детского в комплексной терапии острых вирусно-бактериальных кишечных инфекций у детей
Статьи
Опубликовано в журнале:
«Инфекционные болезни», 2008, т. 6, №1, с. 20-22
Г.М.Филиппова1, И.В.Иванов2, О.Е.Ефименко2, С.М.Манченко2, О.С.Сидорова2
1Городская больница № 12, Барнаул; 2Алтайский государственный медицинский университет, Барнаул
Проведена клиническая оценка эффективности препарата Анаферон детский в комплексной терапии острых кишечных инфекций вирусно-бактериальной этиологии у детей. Выявлено достоверное уменьшение выраженности и длительности диарейного синдрома, а также более быстрое купирование симптомов интоксикации. Наибольшая эффективность Анаферона детского отмечена при его раннем (особенно в первые сутки заболевания) включении в терапию ОКИ. Ключевые слова: острые кишечные инфекции, дети, лечение
В последнее десятилетие уровень инфекционной заболеваемости не имеет тенденции к снижению. Заболеваемость детей раннего возраста, в первую очередь, характеризуется значительной частотой сочетанных вирусно-бактериальных инфекций, а следовательно, возможностью развития тяжелых форм и неблагоприятных исходов болезни, что требует совершенствования методов этиопатогенетической терапии.
Перспективным направлением современной терапии подобных инфекций у детей является использование иммунотропных препаратов. Одним из отечественных иммуномодуляторов, широко используемых в комплексной терапии вирусно-бактериальных инфекций у детей, является Анаферон детский.
Анаферон детский предназначен для лечения и профилактики:
- гриппа и других ОРВИ;
- герпетической и цитомегаловирусной инфекций;
- других острых и хронических вирусных инфекций;
- других вирусно-бактериальных инфекций;
- вторичных иммунодефицитных состояний различной этиологии.
Препарат содержит сверхмалые дозы антител к интерфе-рону-у (регистрационное удостоверение №000372/01): смесь гомеопатических разведений С12, С30 и С50.
При профилактическом и лечебном применении препарат оказывает иммуномодулирующее и противовирусное действие:
- стимулирует гуморальный и клеточный иммунный ответ;
- повышает продукцию антител (включая секреторный IgA);
- активизирует функции Т-эффекторов, Т-хелперов, нормализует их соотношение;
- повышает функциональный резерв Т-хелперов и других клеток, участвующих в иммунном ответе;
- индуцирует образование эндогенных интерферонов (α, β, γ);
- повышает фагоцитарную активность макрофагов и нейтрофилов.
При острых кишечных инфекциях у детей препарат применяют без специфической терапии или одновременно с ней.
При соблюдении дозировок и продолжительности курса лечения, указанных в инструкции по медицинскому применению препарата, побочных реакций и противопоказаний по клиническим и клинико-лабораторных данным не установлено.
Целью проведенного исследования было изучение влияния препарата Анаферона детского в сочетании с базисной терапией на клинику острых кишечных инфекций (ОКИ) у детей, сроки пребывания в стационаре.
Было проанализировано клиническое течение острой кишечной инфекции у 127 детей в возрасте от 6 мес до 12 лет, находившихся на лечении в детском инфекционном отделении городской больницы №12 г. Барнаула в 2007 г. Основную группу составили 62 пациента, которые с первого дня стационарного лечения наряду с базисной терапией (энтеросорбенты, ферментные препараты, пробиотики) получали препарат Анаферон детский. Препарат применялся по стандартной лечебной схеме: в первый день — 8 таблеток (в течение первых двух часов терапии — 5 таблеток с интервалом 30 мин, оставшиеся три таблетки — с интервалом 2-3 ч), в последующие дни (5-7 сут в зависимости от динамики симптомов заболевания) — по одной таблетке 3 раза в день. В группу сравнения вошли 65 детей, получавших только базисную терапию. В зависимости от степени тяжести пациентам из обеих групп назначались антибактериальные препараты (неграм, сульгин, амикацин, клафоран). Характеристика сравниваемых групп представлена в табл. 1 и в целом позволяет говорить об их сопоставимости по основным параметрам, влияющим на течение заболевания и эффективность проводимой терапии (возраст, сроки заболевания, тяжесть течения, этиология заболевания). Однако следует отметить, что средние сроки госпитализации у детей из младших возрастных подгрупп основной группы (до 1 года и 1-3 года) отличались от таковых у детей из группы сравнения.
Таблица 1. Характеристика групп больных
| Параметры | Основная группа, n= 62 | Группа сравнения, n = 65 | ||
| Возраст: | абс. | % | абс. | % |
| до 1 года | 8 | 13 | 7 | 11 |
| 1-3 года | 26 | 42 | 29 | 44 |
| старше 3 лет | 28 | 45 | 29 | 45 |
| Тяжесть течения | ||||
| легкая | 22 | 35 | 22 | 34 |
| среднетяжелая | 40 | 65 | 43 | 66 |
| Сроки госпитализации от начала заболевания | ||||
| 1-е сут | 23 | 37 | 26 | 40 |
| 2-е сут | 15 | 24 | 10 | 15 |
| позже 2-х сут | 24 | 39 | 29 | 45 |
| Средние сроки госпитализации от начала заболевания | ||||
| до 1 года | 2,4 ± 0,3 | 1,7 ± 0,36 | ||
| 1-3 года | 2,3 ± 0,15 | 1,8 ± 0,16 | ||
| старше 3 лет | 2,1 ± 0,16 | 2,0 ± 0,17 | ||
| Этиологическая структура ОКИ: | ||||
| Rotavirus | 8 | 13 | 11 | 17 |
| Salmonella | 1 | 1,6 | ||
| Staphylococcus | 2 | 3 | 10 | 15 |
| Klebsiella | 12 | 19 | 11 | 17 |
| Entherobacteria | 7 | 11 | 7 | 11 |
| Proteus | 2 | 3 | ||
| Сопутствующие заболевания | ||||
| ОРВИ | 15 | 24 | 21 | 32 |
| трахеобронхит | 12 | 19 | 13 | 20 |
| пневмония | 3 | 5 | 1 | 1,5 |
Обследование детей проведено с использованием следующих методов: общеклинических (общий анализ крови, мочи, копрограмма), биохимических (электролиты сыворотки, общий белок), бактериологических (бактериологическое исследование фекальных масс), иммунологических (иммуноферментный анализ на наличие антигена ротавируса в фекалиях).
Статистический анализ полученных результатов проведен на основе пакета анализа данных, входящего в состав Microsoft Excel 2003. При использовании критерия Стьюдента для множественных сравнений вводилась поправка Бонферрони. Для определения достоверности различия рядов с малым количеством вариант использован критерий Вилкоксона на основе пакета анализа данных istica 6.0.
Оценка преморбидного фона показала, что у половины детей основной группы и 60% группы сравнения отмечалось наличие атопической патологии, признаков перинатального поражения ЦНС, а также рецидивирующих (до 5 раз в год) ОРВИ.
Все дети заболели остро и большинство из них поступили в стационар в первые два дня от начала заболевания (61 и 55% соответственно). Этиология кишечной инфекции была расшифрована у половины детей основной группы, и 60% — группы сравнения. У большинства больных заболевание протекало в среднетяжелой форме: — в основной группе — 65%, в группе сравнения — 66%. У 30 детей ОКИ в стационаре протекала сочетанно с другими инфекционно-воспалительными заболеваниями (ОРВИ — у 15 детей, трахеобронхит — у 12, пневмония — 3 больных).
При поступлении в стационар дети обеих групп предъявляли одинаковые жалобы: на повышение температуры, рвоту, жидкий стул, боли в животе, что отражено в табл. 2.
Таблица 2. Сравнительная характеристика клинических проявлений ОКИ при поступлении в стационар
| Признак и его градации | Основная группа, n = 62 | Группа сравнения, n = 65 | |
| Температура, °С | частота признака, % | 61 | 63 |
| выраженность | 38,05 ± 0,2 | 38,0 ± 0,2 | |
| Рвота, раз в сутки | частота признака, % | 82 | 80 |
| выраженность | 4,07 ± 0,7 | 2,3 ± 0,6 | |
| Жидкий стул, раз в сутки | частота признака, % | 77 | 76 |
| выраженность | 4,1 ± 1,07 | 4,8 ± 0,9 | |
| Токсикоз с эксикозом 1 ст | частота признака, % | 16 | 10 |
| Ацетонурия | частота признака, % | 45 | 31 |
| Копрологический синдром | частота признака, % | ||
| недостаточность пищеварения в тонкой кишке | 74 | 62 | |
| бродильная диспепсия | 18 | 22 | |
| энтероколит | 8 | 12 |
При сравнительном анализе представленных показателей достоверных различий между ними не найдено. Сравниваемые показатели периферической крови существенно не отличались в обеих группах. С учетом этого положения, а также сравнимости проведенной базисной терапии, мы имели возможность оценить влияние Анаферона детского на течение заболеваний.
Средний курс лечения в сравниваемых группах оказался примерно одинаковым и составил в основной группе -6 ± 0,7 дня, в группе контроля — 6,3 ± 0,6 дня. В табл. 3 представлена динамика основных клинических показателей в сравниваемых группах больных.
Таблица 3. Динамика основных клинических показателей
| Признак | Основная группа, n= 62 | Группа сравнения, n= 65 | р |
| Длительность температуры, дни | 2,2 ± 0,2 | 2,2 ± 0,3 | |
| Кратность рвоты, раз в сутки | 2,0 ± 0,2 | 2,0 ± 0,2 | |
| Длительность рвоты, дни | 2,0 ± 0,2 | 2,0 ± 0,3 | |
| Кратность стула, раз в сутки | 3,5 ± 0,4 | 5,8 ± 0,5 | < 0,001 |
| Длительность жидкого стула, дни | 3,0 ± 0,4 | 5,8 ± 0,2 | < 0,05 |
| Длительность снижения аппетита, дни | 2,3 ± 0,2 | 3,4 ± 0,3 | < 0,01 |
Как видно из результатов табл. 3, у детей основной группы отмечалось достоверное уменьшение частоты стула (p Нами проведено сравнительное изучение различий клинических показателей в зависимости от возраста больных, что представлено в табл. 4.
Таблица 4. Динамика основных клинических показателей в зависимости от возраста ребенка
| Признак | Основная группа, n = 62 | Группа сравнения, n = 65 | р |
| Длительность температуры, дни | |||
| до 1 года | 3,1 ± 0,6 (n = 8) | 2,7 ± 0,4 (n = 7) | |
| 1-3 года | 2,2 ± 0,4 (n = 26) | 2,3 ± 0,2 (n = 29) | |
| старше 3 лет | 1,9 ± 0,2 (n = 28) | 1,9 ± 0,2 (n = 29) | |
| Кратность рвоты, раз в сутки | |||
| до 1 года | 2,5 ± 0,9 | 3,3 ± 0,9 | |
| 1-3 года | 1,7 ± 0,6 | 2,4 ± 0,2 | |
| старше 3 лет | 1,4 ± 0,2 | 2,3 ± 0,4 | |
| Длительность рвоты, дни | |||
| до 1 года | 2,8 ± 0,6 | 2,6 ± 0,5 | |
| 1-3 года | 1,9 ± 0,3 | 2,1 ± 0,2 | |
| старше 3 лет | 1,8 ± 0,6 | 1,7 ± 0,4 | < 0,001 |
| Кратность стула, раз в сутки | |||
| до 1 года | 3,9 ± 0,9 | 7,3 ± 1,9 | |
| 1-3 года | 4,7 ± 0,6 | 4,5 ± 0,5 | |
| старше 3 лет | 1,6 ± 0,2 | 3,9 ± 0,7 | < 0,001 |
| Длительность жидкого стула, дни | |||
| до 1 года | 4,6 ± 1,2 | 4,0 ± 0,5 | |
| 1-3 года | 3,1 ± 0,5 | 3,1 ± 0,2 | |
| старше 3 лет | 1,4 ± 0,2 | 2,8 ± 0,5 | < 0,001 |
| Длительность снижения аппетита, дни | |||
| до 1 года | 2,0 ± 0,4 | 2,7 ± 0,3 | |
| 1-3 года | 2,8 ± 0,5 | 3,4 ± 0,3 | |
| старше 3 лет | 1,8 ± 0,2 | 2,6 ± 0,3 | < 0,01 |
Достоверные различия получены при изучении кратности рвоты и стула у детей основной группы в возрасте старше 3 лет в сравнении с больными, не получавшими Анаферон. В этой же группе значительно быстрее нормализовался характер стула, а также исчезали симптомы интоксикации. Сравнение показателей в других возрастных группах не выявило достоверных различий.
Проведено сравнение клинических показателей ОКИ у детей в зависимости от сроков их госпитализации, что представлено в табл. 5, где показано, что наибольшая достоверная разница в оцениваемых показателях получена при госпитализации (соответственно, и при условии начала терапии Анафероном детским) детей в первые сутки заболевания. При сравнении показателей у госпитализированных на 2-е сут детей достоверное различие получено только в длительности сохранения и выраженности кишечного синдрома и интоксикации. При позднем начале терапии Анафероном детским (госпитализация на 3-й день и позже) достоверных различий в показателях не выявлено.
| Признак | Основная группа, n = 62 | Группа сравнения, n = 65 | р |
| Длительность температуры, дни | |||
| госпитализация в 1-е сут | 1,9 ± 0,1 (n = 23) | 2,3 ± 0,1 (n = 26) | < 0,01 |
| на 2-е сут | 2,8 ± 0,7 (n = 15) | 2,6 ± 1,1 (n = 10) | |
| в 3-и сут и позже | 2,1 ± 0,4 (n = 24) | 2,6 ± 0,2 (n = 29) | |
| Кратность рвоты, раз в сутки | |||
| госпитализация в 1-е сут | 1,9 ± 0,3 | 2,2 ± 0,3 | |
| на 2-е сут | 1,8 ± 0,3 | 1,5 ± 0,3 | |
| в 3-и сут и позже | 2,0 ± 0,3 | 1,5 ± 0,3 | |
| Длительность рвоты, дни | |||
| госпитализация в 1-е сут | 1,3 ± 0,4 | 2,0 ± 0,2 | < 0,05 |
| на 2-е сут | 2,0 ± 0,3 | 2,3 ± 0,9 | |
| в 3-и сут и позже | 2,8 ± 0,6 | 2,5 ± 0,5 | |
| Кратность стула, раз в сутки | |||
| госпитализация в 1-е сут | 3,0 ± 0,8 | 6,4 ± 0,7 | < 0,01 |
| на 2-е сут | 4,3 ± 1,2 | 5,8 ± 1,4 | < 0,05 |
| в 3-и сут и позже | 3,2 ± 0,7 | 4,6 ± 0,8 | |
| Длительность жидкого стула, дни | |||
| госпитализация в 1-е сут | 2,1 ± 0,5 | 4,2 ± 0,3 | < 0,001 |
| в 1-2-е сут | 4,2 ± 1,5 | 3,6 ± 1,0 | < 0,05 |
| в 3-и сут и позже | 2,2 ± 0,5 | 3,4 ± 0,6 | |
| Длительность снижения аппетита, дни | |||
| госпитализация в 1-е сут | 2,0 ± 0,3 | 4,1 ± 0,3 | < 0,001 |
| на 2-е сут | 2,3 ± 0,5 | 3,2 ± 0,2 | < 0,05 |
| в 3-и сут и позже | 3,0 ± 0,7 | 2,6 ± 0,2 |
Очевидно, отсутствие достоверных отличий между детьми младшего возраста (менее трех лет) основной группы и группы сравнения может быть объяснено более поздними сроками госпитализации.
Таким образом, опираясь на данные клинико-лабораторных исследований, выполненных при наблюдении в стационаре за 127 детьми с острыми кишечными инфекциями можно сделать следующее заключение. Включение в комплексную терапию ОКИ 7-дневного курса Анаферона детского, применяемого по стандартной лечебной схеме, оказывало достоверное влияние на течение острых кишечных инфекций вирусной и вирусно-бактериальной этиологии. Терапевтическая эффективность Анаферона детского проявлялась в уменьшении выраженности и более быстром купировании диарейного синдрома, а также в более быстром исчезновении интоксикации. Наибольшая эффективность Анаферона детского отмечена при раннем (особенно в первые сутки заболевания) включении в терапию ОКИ. При оценке эффективности терапии у детей разных возрастных групп отмечено преобладание эффектов в группе детей старше 3 лет.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник