Ветрянка с гнойными пузырьками
Содержание статьи
Лечение гнойных прыщей при ветрянке
Ветрянка широко известна, как распространенное инфекционное заболевание. Заражение происходит при малейшем контакте с больным, воздушно-капельным путем, отсюда и название «ветряная». Прыщи при ветрянке похожи на папулы, характерные черной оспе, хотя по тяжести болезни существенно отличаются. Течение болезни несложное, но очень легко запустить ветрянку до гнойного состояния. Почему так происходит?
Какую ветрянку называют гнойной?
У детей ветрянка протекает легко, у взрослых дела обстоят хуже. Если защитные силы организма ослаблены, заболевание вызывает негативные последствия. И тогда оно становится не столько заразным, сколько опасным.
Самым ярким проявлением болезни являются везикулы, которые на фоне слабого иммунитета с присоединенной вторичной инфекцией принимают вид гнойных прыщиков. Своим появлением гнойная форма обязана болезнетворным микроорганизмам:
- стрептококк;
- стафилококк.
Процесс выздоровления проходит долго и непросто, без специальных лекарственных препаратов в такой ситуации не обойтись. Но избежать осложнений и устранить последствия вполне возможно при грамотном и своевременном подходе как у взрослого, так и у ребенка.
Вернуться к оглавлению
Характерные особенности
Прыщики, покрывающие все тело, под воздействием болезнетворных микробов, наполняются гноем и преобразуются в гнойные везикулы. Это главная отличительная особенность тяжелой формы ветрянки.
Вернуться к оглавлению
Причины возникновения
Когда и почему простая форма ветрянки переходит в тяжелый и непростой процесс развития заболевания? Самое время вспомнить наставления врача: не расчесывать высыпания, не сдирать корочки. Не зря подобные наставления дают специалисты, ведь поврежденные прыщи — главная причина, провоцирующая заражение болезнетворными бактериями (стафилококк, стрептококк). Ветряной прыщик при нарушении целостности становится одной из главных причин распространения гнойной инфекции. Он начинает гноиться, постепенно заражая все высыпания.
Вернуться к оглавлению
Как выглядит сыпь при гнойной ветрянке?
Чтобы вовремя отреагировать, не допустить осложнений, необходимо знать как выглядят прыщи при ветрянке. Попадая в организм, вирус начинает действовать. Начало болезни сразу отображается на кожных покровах в виде сыпи:
- Первые появляются красные пятна. Они располагаются на волосяной части головы, в области ушей, постепенно высыпают по всему телу. На данной стадии важно не перепутать красное пятно, как проявление болезни, с укусами насекомых.
- Постепенно покраснения преобразуются в папулу. Воспалительный процесс виден невооруженным взглядом, сверху папулы формируется головка пузырька, которая наполнена прозрачной жидкостью. Эта стадия самая ответственная, потому что водянистые пузырьки углубляются, становятся болезненными. Они теряют упругость, могут увеличиться в размере.
- Папулу сменяет везикула, внутри которой собирается гной. Высыпания объединяются, образуя большие язвы. Процесс заживления занимает много времени. Больной ощущает сильный зуд возле гнойничков, которые сильно болят. Везикулы лопаются, образуя корки. Трогать, делать любые процедуры без предписаний врача категорически запрещено.
Детская кожа эластичней, способная быстро обновляться, поэтому рубцы не успевают на ней сформироваться. Эпидермис людей постарше не успевает обновиться, на месте сыпи остаются ямки, и рубцы.
Вернуться к оглавлению
Симптомы
Возбудитель ветряной оспы очень выносливый и сразу проникает вглубь организма. Период инкубации занимает от 14 до 21 дня. Человек не ощущает на себе никаких признаков, остается бодрым веселым, энергичным, но по истечении инкубационного периода появляется сначала первый, а затем и последующие симптомы:
- головная боль;
- резкое повышение температуры тела, до 40 градусов;
- потеря аппетита;
- снижение активности;
- сыпь, которая болит.
Симптомы держатся до тех пор, пока появляются новые очаги сыпи. Причем каждое новое высыпание или если они загноились, отмечается резким скачком температуры тела. Все это время больной должен находиться на карантине, так как он заразен. Только через 5 дней после прекращения появлений новой сыпи, вирус становится неактивным и человек не заразен для окружающих.
Вернуться к оглавлению
Как бороться с гнойными прыщами?
Для улучшения состояния, если загноился участок кожи, врачи прописывают подходящий антибиотик в самом начале проявления симптомов.
Что гнойнички — следствие бактериальной инфекции, понятно. Осталось разобраться, что делать с высыпаниями, которые гноятся. Как лечить подобное осложнение? Какие препараты и сколько их понадобится, ведь классической терапией в подобной ситуации не справиться. Для улучшения состояния больного, если загноился любой участок кожи, врачи приписывают подходящий антибиотик, желательно в самом начале проявления симптомов. В среднем, курс приема препарата занимает около недели. Этот период терапии антибиотиком позволят снизить количество высыпаний. Для борьбы с гнойниками наиболее эффективными являются:
- «Цефалоспорин». Дозировка: 1 гр 3 раза на день, внутримышечно или внутривенно.
- «Амоксициллин». Дозировка составляет 1 гр, через каждые 4 часа. Выписывается в таблетках или внутримышечно.
- Для борьбы с представителями вируса применяется «Ацикловир» в таблетках, 1 шт. 4-5 раз на день.
Прием антибиотиков негативно сказывается на работе органов желудочно-кишечного тракта. Поэтому специалист рекомендует параллельно принимать курс пробиотиков по специальной схеме: один, два дня до приема антибиотиков, в течение всех дней лечебного курса и дней 5 после его окончания. Нет ничего приятного, когда гноится сыпь, чтобы ускорить ее заживление на коже лица, тела, предотвратить возникновение шрамов и рубцов, мало использовать только антибиотики, необходимо точечно мазать поврежденное место препаратами:
- обрабатывать гнойнички раствором календулы, которая обладает антисептическим и ранозаживляющим действием;
- мазать пораженные места левомицетиновым спиртом;
- обрабатывать раствором фукорцина, который оказывает антисептическое и противогрибковое действие;
- для контроля ситуации новые гнойнички можно мазать зеленкой.
В период лечения сформировавшихся прыщиков и когда высыпают новые, чувство зуда у больного усиливается. Иногда он становится невыносимым, назойливым, переходящим в болезненные ощущения. Лечить его можно при помощи противоаллергических препаратов. Серьезным лекарствам при лечении ветряной инфекции врачи не рекомендуют отдавать предпочтение. Наиболее подходящим считается «Диазолин» — проверенный препарата, отлично устраняющий неприятные симптомы.
От первоначальных признаков болезни до того момента, как проходят все симптомы, важно тщательно следить за сыпью. Трогать корочки, вскрывать их категорически запрещено. Важно помнить, что несвоевременная или недобросовестная терапия заболевания, особенно у людей старшего возраста, чревата формированием рубцов, ямок на месте гнойничков.
Вернуться к оглавлению
Возможные осложнения
Хотя ветрянка считается несложным заболеванием, ее гнойная форма является провокатором развития осложнений. Пузырьковая сыпь, которая загноилась после присоединения вторичной инфекции, может перейти в глубокие поражения кожных тканей — абсцессы и флегмоны. Зарубцевавшиеся очаги поражения имеют отличительную характеристику, отсутствует кожный пигмент — меланин.
Даже несмотря на маленький размер рубцов, они очень заметны, а тяжелое течение болезни оставляет грубые рубцы. Вторичная бактериальная инфекция приводит к патологическому состоянию слизистых покровов, развитию стоматита, ларингита и даже пневмонии. Осложнения после перенесенной ветрянки нередко переходят на сердечно-сосудистую систему, и приводят к воспалительному процессу лимфоузлов.
Снижение иммунной защиты — характерная особенность всех болезней, вызванных вирусом герпеса. Люди, которые перенесли ветрянку, чаще подвержены простудным заболеваниям и склонны к формированию хронических процессов в организме. Лечение должно происходить только под тщательным контролем врача, для своевременного обнаружения любого осложнения и оказания своевременной помощи.
Источник
Ветрянка у взрослых
Автор: Даценко С.А., инфекционист
Октябрь, 2020.
Синонимы: ветряная оспа
Код МКБ-10: В01-В01.9
Ветряная оспа — острое вирусное заболевание, протекающее с пузырьковыми высыпаниями на коже и слизистых. Инфекция очень заразна, у взрослых протекает гораздо тяжелее, чем у детей, может вызвать пневмонию и поражение головного мозга. Лечение заключается в приеме противовирусных препаратов и обработке высыпаний.
Ветряная оспа — инфекция, вызванная герпесвирусом третьего типа. Протекает остро, с признаками интоксикации и характерной пузырьковой сыпью на коже и слизистых. У людей с иммунодефицитом вирус также поражает внутренние органы. После перенесенной ветрянки остается стойкий иммунитет, а реактивация инфекции протекает в виде опоясывающего лишая.
Заразность
Причина болезни — вирус ветряной оспы, Varicella Zoster. Он входит в группу герпесвирусов и называется еще вирус герпеса третьего типа. В окружающей среде очень неустойчив, погибает под воздействием солнечных лучей. В каплях слюны сохраняет активность около 15 минут. Ветряночный вирус умеет распространяться на большие расстояния — за что он и получил свое название.
Источником инфекции является человек, больной ветрянкой. Он становится заразным с последнего дня инкубационного периода — то есть еще до появления симптомов. Прекращается заразность на пятый день после появления последних высыпаний. Распространение инфекции происходит воздушно-капельным путем — вирус выделяется с капельками слюны при чихании, кашле. При этом необязательно быть в тесном контакте с больным — вирус может проходить даже в соседние помещения через вентиляционные решетки.
Взрослые заражаются ветрянкой обычно при уходе за больным ребенком или при нахождении в одном помещении с больным. Заболеть может лишь тот взрослый, который в детстве не болел ветрянкой. Повторные случаи ветряной оспы казуистически редки. Исключение составляют взрослые с ослабленным иммунитетом — онкологические заболевания, ВИЧ-инфекция.
Вирус после перенесённой ветрянки пожизненно остается в организме. Именно его присутствие обеспечивает поддержание специфического иммунитета и препятствует возникновению повторных случаев. Реактивация инфекции происходит на фоне переохлаждения, стресса, ослабления иммунитета и проявляется в виде опоясывающего герпеса, который также бывает лишь однократно.
Распространённость
В 2018 году заболеваемость в России составила 570 случаев на 100 тысяч населения. Из этого количества заболеваемость взрослых всего 10%. Болеют мужчины и женщины одинаково. Регистрируется ветрянка во всех регионах. У ветрянки прослеживается чёткая сезонность — пик заболеваемости приходится на осень и зиму1.

Виды
Ветряная оспа протекает в нескольких клинических формах:
- типичная — с недомоганием и пузырьковой сыпью (обычно без гноя);
- рудиментарная — с очень скудной сыпью;
- геморрагическая — содержимое пузырьков кровянистое;
- генерализованная — с поражением внутренних органов.
Гнойные пузырьки при ветрянке у взрослых появляются в случае присоединения вторичной инфекции. Обычно это наблюдается при неправильном уходе за кожей, несоблюдении гигиены.
Выделяют три степени тяжести ветрянки:
- легкая;
- средняя;
- тяжелая.
Степень тяжести определяется по выраженности симптомов интоксикации, обильности сыпи.
Симптомы ветрянки
Инкубационный период при ветрянке составляет 10-21 день. В это время вирус активно размножается в слизистой оболочке ротоглотки. К концу инкубации вирусные частицы попадают в кровь. Сразу после этого появляются специфические высыпания на коже и слизистых.
Начальный, он же продромальный, период часто остается незамеченным. Человека беспокоит легкое недомогание, повышение температуры до 37 градусов, ухудшается аппетит. Первым ярким признаком болезни становится сыпь, которая появляется на второй день.
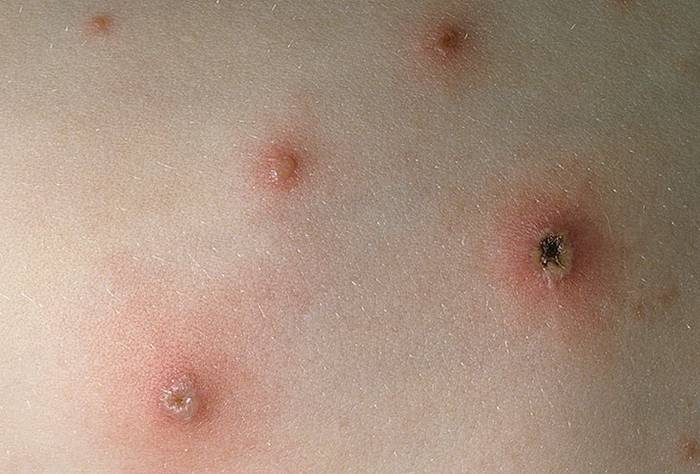
Какая сыпь при ветрянке
Высыпания начинаются с любого участка тела, чаще всего это шея и руки. Распространяется сыпь хаотично, поражает всю кожу, волосистую часть головы, а в тяжелых случаях и слизистые оболочки рта, половых органов. Первичный элемент сыпи — небольшое красное пятнышко. В течение нескольких часов оно превращается в пузырек с прозрачной жидкостью внутри. Стадию пятен большинство больных не замечают, обращая внимание уже на пузырьки.
Пузырьки мягкие, при сильном надавливании лопаются. Новые подсыпания возникают с интервалом 24-48 часов, таких волн может быть несколько. Сыпь сопровождается сильным зудом. Если пузырьки повреждать расчесыванием, на их месте потом остаются рубчики — «оспинки». В течение 2-3 дней каждый пузырек подсыхает и покрывается корочкой. Но за счет волнообразного появления сыпи общая ее длительность составляет 5-7 дней.
Высыпания при ветрянке во рту и на половых органах тоже пузырьковые. Но элементы сыпи более нежные, быстро лопаются. Поэтому обычно на слизистых можно увидеть только неглубокие эрозии на месте пузырьков. Если высыпания появляются на слизистой глотки, возникает боль в горле при глотании.
Общие симптомы
Интоксикация при ветрянке у взрослых выражена более сильно, чем у детей. Взрослые переносят ветрянку тяжелее, с температурой до 39-40 градусов, сильными головными болями, ломотой в теле. У 98% больных наблюдается увеличение лимфоузлов, преимущественно околоушных и подчелюстных. С 7-10 дня болезни начинается подсыхание сыпи и улучшение общего самочувствия.
Бессимптомное течение болезни наблюдается у людей, которым в инкубационном периоде был введен иммуноглобулин (см. раздел Прививки). При этом не повышается температура, нет недомогания, высыпания единичные или отсутствуют. Однако больной человек при этом заразен для других, так как вирус продолжает выделяться из дыхательных путей.
Обследование
Для постановки диагноза достаточно клинического осмотра и указания на факт контакта с больным ветрянкой. Специфическое лабораторное обследование требуется при необходимости дифференцировать болезнь с другими состояниями, сопровождающимися пузырьковой сыпью.
Лабораторное подтверждение ветрянки:
- выявление ДНК вируса в крови методом ПЦР — полимеразная цепная реакция;
- нарастание специфических антител IgM и IgG в крови в 4 раза и более за 10 дней.
- В общем анализе крови наблюдается снижение лейкоцитов и нейтрофилов, увеличение лимфоцитов. У некоторых больных повышается уровень моноцитов до 10%. Общий анализ крови не имеет диагностического значения.
При подозрении на осложнения проводится рентгенография легких, УЗИ сердца, МРТ головного мозга.
Отличия от других похожих болезней
Отличать ветрянку нужно от заболеваний, протекающих с везикулярной сыпью.
Таблица дифференциальной диагностики
| Признак | Ветрянка | Опоясывающий герпес/простой герпес | Ящур | Стрептодермия |
| Источник инфекции | Больной ветрянкой | Для простого герпеса — больной простым герпесом. Опоясывающий герпес — это реактивация вируса ветрянки. | Крупный рогатый скот | Больной ангиной, тонзиллитом или носитель стрептококка |
| Путь заражения | Воздушно-капельный | Преимущественно контактный | Через пищу, контактный | Воздушно-капельный |
| Характер сыпи | Распределена хаотично по всему телу | Сгруппированные пузырьковые высыпания на красном фоне кожи | На кистях, между пальцами, на стопах | Пузырьки быстро становятся гнойными, образуются чаще на лице |
| Интоксикация | От легкой до тяжелой | При простом герпесе отсутствует или легкая. При опоясывающем герпесе зависит от обширности высыпаний | Легкая | Легкая |
Лечение взрослых
Легкие формы ветрянки лечат амбулаторно, среднетяжелые и тяжелые — в инфекционном стационаре. В поликлинике лечением ветрянки занимается врач-инфекционист, при его отсутствии — терапевт. Работающему человеку выдается больничный лист на весь период болезни — 10-14 дней при легкой форме, 21 день при тяжелом течении. Больных изолируют на дому с момента заболевания до 5-го дня с последних высыпаний. Больных нужно разобщать с детьми и беременными, не болевшими ветрянкой.
Постельный режим назначается на все дни с повышенной температурой. После нормализации температуры, улучшения самочувствия постельный режим отменяется. Специальная диета при ветрянке взрослому человеку не требуется. Назначается легкое питание с преобладанием молочно-растительных блюд.
Средства от сыпи при ветрянке
Высыпания обрабатывают любыми антисептиками:
- хлоргексидин;
- йод;
- зеленка;
- фукорцин.
Средство наносят точечно на каждый пузырек ватной палочкой. Цель обработки сыпи — подсушивание, предупреждение занесения бактериальной флоры. Обработка красящими антисептиками имеет еще одну цель — так удобнее замечать момент последних высыпаний. Для облегчения зуда сыпь можно обрабатывать «Циндолом» или «Каламином». Мыться можно под теплым душем, не использовать жесткую мочалку.
Для облегчения зуда можно использовать антигистаминные (противоаллергические) средства, например лоратадин3.
Основное лечение — прием противовирусных препаратов:
- ацикловир;
- валацикловир;
- фамцикловир.
Препараты принимаются курсом 7 дней при легком течении болезни, 10-14 — при тяжелом течении.
При повышении температуры более 38 градусов дополнительно назначают жаропонижающие препараты.
Антибиотики при неосложненном течении ветрянки не показаны. Их назначают в случае присоединения бактериальной флоры.
Для более быстрого восстановления после болезни рекомендован прием витамина Е, фолиевой кислоты, рибофлавина.
Диспансерное наблюдение у врача-инфекциониста нужно лишь тем, кто перенес тяжелую форму ветрянки. Наблюдение проводится в течение 1 года после присоединенной пневмонии и трех лет после энцефалита.
Неспецифическая профилактика включает соблюдение мер безопасности при уходе за больным ветрянкой. Взрослые обычно заражаются от детей. В комнате больного нужно ежедневно проводить влажную уборку и проветривание. Ухаживающий должен тщательно соблюдать личную гигиену, при контакте с больным носить маску.
Прививка от ветрянки для взрослых
Для специфической профилактики применяется живая вакцина. В случае контакта с больным ветрянкой взрослому вакцину вводят в течение 72 часов. Если у человека есть противопоказания к вакцинации, ему вводят иммуноглобулин — нормальный человеческий или специфический зостерный.
Противопоказания к вакцинации
- сильные аллергические реакции в целом и на куриное яйцо в частности (введение вакцины при наличии аллергии приводит к развитию анафилактического шока, который может быть смертельным.);
- аллергия на антибиотики аминогликозиды — стрептомицин, амикацин, гентамицин;
- резкое снижение иммунитета (у людей с тяжелым снижением иммунитета вакцинация вызывает развитие ветрянки);
- вероятная или подтвержденная беременность.
Профилактическая вакцинация взрослых может быть проведена в любом возрасте. Следует делать две прививки с интервалом 6-10 недель. Вакцинация не входит в Национальный календарь прививок. Ее делают только в случае контакта с больным или по желанию самого человека за его счет.
Переносится вакцинация легко, из побочных эффектов наблюдается кратковременное повышение температуры. Длительность защиты после прививки составляет 10-15 лет. После вакцинации человек не заразен, если не появляются единичные пузырьки на коже.
Рекомендуется не допускать контакта привитого человека и человека, не болевшего ветрянкой, в течение трех дней.
Прививка при беременности и после нее
Если планируется беременность, прививку нужно сделать не позднее, чем за три месяца до ее наступления. Во время беременности прививки противопоказаны.
Кормление грудью НЕ является противопоказанием к вакцинации от ветряной оспы. Таким образом, кормящая мать может привиться4.
Осложнения
Осложнения ветрянки даже у взрослых возникают редко — примерно у 5-7% больных. Наиболее частое осложнение — нагноение высыпаний за счет присоединения вторичной инфекции. Образуются абсцессы, флегмоны кожи.
Второе по частоте осложнение — ветряночная пневмония. Протекает длительно, тяжело, не поддается лечению антибиотиками.
Следующие виды осложнений возникают очень редко:
- энцефалит — поражение головного мозга;
- миокардит — поражение сердца;
- нефрит — воспаление почек;
- гепатит — воспаление печени.
Умирают от ветрянки очень редко. Практически у всех больных, даже с тяжелым течением, ветрянка оканчивается полным выздоровлением. Летальные исходы возможны у людей с резким снижением иммунитета.
Беременность и ветрянка
У беременных ветрянка протекает с риском внутриутробного заражения плода. Если женщина заболевает ветрянкой перед беременностью — опасности нет. Заражение в первом триместре приводит к формированию тяжелых пороков развития плода, выкидышам. Наименьший риск осложнений наблюдается при заражении во втором и начале третьего триместра. Заражение в последнюю неделю перед родами приводит к инфицированию ребенка и рождению его с явными признаками ветрянки.
Прогноз
Прогноз при ветрянке благоприятный. При наблюдении 1145 больных в возрасте 16-80 лет наблюдалось следующее распределение степеней тяжести:
- легкая — 7,2%;
- средняя — 84,8%;
- тяжелая — 8%.
Смертельный исход наступил у четырех пациентов, то есть смертность в данном исследовании составила 0,34%4. Вызваны смертельные исходы осложнениями — пневмонией, миокардитом, энцефалитом. Наибольшему риску осложнений подвержены люди с заболеваниями крови, иммунодефицитами, злокачественными опухолями.
Источники:
- 1.Ветряная оспа: взрослые в группе риска. — выдержки из государственного доклада «О состоянии санитарно-эпидемиологического благополучия населения РФ». Издательский дом «Русский врач», ноябрь, 2019.
- 2.Anthony J Papadopoulos, MD. Chickenpox Medication. — англоязычная база актуальных медицинских данных Medscape, август, 2020.
- 3. Margot L. Savoy , MD, MPH, (Lewis Katz School of Medicine at Temple University). Вакцина против ветряной оспы. — справочник MSD, профессиональная русскоязычная версия, июль, 2019.
- 4.Ющук Н.Д. дмн, академик РАМН. Ветряная оспа у взрослых. — медицинский научно-практический портал «Лечащий врач», январь 2000.
- Anne A. Gershon. Is chickenpox so bad, what do we know immunity to varicella zoster virus, and what does it tell us the future? — The Journal of infection, Jun 2017.
- Головко М.Г. Порядина Г.И. Ветряная оспа у взрослых больных на амбулаторном этапе. — Лечебное дело, апрель 2015.
Источник