В чем проявления холестатической желтухи
Содержание статьи
Симптомы холестатической желтухи
Иктеричное (желтушное) окрашивание кожи и слизистых — частый признак заболеваний гепатобилиарного тракта (печени, пузыря и желчевыделительных путей). Он свидетельствует о повышении уровня билирубина в кровеносном русле, который накапливается в тканях и изменяет цвет покровов. В зависимости от причины и клинической симптоматики различают несколько видов желтухи. В данной статье более подробно остановимся на холестатической форме, в основе развития которой лежит внутрипеченочный застой желчи.
Тяжесть патологии обусловлена концентрацией билирубина в крови. Легкая иктеричность появляется при уровне пигмента 50-85 мкмоль/л. Более выраженная симптоматика наблюдается при увеличении его содержания до 200. Ежедневный прирост билирубина может достигать 40 мкмоль/л, что чревато поражением ЦНС.
Общие сведения
Холестатическая желтуха является одной из форм печеночной. Основная ее причина — поражение гепатоцитов, вследствие чего желчь накапливается и растягивает билиарные протоки. Непрямая фракция билирубина представляет собой продукт распада гемоглобина, циркулирует в крови и транспортируется с белками в печень. Здесь под воздействием ферментов он преобразовывается в связанный тип, после чего с желчью поступает в кишечник и выделяется с фекалиями.
Нарушение данного механизма приводит к повышению билирубина и его скоплению в кожных покровах. Окраска может быть светло-лимонная или насыщенно-оранжевая. При длительном сохранении иктеричности пигмент окисляется и трансформируется в биливердин, что проявляется зеленоватым оттенком покровов.
Холестаз может быть как следствием нарушения обменных процессов, так и тяжелого заболевания печени.
Виды желтухи
Различают три формы желтухи, в основе разделения которых лежит провоцирующий фактор:
- обтурационная или механическая. Ее возникновение обусловлено наличием препятствия на пути движения желчи. Выраженность клинических симптомов зависит от степени обструкции билиарных путей (частичная, полная). Причиной блока является киста, конкремент или опухоль, сдавливающая протоки извне. В послеоперационном периоде высок риск формирования спаек, которые также могут сужать их просвет. Подпеченочный холестаз сопровождается переполнением пузыря и желчевыделительных путей, что приводит к всасыванию билирубина в кровь;
- печеночная — следствие поражения гепатоцитов на фоне инфекционно-воспалительного процесса или цирроза. Среди провоцирующих факторов стоит выделить алкоголь, химические и растительные яды, а также медикаменты и вирусные заболевания. На фоне расстройства метаболизма и транспортировки пигментов наблюдается застой желчи и разрушение гепатоцитов, из-за чего в кровь поступает большой объем билирубина;
- надпеченочная — возникает вследствие массивного разрушения эритроцитов. Причиной данного состояния может быть гемолитическая анемия, тяжелая интоксикация или аутоиммунные болезни. Из-за быстрого увеличения уровня непрямого билирубина печень не успевает переработать весь объем, что сопровождается желтухой.
Кроме того, паренхиматозная (печеночная) форма может проявляться тремя видами:
- холестатическим. Внутрипеченочный застой желчи обусловлен длительным приемом токсических для железы препаратов, алкоголизмом, циррозом и хроническим гепатитом, в том числе вирусного происхождения. В основе развития лежит нарушение метаболизма и изменение проницаемости капилляров, из-за чего в крови повышаются обе фракции билирубина;
- энзимопатическим. Причиной желтухи является ферментативная недостаточность печени, в результате чего нарушается захват, преобразование и выведение пигмента. Зачастую данная форма диагностируется на фоне наследственных заболеваний железы;
- печеночно-клеточным. Данная форма желтухи является следствием вирусного гепатита, цирроза, алкогольной болезни или воздействия токсических веществ (грибов, мышьяка, медикаментов). Для патологии характерен ярко-лимонный оттенок кожи, сосудистые звездочки, а также отсутствие зудящих ощущений. При пальпации (прощупывании) печеночной зоны отмечается гепатомегалия (нарастание объема железы). Лабораторно диагностируется увеличение билирубина за счет прямой фракции, что подтверждает застой желчи. В крови регистрируется повышение трансаминаз (печеночных ферментов), снижение протромбина и холестерина.
Почему развивается желтуха?
Лекарственный гепатит — ведущая причина поражения клеток печени. Среди токсических медикаментов, которые при длительном приеме приводят к холестазу, стоит выделить:
- нейролептики (оказывают влияние на активность нервной системы);
- гормональные средства, в состав которых входит тестостерон или его синтетические аналоги;
- некоторые нестероидные противовоспалительные медикаменты;
- анаболики — препараты, ускоряющие клеточную регенерацию;
- противомикробные лекарства (сульфаниламиды).
Помимо этого, холестатическая желтуха может возникать на фоне острых заболеваний печени или обострений хронической патологии. К ним относится:
- билиарный цирроз, при котором гепатоциты замещаются соединительной тканью, из-за чего орган утрачивает свои функции;
- острые гепатиты вирусного генеза;
- застой желчи у беременных;
- гепатоз (жировой);
- хронические гепатиты;
- алкогольная болезнь печени;
- инфекционные болезни, такие как токсоплазмоз и малярия;
- наследственные заболевания, например, Вильсона, патогенез которого заключается в нарушение обмена меди, что приводит к ее накоплению в печени;
- опухоли гепатобилиарного тракта.
На фоне воздействия вышеперечисленных факторов печень не справляется с нагрузкой и не способна трансформировать весь объем непрямого билирубина. В результате этого желчные кислоты всасываются в кровь, предрасполагая изменению оттенка слизистых и кожи.
Помимо этого, дефицит поступающей в кишку желчи сопровождается нарушением расщепления липидов и расстройством пищеварения в целом. В зависимости от выраженности холестаза может изменяться цвет испражнений.
Симптомы холестатической желтухи
Расстройство пассажа желчи приводит к появлению типичных для холестаза клинических признаков. Среди них нужно отметить следующие:
- сильные зудящие ощущения, усиливающиеся в ночное время;
- диспепсические расстройства в виде тошноты, рвоты, метеоризма и кишечной дисфункции. Тяжесть симптомов нарастает после приема пищи;
- выраженное недомогание;
- гепатомегалия;
- кровоизлияния, обусловленные нарушением работы свертывающей системы. У женщин увеличивается длительность менструации, а также наблюдается долгая кровоточивость после удаления зуба или вследствие пореза кожи;
- ксантомы — бугорки на коже, которые являются жировыми скоплениями;
- плохой аппетит;
- признаки портальной гипертензии (асцит, визуализация вен живота, сосудистые звездочки);
- посветление фекалий;
- ломкость костных структур;
- снижение массы тела;
- иктеричность кожи и слизистых;
- волнообразная гипертермия;
- искомфорт в печеночной зоне, который постепенно переходит в болезненность. Ее появление обусловлено увеличением объема тканей железы, вследствие чего растягивается капсула органа, и раздражаются нервные окончания.
К числу тяжелых осложнений относится энцефалопатия как следствие нарастающей интоксикации на фоне повышения билирубина в крови. Клинически она проявляется заторможенностью, раздражительностью и спутанностью сознания.
Принципы диагностики
Диагностический процесс начинается с опроса жалоб пациента, после чего необходимо проанализировать анамнез жизни (наличие хронических болезней печени, злоупотребление алкоголем или длительный прием гепатотоксичных лекарств). В физикальное обследование входит осмотр кожных покровов, слизистых, прослушивание легких, сердца, а также прощупывание живота. Обычно врач обнаруживает увеличенную уплотненную печень, которая вызывает болезненность при надавливании.
Заподозрив холестаз, для установления его причины и подтверждения диагноза специалист назначает дополнительные лабораторные и инструментальные исследования. Среди них выделим:
- биохимию, которая позволяет оценить уровень билирубина (общего и фракций), щелочной фосфатазы, белка, протромбина и печеночных ферментов (АЛТ, АСТ);
- коагулограмму — дает возможность исследовать свёртывающую систему;
- маркеры на гепатиты — с целью подтверждения острого или хронического поражения печени вирусного происхождения;
- анализ кала — с целью определения степени нарушения переваривания пищи.
Для визуализации гепатобилиарного тракта и окружающих органов врач может назначить:
- ультразвуковое исследование, благодаря которому удается осмотреть печень и желчевыделительные пути и оценить их состояние (размер, наличие дополнительных образований);
- магнитно-резонансную или компьютерную томографию;
- рентгенконтрактное исследование желчевыделительного тракта с целью выявления уровня блока.
По показаниям может назначаться эластография или биопсия (при подозрении на цирроз или онкопатологию).
Лечение холестатической желтухи
Лечение имеет несколько задач, а именно:
- устранить причину холестаза. Для этого необходимо прекратить прием гепатотоксичных лекарств, отказаться от алкоголя и начать борьбу с инфекционными возбудителями;
- уменьшить выраженность клинических симптомов и интоксикации;
- нормализовать пищеварение.
С этой целью врач назначает лекарственную терапию и диетическое питание.
Медикаментозная поддержка
В зависимости от причины холестаза врач может назначать:
- гормональные лекарства (преднизолон) — с целью стабилизации клеточных мембран и уменьшения воспалительной реакции;
- желчегонные — дают возможность ускорить отток и уменьшить холестаз;
- витамины;
- гепатопротекторы растительного или синтетического происхождения — необходимы для защиты клеток печени и предупреждения их гибели;
- гемостатики — используются при повышенной кровоточивости;
- инфузионные растворы для внутривенного введения — показаны с целью дезинтоксикации и восполнения электролитного и белкового дефицита.
Диетотерапия
Немаловажной частью терапии является диетический рацион. Он необходим для разгрузки печени, нормализации желчеоттока и устранения холестаза. Кроме того, щадящее питание дает возможность отрегулировать работу всего пищеварительного тракта и восстановить полноценное переваривание пищи.
Вот основные принципы диетического рациона (стола №5):
- суточная калорийность еды не должна превышать 2700 ккал;
- требуется обильное питье (компот, зеленый чай или негазированная минеральная вода);
- блюда должны подаваться теплые во избежание усугубления холестаза;
- соль ограничиваться до 8 г/сутки;
- блюда должны быть в перетертом или кашеобразном виде, что уменьшит нагрузку на ЖКТ;
- исключаются грибы, жирная молочка, мясные и рыбные деликатесы. Также пациенту рекомендуется отказаться от соленьев, копченостей, маринадов, острых приправ (чали, майонеза, горчицы), полуфабрикатов, субпродуктов, свежей сдобы, сладостей, газировки, кислых фруктов, шоколада, кофе, белокачанной капусты, лука, чеснока и перца;
- в рацион питания необходимо включить каши (гречку, овсянку, рис), нежирную рыбу, мясные изделия и молочку. Кроме того, разрешается суп-пюре, свекла, тыква, картофель, растительное масло, суфле, желе и галетное печенье.
Обязательным условием диеты и лечения в целом является полный отказ от спиртных напитков, в том числе — слабоалкогольных.
Профилактические советы
Прогноз холестатической желтухи зависит от ее причины. Чтобы предупредить возникновение внутрипеченочного застоя желчи или, хотя б, снизить риск его развития, рекомендуется:
- правильно питаться, не нагружая пищеварительный тракт;
- отказаться от алкоголя;
- строго соблюдать врачебные рекомендации по дозировке и длительности приема гепатотоксичных препаратов;
- использовать средства защиты при работе с ядами;
- прибегать к услугам проверенных косметологических салонов;
- не забывать о гигиенических правилах;
- своевременно проводить вакцинацию против гепатитов;
- использовать презервативы при случайной интимной близости.
Помимо этого, не следует забывать о профилактических осмотрах и своевременном обращении к врачу при ухудшении общего состояния. Это позволит диагностировать заболевание на начальной стадии и добиться хороших результатов в лечении.
Источник
Холестатический гепатит
Холестатический гепатит — это заболевание, в развитии которого ключевое значение имеет затруднение тока желчи, а также накопление составляющих ее компонентов в печени. Клинически болезнь проявляется зудом, дискомфортом в зоне правого подреберья, интенсивной желтухой, диспепсией, увеличением печени и появлением ксантелазм на коже. В диагностике основное значение имеют общеклиническое и биохимическое исследования крови с определением печеночных проб, УЗИ печени и желчного пузыря, сонография поджелудочной железы, МРТ органов брюшной полости. Терапия направлена на улучшение оттока желчи и нормализацию функции органа.
Общие сведения
Холестатический гепатит представляет собой достаточно редкую патологию, в основе патогенеза которой лежит внутрипеченочный холестаз с ухудшением экскреторной функции клеток и повреждением протоков. Частота выявления заболевания не превышает 10% среди всех гепатитов с хроническим течением. Холестатический гепатит преимущественно встречается у людей пожилого возраста.
Несмотря на свою относительно низкую распространенность, заболевание плохо поддается лечению в связи с тем, что не всегда возможно четко установить его причину. Изучением этиологии и патогенеза, а также разработкой новых методов терапии холестатического гепатита занимается клиническая гастроэнтерология.
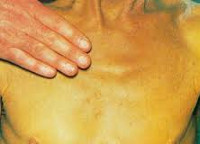
Холестатический гепатит
Причины
Данная патология может быть обусловлена внутрипеченочным или внепеченочным застоем желчи. В первом случае нарушение оттока желчи возможно как на уровне клеток печени, так и на уровне внутрипеченочных протоков. Причинами внутрипеченочного холестаза с последующим развитием гепатита может выступать:
- переход острого вирусного гепатита В, С или других типов в хроническую форму;
- поражение печени вирусами Эбштейна-Барра, герпеса, цитомегаловирусом, микоплазменная инфекция;
- прием различных препаратов, таких как аминазин, некоторые диуретики, антибиотики, анаболические стероиды, контрацептивы;
- воздействие токсинов, алкоголя, ядов;
- эндокринные заболевания.
Внепеченочный холестаз является следствием обструкции крупных протоков. В этом случае его возможными причинами служат:
- закупорка камнем общего желчного протока;
- хронический калькулезный холецистит;
- хронический панкреатит;
- рак головки поджелудочной железы и опухоли других органов гепатобилиарной системы.
На фоне холестаза в печени происходит деструкция гепатоцитов с последующим нарушением функции органа. В некоторых случаях установить причину развития заболевания не удается, что трактуется как идиопатический холестатический гепатит.
Симптомы холестатического гепатита
Симптоматика холестатического гепатита похожа на проявления других хронических заболеваний печени. Отличительными особенностями являются более выраженная желтуха и кожный зуд, который часто выступает первым проявлением болезни. Зуд в данном случае обусловлен попаданием в кровь желчных кислот вследствие застоя желчи в печени. Также у больных холестатической формой гепатита часто возникают ксантомы, которые имеют вид желтых пятен.
Цвет кала, как правило, становится более светлым, а моча темнеет. Пальпаторно определяется увеличение размеров и повышение плотности печени без спленомегалии. В период обострения возможно повышение температуры и неяркие симптомы интоксикации. Тяжесть клинической картины зависит от выраженности холестаза.
Диагностика
В диагностике заболевания важную роль играют лабораторные и инструментальные методы исследования. Из лабораторных методик основным для постановки диагноза холестаза считают биохимический анализ крови.
- Печеночные пробы. При биохимическом исследовании отмечается увеличение уровня билирубина за счет прямой фракции, повышение уровня трансаминаз, щелочной фосфатазы (более чем в 5 раз), гамма-глутаминтрансферазы и холестерина. Также можно определить повышенное количество в крови фосфолипидов, В-липопротеидов и желчных кислот.
- Серологическая и ПЦР-диагностика. Для подтверждения вирусной этиологии заболевания проводится исследование специфических маркеров методами ИФА и ПЦР. Характерным серологическим маркером внутрипеченочного холестаза является определение антимитохондриальных антител.
Из инструментальных методов используется эхографическая, рентгеновская, магнитно-резонансная, инвазивная диагностика:
- УЗИ печени и желчного пузыря. При ультразвуковом исследовании выявляются признаки хронического гепатита. УЗИ желчных путей, желчного пузыря и поджелудочной железы позволяет подтвердить или исключить внепеченочный холестаз.
- Рентгенография. При наличии сложностей в диагностике холестаза проводится ретроградная холангиопанкреатография, чрескожная чреспеченочная холангиография или холецистография, которые позволяют обнаружить камни в желчных путях в тех случаях, когда они не видны на УЗИ.
- МРТ. Современными неинвазивными методами выявления причин холестатического гепатита являются МР-панкреатохолангиография и МРТ гепатобилиарной зоны.
- Биопсия с гистологией. Для изучения морфологических изменений может проводиться пункционная биопсия печени, хотя она и не играет решающей роли в диагностике холестаза.
Лечение холестатического гепатита
Лечение хронического гепатита с холестатическим синдромом должно быть основано на устранении причины, которая привела к холестазу. Если причиной заболевания является воздействие токсических факторов или медикаментозных препаратов, то необходимо прекратить их поступление в организм. Всем больным рекомендуется придерживаться диеты №5, которая предусматривает исключение острой, жирной и жареной пищи. Обязательно минимизировать употребление алкоголя, который негативно влияет на клетки печени. Также рекомендовано полноценное питание с достаточным содержанием белка.
Медикаментозная терапия
На любой стадии заболевания желателен прием жирорастворимых витаминов А, Е, а также В12. Для улучшения функции гепатоцитов могут назначаться гепатопротекторы, эссенциальные фосфолипиды и липоевая кислота. При наличии внутрипеченочного холестаза с высокой активностью воспалительного процесса показано назначение небольших доз преднизолона для уменьшения выраженности патологических изменений.
Если больного беспокоит сильный зуд, необходимо применение препаратов для нейтрализации желчных кислот, таких как холестирамин или лигнин. Самым эффективным средством для лечения внутрипеченочного холестаза считается урсодезоксихолевая кислота, которая улучшает отток желчи. Препарат рекомендован всем больным с холестатическим гепатитом.
Хирургическое лечение
Если гепатит вызван внепеченочным холестазом, необходимо устранить его причину. Для этого используются различные оперативные методы:
- лапароскопическая или открытая холецистэктомия;
- резекция головки поджелудочной железы;
- экстракция конкрементов желчных протоков при РПХГ;
- эндоскопическая баллонная дилатация сфинктера Одди и др.
Прогноз и профилактика
При правильном лечении и устранении причины холестаза прогноз при холестатическом гепатите в целом благоприятный. Профилактика заболевания сводится к прекращению поступления в организм алкоголя и других гепатотоксических веществ, а также своевременному лечению патологии печени.
Холестатический гепатит — лечение в Москве
Источник