Уход при менингите у детей
Содержание статьи
. , , . — . .
. ,
, , , , .
https://www.allbest.ru/
1.
1.1
1.2 .
1.3
1.4
2.
2.1
2.2
, , . , , , , .
, — , .
: , , . , , . 5-7 100000 .
— .
.
, , , .
:
1) ;
2) ;
3) ;
4) ;
5) .
6) .
:
1) — , , .
2) , .
3) 2010 , , 80-85% , 7-14 . .
4) 2014 19 , , 11 908 , 1 146 . (2004 .).
5) : , , A, C, Y W .
6) 2015 16 220 1 29
1.
1.1
— . , — . : , -. — — , -, , , . , . :
1) (, , , , .);
2) ( , .);
3) ();
4) ( , , );
5) ;
6) , , .
, — . , — .
. , ( , ) , , — . , (, ) . , , , , , .
. — . . . :
1) , ( ) — ;
2) , , ;
3) .
:
1) ( , , , );
2) ( — , );
3) ( ; );
4) ( );
5) ( );
6) , , .
. . — . (- , , ).
. ; , , ; . — Neisseria meningitidis, . — . — -. , , (, , , ). , , , ; . , . , ; , . 30 — 40 % ( ). (, — , ; , ).
2-7 . 3 : -, . — , , 1 . , , ( ). . 38-40 , , , , . , , . , , , , . — , , . , , , , — . , , , . . — . : , , , — . , , . ( 10-12 ) : , , . . .
, . , (, ), , . , . 3-4- , — , . . (III, IV, VI ) , , ; (VII ) . , , , . II, IX, X . — , , .
— , 70-90 % . . 4-6 , , . — , , , , (5-15 ) , , . , . , , , . , 50 % , , 11 % . , : , , . , , , . , . ( ) () (1,8 %).
. , — . — . , . . — . , . . , , — , 150/90-180/110 . . 50-60 1 , , , , — . , . . , . , 5-10 .
— . . . , . . , . . , . ( ). , . 6-60 . — — , , . — . , . , . , 40 1 , , , , . . 18-22 .
. , , , — , — , .
. . , , . , , -, , — . , , , , , , , , , , . -, .
; , 5-10 , 7-10- . , , , .
: , . , 38,5-39,5 , , , , . , , , , , . — , , , . — , , . , , . . , , , , 36,6 . , , . , . . , ; ; . . , , , . , (80-100 %).
1.2 .
, , , , 5 . , , — . — , , . , , () .
— -.
. — (-). — . , , ( , ), ( , . .). , 10?15 , .
. (, , , ) — 40?50 , . , , . , 3 100000 . , 10,9 100000 . (45,8 100000 ). , , ( 500 100000 ). . , .
1930?1940- , . 50 100 . , , . , 1940- . 1969?1973 . 1997 , . , , 1960- . , .
. 10-15 % . , , , Ig, IgG, 3-, 5- , .
, , , , , , . , , , . , Ig-, Ig, . , , , . . , .
, 70-80 % . , , . , , , , . , , , — .
, — . — ( , , ). , . — .
, . , , . . , , , IgG.
, .
. , , . — , — -.
, , , a , , .
. , . . .
1.3
.
1) — — , , — , .
2) , .
3) , , , .
4) , — , .
5) 70-90 % , (5-15 ), , , , , , , .
6) .
7) , , , , .
8) , , , .
. . 15-25 109/ , , , . , . .
. . 3 ( 1 3): 1 — ( ); 2 — 3 — ( ). 2 . , , , , 1 , , — . , , , — , . ( 3-5- ) , . , — . .
. , , , , ( ), . , — . , .
, , , , — . , , ( 20% , 0,1% ).
. . , . — .
. . : , — , , , , , , : — , , , , , , , , . , 12 . , , . , ( , .). . . , , , — , (, -) . . — , — . , , , , . , . — .
, : , , , , . , , — .
1.4
. , .
. , 90 % , , , . 260 000—300 000 1 . 3 , 4 . (5 000—30 000 ) , . 3 , .
. . . . 1973 . , 1,1 % , . , .
, . . . . , , . , . , , .
— —
. — . — III . . — . 50-80 // 2 . 2. — 2 . — III . , . . . 200 //, 4 . 12 . 18 .
. , . . , , (40 % , 25 % , ), — 5 % (40—50 .). , , .
. . ( ) — , . , , .
:
1) , ;
2) ;
3) .
— , , , (). , ( ).
. :
. 10 % ( 60 150 ) 60-80 1 . 0,5 — 1,5 . 15 — 30 6 — 12 . , . . .
. :
, 5 % . 15-20 % 0,5—1,5 1 . , . , . 30—60 % 4 . 20 % , .
() :
, . 20-60 1 2 , , 1 . 3 . , 0,04-0,16; 8 . , . , 12-24 . 10 , 6 4 .
:
1) , , :
2) ;
3) ;
4) .[53]
:
, , . . , . — (). : 48-52 /; 140—145 /. 5 % 0,9 % NaCI. 3,5-7,0 /. 10 % — 10 /, — — 10 /, HAES- 6-10 % — 5-10 /. 20 % 0,25-1,0 / 10-30 . 1-2 / . — (, .), (, ), (, ). — . 125—500 30-50 , 5-10 , 500—1000 , , . 4 % , , .
, 5 10 % 5 15 // ; — — (, , ). — 4 % .
.
, 95 % . . . . , . . . 2 — . . , 3 2 . : , , , , — 20 , (20 200 ), 2 . . , ( ). 70-100 . . . , , , .
, . . Haemophilus influenzae B. — 3 , 4,5 6 12 . . Haemophilus influenzae ( , 3 386 000 , , ). N. meningitidis — + ACWY. 2- . , , -, , , , , , . — . . . 65 . . , . , . , .
—
. , , . : 600 12 2 , — 10 / 12 2 . 2 ( 250 / 125 — ). , , , 4 . , , 2 , (, 20 // — 600 / 4 .
, — . , , , . . . , , . , .
. .
, 30-70 % . , , , , , . 8-28 %. . . , . , , , , , , . , — . . . 2-7 . , , 1-2 . , , , , . , 1,5—2 . , , , , . . , . , , . 2-3
…
. , , , . — , .
[63,4 K], 20.07.2015
. — . — . — .
[49,8 K], 14.03.2013
, . , . .
[1,2 M], 04.02.2016
«». — . , .
[2,1 M], 12.03.2016
, . . . . .
[374,7 K], 23.06.2015
- ?
, , ..
PPT, PPTX PDF- .
.
Источник
Менингит у детей
Менингит у детей — инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
Общие сведения
Менингит у детей — нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.
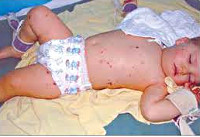
Менингит у детей
Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит — воспаление всех мозговых оболочек; пахименингит — преимущественное воспаление твердой мозговой оболочки; лептоменингит — сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит — изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность — при менингококковой, дыхательная недостаточность — при пневмококковой, тяжелая диарея — при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
Наиболее типичным для менингита у детей является менингеальный синдром. Ребенок лежит на боку, с запрокинутой головой; руками, согнутыми в локтях и ногами, согнутыми в тазобедренных суставах («поза взведенного курка»). Отмечается повышенная чувствительность к различным раздражителям: гиперестезия, блефароспазм, гиперакузия. Характерным признаком служит ригидность затылочных мышц (невозможность прижать подбородок ребенка к грудной клетке из-за напряжения затылочных мышц). Вследствие повышенного внутричерепного давления у грудных детей отмечается напряжение и выбухание большого родничка, выраженная венозная сеть на голове и веках; при перкуссии черепа возникает звук «спелого арбуза». К характерным для менингита у детей оболочечным знакам относятся симптомы Кернига, Брудзинского, Лессажа, Мондонези, Бехтерева.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения — пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости — детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Источник