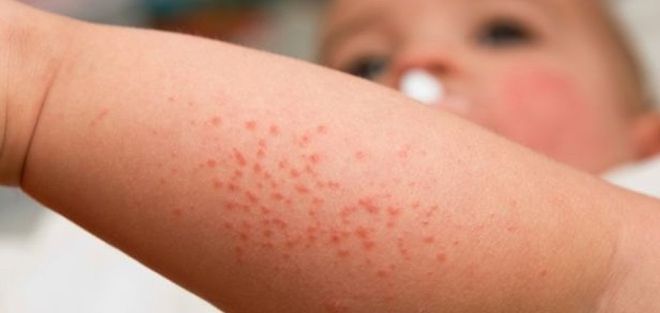
Типичная локализация сыпи при скарлатине
Содержание статьи
Сыпь при скарлатине

Появление сыпи является одним из распространенных симптомов детских инфекций, а также может быть обусловлено неинфекционными причинами. При этом некоторые виды сыпи имеют характерный вид, позволяющий диагностировать то или иное заболевание. Такой особенностью обладает и сыпь при скарлатине. Осмотрев ребенка с подобной сыпью и выявив у него другие типичные симптомы, педиатр с большой вероятностью устанавливает диагноз и назначает правильное лечение.

Что это?
Скарлатиной называют одну из инфекционных болезней, которую чаще всего диагностируют у детей 2-10 лет; ее возбудителем выступают стрептококки группы А, а все симптомы обуславливаются воздействием эритротоксина, который выделяют эти бактерии.

Заболевание передается как от заболевших детей (ребенок заразен с момента проявления клинических симптомов) или недавно переболевшего ребенка (бактерии выделяются до трех недель после выздоровления), так и от носителей стрептококков. Передача происходит и воздушно-капельным путем, и через предметы, которыми пользовался больной или переносчик бактерий.
Инкубационный период может и составлять всего несколько часов, и достигать 12 дней, но чаще всего болезнь начинает проявляться через 2-3 дня после контакта ребенка с возбудителем. Начало скарлатины, как правило, острое, а первыми симптомами являются повышенная температура тела и сильные боли в горле. У переболевшего скарлатиной ребенка в большинстве случаев развивается стойкий иммунитет.

Когда появляется сыпь?
У многих детей высыпания появляются в первый день начала клинических симптомов скарлатины (через 6-12 часов). Однако сыпь может образоваться на коже заболевшего ребенка и на второй или третий день с момента ухудшения общего состояния. Покрытая сыпью кожа на ощупь напоминает наждачную бумагу. Чем тяжелее протекает скарлатина, тем обильнее и ярче будут высыпания.

Какие еще симптомы бывают?
Если у ребенка развивается типичная форма скарлатины, то помимо сыпи она будет проявляться:
- Симптомами интоксикации, к которым относят повышение температуры тела до 38-40°С, головные боли, рвоту, нервное возбуждение или вялость, боли в суставах и мышцах, учащение сердцебиения.
- Воспалением миндалин. Оно проявляется выраженным покраснением горла («пылающий зев»), появлением болезненности и гнойного налета.
- Изменениями на языке. В первые дни болезни он покрывается налетом, но с 2-4-го дня язык становится зернистым и ярко-красным («малиновым»).


Как выглядит сыпь?
У заболевшего скарлатиной ребенка на покрасневшей коже появляются ярко-розовые или красные точки 1-2 мм, при несильном надавливании на которые окраска высыпаний усиливается. Если же нажать ладонью на сыпь сильнее, высыпания будут пропадать, а врач увидит лишь бледную или желтоватую кожу. Такой признак скарлатины называется «симптомом ладони».

Локализация
У детей со скарлатиной сыпь сначала покрывает лицо, а затем распространяется на сгибательные поверхности рук и ног, паховую область, боковые части туловища.

Сыпь на лице располагается в основном на щеках, а также может переходить на лоб, но в области, называемой носогубным треугольником, сыпи при скарлатине не бывает. Этот участок лица остается бледным, и такой характерный для скарлатины признак называют симптомом Филатова.
Также у болеющих скарлатиной детей выявляют симптом Пастиа, который представлен образованием темно-красных полос из плотно расположенных элементов сыпи в естественных складках – под мышками, под коленями, в локтевых сгибах.

Чешется ли?
Как и при многих других заболеваниях с сыпью, при скарлатине высыпания могут чесаться. Зуд бывает невыраженным или довольно сильным, из-за чего на коже ребенка образуются расчесы. У некоторых детей зуд отсутствует.
Когда исчезает?
Спустя три-семь дней с момента появления сыпь начинает пропадать. Через одну-две недели после начала болезни она заменяется шелушением. Стопы и ладошки ребенка начинают шелушиться с кончиков пальцев крупными участками кожи, а на туловище шелушение мелкое (отрубевидное). Пигментацию сыпь при скарлатине не оставляет.

Может ли быть скарлатина без высыпаний?
У некоторых детей инфекция действительно может протекать без сыпи. При этом другие признаки скарлатины (и ангина, и симптомы интоксикации) у ребенка присутствуют.
Что делать?
Если у ребенка появилась лихорадка, ухудшение общего состояния, боли в горле, а затем в тот же день или спустя 1-3 дня тело покрыла мелкоточечная сыпь, следует сразу же вызвать врача и изолировать больного.
Педиатр подтвердит скарлатину и выпишет ребенку антибиотики, ведь возбудитель скарлатины весьма чувствителен ко многим антимикробным препаратам, в частности – к пенициллиновым антибиотикам. Их назначают курсом длительностью 7-10 дней, который не следует прерывать, даже если общее состояние ребенка стало удовлетворительным, а сыпь исчезла. Дополнительно детям назначают лекарства от аллергии, витаминные добавки и другие средства, к применению которых имеются показания.

Родителям также следует соблюдать такие рекомендации врача:
- Весь острый период болезни до момента снижения температуры ребенок должен находиться в постели.
- Пищу ребенку со скарлатиной следует давать жидкую или полужидкую, чтобы не раздражать воспаленное горло. Белковые продукты немного ограничивают.
- Малышу важно обеспечить обильное теплое питье.
- Сыпь при скарлатине зачастую ничем не обрабатывается.
- Купание при сыпи не запрещено, а напротив, поможет унять зуд. Однако при купании вода должна быть теплой, а тереть кожу мочалкой и вытирать полотенцем не рекомендуют. Лучше обливать ребенка из ковшика, а потом завернуть в пеленку.
- Ребенка следует изолировать от членов семьи, которые еще не болели скарлатиной. При уходе за малышом можно использовать марлевую маску, а посуда, полотенце, игрушки и другие предметы должны быть выделены отдельно и не использоваться другими людьми. Кроме того, рекомендуется частое проветривание и влажная уборка комнаты, в которой находится больной.

Источник
Cыпь при скарлатине – как определить тяжесть болезни по внешнему виду?

Сыпь при скарлатине – один из специфических симптомов данного инфекционного заболевания. Такие высыпания отличаются областью локализации, охватом большой площади и сильным зудом. Осмотрев пациента с подобной сыпью и выявив у него другие характерные симптомы, доктор правильно установит диагноз и своевременно назначит адекватное лечение.
Как проявляется скарлатина у детей?
Это одно из распространенных инфекционных заболеваний. Его возбудители – стрептококки группы А. Инфицирование происходит воздушно-капельным и контактным путем. Ребенок может заболеть скарлатиной после общения с зараженным (когда у него начинают проявляться клинические симптомы), недавно переболевшим (в течение 3-х недель после выздоровления) и носителем патогена. Чаще болезнь диагностируется у детей 2-10 лет, что объясняется следующими факторами:
- В этом возрасте иммунный механизм несовершенен.
- В детских учреждениях происходит взаимное инфицирование, поэтому шанс заразиться возрастает.
У ребенка, перешагнувшего 10-тилетниый рубеж, и взрослого человека восприимчивость к патогенному микроорганизму снижается. Однако это не исключает возможность инфицирования. В зоне повышенного риска находятся такие группы лиц:
- те, кто принимают глюкокортикостероиды;
- страдающие сахарным диабетом;
- при хроническом тонзиллите;
- те, у которых диагностирована гипотрофия;
- при нарушениях в функционировании иммунной системы;
- пациенты с патологиями надпочечников.
Заболевание проходит несколько стадий развития. Вот как проявляется скарлатина:
- Инкубационный период – этап с момента проникновения патогенов в организм до проявления первых настораживающих симптомов. Он может длиться от нескольких часов до 12 дней.
- Начало заболевания. У ребенка стремительно повышается температура тела до 38°-39° и сильно болит горло. В большинстве случаев этот этап длится сутки.
- Разгар заболевания. Для этого этапа характерно окрашивание языка в малиновый оттенок и появление высыпаний. Длится такая стадия около недели.
- Выздоровление. На этом этапе сыпь бледнеет и начинает шелушиться. Кожа на пораженных участках постепенно обновляется.
Когда появляется сыпь при скарлатине?
Высыпания – это один из характерных признаков данного заболевания. По этой причине важно разобраться в том, на какой день появляется сыпь при скарлатине. У большинства деток высыпания наблюдаются уже через 10-12 часов после проявления клинических симптомов. Однако сыпь при скарлатине может возникать и на второй или третий день развития заболевания. Кожа, покрытая высыпаниями, на ощупь напоминает наждачную бумагу.
Сколько дней держится сыпь при скарлатине?
Длительность высыпаний в каждом конкретном случае индивидуальна: это обусловлено иммунитетом зараженного и наличием у него сопутствующих патологий. Однако в медицинской практике за основу берутся усредненные данные, через сколько проходит сыпь при скарлатине. На практике же нужно отследить момент появления первых высыпаний. Сыпь интенсивно будет покрывать тело в течение последующих трех дней. После этого симптоматика пойдет на спад: прыщики начнут бледнеть и шелушиться.
Может ли быть скарлатина без сыпи?
У большинства взрослых и при серьезных случаях заболевания у детей патология может протекать с минимальным количеством высыпаний или вообще без них. О недуге же судят по умеренной боли горла, характерному окрашиванию языка и состоянию миндалин. Если сыпь при скарлатине у детей не появляется, заболевание диагностируется не сразу, поэтому лечение затягивается. В результате болезнь дополняется осложнениями. Одно из самых серьезных последствий – стрептококковый сепсис.
Локализация сыпи при скарлатине
Высыпания появляются на различных участках. По их области разрастания можно безошибочно определить стадию заболевания. Типичная локализация сыпи при скарлатине такова:
- На начальном этапе прыщики появляются на ягодицах, в подмышечных впадинах, на груди и на треугольнике около бедер. Эти участки считаются самыми чувствительными, поэтому они изначально атакуются патогенными микроорганизмами.
- На следующей стадии сыпь поражает лицо и тело. Нетронутым остается только носогубной треугольник.
- После патоген атакует слизистую ротовой полости.
- На завершающем этапе сыпь при скарлатине бледнеет и постепенно кожа восстанавливаются. Единственный участок, где высыпания долго не проходят, – это область под коленями.
Характер сыпи при скарлатине
Высыпания – это реакция организма на энтеротоксин, выделяемый возбудителем данного заболевания. Такое вещество воздействует на кровеносные сосуды: они расширяются и лопаются, что провоцирует образование красных пятен – сыпи. У высыпаний, появляющихся при скарлатине, есть свои особенности:
- Прыщи небольшого размера, не больше 2 мм.
- Высыпания розового оттенка, при этом центральная часть каждого прыщика окрашена в красный цвет.
- Поверхность, пораженная сыпью, шершавая на ощупь.
- В зоне локализации прыщей отмечается воспалительный процесс.
- При надавливании на такие участки кожа остается белой.
- После того как сыпь при скарлатине проходит, на ее месте не остается шрамов.
Высыпания при токсическом типе заболевания имеют геморрагический характер. Сыпь при подобной скарлатине выглядит следующим образом:
- петехии;
- пурпуры;
- экхимозы.
Зачастую люди без медицинского образования путают скарлатину с другими патологиями. Однако у болезней есть немало отличий. То, как выглядит сыпь при скарлатине и где она локализируется, помогает во всем основательно разобраться. Вот лишь некоторые отличия:
- Если у ребенка потница, кожа в местах поражения влажная, а когда малыш замерзает, высыпания бледнеют. При скарлатине же сыпь сухая и теплая на ощупь.
- При аллергической реакции прыщики возникают на любых участках, в том числе и в области носогубного треугольника. Что же касается скарлатины, локализация высыпаний несколько иная. При этом заболевании «треугольник» на лице остается не тронутым патогенными микроорганизмами.
Сыпь на теле при скарлатине
Высыпания постепенно покрывают разные области. То, какая сыпь при скарлатине, видно с первого дня развития патологии. В большинстве случаев высыпания поражают такие участки тела:
- нижнюю часть живота;
- локтевые сгибы;
- ягодицы;
- бока;
- спину;
- колени и сгибы.
Сыпь на лице при скарлатине
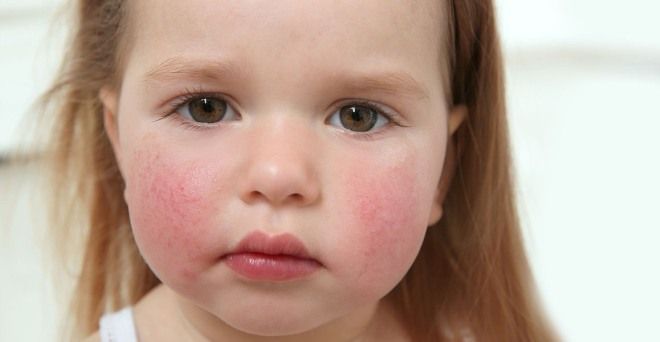
У заразившегося пациента еще до момента появления высыпания лицо становится одутловатым и слегка припухшим. Здесь преобладает типичный вид сыпи при скарлатине. Изначально прыщики появляются на щеках, затем могут распространиться на лоб. Данное инфекционное заболевание влияет и на то, как выглядят губы. В первый день они не меняют своего цвета, а на вторые сутки становятся ярко-малиновыми. При тяжелых формах течения заболевания наблюдается повышенная сухость губ: иногда на них даже появляются крошечные трещины.
Сыпь при скарлатине на ладонях
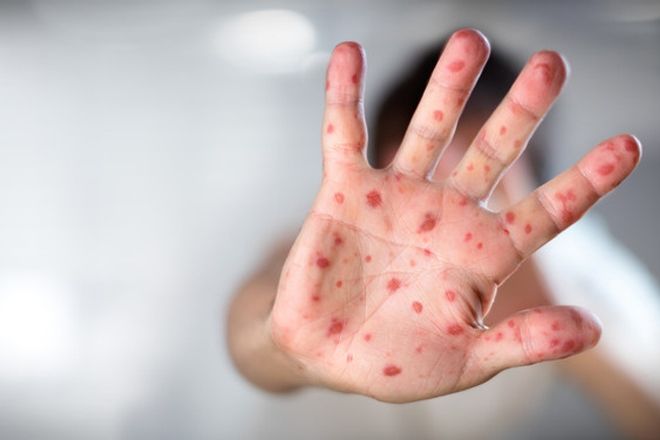
Нередко данный клинический симптом является основополагающим признаком: он помогает безошибочно поставить диагноз. Сыпь на руках при скарлатине выглядит так же, как и на других участках тела. Она представляет собой красновато-розовые высыпания. Сыпь при скарлатине фото знакомит с ее внешним видом. Когда же прыщики бледнеют, они начинают шелушиться. Данный процесс выглядит своеобразно: кожа на ладошках отслаивается крупными пластами.
Сыпь в горле при скарлатине
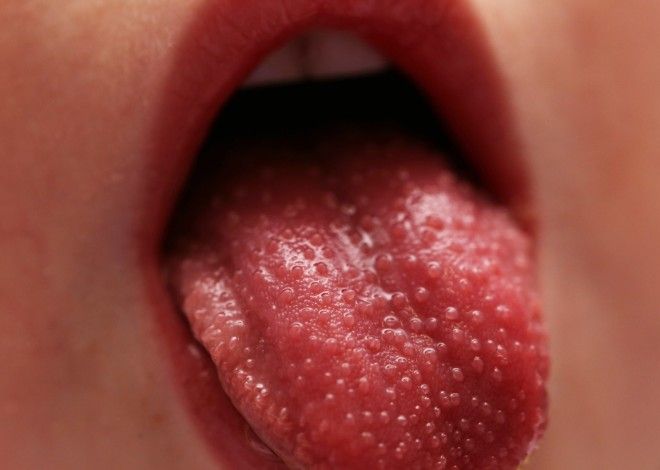
Если заглянуть в рот, то можно отметить, что у инфицированного в первый день заболевания на языке появляется сероватый (значительно реже – бурый) налет. Спустя 2-3 дня «корочка» сходит. Очищается язык постепенно: сначала – кончик и бока, а после – другие участки. В короткие сроки он окрашивается в ярко-малиновый цвет, а на поверхности выступают набухшие сосочки. Затем симптомы, как проявляет себя скарлатина, постепенно смягчаются. Об этом судить можно по тому, что спустя 10-14 дней с начала развития заболевания интенсивность окрашивания языка ослабевает и сосочки уменьшаются.
Сыпь при скарлатине – зудит или нет?
Само по себе появление шершавых участков кожи вызывает у заразившегося малыша дискомфорт. Родители заболевшего ребенка пытаются разобраться в том, чешется ли сыпь при скарлатине у детей. Зачастую такие высыпания сопровождаются зудом. Однако расчесывать прыщики нельзя, иначе можно занести бактериальную инфекцию, из-за чего возникнут серьезные осложнения (вплоть до сепсиса). Выяснив, чешется ли сыпь при скарлатине, важно запастись спасающими от зуда средствами. На помощь в этом случае придут антигистаминные средства:
- деткам можно давать Фенистил;
- взрослым – Агистам.
Вторичные элементы сыпи при скарлатине
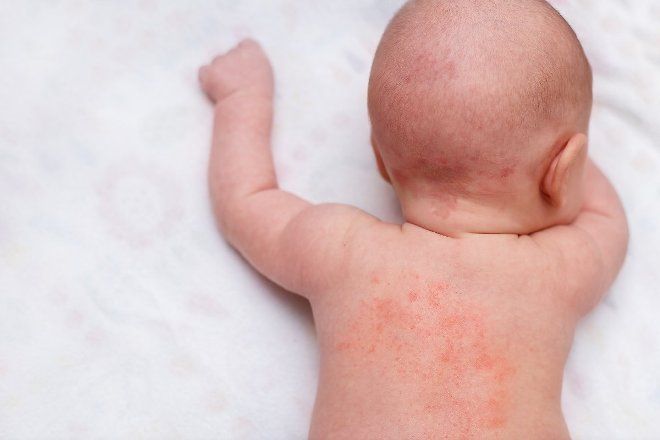
У некоторых пациентов высыпания возникают повторно после лечения. Вторичные элементы после угасания сыпи при скарлатине провоцируются различными причинами. Точно определить фактор, вызвавший проблему, может только лечащий врач. Чаще сыпь после скарлатины возникает по таким причинам:
- аллергическая реакция;
- несоблюдение предписанного доктором режима;
- осложнения после заболевания.
Чем мазать сыпь при скарлатине?
В большинстве случаев высыпания ничем не лечат. Однако если маленький пациент жалуется на сильный зуд, эпидермис можно увлажнить, смазав его противоаллергенным детским кремом, Пантенолом или обработав кожу отваром аптечной ромашки. Смягчающие средства нельзя использовать на начальном этапе развития заболевания: применять их можно только на 4-5 день болезни.
Мелкоточечная сыпь при скарлатине не обрабатывается:
- Йодом и бриллиантовым зеленым, поскольку эти средства усиливают шелушение кожи и вызывают еще больший зуд.
- Спиртосодержащими растворами, так как данные препараты увеличивают раздражение.
- Местными антисептиками, поскольку они пересушивают эпидермис и усиливают воспалительный процесс.
Источник
Скарлатина у детей: симптомы и лечение, фото, профилактика
Содержание:
Согласно определению, данному специалистами по инфекционным болезням, скарлатиной именуют острое инфекционное заболевание, поражающее преимущественно детей и характеризующееся следующими патологическими симптомами: выраженной интоксикацией и связанным с ней ухудшением самочувствия, ангиной, характерной мелкопятнистой сыпью. Описываемое заболевание опасно своими многочисленными гнойными осложнениями.
Известно, что такое заболевание как скарлатина, было знакомо докторам средневековья. В 18-19 столетиях данная инфекционная патология была детально описана и выделена в отдельную клиническую форму.
Наиболее часто за медицинской помощью обращаются дети в возрасте от 3 до 10 лет, что связано с двумя основными причинами:
- Несовершенством иммунных механизмов защиты организма;
- Пребыванием в детских учреждениях, где достаточно часто происходит взаимное инфицирование.
У детей, возраст которых перешагнул 10-летний рубеж, а также взрослых лиц восприимчивость к инфицированию стрептококком значительно снижается. Это связано с «взрослением» иммунной системы и быстрой подготовкой своеобразного ответа организма в ответ на попадание в него возбудителя. Однако это не исключает вероятности возникновения болезни.
Важно помнить, что у новорожденных малышей, а также деток первого года жизни скарлатина диагностируется крайне редко. Это связано с наличием в их кровотоке материнских защитных (иммунных) клеток, которые попали в него через плаценту.
Факторы риска возникновения скарлатины
Существует гипотеза, согласно которой наиболее предрасположены к развитию данного заболевания дети со следующими факторами риска:
- хронический тонзиллит;
- атопический дерматит у детей;
- различные формы экссудативного диатеза;
- сниженная масса тела (или гипотрофия);
- СПИД или какие-либо иные нарушения иммунитета;
- сахарный диабет, патология надпочечников;
- хронические патологические изменения в носоглотке;
- регулярный прием глюкокортикостероидов или каких-либо иных средств, уменьшающих выраженность иммунного ответа.
Причины скарлатины
На сегодняшний день четко показано, что возбудителем скарлатины, как у взрослых, так и у детей является токсический гемолитический стрептококк, который относится к группе А. Данный возбудитель продуцирует ядовитые вещества, которые при всасывании в кровоток, оказывают выраженное общее действие на весь организм. Это приводит к появлению у маленького пациента признаков интоксикации.
Очень важным является тот факт, что указанный выше возбудитель может вызывать в организме и другие заболевания, помимо скарлатины. Так, у инфицированных лиц возможно развитие ревматизма, рожистого воспаления и прочей патологии.
Также были предприняты попытки обосновать роль вирусов в патогенезе указанного инфекционного заболевания, однако они оказались неуспешными.
Возможно также здоровое носительство описываемой разновидности стрептококка. Однако у больных людей концентрация данной бактерии в крови, моче и смывах с миндалин в сотни раз выше, чем у здоровых.
Как происходит заражение?
Наиболее опасным для здорового ребенка является контакт с больным пациентом, который воздушно-капельным путем (при чихании, поцелуях, разговоре, кашле и т.п.) передает ему гемолитический стрептококк.
Несмотря на то, что заразиться таким заболеванием как скарлатина можно на любом этапе его развития у больного человека, наиболее вероятна передача инфекции в остром периоде описываемого патологического состояния.
Достаточно большую опасность для окружающих представляют лица со стертыми и/или асимптомными формами течения скарлатины. Таких лиц по оценкам эпидемиологов около 2/3 от числа всех заболевших.
Возбудитель описываемой инфекции выделяется в основном из слизи ротовой полости (а точнее зева), а также носоглотки.
Передача скарлатины от здоровых носителей данного заболевания научного подтверждения не имеет. Также не доказана возможность заражения через предметы быта, поскольку гемолитический стрептококк во внешней среде быстро погибает.
Несколько слов об иммунитете
В большинстве случаев организм вырабатывает антитела не столько по отношению к самому микроорганизму, сколько к выделяемым им токсическим веществам.
Возможно два варианта формирования стойкого иммунитета к скарлатине:
- в результате перенесенной острой инфекции;
- как следствие частых повторных контактов с возбудителем данного заболевания, которые, однако, не привели к развитию клинической картины.
Несмотря на тот факт, что большинство лиц, перенесших скарлатину, повторно не заболевает данной патологией, 1-1,5% пациентов инфицируются повторно с развитием соответствующей клинической симптоматики.
Как развивается скарлатина?
После проникновения микроорганизма в кровь развивается следующая последовательность патологических реакций:
- образуется большое количество токсинов гемолитического стрептококка;
- развивается аллергическая реакция;
- присоединяется прочая инфекция.
Токсическая фаза наиболее характерна для начальных этапов развития болезни. Ее основными признаками являются расстройства деятельности нервной системы, управляющей всеми системами организма. Наиболее ярко это проявляется на уровне обменных процессов.
Аллергическая фаза максимально ярко представлена на 14-21 сутки развития скарлатины. Клинически она проявляется лихорадкой (волнообразного типа), учащенным сердцебиением, а также различными осложнениями (синовит, нефрит, лимфаленит и т.д.).
Перечисленные выше патологические процессы приводят к нарушению барьерной функции кожи и слизистых оболочек, а также истощением механизмов иммунной защиты. В результате этого к скарлатине зачастую добавляются и другие заболевания.
Интересен и тот факт, что помимо слизистых оболочек глотки и зева гемолитический стрептококк может попадать в организм и другими путями (например, через раневую поверхность).
Каков прогноз для пациента при скарлатине?
Сегодня скарлатина практически никогда не приводит к смерти, что связано с широким распространением антибиотикотерапии.
Однако в определенном проценте клинических ситуаций инфекция протекает крайне тяжело. Особенно характерно это для случаев, протекающих с первичным поражением внутренних органов (кожи, матки, легких и т.д.). Как уже указывалось выше, входными воротами при этом служат бытовые или послеоперационные раны.
Симптомы скарлатины у детей
В большинстве случаев продолжительность инкубационного периода составляет 3-7 суток (иногда она может доходить и до 11).
Классически скарлатина начинается остро и проявляется стремительным повышением температуры тела до 390-400С. Состояние ребенка осложняется болью при проглатывании твердой и жидкой пищи, рвотой, а иногда и тошнотой. На протяжении первых 12 часов от начала развития заболевания кожа остается чистой, но на ощупь становится горячей. Сыпь в это время можно обнаружить только в области зева. На коже патологические изменения появляются несколько позднее и, как правило, к концу 2го дня они уже довольно отчетливо выражены. К этому же периоду достигают максимума признаки интоксикации и ангины.
Сыпь при описываемом заболевании имеет свои особенности. Она вначале появляется в области шеи, затем распространяется на спину и верхнюю часть груди. Наиболее отчетливо она различима на руках (сгибательные области), а также на бедрах с внутренней стороны, паховых складках и боковых частях живота. В указанных зонах сыпь не только выглядит ярче, но и сохраняется дольше.
Заслуживают особого внимания «зоны исключения», где кожа всегда остается чистой. К ним относят: губы, носогубный треугольник, середину лица и подбородок. Указанные области выглядят сильно бледными на фоне ярко-красных очагов пигментации. При появлении выраженных признаков сыпи возможно выявление легкой желтушности склер.
Цвет высыпаний может варьировать от бледно-розового до вишневого. Внешне они напоминают очень мелкие точки, однако на сгибах сыпь по форме напоминает линейные полосы (т.н. симптом Пастиа). Из-за ломкости капилляров могут происходить кровоизлияния в глубжележащие слои кожи. В большинстве случаев кожного зуда при всех описанных выше симптомах не наблюдается.
Ангина является одним из классических признаков скарлатины. Она проявляется появлением ярко-красной окраски зева, а также пленок на миндалинах. Клинически данное состояние характеризуется затруднениями при глотании, а также припухлостью и болезненностью при ощупывании местных лимфатических узлов.
Губы у ребенка со скарлатиной сухие, постоянно трескаются. Язык может быть покрыт бело-желтым налетом. При этом с 3го дня болезни он начинает постепенно очищаться от них, в результате чего кончик и края резко контрастируют с остальной поверхностью языка (она имеет малиново-красный оттенок).
Признаки синдрома интоксикации при скарлатине проявляются сильнейшей головной болью, раздражительностью, беспокойством. В очень тяжелых случаях могут появляться судороги. У 60-80% детей при описываемом заболевании отмечается выраженная рвота.
Что касается органов пищеварительной системы, то при скарлатине их функция нарушается не резко. Для большинства пациентов характерен запор, однако у грудничков чаще встречается понос.
Как протекает неосложненная форма скарлатины?
С 4-5 суток симптомы заболевания начинают претерпевать обратное развитие: ослабевает выраженность интоксикации, снижается температура. К 5-7 дню полностью разрешаются легкие формы ангин. Язык полностью очищается к 10-14 суткам заболевания. Что касается сыпи, то она должна полностью исчезнуть к 5-7 дню (пигментация после нее оставаться не должна).
С конца второй недели скарлатины появляется шелушение, которое особенно выражено на ушных раковинах, шее, лобковой области и подмышечных впадинах. Особенно крупные пласты кожи могут сходить на ладонях, пальцах рук и ног. Как правило, шелушение полностью проходит через 14-21 день от появления первых признаков скарлатины.
Диагностика скарлатины
Несмотря на тот факт, что опытный педиатр может установить диагноз при общем осмотре (ведущими симптомами при этом являются характерная сыпь и ангина), рекомендуется выполнить следующую диагностическую программу:
- Клинический (общий) анализ крови (при скарлатине отмечается повышение различных популяций лейкоцитов, особенно нейтрофилов и эозинофилов. В большинстве случаев величина СОЭ также значительно увеличивается).
- Мазок на определение микрофлоры зева (характерно выделение стрептококка группы А при посеве полученного биологического материала на питательные среды).
- Анализ крови (венозной) с определением титра антител к возбудителю скарлатины. Данное исследование проводится в динамике, чтобы определить иммунологическую готовность организма.
Лечение скарлатины у детей
Как уже говорилось выше, основным в лечении скарлатины является правильное и своевременное назначение антибактериальных средств. Предпочтение в данном случае отдается аналогам пенициллина (амоксициллин) или группе макролидов (азитромицин). В особенно тяжелых случаях могут приписываться цефалоспорины (цефтриаксон).
Для того, чтобы облегчить тяжесть состояния ребенка, обязательно назначение препаратов с дезинтоксикационным влиянием. При скарлатине с тяжелым и среднетяжелым течением показаны внутривенные инфузии. Если показаний для госпитализации у ребенка нет, то на дому необходимо организовать правильный питьевой режим. Объем жидкости должен определяться лечащим врачом с учетом возраста малыша.
Поскольку стрептококк выделяет большое количество токсинов, то ребенку необходимо принимать противоаллергические препараты. Следует помнить, что к их выбору необходимо подходить крайне осторожно, поскольку многие из них противопоказаны детям до 12 лет.
При высокой температуре ребенку следует дать противовоспалительные средства. Помните, что использование аспирина в детской практике запрещено! Рекомендованы ибупрофен или парацетамол.
Если наблюдаются небольшие кровоизлияния, то можно рекомендовать средства, укрепляющие стенку сосудов. К таковым относят известный препарат под названием аскорутин.
Для того, чтобы облегчить симптомы ангины, можно порекомендовать местное лечение антисептическими растворами. В некоторых случаях (но не в остром периоде) можно использовать тубус-кварц.
Профилактика скарлатины у детей
Лучшим способом защититься от инфекции — чаще мыть руки с мылом. Также следует избегать совместного использования посудой с больным, полотенец и других личных предметов.
К тому же ребят младшего возраста стоит с детства приучать, чтобы при чихании и кашле они прикрывали рот, дабы предотвратить возможное распространение микробов. Если ребенок имеет инфекцию на коже, вызванную стрептококковыми бактериями, она также может переходить на других людей. Обязательно нужно обрабатывать чашку, тарелку и ложку ребенка. Обработка заключается в замачивании посуды (мыльный кипяток).
В повседневной жизни нет идеального способа избежания инфекций, которые вызывают скарлатину. Когда ребенок болен и находится дома — безопаснее всего держать посуду малыша отдельно от других членов семьи. Мамам, чей малыш заболел, рекомендуется мыть руки не менее 5 раз в сутки. Есть еще немаловажные факторы, которые влияют на заражение скарлатиной. Это:
- генетическая предрасположенность;
- предшествующие болезни (ангина);
- экологический фактор (плохая санитария, перенаселенность и нехватка чистой воды).
Чтобы у ребенка было мало шансов заболеть скарлатиной, нужно вовремя и до конца в свое время лечить ангину. Еще одним важным моментом является нахождение в доме беременной женщины в период болезни у ребенка. Это опасно как для будущей мамы, так и для малыша. Доктора советуют женщине ходить в маске, а больному малышу находиться хотя бы в соседней комнате.
Что еще важно знать о скарлатине?
- Несмотря на тот факт, что гемолитический стрептококк является возбудителем довольно большого числа инфекций, а также обусловливает тяжесть состояния при скарлатине, он легко поддается лечению антибактериальными препаратами.
- Если лекарственное средство подобрано правильно, то облегчение состояния у ребенка может наступить уже через 24-48 часов.
- При легких формах заболевания, которые удовлетворительно переносятся ребенком, госпитализация в инфекционный стационар не требуется.
- Желательно, чтобы после перенесенного заболевания ребенок более нигде не контактировал с лицами, зараженными стрептококком. В противном случае высок риск аллергических и инфекционных осложнений.
- Исход у скарлатины может быть двояким. При своевременном начале антибактериальной терапии практически все дети выздоравливают без каких-либо нежелательных последствий для организма. Однако в том случае, если лечение оказалось неправильным и/или несвоевременным, то риск возникновения осложнений крайне велик.
- Антибактериальные средства помогают излечить заболевание в сжатые сроки, однако они препятствуют нормальной выработке антител. Связано это с очень быстрым выведением стрептококка из организма. В результате может развиться повторное заболевание, которое в большинстве случаев протекает или в очень легкой форме, или без каких-либо симптомов.
- После полного излечения ребенку не следует контактировать с другими детьми или посещать организованные коллективы (клубы, сады, школы) еще в течение как минимум 21-22 дней.
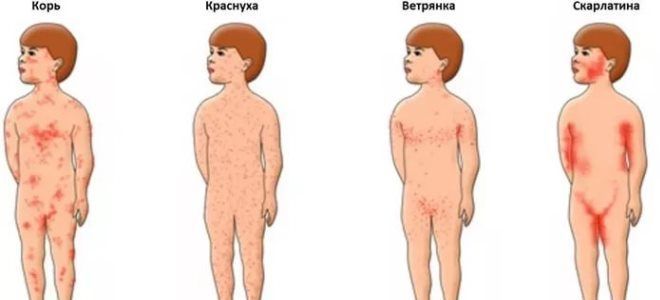
Какие заболевания может напоминать скарлатина?
Следует отличать описанное заболевание от таких патологических состояний как корь, аллергические реакции, краснуха.