Сыпь при краснухе может быть только на спине
Содержание статьи
Краснуха у детей

Симптомы краснухи у детей (фото), лечение и профилактика
Краснуха — это острое вирусное заболевание, выявляемое в большинстве случаев у детей 2-9 лет. По сравнению с другими детскими инфекционными болезнями, например, ветрянкой и скарлатиной, она встречается нечасто. Это связано с тем, что вакцинация против краснухи включена в календарь обязательных прививок во многих странах мира.
У непривитых детей заболевание протекает в легкой форме и редко сопровождается серьезными осложнениями. Наиболее опасно оно для беременных женщин, его выявление в первом триместре является медицинским показанием к прерыванию беременности.

Что это такое?
Краснуха — вирусная инфекция, распространяющаяся воздушно-капельным путем преимущественно в детских коллективах. Несмотря на достаточно легкое течение и редкие случаи осложнений, краснуха считается серьезным заболеванием, а вакцинация от нее входит в национальный календарь прививок.
Исторические факты:
- 1740 г. — Ф. Хоффман впервые описал данное инфекционное заболевание.
- 1881 г. — оно выделено в конкретную нозологическую форму.
- 1938 г. — в Японии была доказана вирусная природа заболевания.
- 1941 г. — Н. Грегг — описал симптомы врожденной краснухи у детей.
- 1961 г. — выделен возбудитель заболевания.
Инфицированный человек становится контагиозным (заразным) за 7 дней до появления высыпаний на теле и остается таковым 2-3 недели после появления первых признаков краснухи. Чаще заболевание регистрируется в городах с большой скученностью, так как это создает большую вероятность для контакта с больным человеком.
Пути инфицирования
Ребенок может заразиться коревой краснухой только от инфицированного человека.
Заболевание распространяется воздушно-капельным образом. Вирус со слизистой дыхательных органов зараженного человека попадает в воздух. Во время вдыхания он внедряется в организм здорового ребенка.
Малыш может заболеть краснухой, если контактировал с:
- больными атипичной формой заболевания (при нехарактерном протекании краснухи может полностью отсутствовать сыпь, и многие другие признаки);
- инфицированными людьми, у которых наблюдаются все характерные симптомы;
- младенцами, у которых диагностируется врожденная форма болезни (у таких детей вирус в организме способен размножаться 1,5 года).
Вирус способен передаться от инфицированной матери через плаценту к плоду. У ребенка развивается врожденная краснуха. Возбудитель крайне негативно влияет на развитие плода и может спровоцировать множество пороков в развитии.
Наблюдения медиков показывают, что частота развития отклонений при врожденной краснухе полностью зависит от периода беременности:
- 3-4 недели — вероятность развития у новорожденного пороков — 60%;
- 9-12 недель — отклонения встречаются у 15 % младенцев;
- 13-16 недель — пороки развития диагностируются у 7 % новорожденных.

Особенности краснухи у детей до года
У детей до года краснуха встречается крайне редко. Это объясняется тем, что большинство женщин к моменту зачатия уже либо переболели краснухой в детстве, либо получили прививку от нее. В этом случае во время внутриутробного развития и последующего грудного вскармливания малыш получает от организма матери антитела к самым различным инфекциям, включая краснуху, и примерно до года его организм находится под защитой иммунитета матери.
Если же женщина до зачатия не болела краснухой и не прошла в детстве вакцинацию, то шансы ее будущего ребенка заболеть краснухой внутриутробно или в возрасте до года (до плановой прививки) высоки.
Краснуха у грудничков опасна для здоровья. Она может сопровождаться судорожным синдромом, ДВС-синдромом (диссеминированное внутрисосудистое свертывание), развитием менингита и энцефалита. Особенностью течения заболевания в таком возрасте является быстрое развитие. Характерные высыпания могут присутствовать на кожных покровах не более 2 часов, а затем сразу исчезнуть, не оставив следа. У детей до года, переболевших краснухой формируется стойкий иммунитет к данному заболеванию, что позволяет уже не проводить им плановую вакцинацию.
Первые признаки
У детей в начальной стадии болезни первые признаки напоминают простуду.
В инкубационном периоде краснуха проявляется так:
- слабость;
- температура при краснухе повышается (незначительно);
- конъюнктивит;
- насморк;
- боль в зеве;
- увеличиваются лимфоузлы;
- заключительный симптом — появление сыпи.
Симптомы в разгар болезни несколько отличаются. Вирус оказывает токсическое действие, отчего возникают:
- Полиаденит. У малыша становятся болезненными и увеличиваются лимфоузлы: затылочные, околоушные, шейные.
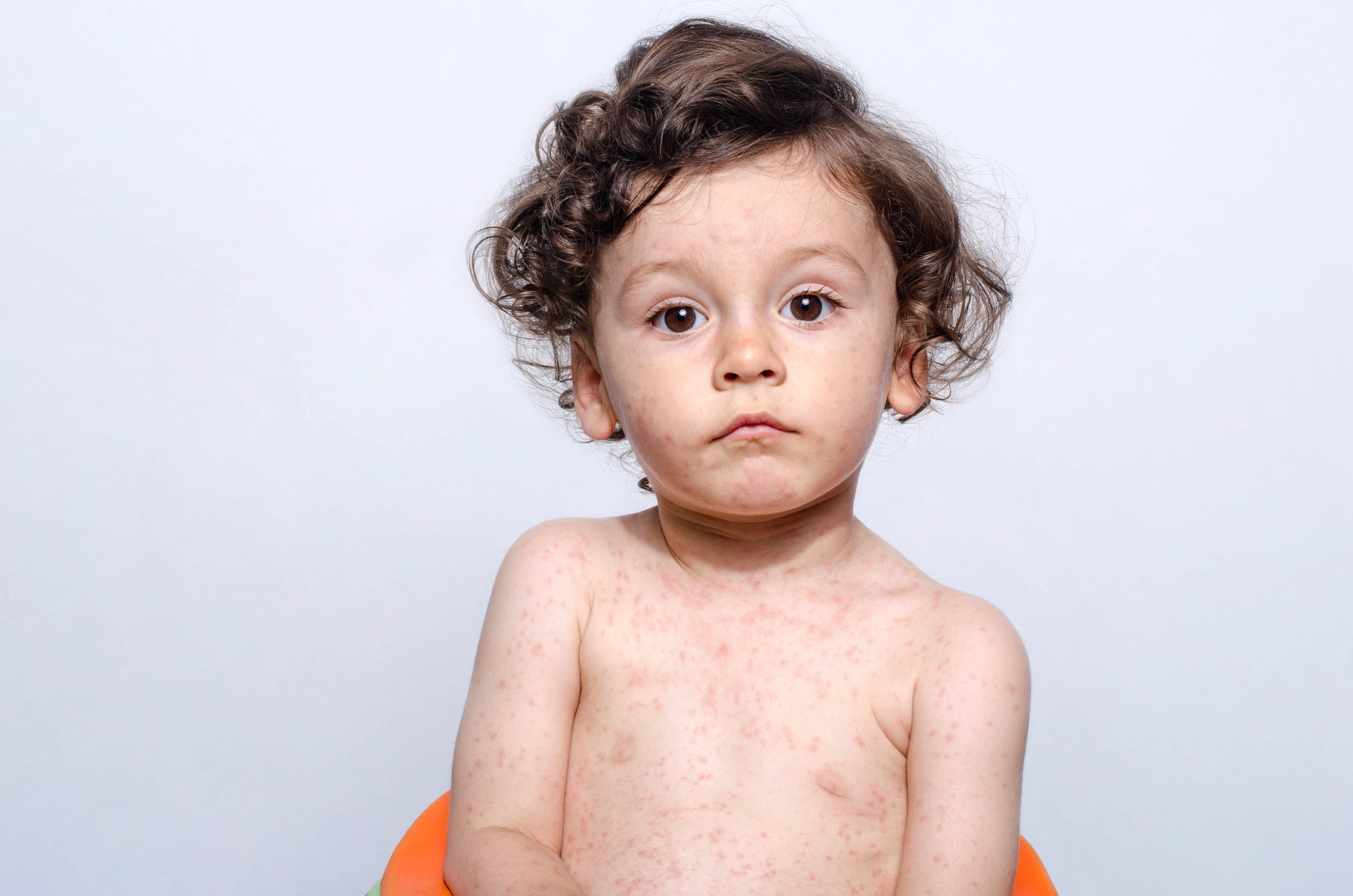
- Мелкозернистая сыпь — круглые пятна, локализуются на кожной поверхности, не возвышаются. Их величина приблизительно одинакова — 2-5 мм. Сначала они возникают на шее и лице, а через несколько часов охватывают всё тело. Высыпания обильны на ягодицах, спине, сгибах конечностей.
- Катаральные явления. У детей наблюдаются симптомы простуды.
- Слабо выраженная интоксикация. При повышенной температуре (не выше 38 градусов) малыш чувствует недомогание, головную боль, слабость.
Симптомы краснухи
Вирус оказывает на мелкие сосуды, расположенные под кожей, токсическое воздействие. В результате этого на поверхности кожи ребенка образуется красная сыпь. Выраженность признаков полностью зависит от формы протекания заболевания.
Основные симптомы и периоды заболевания:
- Инкубационный период. Проявления краснухи начинаются с проникновения вируса в организм. Продолжаются до возникновения на коже сыпи, когда вирус проникает в лимфатические узлы и там бурно размножается. После — разносится по всему организму с кровью. Первые признаки краснухи у ребенка: может повыситься температура, возникнуть головная боль, появиться слабость. Иммунная система, вырабатывая антитела, начинает бороться. Один-два дня продолжается уничтожение вирусов в кровном русле, но они за этот период распространяются по всем органам и тканям. Инкубационный период заканчивается, когда вирусы прекращают циркулировать по крови, и в среднем длится от 16 до 22 дней, в некоторых случаях он может сокращаться или увеличиваться (10-24 дня). Клинические проявления в этот период выражаются в увеличении затылочных, шейных лимфоузлов (так же за ухом). За 5-8 дней до конца инкубационного периода малыш начинает выделять вирусы в окружающую среду, становится заразным.
- Разгар заболевания. На коже возникает сыпь (в основном размещается на ушах и голове). Она представляет округлые пятнышки, расположенные на расстоянии. Появление их происходит оттого, что в крови определяются антитела. Разгар болезни продолжается 1-3 дня. Детей обычно ничего не беспокоит, кроме слабости. Стертая форма протекает без сыпи. Диагностировать такой недуг можно, проведя анализ крови на антитела. Малыш, даже если у него нет высыпаний, заразен все это время.
- Выздоровление. В организме еще функционирует вирус, хотя сыпь пропадает. Период продолжается 12-14 дней. После происходит выздоровление. Малыш заразен в течение недели до появления прыщей и столько же — после. Он может посещать детсад только по окончании этого периода.
К перенесенному заболеванию приобретается стойкий иммунитет на всю жизнь.
Особенности высыпаний
Еще до появления сыпи на лице и туловище у детей, заразившихся краснухой, можно наблюдать ярко-розовые крапинки во рту, которые постепенно сливаются в темно-красные пятна.
Высыпания на коже начинают появляться на лице, а именно нижней его части: в области ушей, носогубной области и на щеках. Через сутки сыпь начинает распространяться и по туловищу ребенка. Наиболее выражено пятна сыпи проявляются на ягодицах, плечах, локтях и коленях. Примерная локализация сыпи на теле представлена на фото ниже (под буквой «б»).
При этом, высыпания никогда не локализуются у детей в паху, на стопах и ладонях, что отличает краснуху от других заболеваний.
Как выглядит краснуха, фото
Как проявляется краснуха у детей, знают далеко не все родители и часто путают это заболевание с типичной простудой или ОРЗ. Но необходимо тщательно диагностировать каждый подобный случай и предпринимать меры профилактики осложнений инфекции, которые могут затрагивать структуры головного мозга, нервное волокно, спиной мозг и соединительную ткань. Особенно часто страдают стенки мелких кровеносных сосудов.
Фото краснухи у ребенка:

Диагностика
Первичная диагностика краснухи провидится на основании анамнеза, эпидемиологического статуса в населенном пункте, наличии информации о вспышках или эпизодических случаев инфекции в том или ином детском дошкольном учреждении. В детском саду или яслях сразу же устанавливается карантинный режим.
При осмотре врач может увидеть наличие петехиальных высыпаний на верхнем небе, в гортани и зеве. Прощупываются увеличенные затылочные и шейные лимфатические узлы. В период, когда высыпания отсутствуют, диагностика может осуществлять лабораторным путем. Для этого делается забор крови из вены. На основе полученного биологического материала проводится серологический анализ, в ходе которого определяется титр антител к вирусу краснухи. Диагноз может быть установлен, если показатель титра антител превышает норму в 4 и более раз. После проведенного курса лечения необходимо повторное серологическое исследование крови.
Дифференцирование краснухи проводится с так такими заболеваниями:
- аденовирусная инфекция;
- корь;
- энтеровирусная инфекция;
- розовый лишай;
- инфекционный мононуклеоз;
- крапивница;
- инфекционная эритема.
Дополнительно при диагностике краснухи проводится общий анализ крови и мочи, ЭКГ для исключения возможных осложнений. Рентгенография легких назначается при подозрении на пневмонию как осложнение данной инфекции.
Осложнения
Обычно заболевание у детей протекает в легкой форме. Последствия от перенесенной болезни возможны в том случае, если у ребенка был ослаблен иммунитет, или в момент заболевания к нему присоединилось еще одно. Сложнее переносится болезнь не привитыми детьми.
Возможные осложнения:
- ангина;
- пневмония;
- менингоэнцефалит;
- отит;
- артрит;
- тромбоцитопеническая пурпура (понижение количества тромбоцитов в крови характеризуется частыми кровотечениями, локальными кровоизлияниями на коже);
- краснушный энцефалит (воспаление оболочек мозга). Ребенок выздоравливает и состоит на учете у невролога и инфекциониста еще 2 года (а может и больше). Есть вероятность смертельного исхода.
Врожденная патология имеет такие последствия:
- глухота;
- сахарный диабет;
- энцефалит;
- поражение костей;
- тромбоцитопеническая пурпура;
- пневмония;
- задержки в развитии;
- гепатолиенальный синдром (увеличение печени и селезенки);
- пороки развития глаз, пороки сердца.

Как лечить краснуху?
Неосложненная краснуха у детей лечится в домашних условиях. Общие мероприятия включают:
- Постельный режим в течение 1 недели.
- Изоляция ребенка на 3 недели. Это примерный срок, в течении которого больной выделяет в окружающую среду вирус и может быть опасен для других детей.
- Обильное питье. Суточный объем жидкости — не менее 2 литров. Часть воды необходимо заменить минералкой без газа или Регидроном.
- Частое дробное питание. В основе рациона: кисломолочные продукты, перемолотые мясо и рыба, яйца и другая пища с высоким содержанием белка.
Что касается лекарственной терапии, специфического противовирусного лечения в случае с краснухой не существует. Препараты назначаются для снятия симптомов и профилактики осложнений:
- Сыпь ничем смазывать не нужно. Антигистаминные средства (Диазолин, Кларитин, Фенистил, Тавегил, Супрастин и др.) помогают снизить интенсивность высыпаний и зуд.
- Спазмолитики и НПВС (Но-Шпа, Детский Нурофен, Парацетамол) снимают головную боль, ломоту в теле, температуру.
- Антибиотики необходимы, если на фоне краснухи началось бактериальное воспаление — ангина, пневмония, лимфаденит.
- Аскорутин в дозировке 500 мг трижды в день принимается для предупреждения ДВС-синдрома.
Стойкая температура, судороги, признаки поражения ЦНС — прямые показания для экстренной госпитализации ребенка.

Народные средства
Востребованными методами народного лечения являются:
- Смазывание сыпи. Высыпания на теле вызывают у малыша зуд. Устранить такую реакцию позволяет смазывание проблемных мест раствором соды (крепким). Рекомендуется подержать его на поверхности кожи минут 10. Благоприятный эффект принесет слабый раствор марганца. Смоченную салфетку следует наложить на зудящую область также минут на 10.
- Стимуляция иммунитета. Повысить жизненный тонус и защитные функции позволяют витаминные чаи из черной смородины, шиповника, брусники.
- Обогащение витаминами детского организма. Малышу полезны настой шиповника, земляники, черной смородины. В рацион питания следует ввести петрушку, зеленый лук, укроп.
- Устранение отечности лимфоузлов. Лечить данное состояние поможет охлаждающий компресс. Используйте домашний творог. Он обладает прекрасными противовоспалительными свойствами. На марлю выложите творог слоем в 1 см. Такой компресс зафиксируйте у малыша на шее. Оставьте на всю ночь.
- Борьба с температурой. Можно использовать старинное средство. На голени крохи при повышенной температуре наложите влажную прохладную ткань.
Профилактика
Больного ребенка изолируют на 5 дней со дня высыпания. Контактировавшие с больным дети из детского учреждения не выводятся, карантин на группу или класс в детских учреждениях не накладывается. Дезинфекция не проводится. Очень важно не допускать контакта с больными краснухой беременных женщин для профилактики врожденной краснухи.
Если при беременности женщина, не болевшая краснухой, имела контакт с больным в первом триместре беременности, следует решить вопрос о прерывании беременности. Проводится серологическое обследование женщины на 11-12 день после контакта и спустя еще 8-10 дней. При выявлении инфицирования женщины беременность прерывается по абсолютным показаниям.
Вакцинация
Уже более 40 лет используется живая ослабленная вакцина. Иммунитет, формирующийся в результате вакцинации, идентичен иммунитету, сформированному естественным путем.
В 1 год проводится вакцинация детей от краснухи и ряда других инфекций. Затем в 6 лет проводится ревакцинация. При отсутствии противопоказаний прививку делать необходимо! Несмотря на относительно благоприятное течение заболевания, могут быть и осложнения ее. А для девочек в будущем опасно инфицирование краснухой во время беременности.
Побочные эффекты бывают очень редко, проявляются в виде покраснения в месте инъекции, небольшого подъема температуры или малого количества высыпаний на коже. Во время проведения массовой иммунизации при введении 250 млн. вакцин, осложнений выявлено не было.
Источник
Сыпь на теле. Причины и угрозы

Что делать с сыпью на теле?
Бытует мнение, что большинство присущих человеку болезней способны так или иначе проявлять себя на коже. Кожа — это наш самый большой орган, который является зеркалом здоровья человека. Цвет кожи и наличие высыпаний могут определенным образом рассказать о состоянии здоровья и образе жизни человека. Сыпь на теле и его признаки легко сориентируют врача на пути диагностического поиска.
Причин сыпи может быть множество. Поэтому предлагаем рассмотреть наиболее актуальные, чтобы в случае вашей встречи с ними вы знали, как действовать.
Есть случаи, когда высыпания не представляют опасности и вполне способны исчезать самостоятельно. Однако случается, что сыпь на теле указывает на высокую степень угрозы жизни и является поводом для немедленной госпитализации, как, например, сыпь на ногах и ягодицах при менингококковой инфекции.
Сыпь на коже. Определение понятия.
Сыпь — это поражение кожи в виде высыпаний (пятен, пузырьков, узелков, гнойничков и др.).
Сыпь на коже возникает из-за действия физических, химических или биологических факторов.
Сыпь на теле. Причины.
- инфекция (бактериальная или вирусная: ветрянка, корь, краснуха, скарлатина и др., грибковая — редко);
- аллергия (контактная, пищевая, медикаментозная и др.);
- болезни крови и сосудов (васкулит, лейкемии и др.);
- аутоиммунные заболевания (например, системная красная волчанка);
- влияние лекарственных препаратов и токсических веществ.
Корь
Острое инфекционное заболевание, передающееся воздушно-капельным путем. Источник инфекции — больной человек, инфицированный вирусом кори. Чувствительность к вирусу кори — очень высокая, то есть невакцинированные и те, кто не болел корью ранее, встретившись с инфекцией, заболеют.
Для кори характерны:
-
 резко выраженные симптомы общей интоксикации (высокая температура, общая слабость, головная боль, боль в мышцах и суставах);
резко выраженные симптомы общей интоксикации (высокая температура, общая слабость, головная боль, боль в мышцах и суставах); - катаральные явления со стороны органов верхних дыхательных путей и глаз (кашель, насморк, чихание, заложенность носа, слезотечение, покраснение глаз и светобоязнь, из-за которой больной щурится и отворачивается от источника света);
- высыпания появляются на третий день болезни. Сначала на лице, шее, плечевом поясе, далее распространяются на грудь, живот, спину, ягодицы, верхние и нижние конечности. Появление высыпаний «сверху — вниз» -типичный признак кори. Чем ниже расположены элементы сыпи, тем они реже и менее яркие. Пигментация на месте высыпаний может сохраняться до 2-х — 3-х недель;
- сыпь на слизистых оболочках, так называемые, пятна Бельского-Филатова-Коплика — мелкие пятна белого цвета на внутренней поверхности щек на фоне выраженного покраснения.
Инкубационный период — до появления первых симптомов — 8 -12 дней. В течение этого времени больной — уже инфицирован, но симптомы кори еще не отмечаются. До появления сыпи может пройти от 7 дней до 3-х недель.
Диагностика
- Корь, Measles morbillivirus, антитела к вирусу IgM — данное исследование позволит выявить иммуноглобулины класса М — антитела, отражающие острый период;
- Корь, Measles morbillivirus, антитела к вирусу IgG — а это исследование позволит оценить наличие и интенсивность иммунитета к возбудителю у переболевших корью или вакцинированых лиц.
Краснуха
Вирусная инфекция. Бывает врожденной и приобретенной. Источник инфекции — человек.
Приобретенная передается воздушно-капельным и контактно-бытовым путями, в основном протекает с умеренными клиническими проявлениями и имеет благоприятный прогноз. Заразный период — от 2-х до 3-х недель. Начало — острое.
Симптомы
- незначительное повышение температуры тела;
- умеренно выраженная общая слабость;
- катаральные явления также умеренные: кашель (скорее даже — покашливание), заложенность носа;
- увеличение и болезненность затылочных лимфоузлов;
- сыпь при краснухе появляется практически сразу после появления первых симптомов. Сначала — на животе и груди, но быстро распространяется на все тело: появляются высыпания на руках, ногах, лице, спине, большинство высыпаний — на грудной клетке. Высыпные элементы — бледно-розовые, неяркие.
Врожденная же форма передается трансплацентарно (от матери к плоду) и приводит к развитию тяжелых пороков плода. Чем меньше срок беременности, тем выше процент поражений, ведь в первом триместре происходит активная закладка всех органов и систем, их рост и развитие. Если будущая мама заразилась на ранних сроках беременности, это может спровоцировать выкидышь или мертворождаемость. Если же беременность завершается родами, тогда часто такие новорожденные детки появляются на свет с так называемым «краснушным синдромом»: катарактой, глухотой и пороками сердца. Кроме упомянутых врожденных пороков высока вероятность и других проблем, связанных с физическим и психомоторным развитием ребенка.
Вот почему столь тщательно врачи обследуют беременных женщин, в частности назначают пройти обследование на TORCH-инфекции (герпес, краснуха, сифилис, цитомегаловирус, токсоплазмоз и др.). Программа 134 «Расширенный скрининг TORCH-инфекций (герпес, краснуха и др.) — исследование, позволяющее диагностировать группу заболеваний, которые могут передаваться внутриутробно от матери к ребенку и провоцировать различную патологию беременности, развитие врожденных дефектов плода.
Ошибочно считать корь и краснуху детскими инфекциями, так как в последнее время в мире наблюдается ярко выраженная тенденция к «взрослению» данных заболеваний: все чаще этими инфекциями болеют взрослые люди. Вероятно главными причинами такой ситуации является стремительное распространение инфекции из-за низкой информированности населения и отказ от вакцинации.
Диагностика
- Краснуха, Rubella virus, антитела IgG — маркер иммунной памяти к вирусу краснухи, что позволяет определить иммунный статус этой инфекции;
- Краснуха, Rubella virus, антитела IgM — исследование, позволяющее выявить первичное инфицирование вирусом краснухи.
Скарлатина
Источник инфекции — больной человек. Возбудитель — бактерия: В-гемолитический стрептококк из группы А. Кроме скарлатины этот возбудитель способен вызвать у человека рожу, стрептодермию, стрептококковую ангину. Передается воздушно-капельным и контактно-бытовым путями.
Острое инфекционное заболевание, для которого характерна триада определяющих симптомов:
1. Пылающий зев. Гнойная ангина с сильным болевым синдромом. Очень яркое покраснение слизистой горла, в лакунах — гной;
2. Лихорадка;
3. Сыпь на коже.
Заболевание начинается остро с подъема температуры тела, головной боли, сильной боли в горле.
Через несколько часов после начала заболевания на теле появляется мелкоточечная сыпь на фоне покраснения кожи. Сыпь очень быстро распространяется. Если сначала мама больного скарлатиной ребенка отметила сыпь только на лице, то уже через 2 часа она может распространиться на шею, грудную клетку, живот, ягодицы, верхние и нижние конечности.
Лицо больного несколько одутловатое, красное, щеки горят — это резко контрастирует с бледным носогубным треугольником. В естественных складках кожи, в подмышечных впадинах, в паховой области и на сгибательных поверхностях сыпь — более обильная и яркая.
Если провести рукой по коже, то можно отметить, что кожные покровы больного на скарлатину — сухие, шероховатые — создается впечатление, что человек замерз и его тело покрылось «мурашками».
При скарлатине увеличиваются подчелюстные лимфоузлы. Язык в первые 2 дня — обложен белым налетом, затем постепенно очищается с кончика языка и приобретает яркую малиновую окраску с хорошо выраженными сосочками. Такой вид языка объясняет его название при скарлатине — «малиновый язык». Впоследствии сосочки сглаживаются и язык приобретает вид «лакированного».
Диагностика
- Антистрептолизин «О» (АСЛ-O) — количествен. — маркер сенсибилизации организма к стрептококковым антигенам. Данное исследование позволит выявить заболевания стрептококковой этиологии (тонзиллит, скарлатину, рожу, и другие гнойно-воспалительные заболевания), осложнения стрептококковой инфекции (ревматическую лихорадку, гломерулонефрит, миокардит), а также оценить динамику течения и степень активности ревматического процесса.
- Бактериологический посев + антибиотикограмма материала с миндалин
Ветряная оспа (ветрянка)
Острое инфекционное заболевание. Источник: больной человек. Возбудитель: вирус из семейства герпес-вирусов. Передается воздушно-капельным и контактно-бытовым путями. Сыпь при ветрянке — пузырьки, напоминающие капли росы. Появляется сыпь в области груди, спины и быстро распространяется на лицо, голову, поверхность живота, верхние и нижние конечности. Высыпания распространяются даже на волосистую часть головы. Больные отмечают очень сильный зуд в области высыпаний. Клиническая картина включает высыпной синдром и симптомы общей интоксикации (лихорадку, общую слабость).
Вирус ветряной оспы способен сохраняться в узлах спиномозговых и черепных нервов практически всю жизнь. В случае пониженной резистентности организма, когда иммунная система не способна оказывать адекватное сопротивление инфекциям, человек может заболеть опоясывающим герпесом. Сыпь при опоясывающем герпесе точно такая же, как и при обычном герпесе на губах, но распространяется по ходу нервов в виде полос вдоль ребер или на лице. Опоясывающий герпес сопровождается крайне сильным болевым синдромом. Чаще больные описывают боль как «невыносимую».
Диагностика ветрянки, как и в случае с корью и краснухой, заключается в выявлении антител к возбудителю: иммуноглобулинов класса M и G, позволяющих поставить диагноз и выяснить стадию течения заболевания.
Псевдотуберкулез
Острое инфекционное заболевание бактериальной природы. Возбудитель — Yersinia tuberculosis. В клинике преобладают токсико-аллергические симптомы, скарлатиноподобная сыпь, симптомы поражения органов желудочно-кишечного тракта. Иногда заболевание может иметь затяжное рецидивирующее течение.
Источник инфекции: мышевидные грызуны (домашние и полевые мыши, крысы). Человек может заразиться через употребление продуктов, зараженных экскрементами инфицированных животных (чаще это корнеплоды: свекла, морковь, картофель и т.п.).
Псевдотуберкулез начинается остро с подъема температуры тела, головной боли, тошноты и боли в животе. Постепенно присоединяются такие симптомы, как увеличение печени и селезенки, боль в суставах, диарея, умеренная боль в горле.
Основным проявлением псевдотуберкулеза является сыпь, напоминающая таковую при скарлатине, поэтому ее называют скарлатиноподобной: она также — мелкоточечная, также имеется бледный носогубный треугольник, высыпания, как и при скарлатине, обильнее в местах естественных складок. Однако, если при скарлатине сыпь по всему телу состоит из элементов одинакового типа, то при псевдотуберкулезе она обладает способностью к слиянию и часто имеет синюшный оттенок.
Кроме упомянутых признаков псевдотуберкулеза считаются:
- симптом «перчаток» (обильная сыпь на кистях рук с синюшным оттенком);
- симптом «носков» (покраснение и синюшность стоп);
- симптом «капюшона» (покраснение лица, шеи и плечевого пояса).
Кожа, как и при скарлатине — сухая, шершавая, имеет устойчивый дермографизм. Зев — красный, воспаленный, умеренная боль в горле, но (внимание!) — гнойной ангины нету.
Иерсиниоз кишечный
Острое инфекционное заболевание, вызванное Yersinia еnterocolitica. В распространении инфекции большое значение имеют грызуны. Источником инфекции может быть больной человек, животное или грунт. Человек заражается в основном через мясо, рыбу, молоко, овощи, фрукты и сырую воду, а также при уходе за больными животными. Инфекция поражает желудочно-кишечный тракт, печень, суставы и другие органы, приводит к появлению симптомов интоксикации.
Для кишечного иерсиниоза характерно:
- начало — острое с появлением общей слабости, боли в животе, тошноты, диареи;
- высыпания на коже — похожи на те, что бывают при кори. Обильнее всего сыпь появляется в естественных складках, на боковых участках туловища, вокруг суставов;
- период разгара инфекции сопровождается головной болью, болями в мышцах и суставах, увеличением печени и лимфоузлов;
- могут беспокоить боль в горле и заложенность носа.
Диагностика иерсиниозов
Дифференциальная диагностика иерсиниозов заключается в выявлении специфических антител, которые организм начинает вырабатывать в ответ на проникновение возбудителя. Исследование Иерсиниоз, Yersinia еnterocolitica, общие антитела с определением серотипа — позволит не только установить диагноз, но и выяснить стадию течения заболевания.
Неинфекционные высыпания
Неинфекционные высыпные реакции связаны преимущественно с действием токсико-аллергических факторов, а не с инфекцией, и носят название «крапивницы».
К наиболее распространенным таким реакциям можно отнести следующие:
- физическая (холодовая, тепловая, солнечная, вибрационная, вследствие сжатия);
- контактная (латекс, вода, косметические средства и бытовая химия);
- пищевая (орехи, рыба, яйца, моллюски, фрукты, овощи и т.д.);
- постмедикаментозная (местные анестетики, антибиотики, миорелаксанты и др.);
- после контакта с ингаляционными аллергенами (особенно, в случае перекрестной аллергии: амброзия — бананы, дыни; береза — яблоки, орехи и помидоры; полынь — яблоки, киви, полынь);
- вызванная укусом насекомого;
- связана со злокачественным процессом;
- во время беременности;
- аутоиммунная;
- в связи с некоторыми генетическими заболеваниями.
Элементы сыпи при крапивнице — как правило, волдыри белого или бледно-розового цвета, окруженные участком гиперемии, выступают над поверхностью кожи, болят, чешутся. Появляются резко, однако так же резко (меньше, чем за сутки) могут бесследно исчезать. Способны к слиянию, образуя при этом большие неправильной формы участки поражения кожи.
Ниже приведен далеко не полный перечень скрининговых программ, которые позволяют выявить повышенную чувствительность к тому или иному аллергену, а также выявить перекрестную аллергию, если таковая имеет место. Вот самые распространенные из них:
- Скрининг ингаляционной аллергии «Phadiatop»;
- Скрининг смешанной аллергии для детей «Phadiatop infant»;
- Скрининг пищевой аллергии «fx5»;
- Молекулярный пакет «Фрукты»;
- Аллергокомпоненты Тимофеевки луговой rPhl p7, rPhl p 12, IgE (g214);
- Специфические IgE, яичный белок (f1);
- Аллергопанель «Пыльца трав злаковых» 8 аллергенов;
- Определение минорного аллергена «Клещ домашней пыли»;
- Аллергокомпонент Полыни обыкновенной nArt v3, LTP, IgE (w233);
- Скрининг пищевой аллергии на морепродукты «fx2»;
- Скрининг пищевой аллергии на фрукты Украины «fx31»;
- Аллергокомпонент Амброзии полыннолистной nAmb a1, IgE (w230);
- Молекулярный пакет «Луговые травы 1»;
- Скрининг пищевой аллергии на экзотические фрукты «fx 21»;
- Аллергия на лекарства: хлоргексидин, латекс, желатин и уровень триптазы;
- Скрининг пищевой аллергии на злаки «fx3»;
- Аллергочип ISAC (112 аллергокомпонентов) — исследование, которое позволяет одновременно выявить повышенную чувствительность до 112 молекул из 51 источника аллергенов.
К счастью, в основном сыпь на теле не является сигналом страшной беды и вполне нормальным выходом будет запланированный визит к врачу. Однако следует хорошо запомнить ситуации, когда сыпь угрожает жизни. Это позволит вам не пропустить тревожных признаков на своем теле или теле своих близких.
Сыпь, которая угрожает жизни:
1. Крапивница, сопровождающаяся отеком конечностей, губ, языка и гортани, тошнотой и рвотой, одышкой и нарушением сознания. Такое состояние быстро прогрессирует и свидетельствует о тяжелой аллергической реакции (на лекарственный препарат, косметическое средство или бытовую химию, контакт с растением, укус насекомого и т.д.).
2. Менингококцемия. Возбудитель — менингококк. Высыпания сначала локализуются на ногах и ягодицах и имеют вид геморрагий (кровоизлияний/кровоподтеков) неправильной формы, напоминающих звездочки. Состояние — крайне тяжелое, сопровождается лихорадкой, быстро прогрессирует до инфекционно-септического шока. Счет идет буквально на часы.
В этих случаях и тогда, когда сыпь сопровождается жаром, нарушениями сознания, тошнотой и рвотой, главное правило — как можно быстрее вызвать скорую помощь.
Остальные случаи сыпи на коже могут свидетельствовать не о прямой угрозе жизни, а о стремительном или постепенном ухудшении её качества из-за развития осложнений.
Чаще всего причиной сыпи, которая сопровождается интоксикационным синдромом (повышением температуры тела, головной болью и болями в мышцах и суставах, тошнотой и рвотой, головокружением и общей слабостью) являются инфекционные заболевания.
Обращаясь за помощью, сообщите следующие важные нюансы:
- какие на вид элементы сыпи на коже (цвет, размер);
- место локализации высыпаний (они — редкие или обильные, где сыпь — гуще всего);
- продолжительность контакта с аллергеном (если вам это известно) и время, когда появились первые жалобы;
- наличие сопутствующих симптомов.
Мы рассмотрели самые распространенные варианты сыпи на теле. Однако их есть огромное количество. Поэтому главное правило при появлении сыпи на коже: любую сыпь, независимо инфекционная он или нет, стоит обязательно показать врачу.
Помните, что своевременная диагностика — ключевой момент на пути установления правильного диагноза и назначения полноценного лечения.
ДІЛА выполняет широкий ряд специфических исследований. Вы легко можете найти нужное вам обследование на нашем сайте, или обратиться в call-центр по телефонам: 0800217887, 0800752180.
Сотрудники call-центра всегда готовы ответить на все ваши вопросы.
Берегите себя и будьте внимательными к своему здоровью вместе с ДІЛА!
Другие новости

26.06.2021

23.06.2021

23.06.2021
Источник