Старая прививка оспа чешется
Содержание статьи
Чешется прививка БЦЖ у взрослого
Чешется прививка БЦЖ у взрослого — частая проблема, появляющаяся у людей через десятки лет после вакцинации. Опасность заражения туберкулезом во время разгара эпидемий, в местах большого количества людей и после снижения иммунной защиты из-за перенесенных простудных заболеваний заставляет человека задуматься о безопасности собственного здоровья.
В настоящий момент в первые дни после рождения в медицинских учреждениях малышам проводят вакцинацию, направленную на формирование памяти иммунной системы и защиты от туберкулеза во время роста, развития и во взрослой жизни человека.
Кроме опасности заражения в раннем возрасте, остается вопрос: «Почему чешется БЦЖ у взрослого?».
БЦЖ, как защита от туберкулеза

Туберкулез — серьезное заболевание, поражающее все системы организма. Человечество шагнуло вперед, количество смертельных исходов после заражения туберкулезной палочкой уменьшилось в разы, но инфекция всё равно представляет большую опасность для человека.
Многие люди боятся делать вакцинацию от туберкулеза своим детям из-за большой вероятности развития осложнений. По этой причине в некоторых развитых странах мира БЦЖ было вынесено из списка обязательных лечебных и профилактических мероприятий.
В других же странах, включая Российскую Федерацию, вакцинирование проводится по следующим причинам:
- наличие периодических вспышек туберкулеза;
- большие скопления людей;
- низкий уровень работы туберкулезных диспансеров (отказ от нахождения в стационаре больных людей);
- сезонные вспышки Гриппа, ОРЗ, ОРВ и других заболеваний, временно ослабляющих иммунную систему человека.
Вакцина БЦЖ представляет собой введение в организм человека ослабленной туберкулезной палочки (ныне используемой только для этих целей и неопасной для людей).
Какие преимущества обещает проведение вакцинации?
- снижение вероятности появления осложнений в случае заражения туберкулезом в течение жизни;
- снижение опасности летального исхода в случае заражения туберкулезом в течение жизни;
- уменьшает риск заражение детей в раннем и подростковом возрасте.
После проведения вакцинации в первую неделю жизни, повторное применение вакцины назначают в возрасте семи и четырнадцати лет.
Последствия проведенной вакцинации
После проведения вакцинации наблюдаются симптомы, не вызывающие необходимость беспокоиться и симптомы, с которым срочно нужно обращаться за помощью к врачу.
К признакам естественного ответа организма относятся:

- Покраснение места укола. Покраснение встречается очень часто. Такая реакция может быть довольно продолжительной (от недели до полугода), что не означает, что есть причина для паники. Покраснение кожи вокруг ранки свидетельствует об ответе организма на действие вакцины (если имеются и другие симптомы, лучше обратиться за консультацией к специалисту).
- Воспаление, гной, нарыв. Когда место укола начинает гноиться — это не может оставить равнодушным, особенно если дело касается его ребенка. В некоторых случаях БЦЖ гноится в течение нескольких месяцев. В это время на поверхности белого гнойничка появляется пленка. Эту пленку-корочку нельзя трогать и тем более чесать, какой бы зуд её ни сопровождал. Мазать и прижигать БЦЖ тоже нельзя. Также пугает, когда чешется БЦЖ у взрослого.
- Отсутствие рубцовой ткани на месте укола. Как правило, на месте БЦЖ у детей и взрослых остается небольшой шрам, но в некоторых случаях этого не происходит. Рубцовая ткань может не образоваться по ряду причин: прокол был слишком глубоким, рубцовая ткань не образовалась из-за индивидуальных физиологических особенностей или ответа иммунной системы не последовало. Если организм не сформировал иммунный ответ на действие туберкулезной палочки — это опасное явление, при котором необходимо пройти соответствующее обследование на наличие заражения туберкулезом и провести повторную вакцинацию при необходимости.
- Высокая температура тела. Повышение температуры — естественная реакция организма после проведения вакцинации. В норме температура тела повышается в течение нескольких дней (два-три дня). Если градусник показывает отметку тридцать девять и выше — нужно немедленно вызвать врача. Купать и обмывать ребенка можно, но соблюдая температурный режим. Гигиенические процедуры не должны быть продолжительными, тереть мочалкой нельзя, даже если БЦЖ будет сильно зудеть.
Перечисленные последствия заболеваний происходят после первой вакцины (у детей) и беспокоиться раньше времени не стоит.
Если же воспалилась прививка БЦЖ у взрослого человека (спустя десятки лет) — это никак не свидетельствует о заражении туберкулезом. Как правило, такое явление вызвано механическим повреждением из-за расчеса или укуса насекомого.
Опасные последствия вакцинации
То, что БЦЖ воспалилась у взрослого человека — не беда. Но если появляются некоторые противоестественные симптомы у ребенка — это совсем другой случай.
Маленькие дети в большей опасности, чем взрослые. Их иммунная система только начала своё формирование, а значит еще недостаточно подготовилась к предстоящим угрозам внешнего мира.
К опасным последствиям относятся:

- «лимфаденит» встречается довольно часто и представляет собой воспаление в зоне левой подмышки. После четырех-восьми недель воспаленный лимфатический узел начинает гноиться;
- «холодный абсцесс» начинается через три-шесть недель после вакцинации. Характеризуется повышением температуры и выделением гноя из образовавшегося свища;
- «келоидные рубцы» или разрастание рубцовой ткани на месте БЦЖ наблюдается через один год после вакцинирования;
- «остеомиелит» — гнойный, некротический процесс, развивающийся преимущественно в трубчатых костях, коротких и плоских. Время проявления варьирует от трех месяцев до пяти лет после БЦЖ.
Из-за этих обстоятельств, а также из-за риска развития туберкулеза многие родители сомневаются, стоит ли прививать детей. Риск действительно большой, но тяжелые последствия происходят не так часто, как кажется.
Чаще всего (помимо индивидуальных противопоказаний) причинами появления осложнений становятся:
- нарушение вакцинации (изменение дозы, слишком глубокое введение под кожу или в ткани мышцы);
- изменение состава или реакгенности БЦЖ;
- нарушение срока проведения вакцинации.
Если условия проведения профилактического мероприятия и последующего ухода за малышом не были нарушены — риск возникновения осложнений сильно снижается, что позволяет не беспокоиться о появлении заболеваний.
Первые симптомы туберкулеза
Наиболее острой является проблема вероятности возникновения туберкулеза после вакцинации. Это серьезное заболевание, лечение которого протекает долгие месяцы. На данный момент туберкулез — это излечимая болезнь, особенно если была диагностирована на первых стадиях.
Признаки заражения:

- Вес заболевшего человека падает, а кожа становится бледной. На щеках остается яркий румянец.
- Во время болезни температура держится в пределах тридцати семи-тридцати восьми градусов, сопровождается ознобом и сильным потоотделением.
- В начале развития болезни наблюдается сильный сухой кашель. Приступы сильные и продолжительные. После этого наступает стадия отделения мокроты (болезнь не имеет других признаков простуды, таких как насморк).
- Выраженное кровохаркание с кровотечением (срочная госпитализация).
- Выраженная боль в грудной клетке (сильное проявление во время вдохов).
Перечисленные симптомы характерны для туберкулеза, поражающего легкие. Тем не менее на ранних стадиях признаки заболевания сходны с проявлениями других болезней, поэтому в случае кровохаркания и сильных приступов кашля необходимо сразу же обращаться за помощью к специалисту.
Кроме легочного туберкулеза, существуют другие разновидности заболевания, такие как:

- Туберкулез органов мочеполовой системы характеризуется учащенным мочеиспусканием, болями в области мочеполовой системы, кровотечениями.
- Туберкулез, развивающийся в костях и суставах, встречается редко. Отличается сильными болями в суставах и последующим разрушением тканей, что приводит к нарушению двигательной активности.
- Туберкулез центральной нервной системы развивается как врожденное заболевание или у людей, зараженных ВИЧ-инфекцией. Тяжелая форма заболеваний, характеризующаяся сильными головными болями, нарушениями работы головного мозга, потерей сознания, судорогами.
- Туберкулез с множественными очагами развития.
- Туберкулез пищеварительной системы также встречается довольно редко. Отличается болями и нарушениями пищеварения, снижением веса, наличием крови в фекальных массах, повышением температуры.
- Туберкулез кожных покровов, в отличие от других видов заболевания, легко диагностируется из-за появления на поверхности эпителия вскрывающихся узелков с белым секретом творожистой структуры.
Для того чтобы обезопасить себя от заражения страшным заболеванием, необходимо поддерживать здоровый образ жизни, следить за питанием (недостаточное количество пищи плохо сказывается на общем состоянии организма) и избегать контакта с зараженными людьми.
Туберкулез — это распространенное заболевание, но случайное заражение при малом контакте и высоком уровне иммунной защиты маловероятно.
Лаборатории ПЦР и выявление туберкулеза
В современных медицинских лабораториях существует несколько методов диагностики, позволяющих наиболее точно определить заболевание.
Для анализа туберкулеза используют:

- микроскопию (мокрота);
- метод культивирования;
- иммуноферментный анализ;
- полимеразную цепную реакцию (ПЦР).
Последний метод считается наиболее точным из-за высокой чувствительности к мельчащим фрагментам ДНК в материале.
По данным исследований, считается, что ПЦР дает:
- возможность определить отдельные фрагменты генетического кода;
- определить специфичность;
- повышает вероятность точного результата.
Тем не менее лабораторный анализ далеко не всегда выдает верный результат. Качество оказанных услуг зависит от репутации медицинского учреждения и человеческого фактора. Кроме того, большая часть частных лабораторий оставляют за собой право на ошибку с вероятностью до 10 процентов.
Здоровье человека находится в первую очередь в его руках, поэтому для безопасности от таких серьезных заболеваний необходимо позаботиться о сильной иммунной защите организма. С этим могут помочь витамины, пищевые добавки, активный образ жизни, прогулки на свежем воздухе, исключение алкоголя и курения из образа жизни.
Пройдите бесплатный онлайн-тест на туберкулез
Этот тест позволит вам определить вероятность того, есть ли у вас туберкулез.
Источник
Чешется старая прививка от оспы — Всё о прививках
Ветряная оспа в России настолько распространенное заболевание, что определить его признаки сможет даже ребёнок. Характерная обильная сыпь и последующее её окрашивание раствором бриллиантового зелёного говорят о том, что человек болен ветряной оспой, и ближайшие 20 дней с ним лучше не контактировать, во избежание заражения.
Вакцинация от ветряной оспы стала приобретать известность лишь в последние 3-5 лет, ранее о ней не было информации в медучреждениях, о существующей возможности получить прививку от ветрянки пациенты не знали. В ряде других стран (Германии, США, Австрии, Австралии) прививка от ветряной оспы включена в национальный прививочный календарь. Причина этому – серьезность осложнений, которые может вызвать так называемая в простонародии ветрянка. Рассмотрим подробнее, что собой представляет вакцина от ветряной оспы и в каком возрасте лучше проводить данную вакцинацию детям и взрослым.
Вакцина от ветрянки: принцип действия
Препаратов, применяющихся для профилактики у детей и взрослых ветряной оспы, в нашей стране используется всего два – Окавакс и Варилрикс. В состав вакцины Варилрикс включен неомицина сульфат (антибиотик), к которому встречается индивидуальная непереносимость. В этом случае используется вторая альтернативная вакцина Окавакс. Также отличием препарата Окавакс является то, что он вводится однократно, в то время как вакцина против ветряной оспы Варилрикс вводится двукратно. Перерыв при двукратном вакцинировании между инъекциями должен составлять не менее 6 недель, но не более 10. Преимущества однократного введения препарата достаточно спорны. По данным ВОЗ, долгосрочный иммунитет после одной прививки вырабатывается только у 78% вакцинируемых.
Обратите внимание! Вакцины против ветрянки – взаимозаменяемы. Если вакцинация была начата с применением Варилрикса, то она может быть продолжена другой вакциной против ветряной оспы.
Механизм действия обеих вакцин схож: введенный препарат формирует клеточный иммунитет. Именно он будет препятствовать распространению вируса ветряной оспы и подавлять его развитие.
При контакте с больным ветрянкой прививку следует сделать в течение 72 часов; по истечению большего времени большая вероятность того, что профилактика окажется неэффективной ввиду быстрого проникновения вируса в эпителиальные клетки слизистых оболочек.
После курса вакцинации, проведенного как детям, так и взрослым от ветрянки формируется стойкий иммунитет, который сохраняется на протяжении долгих лет (на основании клинических исследований Японии и США, иммунитет к данному вирусу может сохраняться до 20 лет).
За и против: делать ли прививку от ветряной оспы
Прививка от ветрянки показана к применению здоровым лицам, не имеющим иммунитета к данному заболеванию начиная с 9-месячного возраста (при экстренной вакцинации). Плановая вакцинация проводится, начиная с годовалого возраста ребёнка, по желанию родителей. Взрослые лица, также не переболевшие ветрянкой, вакцинируются в любом возрасте.
Вакцинация против ветряной оспы имеет свои противопоказания. Препарат против ветряной оспы запрещено использовать в случаях:
- иммунодефицита (первичного или приобретенного);
- наличия у пациента ОРВИ, острых инфекционных (и неинфекционных), кишечных заболеваний;
- гиперчувствительной реакции на препарат или его отдельные компоненты;
- обострения хронических заболеваний;
- планирования беременности;
- периода кормления грудью.
Прививка от ветрянки детям — стоит ли?
Вопрос о вакцинировании ребенка от ветряной оспы лишь недавно стал волновать родителей. Ранее препараты для профилактической прививки от ветрянки можно было приобрести только платно, их было нелегко найти ввиду малой распространенности. На сегодняшний день прививка ставится в поликлиниках бесплатно во многих регионах страны. Но нужно ли ставить вакцину от болезни ребенку, которой можно переболеть?
Вакцинация от ветрянки помогает избежать:
- вероятность заболевания ветрянкой после прививки равна 0,5-1%, но даже в случае заражения исключены тяжелые осложнения в виде энцефалита, лимфаденита, миокардита и др.
- возможного рецидива в будущем в виде опоясывающего герпеса;
- образования шрамов, которые возникают при расчесывании детьми ранок.
Детям старше 12 лет, не переболевшим данным заболеванием, рекомендуется пройти профилактическую вакцинацию против ветряной оспы.
Также предлагаем вам послушать мнение о препарате против ветряной оспы от авторитетного детского врача, популярного в России и СНГ, Е.О.Комаровского.
Нужна ли вакцинация от ветрянки взрослым?
Слышали ли вы о том, что взрослые болеют ветрянкой в разы тяжелее, чем дети? Уверены, что сталкивались с подобным мнением не раз. К большому сожалению, это мнение — не миф. Зачастую взрослые, уже имея своих детей, имеют несчастье заразиться от них, и заболевание протекает в «полной красе» — с тяжелой лихорадкой, обильной сыпью, зудом, высокой температурой. При высоком риске заболевания ветряной оспой прививка может сыграть большую роль в формировании иммунитета против данной болезни. Вирус высоко восприимчив к человеческому организму – вероятность заражения при малейшем контакте достигает 95-99%, рекомендуется вакцинация лицам, работающим с детьми в детских садах, школах; также высок риск заболевания ветрянкой в закрытых коллективах (стационары, военные части, интернаты).
Женщинам, не переболевшим ветрянкой, и планирующим беременность, показана вакцинация от данного заболевания во избежание возможного заражения и появления рисков для плода. Беременным женщинам опасно заражение ветряной оспой в сроки до 20 недель беременности (высок риск выкидыша, замершей беременности и врожденных патологий плода). Если заражение заболеванием произошло после 20 недель, в стационаре под наблюдением врача проводится лечение специфическим иммуноглобулином, что помогает свести возможные риски для плода к минимуму.
Обратите внимание! Если женщина переболела ветрянкой незадолго до беременности, или во время её, то ребенок вместе с молоком матери может получить антитела от вируса, и соответственно, крепкий иммунитет против ветряной оспы.
Побочные эффекты от вакцины против ветряной оспы
Препарат вводится подкожно, ставится инъекция на плече (редко — под лопатку), поэтому возможные побочные эффекты, которые зачастую возникают при внутривенном введении, отсутствуют. Однако, в поствакционный период возможны такие кратковременные реакции, как:
- боль и покраснение в месте инъекции;
- опухлость/отек в месте инъекции;
- повышенная усталость;
- ломота и боль в мышцах руки, куда была сделана инъекция;
- температура тела повышается до 38°С.
- Симптомы после проведения вакцины проходят самостоятельно через 12-36 часов после введения препарата. Медицинское вмешательство в данном случае не требуется.
Вы или ваш ребенок всё же столкнулись с данным заболеванием? Советуем посмотреть один из выпусков передачи. Вы узнаете от самого известного детского педиатра, как правильно ухаживать за ребёнком, заболевшим ветрянкой, можно ли купаться во время болезни и какие меры предосторожности нужно соблюдать при общении и контактировании с заболевшими детьми.
Source: privivkainfo.ru
Источник
Рубец после прививки от оспы — Medical Insider
Автор Хусаинов Руслан Халилович На чтение 4 мин. Опубликовано 05.12.2019 12:52
Обновлено 05.12.2019 12:44
Оспа — это вирусная инфекция, которая вызывает лихорадку и сыпь на коже. В начале 20-го века было несколько эпидемий оспы, и инфекция была смертельной для 3 из 10 заболевших людей. Инфекция оставила много людей, которые пережили оспу, с постоянными рубцами, зачастую на лицах.
Оспа — это инфекция, вызванная вирусом оспы. Ученые разработали вакцину против оспы, используя живую разновидность вируса. Вакцина не вызывает оспу, но она очень похожа на вирус оспы. Когда организм человека сталкивается с вакциной, он накапливает антитела для борьбы с вирусом оспы.
Вакцинация была настолько эффективной, что в начале 1950-х годов ученые объявили, что оспа искоренена. В 1972 году врачи прекратили вакцинацию против оспы в США, за исключением людей, подверженных риску заражения — например, в лаборатории.
Вакцина против оспы оставляет после себя характерный рубец. Шрам от вакцины против оспы — это отличительный знак, который оставляет прививка.
Шрам может быть круглым или продолговатым, и может казаться глубже, чем окружающая кожа. У некоторых людей шрамы от прививки оспы вызывают зуд или дискомфорт. Это часть нормальной реакции организма на рубцы.
Шрам образуется в ответ на прокол, связанный с вакцинацией против оспы. По мере того как организм восстанавливает повреждение, формируется ткань шрама. У большинства людей эта рубцовая ткань невелика. Тем не менее, некоторые люди испытывают воспалительную реакцию на инъекцию вакцины, которая может привести к большему, поднятому рубцу.
Причины
Рубец от прививки оспы возникает потому, что вакцина вызывает травму в месте инъекции. Другие прививки обычно включают инъекции жидкости с помощью тонких игл. Однако вакцинация против оспы требует другого метода. При введении этого типа вакцины медицинский работник погружает препарат используя две зубчатые или раздвоенные иглы, а затем с силой вводит иглу.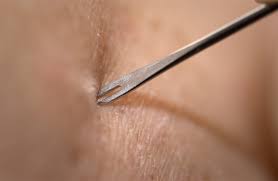
Иммунная система организма реагирует на живой вирус, создавая защиту, которая выталкивает вирус наружу. Именно эта реакция приводит к образованию рубцов. По мере того как организм борется с инфекцией, начинает формироваться струп, который может сочиться и вызывать зуд и напряженность. Это нормальная реакция.
По мере заживления раны в месте инъекции струп отпадает и оставляет после себя участок кожи. Как правило, человек получал прививку от оспы в верхней части левого плеча, хотя врачи иногда делали эти вакцины в других областях, таких как ягодицы.
Осложнения
Большинство людей получали прививки от оспы без каких-либо проблем, но иногда возникали осложнения. Однако, никто не был заражен оспой от вакцины. После получения этой вакцины у человека могут возникнуть легкие гриппоподобные симптомы, в том числе:
- увеличение лимфатических узлов
- болезненность
- небольшое повышение температуры
В отличие от некоторых других вакцин, вакцина против оспы содержит живой вирус. Это означает, что люди, получающие вакцину, должны проявлять особую заботу о местах инъекций, чтобы избежать распространения вируса.
В редких случаях люди испытывают более серьезные осложнения, такие как:
- аллергические проявления
- вакцинная экзема — обширная инфекция кожи, которая может развиваться у людей, которые уже имеют экзему
- большая рана, которая не заживает, что чаще встречается у людей с ослабленной иммунной системой
- поствакцинальный энцефалит, который включает воспаление в головном мозгу
Удаление рубца после прививки от оспы
Человек может попробовать различные методы для удаления или уменьшения рубца после прививки от оспы, в том числе:
- использование солнцезащитного крема, так как воздействие солнца может сделать шрамы более заметными
- использование смягчающих кожу мазей и кремов
- дермабразия или пересадка кожи
Заключение
Широко распространенная кампания вакцинации в середине 20-го века ликвидировала оспу. В результате вакцинация против оспы больше не является обычной практикой.
Научная статья по теме: Вирус, заражающий обезьян, может стать частью будущей вакцины против ВИЧ.
Источник