Ситуационная задача по коклюшу
Инфекционные болезни / Инфекционные болезни / Беслан / 1 Задачи Коклюш
Ситуационная задача № 1.
Содержательная часть
Ребенок 3 месяца, поступил в стационар на 14-й день болезни с диагнозом: ОРВИ, пневмония? Две недели назад на фоне нормальной температуры и хорошего общего состояния появился кашель, который не поддавался лечению, и имел тенденцию к учащению, особенно в ночное время. Наблюдался врачом с диагнозом ОРВИ. Через неделю кашель стал приступообразным и сопровождался беспокойством, покраснением липа во время приступа, высовыванием языка и периодически заканчивался рвотой. После приступа наступало улучшение. Вне приступа отмечалась бледность кожных покровов, некоторая одутловатость лица.
При поступлении: состояние тяжелое, вялый, бледный, цианоз носогубного треугольника. Кровоизлияние в конъюнктиву правого глаза. В ротоглотке гиперемии нет, слизистые чистые. Лимфоузлы не увеличены. В легких дыхание жесткое, хрипы не выслушиваются. Тоны сердца отчетливые. Живот мягкий, безболезненный. Печень выступает из-под края реберной дуги на 1,5+2,0+2,5 см. Селезенка — край у реберной дуги. Стул, диурез — в норме.
В отделении у ребенка отмечалось до 25 приступов кашля в сутки, при этом периодически во время приступа наблюдалось апноэ. Мокрота была вязкой, и ребенок ее с трудом откашливал. Известно, что в семье у его дедушки в течение 3 недель отмечался кашель.
На рентгенограмме: усиление легочного рисунка, повышение прозрачности легочных полей, треугольная тень в средней доле правого легкого.
Общий анализ крови: НЬ — 140 г/л. Эр — 4,0х1012/л, Лейк — 30,0х109/л; п/я — 3%, с/я -20%, л — 70%, м — 7%, СОЭ — 3 мм/час.
Вопросы:
Коклюш. Типичный. Средней степени тяжести. Период спазматического кашля.
Средней степени тяжести (т.к. до 25 приступов в сутки)
Источник- дед, у котрого в течение 3 недель отмечался кашель
Обследование:
Определение ДНК возбудителей коклюша (Bordetella pertussis
Bordetella parapertussis Bordetella bronchiseptica) — провести однократное
исследование слизи задней стенки глотки или носоглотки (мазок из зева)
молекулярно-генетическим методом — полимеразной цепной реакцией (ПЦР)
Рекомендовано провести двукратное бактериологическое исследование
мокроты или слизи задней стенки глотки
Проведение ИФА
Патогенез приступа кашля:
Входными воротами является слизистая верхних дыхательных путей.
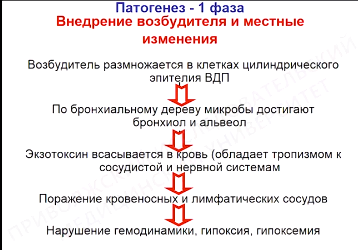

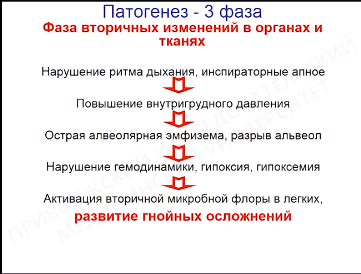

Рентген — 1. Коклюшное легкое (эмфизема легких, инфильтраты, усиление легочного рисунка + пневмония (вторичная микробная флора), 2. Бронхит, бронхиолит 3. Пневмония 4. Ателектаз
Лейкоцитоз, лимфоцитоз, СОЭ в норме. Изменения на рентгенограмме характерны для коклюша
Лечение:
Обильное теплое питье.
2) Этиотропное лечение:
• антибиотикотерапия
Макролиды:
— кларитромицин
— джозамицин
• Аминопенициллины:
— амоксиклав
• Цефалоспорины
Курс 5-7дней
3) Патогенетическая терапия: в периоде приступообразного кашля -препараты, подавляющие кашель (Синекод, Тусупрекс, Либексин), вплоть до кодеинсодержащих. В периоде появления мокроты — муколитики, отхаркивающие препараты
Возможные исходы:
при присоедении вторичной инфекции М.б. склонность к рецид. спазм. каш. на фоне ОРВИ.
Специфическая профилактика проводится вакциной АКДС (возможно Пентаксим и Инфанрикс) в 3, 4, 5 и 6 месяцев жизни с последующей ревакцинацией в 18 месяцев.
Вакцины для профилактики коклюша, дифтерии, столбняка,
зарегистрированные в РФ:
АКДС (АКДС) — для детей с 3-х мес. до 3-х лет 11 мес. 29 дней;
Инфанрикс-Гекса (АаКДС-ИПВ-ВГВ//ХИБ) — у детей от 3-х до 36 мес.;
Инфанрикс (АаКДС) и Пентаксим (АаКДС-ИПВ//ХИБ) — у детей от 3-х мес.
Инструкции по применению этих препаратов не содержат ограничения максимального возраста, подлежащих вакцинации. При нарушении сроков иммунизации у детей возможно их использование до 6 лет. Введение этих вакцин детям старше 5 лет 11 мес. 29 дней может быть сопряжено с развитием сильной реакции, кроме того содержание дифтерийного и столбнячного анатоксина в препаратах выше, чем в АДС-М, используемой для профилактики дифтерии и столбняка у лиц старше 6 лет;
Адасель (АакдС) — для ревакцинации против коклюша (бесклеточная), дифтерии (с уменьшенным содержанием антигена) и столбняка у детей от 4-х лет, подростков и взрослых. Согласно инструкции, препарат может применяется от 4-х до 64 лет вместо АДС-М вакцины, так как содержит соответствующее количество дифтерийного и столбнячного анатоксинов.
Ситуационная задача № 2.
Содержательная часть
Ребёнок М. 8 месяцев поступил в стационар с приёма в поликлинике с жалобами, со слов мамы, на одышку, мучительный кашель, беспокойство. При осмотре ребенка отмечается цианоз носогубного треугольника. Ребенок беспокоен, плачет, бледный. Анамнез: ребёнок болен в течение недели, стал кашлять, температура не повышалась. В последние 2 дня кашель участился, особенно в ночное время, стал приступообразным. Во время приступа лицо краснеет, затруднён вдох во время приступа кашля. Приступ заканчивается отхождением густой, вязкой мокроты. За сутки отмечается до 15 приступов кашля. Родители ребёнка с рождения отказывались от вакцинации. Результаты анализов. Общий анализ крови: гемоглобин — 126 г/л, эритроциты — 4,2×1012/л, цветовой показатель — 0,9; лейкоциты — 33,0×109/л, палочкоядерные нейтрофилы — 4%, сегментоядерные нейтрофилы — 28%, лимфоциты — 66%, моноциты — 2%; СОЭ — 7 мм/ч. Общий анализ мочи: цвет — соломенно-желтый, удельный вес — 1018, белок — нет, эпителий плоский — 2-3 в поле зрения, лейкоциты — 2-3 в поле зрения, эритроциты — нет. Иммуноферментный анализ крови: обнаружены IgM АТ к Bordetella pertussis. R-графия органов грудной клетки — усиление бронхо-сосудистого рисунка, повышенная воздушность легочной ткани, очаговых теней нет.
Вопросы:
1. Поставьте диагноз в соответствии с классификацией.
ДИАГНОЗ: Коклюш. Типичный. Период спазматического кашля. Средней степени тяжести. Серологически подтвержденный
2. Обоснуйте поставленный Вами диагноз.
Диагноз «коклюш» поставлен на основании:
· данных анамнеза — постепенное начало заболевания с катарального синдрома с усилением кашля, который стал носить приступообразный характер преимущественно в ночные часы
· осмотра: цианоз носогубного треугольника, бледность, беспокойство
· лабораторных данных: в ОАК — гиперлейкоцитоз, лимфоцитоз, методом ИФА IgM AT к возбудителю коклюша
· на рентгенограмме — повышенная воздушность легочной ткани и усиление легочного рисунка
3. Назначьте лечение (препараты, дозы, способ введения, кратность, продолжительность).
1) Госпитализация в боксированное отделение.
2) Обильное теплое питье.
3) Этиотропное лечение:
• антибиотикотерапия
Макролиды:
— кларитромицин
— джозамицин
• Аминопенициллины:
— амоксиклав
• Цефалоспорины
Курс 5-7дней
4) Патогенетическая терапия: в периоде приступообразного кашля -препараты, подавляющие кашель (Синекод, Тусупрекс, Либексин), вплоть до кодеинсодержащих. В периоде появления мокроты — муколитики, отхаркивающие препараты
4. Профилактические мероприятия при данном заболевании.
Ø Специфическая профилактика проводится вакциной АКДС (ПЕНТАКСИМ, ТЕТРАКСИМ, ИНФАНРИКС, ИНФАНРИКС ГЕКСА) в 3, 4, 5 и 6 месяцев жизни с последующей ревакцинацией в 18 месяцев
5. Проведите противоэпидемические мероприятия в очаге.
· Подача экстренного извещения не позднее 12 часов после выявления больного.
· Госпитализация. По клиническим показаниям: госпитализируются дети раннего возраста, среднетяжѐлые и тяжѐлые формы коклюша.
По эпидемиологическим показаниям: дети из закрытых детских учреждений, а также при отсутствии возможности соблюдения противоэпидемического режима по месту жительства больного.
· Изоляция контактных: дети первых 7 лет, контактировавшие с больным, подлежат изоляции на 14 дней; на группу ДДУ накладывается карантин на 14 дней. Дети старше 7 лет разобщению не подлежат.
· Мероприятия в очаге инфекции: текущая и заключительная дезинфекция не проводятся. Осуществляется влажная уборка, проветривание и кварцевание помещений.
· Мероприятия в отношении контактных лиц: контактировавшие с больным дети и взрослые обследуются на коклюш бактериологически двухкратно с интервалом в 1-2 дня. Дети с упорным кашлем (в течение 5-7 дней) изолируются на дому и обследуются в поликлинике (двухкратно). Условия выписки: по выздоровлению.
· Допуск в коллектив: по выздоровлению, но не ранее, чем через 25 дней от начала заболевания. Если кашель прекратился раньше, то ребѐнка можно принять в ДДУ при наличии двух отрицательных бак. анализов на коклюш. Бактерионосителей коклюшной палочки изолируют и допускают в коллектив при наличии двух отрицательных бак. анализов, но не ранее, чем через 14 дней после первичного выделения возбудителя.
Ситуационная задача № 3.
Содержательная часть
Ребёнок 10 месяцев болен в течение 10 дней. Эпидемиологический анамнез: контакт с братом, больным ОРВИ (кашель). В 1 сутки отмечался подъём температуры до 37,6°С , затем температура не повышалась. С первого дня заболевания беспокоил сухой кашель. Лечились самостоятельно (сироп от кашля, тёплое питье), несмотря на проводимое лечение, кашель стал чаще. На 5 день болезни вызван врач-педиатр участковый, который заподозрил острый бронхит, был назначен кларитромицин в суспензии, рекомендовано продолжить прием сиропа от кашля. Несмотря на проводимую терапию, состояние ребенка ухудшилось, кашель приобрел приступообразный характер, усиливался в ночное время, при беспокойстве ребенка, при этом самочувствие ребёнка не нарушено, активен, аппетит сохранён. При осмотре ребенка на 10-й день болезни состояние средней тяжести. Кожа чистая, обычной окраски. Слизистые полости рта чистые, физиологичной окраски, Носовое дыхание свободное. ЧД — 30 в минуту, ЧСС — 116 в минуту. При аускультации дыхание жёсткое, в легких выслушиваются рассеянные сухие хрипы с обеих сторон. Тоны сердца ясные, ритм правильный. Живот мягкий, безболезненный. Физиологические отправления не нарушены.
Общий анализ крови: гемоглобин — 118 г/л, эритроциты — 4,0×1012/л, лейкоциты — 28,0×109/л; палочкоядерные нейтрофилы — 2%, сегментоядерные нейтрофилы — 14%, эозинофилы — 1%, лимфоциты — 73%, моноциты — 6%; СОЭ — 3 мм/час.
Вакцинальный анамнез: от коклюша привит 2-х кратно (Пентоксим).
Вопросы:
1. Ваш диагноз.
Коклюш, период спазматического кашля, средней степени тяжести.
2. Обоснуйте поставленный Вами диагноз.
Диагноз «коклюш» установлен на основании:
· жалоб на приступообразный кашель; усиливался в ночное время, при беспокойстве ребенка,
· данных эпидемиологического анамнеза (контакт с больным с кашлем);
· данных анамнеза заболевания (постепенное начало, отсутствие симптомов интоксикации, наличие приступов кашля, усиливался в ночное время, при беспокойстве ребенка
3. Определите ведущий клинический синдром, определяющий тактику лечения ребенка.
Спазматический кашель
3. Возможная этиология заболевания.
возбудитель коклюша-В. рertussis
4. Составьте план обследования ребенка.
• Эпид. анамнез.
• Характерная клиническая картина заболевания • Бактериологическое исследование смывов из ротоглотки на выделение B.pertusis.
• Серологический метод — определение IgM и IgG антител B.pertusis.
4. Оцените общий анализ крови.
Лейкоцитоз, нейтрофилопения, лимфоцитоз
ЧСС,ЧД норма
5. Назначьте лечение с учетом возраста, ведущего клинического синдрома (препараты, дозы, способ введения, кратность, продолжительность)
Госпитализация Охранительный режим с уменьшением отрицательных нагрузок, прогулки на свежем воздухе. Диета в соответствии с возрастом, дробное кормление. Этиотропная терапия — антибиотик из группы макролидов, учитывая чувствительность возбудителя; предпочтение отдаѐтся пероральным средствам.
Кларитромицин, джозамицин 5-7 дней
Пенициллины-амоксициллин 5-7 дней
• Седативные препараты
-настойка валерианы
-настойка пустырника
-настойка пиона
• Препараты подавляющие кашель
— бутамирата цитрат (синекод, коделак нео, панатус)
— глауцин
— либексин
• Препараты, разжижающие мокроту:
— ацетилцистеин (АЦЦ)
— карбоцистеин
— амброксол
• Купирование бронхоспазма:
— сальбутамол
— ипратропия бромид+фенотерол (беродуал)
Соседние файлы в папке Беслан
- #
- #
- #
- #
- #
- #
Источник