Ребенок после менингита не развивается
Содержание статьи
Менингит у детей — паника у родителей: вылечить можно и то, и другое!
В случае с ребятишками опасно не столько само воспаление оболочек мозга (чем, собственно, и является менингит), а те катастрофические осложнения и последствия, которые оно может спровоцировать в отсутствии должного лечения.
Менингит у ребенка — это приговор!
Даже в наше время большинство родителей убеждены, что менингит у детей — это фактически приговор: если ребенок и выживет, то останется инвалидом на всю жизнь.
Откуда берет начало такой «первобытный» страх? По всей видимости — из глубины времен, из исторического контекста. Ведь успешно лечить менингит у детей «научились» относительно недавно — около 60-70 лет назад. В основном — благодаря «открытию» антибиотиков в медицинской практике. А до этого времени фактически 100% детей и взрослых, заболевших менингитом, действительно либо погибали, либо оставались жить с тяжелейшими увечьями…
Даже в наши дни менингит, особенно у детей, считается одной из наиболее опасных болезней. Для сравнения: за последние 75 лет смертность от большинства детских болезней сократилась в среднем в 25 раз, тогда как случаев летального исхода при менингите среди детей стало меньше всего лишь в 2 раза.
Отчасти высокая смертность от менингита объясняется тем, что его возбудителем является не какой-то конкретный микроб, грибок или вирус, а целая «компания». По большому счету и сама симптоматическая диагностика менингита не указывает на конкретного возбудителя.
Менингит означает лишь процесс — воспаление в оболочках головного мозга. Но конкретными виновниками этого воспаления могут быть любые враждебные микроорганизмы — и бактерии, и вирусы, и грибки.
В связи с этим логично напрашивается вывод — менингиты (как у детей, так и у взрослых) бывают разными: и по природе своей, и по тяжести протекания болезни, и по методам лечения, и по степени осложнений. И, к счастью, в наши дни уже нет повода паниковать и терять голову от ужаса при одном только упоминании о менингите у ребенка — при ранней диагностике и своевременном лечении они успешно лечатся, не оставляя негативных последствий.
Как возникает менингит у ребенка
Для того, чтобы произошло воспаление оболочек головного мозга (это и есть менингит), необходимо, чтобы возбудитель — будь то бактерия, вирус или грибок — попал внутрь черепной коробки, в полость черепа. Нередко менингиты возникают как осложнения при таких заболеваниях, как гайморит или сильный гнойный отит.
Так же имеют место быть случаи, когда менингит у детей развивается на фоне черепно-мозговой травмы — что вполне логично: нарушается целостность черепа, в полость попадают микроорганизмы и развивается воспалительный процесс.
И все-таки наиболее частый сценарий возникновения менингита — попадание возбудителей в полость черепа с током крови. А в кровь бактерии, вирусы или грибки, в свою очередь, могут попасть при десятках различных заболеваний, если иммунная система малыша не «выстроила» должный барьер. И наконец, в сам организм ребенка (вместе с болезнью) возбудитель инфекционного менингита (будь то вирус, бактерия или грибок) попадает в 95% случаев воздушно-капельным путем от другого носителя или заболевшего.
То есть типичная схема возникновения менингита может быть следующей: малыш заболел ветрянкой, или герпесом, или скажем, ангиной или гриппом («подойдет» практически любая инфекция) — вирус, бактерии или грибок попали в организм малыша. И если иммунитет ребенка не достаточно крепок — большое количество «вредителей» оказываются в крови малыша. Затем с током крови они разносятся по организму, в теории имея возможность вызвать воспаление где угодно. Также они попадают и в полость черепа. И если активность вирусов, бактерий или грибков локализуется в оболочках мозга — возникает менингит (вирусный, бактериальный или грибковый).
Именно поэтому ребятишки с ослабленным иммунитетом всегда считаются медиками особой группой риска по части заболевания менингитом. Однако фактор плохого иммунитета никак не объясняет тот факт, что мальчики болеют менингитом в среднем в 3,5 раза чаще, чем девочки.
Менингит во всем своем разнообразии
Мы уже упоминали, что наиболее часто менингиты у детей имеют инфекционную природу, бывают разные и отличаются в зависимости от возбудителя. Например, вирусные менингиты нередко возникают на фоне таких вирусных инфекций как: ветрянка, краснуха, корь, герпетическая инфекция, грипп и т.п.
У ребятишек с иммунодефицитом (например, у больных СПИДом) наиболее часто возникают именно грибковые менингиты.
А настоящие «чемпионы» среди всех прочих менингитов у детей — бактериальные. Они могут возникнуть на фоне любого гнойного воспаления, протекающего в организме — например, при ангине, пневмонии, абсцессе на месте ожога и т.п. Но наиболее частый возбудитель бактериальных менингитов — особый микроб менингококк. Даже свое название этот микроб получил именно благодаря свей наитеснейшей связи с менингитами.
Как правило, менингококк попадает в организм ребенка через носоглотку (воздушно-капельным путем) и далее разносится с током крови — в мозговые оболочки, суставы, легкие, внутренние органы и проч. Везде, где появляется менингококк, он способен вызвать воспалительный процесс (менингококковую инфекцию). Если это произошло в оболочках головного мозга — значит, ребенка придется лечить от менингококкового менингита.
Кстати, до появления антибиотиков каждый менингококковый менингит заканчивался гибелью ребенка и взрослого. В наши дни процент смертности от менингококковой инфекции (и в том числе от менингококкового менингита) тоже велик — от 5 до 15% от числа заболевших.
Кроме менингококка возбудителем бактериального менингита у детей могут быть: пневмококки, стафилококки, гемофильная палочка, туберкулезная палочка Коха и прочие бактерии.
При любом подозрении на менингит родители обязаны обратиться за врачебной помощью, желательно — сразу же в инфекционную клинику. Меж тем родителям полезно будет знать, что, например, большинство вирусных менингитов — отнюдь не страшные. Они проходят сами по себе спустя 5-7 дней после начала воспаления, как только иммунная система выработает достаточное количество противовирусного интерферона.
А вот бактериальные менингиты (и их, увы, большинство) — куда более опасные! Эта группа менингитов в детей успешно лечится, как правило, только в том случае, если антибактериальное лечение было начато в первые же сутки после заражения.
Именно поэтому так важно незамедлительно обращаться к медикам при подозрении на менингит у ребенка — ведь у вас и у врачей есть только сутки на то, чтобы определить, каким именно видом менингита заболел малыш. И только в этом случае шансы на успешное выздоровление велики. Но чем дольше вы откладываете визит к инфекционисту при подозрении на бактериальный менингит, тем трагичнее могут оказаться последствия.
Стопроцентно точным методом подтверждения диагноза «менингит» у ребенка (и выявления возбудителя) является спинномозговая пункция.
Симптомы менингита у детей
Независимо от того, какой породы является возбудитель воспаления в мозговых оболочках, есть целый ряд симптомов менингита у детей, который является универсальным для всех разновидностей болезни. К таким симптомам относятся:
- сильная головная боль (которая возникает из-за резкого повышения внутричерепного давления);
- тошнота и рвота;
- резкое повышение температуры тела;
- светобоязнь;
- вялость и сонливость;
- бледный вид кожи;
- возможны потеря сознания и судороги;
- ригидность затылочных мышц (малыш почти все время находится с запрокинутой назад головой; дело в том, что при менингите ребенок не способен наклонить голову вперед — так, чтобы коснуться подбородком груди, из-за сильного напряжения в затылочных мышцах);
- яркий симптом у детей первого года жизни — набухание и пульсация родничка в сочетании с постоянным монотонным плачем;
Повторимся: любое малейшее подозрение на менингит у ребенка требует немедленной госпитализации и врачебного исследования! Несмотря на то, что сам по себе менингит у детей случается в реальности редко, ни в коем случае нельзя делать на это ставку: лучше сто раз перестраховаться, приехать к врачу и в итоге опровергнуть подозрения, чем один раз «прошляпить» реальный менингит. Потому что в случае игнорирования эта болезнь почти всегда оборачивается катастрофическими последствиями для здоровья и жизни ребенка.
Существует еще один яркий симптом заражения менингитом, который вкупе с остальными признаками иллюстрирует именно менингококковый менингит:
- специфическая сыпь на теле ребенка (эта сыпь похожа на синяки-кровоизлияния красного или фиолетового цветов, которые не исчезают при надавливании на них).
Если вы заметите такой признак у своего ребенка — то нестись в инфекционную больницу нужно втрое быстрее, чем при всех остальных менингиальных симптомах! Подобные кровоизлияния говорят о том, что менингококк спровоцировал воспаление и в крови (то есть началось заражение крови — менингококковый сепсис, одна из самых опасных инфекционных детских болезней). Если в ближайшие часы не оказать ребенку первую помощь, у него произойдет кровоизлияние в надпочечники, резко упадет артериальное давление и он, вероятнее всего, погибнет.
Осложнения после менингита у детей
В случае с ребятишками осложнения и последствия после перенесенного менингита (и особенно — менингококкового менингита) могут быть более чем катастрофичны. Среди наиболее негативных:
- сильные и регулярные головные боли;
- ярко выраженные отставания в физическом и эмоциональном развитии;
- сильные нарушения психического развития;
- эпилепсия;
- потеря зрения и слуха;
- судороги (самопроизвольные мышечные сокращения);
- почечная недостаточность;
- отек головного мозга;
Однако все перечисленные печальные последствия перенесенного менингита относятся в подавляющем большинстве случаев именно к запущенным бактериальным формам болезни, на которые вовремя не отреагировали ни родители, ни врачи.
Возникновение осложнений после менингита у детей связано напрямую с двумя факторами — какой именно микроб вызвал заболевание и как быстро было начато адекватное лечение. То есть в этом случае именно ваша родительская наблюдательность, быстрая реакция и настойчивое стремление «показать» ребенка специалистам при первых же подозрениях на менингит, как правило, и являются залогом успешного выздоровления без последствий.
Лечение менингита всецело зависит от того, какой именно «паразит» вызвал воспаление и насколько быстро стартовала терапия. И родителям с прикладной точки зрения эти знания совершенно ни к чему — если диагноз «менингит» подтверждается, лечить ребенка будут профессионалы-инфекционисты в стационаре. А вот симптомы менингита мамам и папам следует знать «на зубок», как, собственно, и меры профилактики.
Профилактика менингита у детей
Наивно было бы предполагать, что существуют некие «волшебные» меры, которые обезопасили бы наш организм и организмы наших детей от «встречи» с всевозможными вредными бактериями, вирусами и грибками. Конечно же, таких мер не существует.
В то же время, например, адекватная и своевременная вакцинация является в определенной степени и профилактикой от менингита. Ведь менингит бывает разный — в зависимости от возбудителя. И если мы ставим малышу соответствующую вакцину против этого возбудителя — стало быть, в том числе защищаем и от одного из видов менингита.
Вот вам яркий пример: туберкулезный менингит — одна из страшнейших и опаснейших форм воспаления оболочек мозга у детей, возбудителем которого является туберкулезная палочка (или иначе — палочка Коха). Чтобы вылечить ребенка от туберкулезного менингита, ему, как правило, назначают курс от 30 до 45 инъекций стрептомицина в спинномозговой канал. Не каждый взрослый выдержит столько боли и страха, сколько выпадает на долю такому малышу… Однако, когда мы в младенчестве делаем ребенку прививку БЦЖ — она надежно защищает его в будущем не только от самого туберкулеза, но и в том числе — от туберкулезного менингита.
С другой стороны — заболевание менингитом напрямую зависит от состояния иммунной системы ребенка. Чем она крепче — тем меньше у него шансов заболеть менингитом. А это значит — что единственная разумная и эффективная профилактика менингита у детей, помимо вакцинации — постоянная забота о крепком детском иммунитете.
Источник
сложнения острого бактериального менингита у новорожденного и детей
Осложнения острого бактериального менингита у новорожденного и детейа) Васкулит представляет собой компонент патологического комплекса гнойного менингита. Он может привести к тромбозу вен или мелких и изредка крупных артерий с вторичными некрозами (Taft et al., 1986). Локализация ишемических очагов непостоянная, от четко отграниченных участков до диффузных некротических поражений, способных вызывать мультикистозную энцефаломаляцию. Ишемические повреждения встречаются и без тромбозов сосудов. Воспаление сосудистых стенок капилляров ЦНС может позволить микроорганизмам проникнуть в паренхиму мозга с появлением небольших очагов септических некрозов. Вероятно, такие некрозы дают начало абсцессам мозга, которые в редких случаях осложняют бактериальный менингит. Васкулит шунтирующих вен также играет важную роль в генезе субдуральных кровоизлияний. Очаговая мозговая симптоматика, такая как гемиплегия или моноплегия, также являются следствием васкулита. Инфаркт в спинном мозге является необычным осложнением, связанным с вовлечением сосудов. Это было отмечено только в одном случае (Boothman et al., 1988). В случае появления двустороннего сенсорного или моторного дефицита в ходе течения бактериального менингита следует предположить инфаркт спинного мозга (Glista et al., 1980). Другие необычные неврологические симптомы включают в себя двигательные расстройства (Burstein и Breningstall, 1986), дисфункцию гипоталамуса и центральный несахарный диабет (Greger et al., 1986). Нейровизуализация позволяет тонкую оценку типа и локализации соответствующих поражений. Они обычно представлены участками пониженной плотности с периартериальной или более широкой локализацией. Некоторые поражения могут содержать геморрагический компонент. Очаговая мозговая симптоматика, такая как паралич III, VI или реже VII черепных нервов, встречается при пересечении воспаленных лептоменингеальных пространств. Такие параличи обычно возникают как следствие перенесенного менингита. Ранее сообщалось об опсоклонусе (Rivner et al., 1982). Припадки, которые встречаются у 30-40% детей, страдающих острым бактериальным менингитом, могут быть вторичными в связи с лихорадкой или возбуждением мозга при их генерализации и развитии на ранних стадиях заболевания. Парциальные припадки из-за локализованного поражения полушарий, как правило, развиваются в результате васкулита. В некоторых случаях развивается эпилептический статус, требующий незамедлительного лечения для предотвращения стойких повреждений.
небольшая левосторонняя субдуральная эмпиема и тромбоз заднего саггитального синуса. б) Субдуральные кровоизлияния все больше признаются в качестве осложнений острого бактериального менингита и встречаются у 20-50% больных детей, но обычно в виде ограниченного слоя и объема клинически они малозначимы (Syrogiannopoulos et al., 1986, Cabral et al., 1987). Большинство кровоизлияний локализуются с обеих сторон над лобно-теменными областями. Субдуральная жидкость редко содержит кровь, но имеет непропорционально высокое соотношение альбумина с глобулином (Rabe et al., 1968). Постоянная или рецидивирующая лихорадка, очаговая неврологическая симптоматика и устойчиво положительные культуры СМЖ, вероятно, более тесно связаны с повреждениями коры, чем с наличием кровоизлияний (Syrogiannopoulos et al., 1986; Snedeker et al., 1990). Массивные кровоизлияния, сопровождающиеся увеличением окружности головы или повышением ВЧД, встречаются редко, но требуют выполнения дренирования. Большинство субдуральных скоплений разрешается самостоятельно. Snedeker et al. (1990) обнаружили, что пациенты с кровоизлияниями более склонны к неврологическим расстройствам и судорогам на протяжении острого периода заболевания, но потеря слуха, приступы и задержка развития не встречались с большей частотой при последующем наблюдении. Субдуральная эмпиема является редкой (Jacobson и Farmer, 1981). Эмпиема часто характеризуется сохранением лихорадки и симптомов инфекции и признаков, связанных с очаговой симптоматикой, такой как судороги и гемиплегии. Диагноз устанавливается на основании методов нейровизуализации, которые показывают скопления вне ткани мозга с периферическим усилением сигнала. Диффузионно-взвешенные изображения (ДВИ) оказались эффективными для дифференциальной диагностики кровоизлияний и эмпиемы (Hunter и Morriss, 2003). в) Повышенное внутричерепное давление (ВЧД) тяжелой степени является серьезным осложнением бактериального менингита и может возникнуть в результате разных механизмов: гидроцефалия из-за измененной абсорбции СМЖ или нарушенного тока, или в связи с отеком ткани мозга. Острая гидроцефалия вызвана повышенной резистентностью к циркуляции и резорбции ликвора из-за наличия тонкого лептоменингеального экссудата в базальных цистернах или по конвекситальной поверхности мозга вблизи пахионовых грануляций, или вследствие вентрикулита с обструкцией водопровода. Это обычно преходящее явление, но может привести к возникновению поздней гидроцефалии, если разовьется обширный менингеальный фиброз. Отек мозга., очевидно, происходит в результате нескольких механизмов. Они включают в себя цитотоксический отек, ускоренный гибелью клеток из-за инфекции, вазогенный отек из-за увеличенной капиллярной проницаемости, связанной с воспалительным ответом на инфекционный процесс, и интерстициальный отек при нарушении обычной резорбции СМЖ. SIADH может встречаться с острым бактериальным менингитом (Kaplan и Feigin, 1978) и приводить к гипонатриемии и гипотонии внеклеточной жидкости, усугубляя отек мозга. Клинические проявления высокого ВЧД не всегда могут быть очевидны. Они включают снижение уровня сознания, головную боль и рвоту, напряжение родничка и расхождение швов, патологический зрачковый ответ и гипертензию с брадикардией (рефлекс Кушинга). Отек сосочка зрительного нерва встречается редко, особенно на ранних стадиях. Компьютерная томография может выявить исчезновение дифференцировки на серое и белое вещество, сдавление желудочков и борозд и уменьшенные базальные цистерны. МРТ может показать набухание извилин, а ДВИ поможет при различении цитотоксического отека (ограниченное распространение) от вазогенного отека. Мониторинг ВЧД может быть неотъемлемой частью лечения в случаях выраженной или устойчивой внутричерепной гипертензии (Goitein et al., 1983; Minns et al., 1989). Лечение заключается в фиксации головного конца кровати с подъемом, примерно на 30° и назначении маннитола или других гиперосмолярных веществ (для уменьшения цитотоксического отека). Более активные меры описаны в отдельной статье на сайте. Внутричерепная гипертензия связана с уменьшением мозговой перфузии и сниженной скоростью кровотока в мозге (McMenamin и Volpe, 1984), так что необходимо избегать даже незначительных эпизодов системной гипотонии, способных приводить к серьезным последствиям (Kaplan и Fishman, 1988). в) Вентрикулиты почти постоянно встречаются у новорожденных детей с менингитом, но сравнительно редки у детей старшего возраста. Когда вентрикулит сопровождается стенозом сильвиева водопровода, инфекция становится ограниченной (пиоцефалия) и может проявляться как абсцесс мозга. В большинстве случаев диагноз вентрикулита ставится по устойчиво положительным культурам ликвора с наличием или без клинических проявлений. Сканирование мозга может позволить определить вентрикулит с аномальным расширением желудочков мозга и отеком прилежащих перивентрикулярных областей белого вещества. В полостях желудочков может появляться взвесь (Fukui et al., 2001). Вентрикулит может отреагировать на высокие дозы парентеральных антибиотиков, но может потребоваться местное лечение и дренирование. При отсроченном лечении у выживших развивается склонность к гидроцефалии. Устойчивая лихорадка и другие септические осложнения являются результатом одновременной бактериемии. Они включают септический артрит, перикардит, пневмонию, эндофтальмит и гипопион (Kaplan и Fishman, 1988). Артрит, появляющийся через 5-7 дней антибиотикотерапии, вероятно, опосредован иммунными механизмами и часто реагирует на противовоспалительные средства (Rush et al., 1986). В тяжелых случаях могут наблюдаться гастроинтестинальное кровотечение, анемия и диссеминированное внутрисосудистое свертывание, особенно, но не исключительно при менингококковом менингите. В 13% случаев лихорадка продолжается 10 дней и более, особенно при пневмококковом менингите, и вторично рецидивирует у 16% пациентов (Lin et ah, 1984). Лихорадка может быть связана с сохранением очагов воспаления, поверхностным тромбофлебитом из-за внутривенных инфузий, нозокомиальных инфекций или септических или асептических абсцессов. Чаще всего причина не выявляется. В таких случаях показана люмбальная пункция. Если ребенок на вид здоров и показатели СМЖ приближаются к нормальным, антимикробная терапия может быть прекращена в обычные сроки.
преимущественно в субдуральном пространстве, у ребенка с пневмококковым менингитом. вентрикулит и вторичная гидроцефалия как осложнение двустороннего менингоэнцефалита. г) Неврологические осложнения. Неврологические осложнения затрагивают почти половину пациентов, перенесших менингит, и даже у лиц с нормальными познавательными способностями в сравнении с бывшим ранее качество жизни значительно снижается. Наиболее распространенными проблемами, наблюдающимися после менингита, являются трудности с обучением и нейромоторные расстройства, потеря слуха, эпилепсия, речевые и языковые проблемы, рубцы (особенно после менингококковой инфекции), нарушения зрения и заболевания глаз, и нарушения поведения. Результаты исследований сильно варьируют, также зависящие от этиологии микроорганизмов. Тяжелый дефицит обучения и нейромоторный дефицит обнаружены у 5-10% детей (Grimwood et ah, 1995, 2000; Bedford et ah, 2001), перенесших бактериальный менингит, немного хуже последствия среди новорожденных (11%) (Stevens et ah, 2003) и в развивающихся странах. Подавляющее большинство этих детей обучаются по специальным программам или посещают специальные школы. Эти дети с более высокой частотой осложнений имеют худший исход. Существуют некоторые расхождения между результатами различных исследований. Feldman и Michaels (1988) сообщили, что успехи в школьном обучении 10-12-летних детей после гемофильного менингита (Н. influenzae) не имели значимых отличий от их сибсов, не отмечено неспособности к обучению, дефицита внимания или поведенческих отклонений. Pomeroy et ah (1990) и Taylor et ah (1990) также обнаружили более низкий уровень стойких осложнений (всего примерно 14%) и лишь 1% и 4% пациентов соответственно стали тяжелыми инвалидами. Baraffet ah, (1993) проанализировали исходы у 4920 детей, перенесших менингит, в 45 опубликованных работах после 1955 г. Из этих детей 1602 ребенка были включены в 19 проспективных исследований, проведенных в развитых странах, у 4,2% были выявлены расстройства обучения или умственная отсталость; у 3,5% наблюдались мышечные спазмы или парезы; у 4,2% судороги; у 16,4% отмечался минимум один основной неблагоприятный исход, включая интеллектуальные осложнения, неврологический дефицит, судороги или глухоту. Различные возбудители были связаны с разными исходами; худшие исходы наблюдались у перенесших пневмококковый менингит, 15,3% развившихся осложнений по сравнению с 7,5% у детей с менингитами, вызванными N. meningitidis и 3,8% с H. influenzae. Grimwood et ah (1995) исследовали 158 детей, выживших после менингита в период между 1983 и 1986 годами (74% с H. influenzae тип В): в 8,5% случаев дефицит был значительным (IQ<70, судороги, гидроцефалия, спазмы, слепота или глубокая глухота), тогда как в 18,5% были незначительные изменения (трудности в школе, проблемы в поведении или снижение слуха) в сравнении с 10,8% в контрольной группе. Правда, течение заболевания в необычно высоком проценте случаев было осложнено (кома у 18,2%, судороги в 32% случаев, парез или гипотония отмечена у 10,7%). Нейросенсорная тугоухость среднетяжелой и тяжелой степени встречается у 10% детей с менингитом (Pomeroy et ah, 1990; Taylor et ah, 1990; BarafF et ah, 1993) и является двусторонней в 4-5% случаев. Потеря слуха, как полагают, развивается в результате лабиринтита, предположительно, в связи с распространением воспаления из субарахноидального пространства через водопровод улитки (Kaplan et ah, 1981;Eaveyetah, 1985).Риск развития глухоты повышается, если концентрация глюкозы в ликворе при госпитализации менее 1,1 ммоль/л (Dodge et ah, 1984), при судорогах наблюдавшихся до поступления и если стерилизация СМЖ запаздывает. Лечение цефуроксимом связано с задержкой стерилизации ликвора по сравнению с цефтриаксоном, и это могло повлиять на ранние испытания дексаметазона (Schaad et ah, 1990; van de Beek et ah, 2007). Глухота, видимо, появляется рано при менингите. Это трудно обнаружить клинически, поэтому систематическая оценка слуха должна проводиться до выписки из стационара по вызванной при аудиометрии реакции (Vienny et ah, 1984; Cohen et ah, 1988). Повторное обследование рекомендовано после выписки, если отклонения выявлялись при первоначальной оценке. Ранние вызванные реакции могут быть с временными изменениями примерно в 20% случаев, с восстановлением за 1-2 месяца (Vienny et al., 1984). Тугоухость не связана с возрастом пациентов и продолжительностью заболевания до госпитализации, таким образом, маловероятно ее предотвращение при постановке раннего диагноза. Использование дексаметазона в лечении уменьшает частоту нарушения слуха. Глухота чаще отмечается у детей с атаксией, но встречается и при ее отсутствии у большинства пациентов. Атаксия, по всей вероятности, имеет вестибулярное происхождение, хотя в некоторых случаях возможны дисфункции мозжечка (Kaplan et al., 1981). Практически все пациенты в состоянии компенсировать дефицит баланса за несколько недель и месяцев. Стойкая эпилепсия встречается у 2-5% пациентов (Pomeroy et al., 1990; Taylor et al., 1990; Baraff et al., 1993). Она может быть изолированной, но часто связана с трудностями в обучении и другими неврологическими осложнениями разной степени тяжести. Такие осложнения являются следствием паренхиматозных изменений в результате прямого или токсического воздействия патогенных микроорганизмов, васкулитов, и возможно, гипоксии и повышенного ВЧД. Хроническая гидроцефалия — нетипичное последствие острого детского бактериального менингита. Она вызывается менингеальным фиброзом базальных цистерн или конвекситальной поверхности мозга, или стенозом сильвиева водопровода в результате гранулематозного эпендиматита. Хроническая гидроцефалия может быть следствием ранней обструктивной гидроцефалии. Чаще всего она развивается незаметно, оставаясь нераспознанной в течение недель и месяцев. Поэтому после перенесенного менингита у новорожденных показано систематическое ультразвуковое обследование ЦНС, так как расширение желудочков может развиться задолго до увеличения окружности головы. Ведение на ранних стадиях осуществляется путем внешнего дренажа с последующим шунтированием. Другие неврологические осложнения включают гемиплегию, тетраплегию и слабость в конечностях, которые встречаются у 1 -4% пациентов. Слепота вследствие гнойного менингита развивается редко. Это может быть связано с внутриглазной патологией, с невритом глазного нерва или иметь кортикальное происхождение. — Также рекомендуем «Особенности менингита Neisseria meningitidis (менингококковый менингит) у новорожденного и детей» Редактор: Искандер Милевски. Дата публикации: 20.12.2018 |
Источник
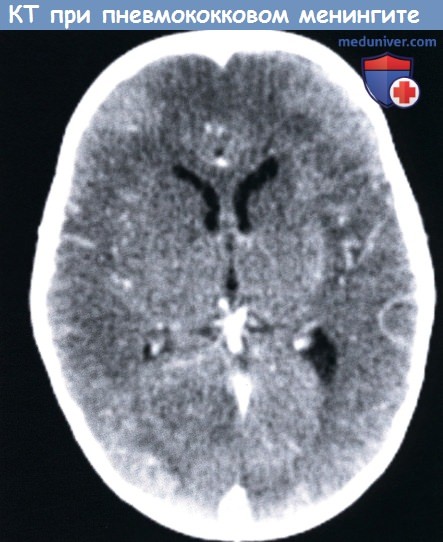 КТ с контрастным усилением у десятимесячного мальчика с пневмококковым менингитом: мозговой инфаркт вызванный васкулопатией,
КТ с контрастным усилением у десятимесячного мальчика с пневмококковым менингитом: мозговой инфаркт вызванный васкулопатией,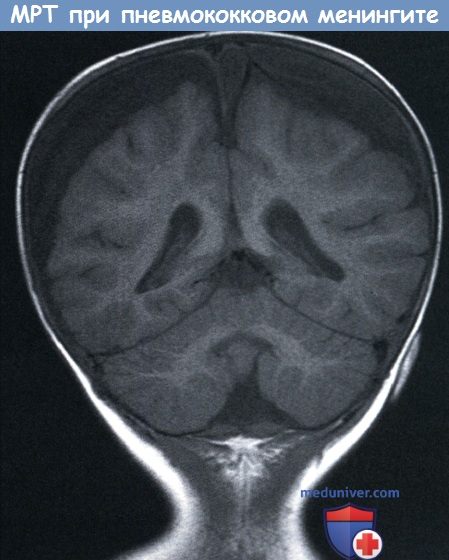 МРТ в Т1 -режиме: билатеральные значительные экстрааксиальные скопления,
МРТ в Т1 -режиме: билатеральные значительные экстрааксиальные скопления,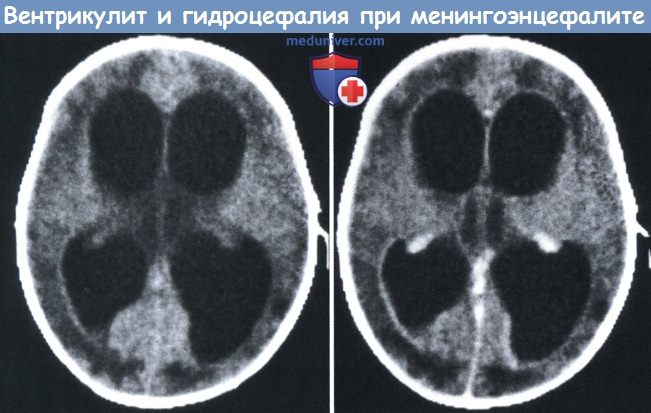 MPT до контрастирования (слева) и после контрастирования (справа):
MPT до контрастирования (слева) и после контрастирования (справа):