Пути передачи гнойного менингита
Содержание статьи
ÐнойнÑй менингиÑ
Гнойный менингит — воспалительный процесс мягкой оболочки головного мозга по причине проникновения в нее различных микроорганизмов (стрептококков, пневмококков или менингококков). Гнойный менингит проявляется следующей симптоматикой:
- высокая температура;
- сильная головная боль;
- рвота;
- тошнота;
- сбои в функционировании черепно-мозговых нервов;
- проявление менингеальных симптомов;
- расстройство сознания;
- гиперестезия;
- неконтролируемое психомоторное возбуждение.
Содержание статьи:
- Причины возникновения гнойного менингита
- Классификация гнойного менингита
- Симптомы гнойного менингита
- Диагностика гнойного менингита
- Осложнения гнойного менингита
- Лечение гнойного менингита
- Прогноз гнойного менингита
- Профилактика гнойного менингита
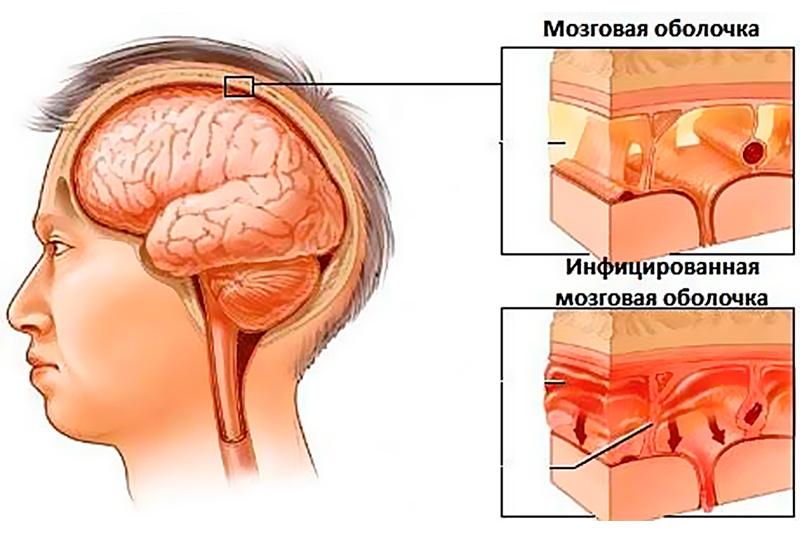
Диагностика гнойного менингита проходит на основании собранной клинической картины и результатов анализа цереброспинальной жидкости. Основным лечением гнойного менингита будет антибиотикотерапия, а также применение глюкокортикостероидов, противосудорожных средств, транквилизаторов и противоотечных препаратов. Также может быть проведена симптоматическая терапия.
Гнойный менингит — заболевание, отличающееся своей бактериальной этиологией. Данное заболевание встречается редко: не чаще 3 случаев на 100 тыс. человек. Риск заболеть гнойным менингитом высок среди всех категорий населения и возрастных групп, однако чаще всего им болеют дети в возрасте до пяти лет. Чаще всего им заражаются дети с ослабленным иммунитетом. Пик приходится на зиму-весну.
Интересен тот факт, что в первой половине 90-х годов 20 века гнойным менингитом стало заражаться все меньше людей. К тому же существенно сократилось число летальных исходов и случаев, которые сопровождались тяжелыми последствиями после перенесенного гнойного менингита.
Причины возникновения гнойного менингита
Главным возбудителем, приводящим к заражению гнойным менингитом считается менингококковая инфекция. Однако в последние годы учеными доказано, что не только она приводит к заболеванию, но еще и гемофильная палочка, и пневмококки. В половине всех случаев возбудителем гнойного менингита будет гемофильная палочка, тогда как на долю менингококка приходится не более 20%, а на пневмококки — всего лишь 12-13%.
Гнойный менингит встречается и у новорожденных. Причиной чемубудет стрептококковая инфекция или сальмонеллез. Кроме того, инфицированная кишечная палочка также может быть главным возбудителем.
Относительно путей проникновения возбудителя в организм человека гнойный менингит классифицируют на:
- первичный: развитию способствует гематогенное распространение палочки-возбудителя из носовой полости, куда он попадает при дыхании человека; заразиться легко, контактируя с больными (воздушно-капельный путь или контактный); прямое инфицирование мозговой оболочки происходит в случае черепно-мозговой травмы открытого типа, переломе черепа или при любом другом открытом повреждении придаточных пазух носа (или сосцевидного отростка); несоблюдение правил гигиены при нейрохирургических операциях — еще одна возможная причина заражения;
- вторичный: возникает на основе уже существующего первичного очага, из которого инфекция распространяется в область головного мозга; характер распространения инфекции может быть как контактным (при абсцессе головного мозга или при остеомиелите черепных костей), так и гематогенным, характерно распространение из любого очага инфекции, но чаще всего при синусите или среднем отите.
Если возбудитель гнойного менингита попадает в организм через гематоэнцефалический барьер, то происходит ослабление иммунитета. Последнее может быть вызвано также ОРВИ или частыми стрессовыми ситуациями, а также физическим переутомлением, сменой климатических поясов.
Классификация гнойного менингита
Относительно тяжести симптоматических проявлений выделяют следующие формы гнойного менингита:
- легкая;
- среднетяжелая;
- тяжелая (присущи людям с сильно сниженным иммунитетом или тем, у кого ранее была удалена селезенка).
Относительно особенностей протекания заболевания, говорят о гнойном менингите:
- молниеносном (характеризуется очень быстрым развертыванием симптоматики в виде увеличения отека головного мозга, что способствует спутанности сознания и началу витальных функций);
- абортивном (имеет стертую симптоматику, где первое место отводится интоксикации);
- остром (встречается чаще других; ему присущи традиционные общемозговые и оболочечные симптомы);
- рецидивирующем (характерен в случае запущенной формы, при несвоевременном лечении или в случае, когда в организме наблюдается хронический тип очага гнойной инфекции).
Симптомы гнойного менингита
- Начало гнойного менингита обычно острое и характеризуется резким повышением температуры тела до 39-40°С. Вместе с температурой появляется характерный озноб, сильная головная боль нарастающего характера, тошнота и рвота. Состоянию пациента может быть присуще возбуждение психомоторного типа, спутанность сознания, проявления бреда.
- Около 40-45% пациентов характерен судорожный синдром. Так называемые, оболочечные симптомы: ригидность затылочных мышц, симптом Кернига, симптом Гийена, обычно выражаются в первые часы заболевания, усиливаясь всё сильнее на 3-4 день.
- Дополнительными симптомами гнойного менингита будут гиперестезия, снижение брюшных рефлексов, что наблюдается на фоне уже повышенной активности глубоких рефлексов. Не исключено возникновение диффузной сыпи, имеющей геморрагический характер.
- Под очаговой симптоматикой, которая сопровождает гнойный менингит, понимают, в первую очередь, нарушение функционирования черепно-мозговых нервов. Чаще всего поражены глазодвигательные нервы, что приводит к двоению в глазах, дальнейшему развитию косоглазия, может опускаться верхнее веко или появляться анизокория (заметная разница в размере зрачков). Значительно реже отмечается неврит лицевого нерва, может наблюдаться поражение тройничного нерва или расстройство функции зрительных нервов, что выражается в частичном выпадении поля зрения и снижении его остроты. Происходит также нарушение функционирования преддверно-улиткового нерва, что в медицине получило название прогрессирующей тугоухости.
- Тяжелая очаговая симптоматика свидетельствует о продолжающемся распространении воспалительных процессов, происходящих в головном мозге, а также о развитии сосудистых отклонений, сходных с проявлениями ишемического инсульта, что объясняется присутствующим васкулитом, тромбозом сосудов головного мозга или рефлекторным спазмом.
- Если воспалительный процесс всецело распространяется на вещество головного мозга, то речь уже идет о менингоэнцефалите. В этом случае гнойный менингит разворачивается с присоединением присущей энцефалиту особой очаговой симптоматики (парезы или параличи, нарушение чувствительности, невнятность речи, возникновение патологических рефлексов, мышечная возбудимость).
- Не исключены и такие симптомы как: галлюцинации, вестибулярная атаксия, гиперкинезы, нарушение сна, расстройство памяти и поведения.
- Если гнойный процесс будет распространяться в дальнейшем на желудочки головного мозга, то может проявиться спастический приступ, разворачивающийся по типу горметонии со сгибательными контрактурами рук или разгибательными ног.
Диагностика гнойного менингита
Обычно диагноз гнойного менингита ставится на основе развернутой симптоматики в виде менингеальных и неврологических проявлений,поражения черепно-мозговых нервов.
Люмбальная пункция
Сложнее диагностировать гнойный менингит в случае абортивного течения или при его вторичном возникновении на фоне уже имеющихся симптомов септического очага. Для постановки окончательного диагноза проводят люмбальную пункцию, которая определяет повышено ли давление ликвора, а также изменен ли его окрас, произошло ли помутнение.
Микроскопия мазка
При дальнейшем исследовании цереброспинальной жидкости можно выявить повышенное содержание белковых веществ и клеточных элементов. Обычно возбудителя определяют посредством микроскопии мазка, взятого из цереброспинальной жидкости, а также при ее распространении на питательную среду.
Дополнительные диагностические мероприятия
В ходе диагностики проводят также анализ крови и анализ отделяемых элементов кожной сыпи. Если у специалиста возникает предположение о присутствии гнойного менингита вторичного характера, то назначается дополнительное обследование, цель которого — выявить первичный инфекционный очаг. Для этого пациента отправляют на консультацию к пульмонологу, отоларингологу или терапевту. Эффективными диагностическими мерами здесь будут отоскопия, рентген околоносовых пазух, рентген легких.
Дифференциальная диагностика проводится с вирусным менингитом, кровоизлиянием субарахноидального типа, менингизмом, который наблюдается также при сыпном тифе, лептоспирозе и тяжелых случаях гриппа.
Осложнения гнойного менингита
Самым серьезным осложнением гнойного менингита является отек головного мозга, который сдавливает мозговой ствол, нарушая функционирование жизненно важных центров, расположенных в нем. Острая отечность возникает на 3-й день от начала заболевания. В случае молниеносного течения острая форма проявляется уже в первые часы.
По своей клинике осложнения гнойного менингита чаще всего выражаются в двигательных беспокойствах, спутанности сознания,нарушении нормального дыхания и функционирования со стороны сердечно-сосудистой системы (в виде тахикардии, брадикардии, артериальной гипотонии или артериальной гипертензии).
Другими осложнениями гнойного менингита могут быть:
- септический шок;
- субдуральная эмпиема;
- надпочечная недостаточность;
- гнойный артрит;
- пневмония;
- пиелонефрит;
- инфекционный эндокардит;
- цистит;
- септический панофтальмит.
Лечение гнойного менингита
При гнойном менингите лечение пациентов проходит только в стационаре. Больным незамедлительно должна быть проведена люмбальная пункция с дальнейшим бактериоскопическим исследованием ликвора. После того, как будет установлена этиология менингита, больному прописывают курс приема антибиотиков. Последнее часто предполагает применение ампициллина с препаратами из ряда цефалоспориновых, включая цефотаксим, цефтриаксон и цефтазидим. Если возбудитель гнойного менингита не установлен, начальная терапия состоит из введения внутримышечно аминогликозидов или их сочетания с ампициллином. При тяжелых формах гнойного менингита может быть назначено внутривенное введение антибиотиков.
Для уменьшения отечности мозга может быть назначена дегидратационная терапия с применением маннитола и фуросемида. Если говорить о патогенетическом типе лечения, то оно подразумевает применение дексаметазона или преднизолона, словом, глюкокортикостероидов. Назначенные дозы будут зависеть от степени тяжести заболевания. Кроме того, врачами назначается симптоматическая терапия. Если у пациента вдобавок ещенарушенсон, тогда прописывают транквилизаторы. С целью купирования психомоторных возбуждений и устранения судорог выписывают литические смеси, а также вальпроевую кислоту или диазепам. Инфузионная терапия будет назначена при наличии инфекционно-токсического шока.
Лечение в восстановительный период
Если говорить о терапии в восстановительный период после перенесенного гнойного менингита острой фазы, то здесь показан прием нейропротекторных или ноотропных веществ, а также витаминотерапия и другая общеукрепляющая терапия.
Лечение вторичного гнойного менингита
При вторичном гнойном менингите лечение больных должно подразумевать устранение, в первую очередь, первичного септического очага, включая и возможное применение хирургии в виде санирующей операции (в случае среднего отита), удаление внутримозгового абсцесса, фронтотомии или сфенотомии.
Прогноз гнойного менингита
По статистике около 15% всех случаев заболевания гнойным менингитом заканчивается летальным исходом. Если же диагноз был поставлен своевременно, а лечение начато неотложно, то прогноз заболевания будет благоприятным.
Следует сказать, что после того, как человек переболел гнойным менингитом, у него может развиться астения с характерными ликворно-динамическими нарушениями и присущей тугоухостью нейросенсорного характера. Также в отдельных случаях может наблюдаться неявно выраженная очаговая симптоматика.
Такие тяжелые осложнения после перенесенного гнойного менингита, как полная глухота, гидроцефалия, амавроз, деменция или эпилепсия, сегодня очень большая редкость.
Профилактика гнойного менингита
Проверенными верным способом предотвращения гнойного менингита будет проведение вакцинации. Обычно целью будет противостоять заражению такими основными возбудителями заболевания, как гемофильная палочка, пневмококки или менингококки. Такая вакцинация не обязательна, однако очень желательна.
Вакцинация обычно проводится среди детей младшего возраста (как правило, до 5 лет), а также среди людей, у которых выявлено иммунодефицитное состояние по причине развития ВИЧ-инфекции в организме.
Интересно, что вакцинацию назначают также людям после удаления селезенки, тимуса или после проведения иммуносупрессивной терапии онкобольных. Если говорить о вакцинации против менингококковой инфекции, то она показана детям, старше 18-20 месяцев, и является обязательной, если заболевание было диагностировано хотя бы у одного члена семьи. В тех регионах, которые считаются наиболее подверженными распространению менингококкового гнойного менингита, вакцинация должна проводиться регулярно, особенно это касается людей с наличием иммунодефицита, а также тех, кто имеет черепно-мозговые повреждения. Прививки должны быть проведены среди детей, которые часто болеют отитами, пневмонией или просто имеют низкий иммунитет.
Источник
Инфекционный менингит
Менингит – это инфекционное заболевание, при котором воспалительный процесс развивается в оболочках мозга. Инфекционные агенты передаются от больного человека или носителя микроорганизмов к здоровому человеку контактным или воздушно-капельным путём. Иногда люди заражаются при употреблении в пищу продуктов питания, которые загрязнены экскрементами животных, обсеменённой микроорганизмами воды или укусе различных насекомых.
Первые признаки менингита появляются не сразу после инфицирования пациента. Отрезок времени между попаданием инфекционного агента в организм и появлением первых симптомов заболевании называется инкубационным периодом. При инфекционном менингите он варьирует от 4 до 10 дней. Врачи Юсуповской больницы устанавливают диагноз «менингит» с помощью современных лабораторных и инструментальных исследований.
Сразу же после установки точного диагноза начинают комплексную терапию. Инфекционисты назначают эффективнейшие антибактериальные и противовирусные препараты, которые быстро уничтожают возбудителей заболевания. Детоксикационную терапию проводят современными инфузионными средствами. Для лечения пациентов используют зарегистрированные в РФ препараты, которые обладают минимальным спектром побочных эффектов.
Причины и механизм развития
Менингококковый менингит – бактериальное поражение мозговых оболочек. Возбудители инфекции – нейссерии менингита (менингококки) двенадцати серологических групп. Они передаются от человека к человеку через капли выделений из зева и верхних дыхательных путей бациллоносителя или больного человека. Распространению микроорганизмов способствует тесный продолжительный контакт:
- Чихание или кашель в сторону другого человека;
- Совместное пользование посудой;
- Поцелуи;
- Проживание в непосредственной близости с инфицированным человеком-носителем.
- По течению заболевания выделяют следующие формы инфекционных менингитов
- Молниеносные (развёрнутая клиническая картина формируется менее чем за 24 часа);
- Острые;
- Подострые.
По характеру воспалительного процесса различают гнойные и серозные менингиты. При первичном инфекционном менингите возбудители инфекции проникают из внешней среды сразу в нервную ткань. Вторичные менингиты развиваются в случае перемещения инфекционного агента из первичных очагов воспаления в оболочки мозга.
Симптомы
Клиническая картина инфекционного менингита представлена группой общеинфекционных, общемозговых и менингеальных симптомов. К общеинфекционным признакам менингококковой инфекции относят следующие симптомы:
- Общее недомогание;
- Повышение температуры тела до высоких цифр;
- Суставные и мышечные боли (артралгию и миалгию);
- Увеличение частоты сердечных сокращений;
- Покраснение (гиперемию) лица;
- Воспалительные изменения в периферической крови.
Общемозговые симптомы инфекционно менингита – это головная боль, тошнота, рвота, спутанность или угнетение сознания, генерализованные судорожные припадки. Головная боль обусловлена раздражением мозговых оболочек вследствие их воспаления и повышения внутричерепного давления. Она носит распирающий характер. Рвота –результат острого повышения внутричерепного давления. Из-за ликворной гипертензии у пациентов, страдающих инфекционным менингитом, может появиться триада Кушинга:
- Редкое дыхание;
- Повышение систолического артериального давления;
- Брадикардия (уменьшение частоты пульса).
Судороги и психомоторное возбуждение, которое периодически сменяется вялостью или нарушением сознания возникает в случае тяжёлого течения инфекционного менингита. У пациента могут развиться психические расстройства в виде бреда и галлюцинаций.
Собственно менингеальные симптомы, которые вызваны раздражением мозговых оболочек, включают в себя повышенную чувствительность к разным раздражителям (гиперестезию) и признаки рефлекторного повышения тонуса затылочных мышц. Если больной менингитом находится в сознании, он не переносит громкий разговор и шум. У пациента от сильных звуков и яркого света усиливается головная боль. Он предпочитает лежать с закрытыми глазами в затемнённой комнате, в которую не проникают посторонние звуки.
У пациентов, страдающих инфекционным менингитом, развивается ригидность мышц затылка и симптом Кернига. Ригидность затылочных мышц врачи обнаруживают при пассивном сгибании шеи больного, когда из-за спазма разгибательных мышц не удаётся полностью привести его подбородок к грудине. Симптом Кернига проверяют следующим способом:
- Врач пассивно сгибает под углом 90º в коленном и тазобедренном суставах нижнюю конечность пациента, который лежит на спине;
- Затем он пытается разогнуть ногу пациента в коленном суставе;
- При наличии у пациента менингеального синдрома в связи с рефлекторным повышением тонуса мышц-сгибателей голени разогнуть его ногу в коленном суставе невозможно.
При инфекционном менингите этот симптом положителен с обеих сторон.
Верхний симптом Брудзинского определяют следующим образом: при пассивном приведении головы пациента, который лежит на спине, к грудине, его нижние конечности сгибаются в коленных и тазобедренных суставах. Чтобы проверить средний симптом Брудзинского, ноги пациента следует согнуть при надавливании на лонное сочленение. Нижний симптом Брудзинского проявляется сгибанием другой ноги при пассивном сгибании одной конечности.
Сыпь при менингите
У 10-20% детей, страдающих инфекционным менингитом, в дебюте заболевания появляются геморрагические высыпания. Они представлены первичными инфильтративными элементами, не содержащими полостей, которые внешне напоминают пятна. Сыпь напоминает высыпания при аллергии, носит пятнисто-папулёзный характер. У пациентов могут определяться 1-2 мелких пятна или распространённая массивная звёздчатая сыпь, склонная к слиянию.
Диагностика и лечение
Первоначальный диагноз менингококкового менингита неврологи ставят при клиническом осмотре, во время которого проводят спинномозговую пункцию для получения ликвора. Затем лаборанты выполняют бактериоскопию цереброспинальной жидкости. Диагноз подтверждают путём выращивания микроорганизмов, которые содержатся в спинномозговой жидкости или крови. Также в лаборатории проводят исследование биологических жидкостей с помощью полимеразной цепной реакции. Для оптимального выбора антибактериальных средств лаборанты идентифицируют серотип возбудителя и определяют чувствительность к антибиотикам.
Пациента с менингококковым менингитом госпитализируют в клинику неврологии Юсуповской больницы. Антибактериальную терапию начинают проводить сразу же после спинномозговой пункции. Пациентам назначают антибактериальные или противовирусные препараты сразу же после получения результатов анализа ликвора и идентификации возбудителя инфекции. Если люмбальная пункция противопоказана, антибиотики подбирают эмпирическим путём. Для стартовой терапии используют следующие антибиотики:
- Пенициллин;
- Ампициллин;
- Хлорамфеникол;
- Цефтриаксон.
Их вводят внутримышечно и внутривенно. До первого введения антибиотика делают вливание глюкокортикоидных гормонов. Чтобы уменьшить ликворное давление, проводят дегидратационную терапию фуросемидом, лазиксом или маннитолом. Инфузионная терапия проводится растворами, обладающими детоксикационным эффектом, и восполняющими потерю жидкости организмом. Их вводят внутривенно капельно. Своевременная установка точного диагноза и проведение адекватной противомикробной терапии позволяют врачам Юсуповской больницы быстро стабилизировать состояние больных инфекционным менингитом и предотвратить развитие осложнений.
При наличии достоверных сведений о тяжёлой аллергии на бета-лактамы при пневмококковом менингите назначают ванкомицин, а при менингококковом – хлорамфеникол. Больным, у которых выявлены факторы риска листериозного инфекционного менингита, назначают амоксициллин внутривенно в дополнение к цефалоспоринам третьей генерации. Одновременно с антибиотиками при пневмококковом и гемофильном инфекционном менингите применяют дексаметазон.
Если природа инфекционного бактериального менингита не установлена, антибактериальную терапию проводят в течение 10–14 суток. При менингите, вызванном менингококком, срок применения антибиотиков варьируется от 5 до 7 дней. Менингит, вызванной гемофильной палочкой типа b, требует проведения антибактериальной терапии в течении 7-14 суток. Курс антибактериального лечения при листериозном менингите 21 день, а при менингите, вызванном синегнойной палочкой или грамотрицательными микроорганизмами, может продолжаться в пределах 21–28 суток.
Симптоматическая терапия инфекционного менингита заключается в применении мочегонных препаратов, инфузий средств, восполняющих дефицит жидкости, введении жаропонижающих препаратов и анальгетиков. При повышенном внутричерепном давлении назначают 20% раствор маннитола. Он повышает давление в плазме, и, тем самым, способствует переходу жидкости из ткани мозга в кровяное русло. Диакарб препятствует образованию ликвора. Фуросемид тормозит обратное всасывание натрия в почечных канальцах, вследствие чего повышается диурез.
При наличии судорожного синдрома врачи назначают больным инфекционным менингитом диазепам, оксибутират натрия, аминазин. С первых же минут поступления пациента в клинику неврологии врачи проводят оксигенотерапию. При наличии показаний пациенту выполняют интубацию трахеи и искусственную вентиляцию лёгких.
Другие виды менингита
Менингит может развиться при инфицировании пациента вирусами. Инкубационный период при вирусном менингите варьируется от 2 до10 дней. При заражении энтеровирусами его длительность может быть 1-18 дней, вирусом паротита – 10-18 дней. Инкубационный период хориоменингита Армстронга (острого асептического менингита) продолжается 8-12 дней.
Воспаление мозговых оболочек возникает при инфицировании следующими вирусами:
- Вирусы ЕСНО и Коксаки;
- Эпидемического паротита;
- Простого герпеса (II тип);
- Гриппа;
- Кори;
- Краснухи.
В продромальном периоде симптомы вирусного менингита не отличаются от признаков инфекционного воспаления мозговых оболочек.
Пациентов беспокоит головная боль, недомогание, определяются катаральные явления. Температура тела повышается до 40оС, часто возникают тошнота и рвота. Спустя 3-5 дней появляются менингеальные признаки: ригидность мышц шеи и затылка, симптомы Кернига и Брудзинского, гиперестезия.
Если вторичный серозный менингит развился на фоне эпидемического паротита, у пациента могут увеличиться все группы лимфатических узлов. Сыпь на коже появляется при вирусном менингите, вызванном вирусом Коксаки и ЕСНО.
В Юсуповской больнице больным вирусным менингитом проводят комплексную терапию, направленную на уничтожение инфекционного агента, уменьшение интоксикации и внутричерепного давления. Врачи клиники неврологии индивидуально подходят к выбору доз препаратов в зависимости от возраста и тяжести состояния пациента.
Пневмококковым менингитом чаще болеют люди с ослабленным иммунитетом, особенно лица пожилого возраста и маленькие дети. Заболевание протекает тяжело и часто вызывает серьёзные осложнения. Возбудитель инфекции – пневмококк. Микроорганизмы передаются от больного человека или бактерионосителя воздушно-капельным и контактным путём. Инкубационный период может длиться до трёх суток, в это время симптомы заболевания отсутствуют.
Начинается заболевание остро, проявляется следующими симптомами:
- Повышением температуры тела до 40°;
- Общей слабостью;
- Усиливающейся болью в голове;
- Повышенной чувствительностью кожи;
- Непереносимостью громких звуков или светобоязнью;
- Ознобом;
- Тошнотой, неукротимой рвотой;
- Непроизвольным дрожанием или судорогами конечностей.
Заболевание тяжело протекает у маленьких детей. У них появляются следующие симптомы:
- Признаки повышенного внутричерепного давления;
- Набухание родничка;
- Выраженная одышка;
- Плач и стонущий крик;
- Посинение носогубного треугольника, кончика пальчиков и носа;
- Частое срыгивание или сильная рвота.
Ко второму или третьему дню заболевания появляются ригидность мышц затылка, менингеальные симптомы, развивается полный или частичный паралич конечностей. Затем может развиться паралич глазодвигательных нервов. При пневмококковом менингите ликвор мутный и вязкий, приобретает зеленоватый оттенок. В цереброспинальной жидкости увеличивается содержание клеточных элементов и белка, уменьшается количество глюкозы. Инфекционисты Юсуповской больницы начинают антибактериальную терапию пневмококкового менингита сразу же после взятия проб спинномозговой жидкости и крови.
Вначале проводят эмпирическую терапию антибиотиками, к которым наиболее чувствительны пневмококки: пенициллинами, карбапенемами, цефалоспоринами или ванкомицином. После идентификации возбудителя инфекции и определения его чувствительности к антибиотикам проводят целенаправленную антибактериальную терапию. Врачи проводят патогенетическую и симптоматическую терапию, дегидратацию, иммуностимуляцию. В случае развития состояния, угрожающего жизни, пациента переводят в отделение реанимации и интенсивной терапии. Ему проводят оксигенотерапию через носовые катетеры или выполняют искусственную вентиляцию лёгких с помощью новейших аппаратов ИВЛ экспертного класса.
Туберкулезный менингит – это вторичное заболевание, которое развивается при инфицировании пациента палочкой Коха. Микобактерии туберкулёза гематогенным или лимфогенным путём распространяются в головной мозг из первичных очагов инфекции, которые расположены в лёгких.
На первом этапе воспаления гематогенным путём поражаются сосудистые сплетения желудочков мозга. В них образуются специфические гранулёмы. Сосудистые сплетения – главный источник продукции спинномозговой жидкости. Наряду с эндотелием мозговых оболочек и капилляров они служат анатомическим субстратом гематоэнцефалического барьера. На втором, ликворогенном этапе развития туберкулёзного менингита, микобактерии из сосудистых сплетений с током спинномозговой жидкости оседают на основании мозга. Они инфицируют мягкие мозговые оболочки, вызывают острый менингеальный синдром.
Клиническая картина туберкулёзного менингита зависит от стадии развития патологического процесса:
- При базилярном туберкулёзном менингите преобладает менингеальный синдром и поражение черепно-мозговых нервов;
- Для менингоэнцефалитической формы туберкулёзного менингита характерно сочетание менингеального синдрома с проявлениями очагового поражения вещества головного мозга. У пациента развивается нарушение речи, полный или частичный паралич одной половины тела;
- При спинальной форме заболевания поражается вещество, оболочки или корешки спинного мозга. У пациентов нарушаются движения в нижних конечностях и функция тазовых органов.
Лечение туберкулёзного менингита проводят фтизиатры, инфекционисты и неврологи. Врачи проводят этиотропную терапию препаратами, к которым чувствительны микобактерии туберкулёза (пиразинамидом, изониазидом, рифампицином, этамбутолом, стрептомицином).
Прогноз для выздоровления пациентов, пролеченных на начальной стадии заболевания, оптимистичный. При наличии первых симптомов менингита, которые развились после инкубационного периода у взрослых, звоните по телефону Юсуповской больницы. Врачи проведут обследование пациента, быстро установят точный диагноз и проведут адекватную терапию.
Источник
