Пульмикорт ингаляция при коклюше
Содержание статьи
Ингаляции при коклюше небулайзером

Коклюш представляет собой бактериальное заболевание. Возбудителем является коклюшная палочка. Передается воздушно-капельным путем, начинается как обычная простуда либо ОРВИ. Заражаются зачастую дети младшего возраста в силу слабого иммунитета. Основные цели лечения – уничтожение возбудителя, устранение неприятной симптоматики. Основным препаратом является антибиотик, который назначают внутрь либо ингаляционно. Дополнительно вводят медикаменты для укрепления иммунитета, устранения кашля. Ингаляции при коклюше небулайзером считаются самым эффективным методом лечения.
Краткая характеристика болезни
Чтобы знать, нужны ли ингаляции при коклюше, следует ознакомиться с природой заболевания. В зоне риска дети в возрасте от 3 до 6 лет. Изначально клиническая картина аналогична простуде – насморк со слизистыми выделениями, легкое повышение температуры тела, периодический сухой кашель. Бактериальная палочка постепенно проникает в нижние дыхательные пути, провоцирует воспалительный процесс, накопление вязкой слизи, которая тяжело отхаркивается.
Приблизительно на 13-й день после появления начальной симптоматики появляется сухой кашель с частыми приступами, спазмами. Изначально больной испытывает кашлевые толчки, за ними наступает урывочный вдох, снова приступ. За сутки такая симптоматика проявляется десятки раз. Очередной спазм бронхов часто заканчиваться рвотой, задержкой дыхания.
Можно ли делать ингаляции при коклюше
Ингаляционная терапия является основой выздоровления. В патологический процесс вовлекаются нижние органы дыхания. В данном случае микстуры, таблетки, сиропы малоэффективны. Ингаляторы распыляют лекарство до состояния аэрозоля, доставляют активные вещества в бронхи, легкие. Небулайзерную терапию назначают детям в любом возрасте, даже грудничкам. Лечение осуществляют в стационаре, где процедура длится около 15 минут, либо в домашних условиях при наличии соответствующего ингалятора.
Ингаляции при коклюше у детей небулайзером

Лекарства вводят с помощью компрессорного небулайзера. Аппарат работает с любыми медикаментами, которые назначают при данном заболевании. Действующие компоненты попадают непосредственно в патологические места, минуя пищеварительный тракт. В системный кровоток проникает малая доля активных веществ, в связи с чем, риск развития нежелательных явлений минимальный. Действие начинается мгновенно, эффект продолжается до 8 часов.
Продолжительность процедуры в среднем 7 минут. Вдыхают лекарство через рот с помощью мундштука либо нос, когда используется маска. От малыша не требуется никаких особых усилий, нужно просто спокойно дышать. Процедуры не запрещается делать при повышенной температуре тела. Максимальное количество препарата, которое разрешается заливать в камеру, составляет 4 мл.
С чем делать ингаляции при коклюше

Причиной заболевания являются болезнетворные микроорганизмы, основной симптом – спазматический кашель, вплоть до удушья. Вязкий секрет плохо отходит, что еще больше усугубляет течение болезни. Для улучшения самочувствия назначают комплексную терапию, в состав которой входят препараты разного действия.
Антибиотики
Ингаляции небулайзером при коклюше антибактериальными средствами назначают для устранения болезнетворной микрофлоры. Нейтрализуется источник болезни, наступает выздоровление. Антибиотики прописывают внутрь в виде таблеток, сиропов, грудничкам обычно назначают введение через небулайзер. Используют:
- Флуимицил-антибиотик;
- Диоксидин;
- Тобрамицин.
Препарат и его дозировку подбирает специалист. Средний курс терапии составляет 5 дней. Вдыхают лекарства 5 минут.
Кортикостероидные препараты
Гормональные медикаменты обладают выраженным противовоспалительным, противоотечным действием. Более того, снижают чувствительность бронхов, вследствие чего снижается частота кашлевых приступов. Препараты прописывают с 2-х лет. При острой необходимости лекарства вводят грудничкам под строгим контролем медиков. В небулайзер при коклюше заливают:
- Пульмикорт;
- Будесонид.
Дозировка индивидуальная. Детям средство разводят физраствором в равных пропорциях. Приготовлением раствора занимаются непосредственно перед использованием. Гормональные средства теряют терапевтические свойства за 30 минут. Дышать нужно в среднем 7 минут.
Муколитики
Средства разжижают слизь, облегчают и стимулируют ее выведение. Дыхательные процедуры делают 1-2 раза за сутки. Вечером проводят за 2 часа до сна, утром – после пробуждения. Муколитики усиливают кашель, поэтому вводить ингаляционно их не разрешается в период сильного приступа. Изначально нужно устранить бронхоспазм, через 1-2 часа вдыхать отхаркивающие препараты.
В большинстве случаев через небулайзер назначают:
- Лазолван;
- Амбробене;
- Амброксол;
- Флуимицил АЦЦ;
- Пульмозим.
Лекарства разбавляют физраствором либо используют в чистом виде. Вдыхают пары 5 минут. Длительность лечения в среднем 5 дней.
Бронхоспазмалитики
Устраняют спазм, останавливают кашлевые приступы, улучшают дыхание. Основное назначение препаратов – устранение бронхоспазма при астме. Действуют быстро. Облегчение наступает через несколько минут после начала процедуры. Небулайзер при коклюше используют для купирования синдрома, предупреждения. Ингаляцию делают 5 минут. Чаще всего назначают:
- Вентолин;
- Эуфиллин;
- Беротек;
- Бронхолитин;
- Атровент.
Дополнительно медикаменты облегчают выведение слизи из нижних дыхательных путей.
Иммуномодуляторы
Многие наши читатели спрашивают, можно ли при коклюше делать ингаляции Интерфероном. Препарат предназначен для стимулирования функций иммунной системы, повышения сопротивляемости организма инфекциям. Поскольку при коклюше организм ребенка ослабевает, требуется поддержка. Интерферон назначают в тяжелых случаях. Если малыш хорошо идет на поправку данный препарат будет лишним.
Физраствор
Безопасный медикамент рекомендуют детям с любого возраста, прописывается при болезнях верхних, нижних дыхательных путей. Основные свойства:
- увлажнение слизистой;
- снятие раздражения;
- улучшение отхождения мокроты;
- устранение сухого кашля.
Фираствор используется в качестве растворителя для приготовления ингаляционных лекарств. Применяется самостоятельно. Обычно ингаляции назначают для усиления эффекта муколитиков, закрепления терапевтического результата после прохождения полного курса лечения. В чашу небулайзера наливают 4 мл раствора, процедуры делают 5-10 минут.
Схема комплексного лечения
Медикаменты | Частота, длительность процедур за сутки |
Антибиотики | 1-2 раза |
Муколитики | 1 раз преимущественно вечером |
Бронхолитики | До 5 раз в период острой клинической картины, со временем частота снижается до 2 раз |
Глюкокортикостероиды | 1 раз |
Иммуностимуляторы |
Доза лекарств подбирается индивидуально. Зависит от возраста ребенка, тяжести заболевания, индивидуальных особенностей организма.
Как делать ингаляции при коклюше у детей
Эффективность процедуры повышается, если она правильно выполняется. Для обеспечения полноценного введения медикаментов нужно следовать определенным правилам.
- Больной должен сидеть. При изменении угла наклона камеры ингалятора снижается эффективность процедуры.
- Вдыхать пары лучше через рот, выдыхать носом. Грудничку выполнить эти условия проблематично, поэтому допускается использование маски.
- Длительность процедуры в среднем 7 минут. Чтобы время прошло быстрее, нужно отвлечь малыша. Пациентам до 3-х лет показывают книжки, мультфильмы, после 4-х лет можно вручить планшет, любой другой гаджет.
- Нельзя отходить от малыша. Процесс следует контролировать.
- После завершения процедуры нельзя давать пить, кушать в течение 1 часа.
- Если назначено несколько медикаментов через небулайзер при коклюше, соблюдают перерыв 1-2 часа.
Спящему ребенку лекарства через компрессорный небулайзер не вводят. Допускается применение ультразвуковых устройств. Однако ингалировать антибиотики, глюкокортикостероиды таким способом нельзя.
При правильном подборе медикаментов улучшение наблюдается на второй день терапии. Через 5-7 суток симптоматика исчезает вовсе. Заниматься самолечением крайне опасно, обязательно нужно подтвердить диагноз, проконсультироваться со специалистом.
Отзывы
Марина: «При данном заболевании поражается отдел головного мозга, который и провоцирует кашлевые приступы. Об этом почему-то врачи молчат. Антибиотики через небулайзер помогают мало. И могут не помочь вообще. Нужен свежий влажный воздух. Если нет рядом речки, делают ингаляции физраствором или минеральной водой. Отхаркивающие в данном случае являются вспомогательными средствами. Тут нужны противокашлевые. Хорошо помогает Вентолин. Впихивать все подряд в малыша не следует. Иммунитет итак слабый.»
Ксения: «Нам ингаляциями болезнь только и вылечили. Сначала все начиналось как обычная простуда. Потом сильный кашель начался. Приступы такие, что на выдохе сын задыхался, синел, терял сознание. Прописывали нам бронхолитики, глюкокортикостероиды через ингалятор. Пили отхаркивающий сироп. Выздоровели через неделю.»
Наталья: «Бактериальная инфекция не имеет ничего общего с заболеванием легких. Очень важно поставить правильный диагноз. Зачастую его путают с воспалением, прописывают неправильное лечение. Нужны, в первую очередь, противокашлевые средства, пневмонии – отхаркивающие. Ингаляции назначают практически одинаковые, но меняется дозировка лекарств.»
Источник
Не можем установить диагноз — бронхит, ларингит, коклюш? [Архив]
Добрый день!
Прошу прощения за длинный пост, стараюсь изложить все подробно.
У меня болеет дочь.
Врачи никак не сойдутся во мнении.
«Выбирают» между острым бронхитом; обструктивным бронхитом, обусловленным аллергией; ларингитом; ларинготрахеитом; назофарингитом. Сегодня прибавилось подозрение на коклюш.
Ребенок не привит против коклюша.
Девочке 8 месяцев. Вес 10.1, рост 72 см.
Температура ни разу не повышалась.
Началось все 11.08 под вечер с подкашливания, на следующий день я обратилась к педиатру.
Послушав, педиатр поставила диагноз острый бронхит и назначила:
1. Флемоксин (применяли 7 дней)
2. Эреспал
3. Алтея
4. Афлубин
Анализов никаких не назначила.
Мы выполняли ее назначения в течение 5 дней.
Нас начал мучить приступообразный кашель в ночь с 12.08 на 13.08, особенно во время сна — как дневного, так и ночного.
16.08 на повторном осмотре она увидела улучшения. С ее слов — в легких стало чисто.
Но, т.к. кашель не становился менее мучительным и после плача появлялся насморк, она к вышепреведенному списку назначила следующее:
1. Гриппферон
2. Називин
3. Геделикс
Ко всему этому я начала давать девочке Линекс, Виферон, Фенистил + Ингаляции на УЗ небулайзере с мин.водой.
По моему мнению началось улучшение, кашель стал более редким и менее мучительным.
Дочь начала лучше откашливаться. Т.е. кашель стал более продуктивным.
На очередном осмотре 20.08 врач тоже увидела незначительные улучшения, то настоятельно рекомендовала отменить ингаляции, мотивируя это тем, что я пересушиваю слизистые дыхательных путей, и кашель станет более жестким.
Ингаляции мы прекратили, Фенистил тоже.
Стало хуже.
22.08 мы решили пойти к другому педиатру.
Ее заключение:
Кашель 10 дней, температура 36.8, ЧСС — 120, ЧД — 36.
Кожа чистая, обычной окраски и влажности.
В легких: Дыхание пуэритальное. Тоны сердца — ясные, ритмичные. Живот мягкий, бб. Зев гипертермирован.
Диагноз: О. назофарингит, аллергический?
Назначения:
1. Питьевой режим
2. Виферон
3. Фенистил
4. Аскорил
5. Мин.вода через небулайзер
6. Ингаляции Лазолваном
7. ОАК
8. Консультация аллерголога
Все рекомендации выполнены. Улучшений нет, равно как и ухудшений.
24.08 мы были у педиатра-аллерголога.
Результат:
Температуры нет.
Кашель влажный, малопродуктивный, приступообразный, больше ночью.
В анамнезе — дерматит в 6 мес (малина (сок Агуша малина + яблоко), серебро (поили с 1 мес. водой из серебряной ложки — отменили в 2 месяца)?).
Кожа чистая, слизистые чистые.
Кашель навязчивый, осиплость голоса, «сиплое» дыхание, выдох удлинен при нагрузке.
Дыхание в легких жесткое, хрипы сухие свистящие и необильные влажные с обструктором (при фиксированной диафрагме).
ЧД — 36 без участия вспомогательной мускулатуры.
Сердце — тоны ритмичные.
Диагноз: Обструктивный бронхит.
Исключить коклюш (ребенок не привит).
Назначения:
1. Зиртек
2. Ингаляции с атровентом
3. Ингаляции с пульмикортом (для них мы купили компрессорный небулайзер)
4. Вибрацил — по необходимости
Все рекомендации выполнены.
По моему мнению, ребенку стало лучше.
Кашель стал реже, менее мучительный.
Улучшился аппетит, увеличилась активность.
27.08 нанес визит участковый педиатр.
После прослушивания, она сообщила, что в легких «придраться не к чему», в бронхах все гораздо лучше.
Назначила грудной сбор №1, но, т.к. аллерголог боится аллергии на травы (именно поэтому нам был отменен Геделикс), я не стала его применять.
Повторный визит к педиатру-аллергологу 27.08 дал следующие результаты:
Кашель реже, более активна.
Кожа чистая, зев рыхлый. Дыхание через нос свободное. В легких жесткое дыхание, хрипы необильные, влажные и проводные при фиксированной диафрагме.
ЧД — 28 без участия вспомагательной мускулатуры.
На осмотре кашель малопродуктивный с покраснением лица, напряжением плечевого пояса, вытягиванием шеи, с отхождением светлой вязкой мокроты.
Диагноз: обструктивный бронхит, коклюш?
Назначения:
1. Зиртек
2. Ингаляции с атровентом
3. Ингаляции с пульмикортом
4. Вибрацил — по необходимости
5. Ингаляции с Лазолваном
6. Сумамед
7. R-графия гр. клетки + РПГА на коклюш и паракоклюш.
Результаты ОАК (в скобках референсные значения):
Автоматизированное исследование
Лейкоциты 36.6 *10^9/л (6.0 — 17.5)
Эритроциты 4.73 *10^12/л (3.6 — 5.2)
Гемоглобин 12.6 г/дл (10.5 — 12.2)
Гематокрит 37.3 % (35 — 43)
MCV 78.9 фл (70 — 86)
MCH 26.6 пг (23 — 31)
MCHC 33.8 г/дл (30 — 36)
Тромбоциты 661 *10^9/л (170 — 553)
Микроскопическое исследование:
Лейкоцитаная формула:
Нейтрофилы (общ.) 23 % (17 — 68)
# 8.42 *10^9/л
Миелоциты — % (0.0)
Метамиелоциты — % (0.0)
Палочкоядерные 3 % (0.0 — 8.0)
# 1.1 *10^9/л
Сегментоядерные 20 % (17.0 — 60.0)
# 7.32 *10^9/л
Эозинофилы 1.0 % (1.0 — 5.0)
# 0.37 *10^9/л
Базофилы — % (0.0 — 1.0)
# — *10^9/л
Лимфоциты 70.0 % (20.0 — 70.0)
# 25.62 *10^9/л
Моноциты 6.0 % (1.0 — 11.0)
# 2.2 *10^9/л
Плазматические
клетки %
# — *10^9/л
Морфология лейкоцитов:
СОЭ (по методу Westergren) (мм/час) 3 (0 — 25)
РПГА мы сегодня 27.08 сдали, будет готов он приблизительно 03.09.
Рентген постараемся сделать завтра.
Сейчас мы принимаем:
1. Зиртек 5 капель х 1р.д.
2. Ингаляции с атровентом 5 капель + 3 мл. физраствора х 3 р.д.
3. Ингаляции с пульмикортом 0.5 мл + 3 мл. физраствора х 3 р.д.
4. Вибрацил — по необходимости
5. Ингаляции с Лазолваном 1 мл + 2 мл. физраствора х 2 р.д.
6. Сумамед (суспензия 100 мг/5 мл): 1-ый день — 5 мл, 2-ой — 5-ый день — 2.5 мл х 1 р.д.
Сегодня был первый день выполнения новых рекомендаций, так что мы не успели сделать ингаляции с Лазолваном (врач не рекомендовала их делать после 18.00), но Сумамед 5 мл. выпили. Все остальные ингаляции и Зиртек по плану.
Вопросы:
1. Насколько вероятен по вашему мнению коклюш? И если это коклюш, чего боятся? Асфиксии, необратимых последствий?
2. При условии, что за всю болезнь ни разу не повышалась температура, может ли это быть пневмония?
3. А если это и не коклюш, и не пневмония, то получается обструктивный бронхит? Тогда почему так долго мучается от кашля ребенок? (Сегодня 16-ый день).
4. Правильно ли назначено лечение?
Заранее благодарна!
С уважением,
Наталья.
Источник
Правила проведения ингаляций с Пульмикортом — Семейная клиника ОПОРА г. Екатеринбург
Сложно представить хотя бы одно заболевание дыхательной системы, которое бы не могло сопровождаться кашлем. Данный механизм причиняет огромный дискомфорт человеку и может повлечь массу осложнений, поэтому затягивать с его лечением нельзя. Терапия должна быть направлена не столько на подавление кашля, сколько на нейтрализацию его источников. Нередко для лечения кашлевого рефлекса назначают ингаляции с Пульмикортом, данный метод эффективен даже в самых запущенных случаях.

Что такое Пульмикорт для ингаляций
 По международным стандартам Пульмикорт именуется как будесонид. Основой препарата является стероидный гормон, который характеризуется широким спектром воздействия на организм.
По международным стандартам Пульмикорт именуется как будесонид. Основой препарата является стероидный гормон, который характеризуется широким спектром воздействия на организм.
Продуцируется вещество корой надпочечников. За счет мощного иммунорегулирующего действия, гормон применяют во многих сферах медицины, в том числе и для достижения противовоспалительного эффекта.
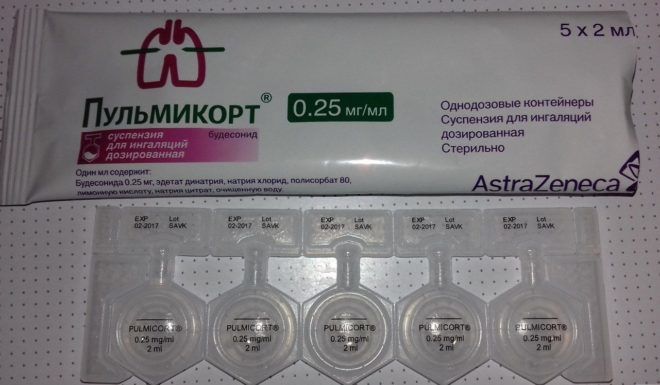
Форма выпуска препарата Пульмикорт – суспензии, которые находятся в полиэтиленовых контейнерах (250 и 500 мкг/мл). Также вещество продаётся в виде дозированного порошка для ингаляций (одна доза содержит 100 и 200 мкг будесонида).
Состав препарата
Активным действующим веществом препарата Пульмикорт является глюкокортикостероид будесонид. В качестве вспомогательных компонентов добавляют:
- натриевую соль;
- цитрат и хлорид натрия;
- лимонную кислоту;
- полисорбат 80;
- очищенную воду.

Действие и показания к применению
Действие активного вещества препарата направлено на снятие воспаления и аллергической реакции. Под влиянием будесонида активируется механизм выработки противовоспалительных агентов, что способствует нейтрализации воспалительного процесса.
Ингаляции с Пульмикортом позволяют сократить выработку слизи и облегчить её отхождение. Также действие препарата направлено на уменьшение выработки оксида азота. Это позволяет избежать бронхоспазма, что нередко случается при аллергических реакциях. Ингаляции с Пульмикортом способствуют гиперреактивности дыхательных путей и позволяют снять отечность.
Таким образом, ингаляции с Пульмикортом показаны при таких заболеваниях:
- хроническая обструктивная болезнь лёгких;
- аллергический ринит;
- бронхиальная астма;
- бронхит, ларингит (только в случае экстренной помощи, для быстрейшего улучшения состояния пациента).

Ингаляции с Пульмикортом применяют при бронхиальной астме
В каких случаях применение Пульмикорта противопоказано
Применение Пульмикорта запрещено в таких случаях:

Применение Пульмикорта запрещено при
- заболевания кожи (туберкулез, эритематозные угри, дерматит, опухоли кожи лица);
- цирроз печени;
- непереносимость будесонида;
- возраст ребёнка менее 6 месяцев.
Не рекомендуется применение препарата при лёгких вирусных, грибковых, бактериальных инфекциях, туберкулёзе лёгких.
Дозировка
 В случае поддерживающей терапии суточная доза препарата для взрослых не должна превышать 4 мг. Начинать лечение рекомендуется с малых доз (не более 2 мг в сутки), постепенно увеличивая до 4 мг. При обострении суммарная суточная доза может быть откорректирована в большую сторону, но только с разрешения врача.
В случае поддерживающей терапии суточная доза препарата для взрослых не должна превышать 4 мг. Начинать лечение рекомендуется с малых доз (не более 2 мг в сутки), постепенно увеличивая до 4 мг. При обострении суммарная суточная доза может быть откорректирована в большую сторону, но только с разрешения врача.
Если суточная доза колеблется в пределах 1 мг, то достаточно будет проведения одной ингаляции. В противном случае потребуются две и более процедуры.
Суточное количество препарата для детей в начале лечения варьируется от 0,25 до 0,5 мг. По необходимости дозировку можно увеличить, но суммарная доза не должна превышать 1 мг в сутки.
Проведение ингаляций Пульмикортом с применением небулайзера
Препарат предназначен для проведения ингаляций с помощью специального прибора – небулайзера, который оснащён мундштуком и специальной маской. Для взрослых, как правило, применяется мундштук, поскольку такая категория пациентов способна равномерно и спокойно вдыхать лечебный аэрозоль. Маска же предназначена в большей мере для детей.

Проведение ингаляций при помощи небулайзера
Как разводить Пульмикорт для ингаляций
Суспензии Пульмикорта не предназначены для ультразвуковых небулайзеров. В этом случае подойдёт любой другой тип прибора. Перед применением препарат необходимо развести тем количеством жидкости, которое указано в инструкции небулайзера (обычно это 2–4 мл). Для разведения обычно используют ипратропиум бромид или 0,9% раствор натрия хлорида и др. Не нужно подготавливать запас состава, так как он должен быть использован в течение получаса. Делать это рекомендуется непосредственно перед ингаляцией.
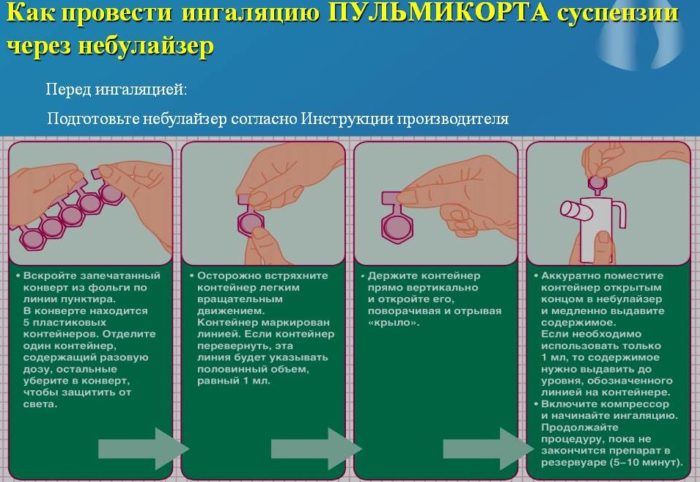
Как правильно дышать
Проведение ингаляции допускается не ранее, чем через 90 минут после еды и тяжёлой физической нагрузки. В специальную ёмкость небулайзера помещается приготовленный раствор и начинается процедура. Её длительность зависит от количества введенной жидкости. Обычно это длится от 10 до 15 минут. Перед манипуляцией важно вымыть руки, это исключит попадание микробов в части прибора.
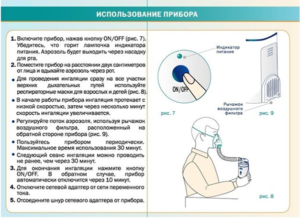
Проведение ингаляции небулайзером
К ингаляциям Пульмикортом при кашле следует отнестись с особой внимательностью. Заболевания гортани, лёгких, трахеи, бронхов требуют спокойного вдыхания лечебного аэрозоля через рот. Вдох должен быть глубоким, после чего важно на несколько секунд задержать дыхание, а затем спокойно выдохнуть через нос.
По окончании процедуры небулайзер необходимо хорошо очистить (как правильно это делать указано в инструкции прибора).
При ингаляциях небулайзером детям применяют специальную маску, которая прикрывает рот и нос. Перед процедурой ребенку требуется вымыть руки и обработать лицо антибактериальным средством. После ингаляции следует умыть лицо и прополоскать рот водой. Учитывая особенности препарата, это снизит риск развития кандидоза слизистой и раздражение кожи.
Ингаляции Пульмикортом рекомендуется проводить при температуре, не превышающей 37,5 градусов. Ограничение вызвано возможностью ухудшения состояния при бронхите, пневмонии или инфекции. Тем не менее, при появлении приступов удушья или бронхоспазма, дышать Пульмикортом можно даже при высокой температуре.
Применение детям

Паровые ингаляции Пульмикортом детям стоит проводить с осторожностью
Паровые ингаляции Пульмикортом детям назначают с особой осторожностью. В зависимости от состояния и возраста ребёнка, врач разрабатывает схему приёма.
Для ликвидации острого ларинготрахеита, который нередко проявляется интенсивным кашлем и осиплостью голоса, назначают по 2 процедуры в течение 2–3 дней. Если же Пульмикорт используется в качестве основной терапии, потребуется большее количество процедур. В качестве экстренной медицинской помощи препарат назначается при ларингите и бронхите. В данном случае его применение не превышает 3 дней. Для улучшения отхождения мокроты и снижения ее выработки, ингаляции Пульмикортом рекомендуется чередовать с физраствором.
При одышке у ребёнка требуется экстренное применение ингаляций с использование двух препаратов: Пульмикорта и Беродуала. Промежутки между процедурами должны быть не менее 20 минут. В первую очередь применяют ингаляцию с Беродуалом, это позволяет снять спазм, а затем проводят процедуру Пульмикортом.
Применение при беременности

Ингаляция Пульмикортом при беременности не вредна
Многие врачи утверждают, что будесонид не имеет тератогенного эффекта, поэтому ингаляции Пульмикортом не вредят ни детям, ни будущим мамам. Несмотря на такие заявления, клинические испытания по этому поводу не проводились, так что применение медикамента целесообразно в том случае, если польза от его приема превышает возможный риск для малыша.
Что касаемо периода лактации, то данных о негативном воздействии будесонида на ребёнка в этот период также не имеется. Хотя сам препарат проникает в молоко матери. При грудном вскармливании врачи допускают применение ингаляций Пульмикортом. В любом случае, в период беременности и лактации, дозировка препарата должна быть минимальной, а ингаляции – как можно реже.
Взаимодействие с другими препаратами
Системное воздействие а минимально, поскольку в крови его метаболиты практически не обнаруживаются. Тем не менее, совместный приём с и эстрогенами повышает системное воздействие препаратов. Для усиления терапевтического эффекта ингаляций могут назначаться препараты для расширения бронхов. Других взаимодействий Пульмикорта не описано.
Пульмикорт не противопоказан с другими препаратами
Вред и побочные эффекты
Препарат может вызвать обратимую задержку роста. В большинстве случаев системные осложнения возможны только при больших дозировках лекарственного средства.
Бесконтрольное применение Пульмикорта для ингаляций в редких случаях провоцирует:
- сухость в горле;
- гипофункцию надпочечников;
- приступы кашля;
- возникает раздражение слизистой;
- высыпание на коже;
- грибковое поражение слизистой рта;
- спазм бронхов;
- головную боль.
Иногда у больных изменяется поведение, возникает депрессия, повышенная возбудимость. Использование маски при ингаляциях может вызывать раздражение кожи и кровоподтеки на лице.
Аналоги
Для снятия приступа бронхиальной астмы и улучшения работы лёгких, допускается применение медикаментов, схожих с действием Пульмикорта.
Препараты, которые могут заменить Пульмикорт, должны содержать в своём составе аналогичное действующее вещество – будесонид. Сегодня медицина может предложить ряд аналогов, в числе которых:
В качестве замены Пульмикорта для детей нередко назначают Буденит Стери-Неб. Выбирая аналоги препарата, необходимо смотреть на противопоказания, многие из них не разрешены детям.
Видео по теме: Ингаляция — что нужно знать и как правильно делать
Источник