Признаки туберкулезного менингита у детей
Содержание статьи
Туберкулезный менингит у детей — лечение, симптомы, причины
Туберкулезный менингит у детей – это тяжелая форма туберкулеза, при которой поражаются оболочки спинного и головного мозга. В большом числе случаев заболевают дети из туберкулезных семей, особенно от туберкулезных матерей. В своем облике эти дети несут черты так называемой хронической туберкулезной интоксикации. Лишь в грудном возрасте туберкулезным менингитом поражаются видимо здоровые дети. Конституциальные свойства в силу биохимических особенностей организма облегчают или затрудняют активацию туберкулезного процесса и предопределяют форму генерализации. Так, астеники особенно предрасположены к туберкулезному менингиту.
Причины возникновения
Возбудитель туберкулезного менингита – бацилла Коха, обнаруживается в милиарных туберкулах, в субарахноидальном экссудате и в цереброспинальной жидкости. Инфекция проникает в ЦНС двумя путями – гематогенным и лимфогенным. В обоих случаях в организме имеется первичный туберкулезный очаг, чаще всего в легких (первичный очаг), из которого инфицируются лимфатические сосуды и железы (первичный комплекс). Если первичный комплекс не зарубцовывается, то рано или поздно содержание пораженных лимфатических желез прорывается через измененную легочную вену в кровь, с током которой бациллы уносятся и могут фиксироваться в любом месте организма, образуя там новый метастатический туберкулезный очаг. В этом периоде генерализации туберкулезной инфекции (вторичная стадия) могут инфицироваться непосредственно гематогенным путем мягкие мозговые оболочки, за что говорит частое одновременное существование милиарного туберкулеза и туберкулезного менингита.
Предрасполагающим моментом в этиологии туберкулезного менингита является возраст больного. Наиболее ранние случаи туберкулезного менингита в грудном возрасте наблюдаются в возрасте 3 месяцев; с 6 месяцев он встречается очень часто. Наибольшая смертность от туберкулезного менингита падает на возраст от 2 до 6 лет; от 6 до 10 лет она медленно убывает, причем с 10 лет это убывание совершается очень быстро. Оба пола поражаются туберкулезным менингитом в равной степени.
Другие моменты, благоприятствующие генерализации и вызывающие в частности туберкулезный менингит, следующие:
• острые инфекционные болезни, понижающие общую сопротивляемость организма и вызывающие состояние анергии, например тяжелая гриппозная инфекция;
• болезни, сопровождающиеся исчезновением из крови антител против туберкулеза (например, корь, коклюш), за что говорит отрицательная туберкулиновая реакция;
• механические моменты, например кашлевые толчки при коклюше, травматическое повреждение туберкулезного очага, омытые движения в суставах, пораженных туберкулезом, операции на костях и железах при туберкулезном процессе в последних;
• время года, которое имеет влияние да частоту заболевания туберкулезным менингитом – наблюдается кумуляция случаев к концу зимы и в начале весны.
Симптомы и клиническая картина
Развитие и начало туберкулезного менингита всегда постепенное. Ему предшествует у детей продромальная стадия, характеризующаяся главным образом психическими симптомами. У ребенка резко меняется характер, он становится вялым, раздражительным, плаксивым, пугливым, перестает играть. Более взрослые дети жалуются на устрашающие кошмары, говорят во сне, скрежещут зубами по ночам.
Дети от 6 лет и старше жалуются на головную боль, которая часто локализуется в затылке; отмечаются головокружение, боли в разных частях тола, упадок аппетита, частые запоры, небольшое повышение температуры; вес ребенка падает или остается долгое время без прибавления. Внешне дети также изменяются – бледнеют, имеют усталый вид, быстро утомляются и рано ложатся спать, долго и беспокойно спят. Вышеперечисленные симптомы у детей могут наблюдаться в течение недель, реже месяцев. Усиление и кумуляция означенных симптомов указывает на развивающийся туберкулезный менингит или милиарный туберкулез. В этих случаях появляется рвота, обычно струей, рвота часто повторяется, апатия нарастает, иногда появляются приступы общих судорог, температура повышается. У грудных детей часто наблюдаются поносы с зелеными испражнениями, в некоторых случаях поносы вызываются осложняющими картину кишечными язвами.
В начальном периоде туберкулезного менингита могут наблюдаться ремиссии с улучшением объективных симптомов на несколько дней, за которыми следует снова ухудшение, появляются легкие приступы затемнения сознания, парезы глазных мышц или других черепно-мозговых нервов (лицевой нерв).
Пульс в этом периоде обнаруживает небольшую аритмию, причем частота его может быть не изменена.
У грудных детей изолированная форма туберкулезного менингита встречается реже, чем милиарный туберкулез с поражением мягких мозговых оболочек. Роднички уже в ранней стадии заболевания у грудных детей несколько напряжены, иногда выбухают. При поясничном проколе уже в этой стадии ясно обнаруживается повышение давления, легкий лимфоцитоз, увеличение белка и глобулинов. Сахар обычно в это время еще не исчезает. При стоянии в жидкости образуется нежный сгусток фибрина. Отмечаются ригидность затылочных мышц и симптом Кернинга. Одновременно с этими явлениями или несколько позже развивается общая гиперестезия органов чувств. Двигательные явления раздражения разнообразны. На первом месте стоят автоматические и псевдоспонтанные движения, которые обнаруживаются чаще всего во время полубодрственного состояния ребенка. Эти движения состоят в сосании, жевании, чмокании губами, скрежете зубами, щелкании языком, зевании. Ребенок часто садится в кровати, зевает, иногда испускает громкий отрывистый крик. На общем фоне разлитой гипертонии в конечностях и туловище наблюдаются смешанные тонические и клонические судороги. Сухожильные рефлексы повышены. Иногда уже в ранней стадии заболевания развиваются менингеальные контрактуры.
У более взрослых детей контрактура брюшных мышц выражается ладьеобразной формой живота. У грудных детей, например, иногда наблюдается вздутие живота вследствие метеоризма. Клонические судороги наблюдаются реже. Иногда они выражаются клоническими подергиваниями отдельных мышц или групп мышц. Наблюдаются припадки джексоновской или общей эпилепсии.
Так как туберкулезное воспаление мягких мозговых оболочек выражено преимущественно на основании мозга, то почти всегда уже в начале заболевания наблюдаются параличи нервов основания. Также рано устанавливается при туберкулезном менингите помрачение сознания.
Частота пульса подвержена чрезвычайно большим колебаниям. У детей раннего возраста пульс может доходить до 130-140 ударов в минуту. В большинстве случаев преобладает склонность к замедлению пульса. Пульс сильно учащается при каждом движении, боли, аффектах и т. д. Дыхание часто неправильное. Замедление пульса в конечных стадиях заболевания переходит обычно в учащение. Частота пульса идет сначала параллельно температуре до определенного дня, когда иногда, почти внезапно, развивается замедление его (раздражение блуждающего нерва) до 50-60 ударов в минуту. Наступление этого замедления пульса имеет прогностическое значение, так как в среднем оно наступает за неделю до смерти, хотя летальный исход может в таких случаях наступить через 1-2 дня и, напротив – через 2 недели. Замедление пульса у грудных детей может только намечаться или совершенно отсутствовать по той причине, это у грудных детей внутричерепное давление сравнительно мало повышается вследствие незакрытая родничков, кроме того, что торможение со стороны блуждающего нерва у грудных детей еще не выработалось.
В этой стадии редко отсутствует повышение температуры, которая имеет ремитирующий характер и колеблется от 38-39,5°С, хотя в некоторых случаях во время всей болезни или частично температура остается нормальной. Чаще всего такое течение болезни наблюдается у грудных детей. В редких случаях наблюдается субнормальная температура, иногда же за несколько дней до смерти температура сильно повышается.
Во внутренних органах у детей при туберкулезном менингите изменений обычно не наблюдается. Иногда обнаруживаются местные изменения в легких или явления милиарного туберкулеза; довольно часто констатируется увеличение селезенки; на дне глаза часто существуют застойные соски, иногда туберкулы в сосудистой оболочке.
Туберкулезные поражения кожи, костей, суставов обычно при туберкулезном менингите не обнаруживаются. Это обстоятельство объясняется тем, что явления вторичного туберкулеза выражают повышенную чувствительность организма к туберкулезной инфекции, в то время как туберкулезный менингит и милиарный туберкулез являются гистологическим выражением относительного иммунитета и установившейся аллергии в нервной системе.
Изменения крови у детей не представляют ничего характерного для туберкулезного менингита; обычно отмечается умеренный лейкоцитоз с преобладанием лимфоцитов. При поясничном проколе в начальной стадии обнаруживается: повышение давления, лимфоцитоз, увеличение белка и глобулинов; при стоянии жидкости образуется нежный сгусток фибрина.
Вышеописанная стадия болезни без резких границ переходит в следующую стадию, в которой преобладают параличи, прежде всего черепно-мозговых нервов, в частности глазодвигательных – косоглазие, птоз, паралич лицевого нерва. В нижних конечностях парез маскируется контрактурами и ригидностью. Иногда обнаруживаются гемипарезы и парапарезы. Сопорозное состояние становится глубже, вскрикивания и беспокойство реже, непроизвольное мочеиспускание и дефекация, выбухание и напряжение родничков становятся резче вследствие повышения внутричерепного давления.
Зрачки в начале туберкулезного менингита очень широки благодаря общему раздражению и повышению тонуса всей нервной системы. При этом расширение зрачков может быть настолько выражено, что сужение сфинктера зрачка происходит только в незначительной степени. То же наблюдается и при болевом раздражении. Когда сознание все больше падает, то влияние психорефлекса на зрачок ослабевает, и зрачок суживается, как во сне. В некоторых случаях зрачок находится все время в состоянии движения – то суживается, то сокращается – психорефлекторное беспокойство зрачка.
В ближайшие дни параличи нарастают, становятся общими, произвольные движении исчезают, сухожильные и кожные рефлексы потухают. Развивается коматозное состояние, иногда судорожные припадки. Дыхание становится поверхностным, иногда принимает характер чейн-стоксовского. Наблюдается сильнейшее истощение, за которым следует летальный исход. Последняя стадия болезни продолжается редко больше 2-3 дней. Продолжительность всего заболевания трудно определить, так как точное начало заболевания ускользает от наблюдения. В среднем продолжительность туберкулезного менингита – от 2,5 до 3 недель, хотя бывают случаи более раннего смертельного исхода, так же как и более позднего – около 4 недель, редко больше.
В некоторых случаях наблюдается атипичное острое начало заболевания, которое дебютирует иногда эпилептиформными судорогами, часто в форме джексоновской эпилепсии с выраженным парезом одной половины тела. В этих случаях имеет место необычная локализация процесса на выпуклой поверхности мозга, главным образом в двигательной области, причем постоянная кумуляция раздражения разрешается эпилептиформным припадком.
Течение заболевания неправильное, оно не укладывается в схематическое деление на стадии раздражения и параличей. Чаще всего двигательные явления раздражения и параличи существуют одновременно, тесно переплетаясь и незаметно переходя друг в друга. Некоторые случаи менингита, особенно те, в которых менингит является одной из локализаций милиарного туберкулеза, протекают чрезвычайно быстро, в то время как другие текут очень медленно.
Патологическая анатомия
В свежих случаях в мягких мозговых оболочках макроскопически обнаруживаются многочисленные сероватые милиарные и субмилиарные туберкулы, располагающиеся обычно вдоль сосудов по извилинам, особенно в области fossae Sylvii, более многочисленные на основании, чем на выпуклой поверхности. Отмечается гиперемия и легкое помутнение мягких мозговых оболочек. В более старых случаях обнаруживается казеозно-творожистый распад туберкул. В субарахноидальных пространствах обнаруживается серо-фибринозный или фибринозно-гнойный экссудат; чисто гнойный экссудат редко встречается и бывает обычно при смешанной инфекции. Нередко в мягких мозговых оболочках обнаруживаются островки в виде неправильной формы казеозно-творожистых пластинок. В tela choroidea, сосудистом сплетении и эпендиме желудочков обнаруживаются подобные же милиарные туберкулы; в более давних случаях наблюдается внутренняя гидроцефалия.
Патологический процесс, как правило, переходит с мягких мозговых оболочек на вещество мозга – кору, стенки мозговых желудочков. Извилины и борозды от давления экссудата очень уплощены. Туберкулы образуются частью вокруг сосудов, частью в перегородках паутинной оболочки. Они состоят из больших светлых эпителиоидных клеток, многоядерных гигантских клеток и лимфоцитов, которые располагаются главным образом на периферии, часто они преобладают над другими формами.
Переход на вещество мозга происходит вдоль сосудов. Изменения сосудов следующие:
• ограниченные туберкулы в интиме;
• диффузные туберкулезные эндартерииты и эндофлебиты;
• своеобразные гиалиновые и фиброзные изменении средней и внутренней оболочки сосудов.
Как следствие вышеописанных изменений сосудов происходят тромботические размягчения и аневризматические выбухания сосудистых стенок; на почве туберкулезных эндофлебитов развиваются тромбофлебиты с последующими размягчениями, геморрагическими и кольцевыми кровоизлияниями в мозговой ткани.
Диагностика
Диагноз туберкулезного менингита у ребенка ставится на основании клинического характера, изменений жидкости и всего течения болезни: медленное, постепенное начало заболевания, внезапная рвота струей без напряжения, на фоне изменения общего состояния и характера ребенка, поносы или запоры, менингеальные контрактуры, напряжение и выбухание родничков, лимфоцитоз жидкости и образование пленки, исчезновение сахара в жидкости.
Поскольку у детей туберкулезный менингит обычно является вторичным по отношению к туберкулезу легких, выполняется рентгенография грудной клетки и магнитно-резонансная томография. Исследования показывают изменения, которые являются следствием туберкулеза. Кроме того, проводится туберкулиновая проба.
Отличить эпидемический менингит от туберкулезного часто очень трудно. В пользу серозного менингита говорят высокая температура, явления повышенного внутричерепного давления (застойный сосок, рвота), наличие эпидемии менингококкового менингита, течение болезни с ремиссиями и склонность к выздоровлению, благоприятное действие лечения. Гораздо труднее распознать туберкулезный менингит у грудных детей, у которых он часто развивается внезапно, сопровождается высокой температурой вследствие обильной миллиаризации. Раннее возникновение симптомов гидроцефалии (заметное расхождение швов и развитие венозной сети на голове) говорят за эпидемический менингит. Рано наступившее общее беспокойство, вскрикивание ребенка и запрокидывание головки говорят в пользу эпидемического менингита. Частая и упорная рвота, сопровождающаяся поносами, говорит за эпидемический менингит, туберкулезный же обычно сопровождается запорами.
В дифференциально-диагностическом отношении важно, что у грудных детей при пищевых токсикозах нет повышения внутричерепного давления, роднички втянуты, в то время как при менингитах вообще, при туберкулезном в частности, они обычно выбухают.
Тиф в отношении общего состояния, температуры, пульса может быть смешан с туберкулезным менингитом. За тиф говорят: увеличение селезенки, сухие губы, красный тифозный язык, розеолы, вздутие живота, положительная реакция Видаля. Вышеперечисленные симптомы при туберкулезном менингите отсутствуют.
Лечение
Лечение детей с туберкулезным менингитом специфическое, противотуберкулезное. Оно зачастую является длительным, длящимся несколько месяцев. Среди противотуберкулезных препаратов можно выделить: рифампицин, изониазид или стрептомицин.
Раннее начало правильного лечения обещает полное выздоровление, не оставляя никаких следов заболевания. Однако поздняя терапия не может предотвратить постоянные изменения в мозге или мозговых оболочках.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Источник
уберкулезный менингит у ребенка — клиника, диагностика. Эффективность БЦЖ
Туберкулезный менингит у ребенка — клиника, диагностика. Эффективность БЦЖБолее трети мирового населения инфицировано Mycobacterium tuberculosis. Туберкулезный менингит (ТБМ) остается одной из основных причин детской смертности и неврологической инвалидности в развивающихся странах. Хотя, строго говоря, это острое расстройство со средней продолжительностью без лечения около 20-30 дней, его, как правило, рассматривают как хронический процесс, поскольку практически всегда лечение проводится на какой-либо стадии. Недавняя вспышка туберкулеза в развитых странах привела к росту туберкулезного менингита (ТБМ) среди детей, и диагноз необходимо заподозрить в каждом случае возможного риска и клиническими симптомами менингита, так как отсроченный диагноз оказывает прямое влияние на смертность и заболеваемость, с большим количеством неврологических осложнений при отсроченном лечении. а) Патология и патогенез. Большинство случаев туберкулезного менингита (ТБМ) вызывается М. tuberculosis; 5% вызывает М. bovis, главным образом при употреблении непастеризованного молока, а некоторые случаи были связаны с атипичными микобактериями. Особые случаи отмечались после иммунизации БЦЖ при иммунодефиците, и иногда даже у нормальных детей (Tardieu et al., 1988). Началом большинства случаев является первичный очаг в легких вследствие вдыхания кислотоустойчивых бактерий. Первичный очаг нередко протекает бессимптомно и развивается в течение недель, пока не внедрится в лимфатическую систему с распространением в регионарные лимфоузлы, после чего из лимфоузлов прорывается в кровоток, приводя к гематогенной диссеминации. Эти бациллы поселяются в веществе мозга и мозговых оболочках и провоцируют воспалительный ответ с формированием гранулемы. Инфекция может либо сдерживаться иммунной системой, либо бактерии продолжают размножаться с прорывом очагов в подпаутинное пространство и распространением микобактерий по всей СМЖ, с последующим ТБМ. Милиарный туберкулез наблюдается приблизительно в 30% случаев, когда бациллы диссеминированы по всему организму. Менингит изредка может быть вызван диссеминацией из другого висцерального очага или распространением при позвоночном или черепном остеите. Инфекция запускает каскад воспалительных медиаторов с вторичной выработкой густого экссудата, который распространяется вдоль основания мозга. Это в свою очередь вызывает развитие васкулита с вторичным тромбозом соседних артерий и вен, приводя к эмболизации и инфарктам, особенно в малых лентикулостриарных сосудах, питающих базальные ганглии, а также в коре головного мозга, мосте и мозжечке (Poltera, 1977). Со временем экссудат заполняет базальные цистерны, приводя к вовлечению черепных нервов и блокаде путей дренирования СМЖ с вторичной гидроцефалией (коммуникационной или обструктивной). Большие туберкулемы все еще относительно распространены в странах Азии и Африки и могут располагаться супратенториально или вовлекать ствол мозга. Туберкулезная энцфалопатия была описана в некоторых случаях туберкулезного менингита (Dastur et al., 1970). Состояние характеризуется отеком и реже периваскулярной потерей миелина с васкулитом в капиллярах и мелких сосудах. Данное состояние может возникнуть в результате аллергической реакции на белки, освобожденные из лизированных бацилл очага, у частично иммунизированных детей и может встречаться при наличии или отсутствии малых признаков менингита. Для частично иммунизированных пациентов характерны локализованные формы, способные давать множество повреждений, включая локализованный менингит задней черепной ямки с мозжечковыми знаками и гидроцефалией, вовлечение хиазмы с нарушением зрения (Silverman et al., 1995) или повреждение ствола мозга с альтернативными синдромами. Эффективность БЦЖ сильно варьирует (0-90%) (Fine, 1995), с демонстрацией более высокой эффективности в тех странах, где количество случаев ТБ самое низкое. Считается, что это связано с повышенным воздействием природных микобактерий на детей в развивающихся странах с самого юного возраста. Даже в этих условиях БЦЖ предположительно защищает от тяжелейших форм туберкулеза, таких как ТБМ и милиарный ТБ.
б) Клинические проявления. Клинические проявления туберкулезного менингита (ТБМ) чрезвычайно непостоянны, поэтому выставить диагноз иногда очень трудно. Возможна практически любая неврологическая симптоматика. Большинство случаев встречается среди детей младше пяти лет, и развивается в три последовательные стадии, которые при отсутствии лечения заканчиваются смертью через 3-4 недели. Продромальная стадия присутствует в 60% случаев и обычно длится 2-3 недели. Отмечается апатия, раздражительность, расстройства сна, тошнота, абдоминальные боли и небольшое повышение температуры тела. Неврологические проявления на этой стадии отсутствуют. Головная боль является необычной жалобой для детей в возрасте до трех лет, а абдоминальная боль присутствует в 15% случаев. По мере прогрессирования заболевания ко второй стадии появляются психические изменения, которые представлены у 80% пациентов, а очаговая неврологическая симптоматика примерно в трети случаев (Waecker и Connor, 1990; Curless и Mitchell, 1991; Davis et al., 1993). Появляются менингеальные знаки, часто присутствуют параличи III, IV, VI и VII пары черепных нервов. Часто наблюдаются гемиплегия и расстройства движений в результате вовлечения базальных ганглиев (Gelabert и Castro-Gago, 1988). Во время третьей стадии апатия переходит в ступор и кому. Становятся явными симптомы и признаки повышения ВЧД. Зрачки фиксированы, дыхание нерегулярное и развиваются знаки децеребрации с тоническим спазмом. На этой стадии у большинства пациентов выявляется гидроцефалия. Атипичные проявления также распространены. В начале могут появляться фебрильные судороги. Во всех крупных исследованиях описаны очаговые неврологические дефициты, предшествующие классическому менингеальному раздражению, которые включают дефекты полей, афазию, гемипарезы, монопарезы и патологические движения. Могут наблюдаться высокая температура, тяжелые судороги и особенности, характерные для внутричерепных опухолей (Udani и Bhat, 1974). Спинальная форма туберкулезного менингита (ТБМ) может проявляться лихорадкой и менингеальными знаками быстро следующими за параплегией с вторичным внутричерепным распространением. Такие случаи часто приводят к ошибочной диагностике острого вирусного менингомиелита. Туберкулезная энцефалопатия (Udani и Dastur, 1970) характеризуется конвульсиями и комой. Показатели СМЖ обычно в пределах нормы или имеется легкое повышение уровня белка и количества клеток. Диффузная энцефалопатия может развиться у детей с уже пролеченным ТБМ.
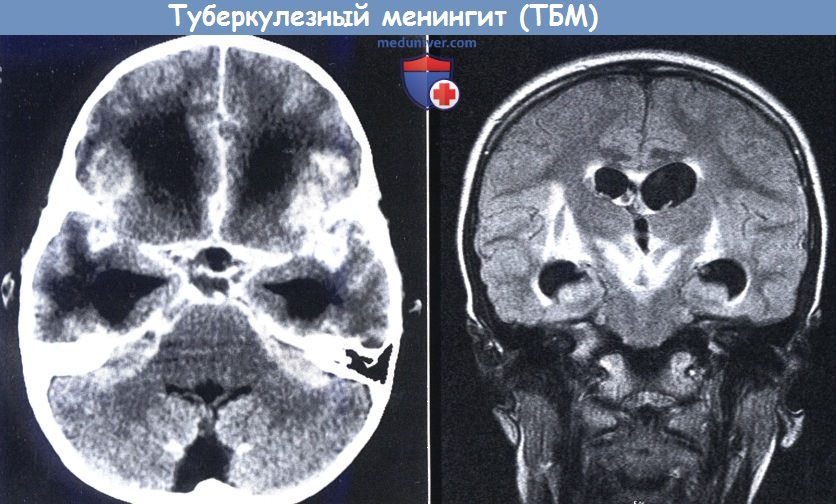
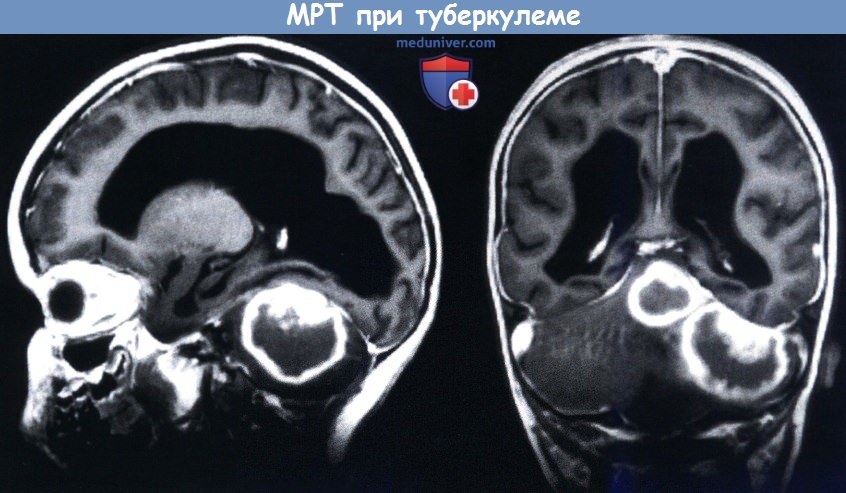
в) Диагностика. Диагноз классически основывается на анамнезе выделения лиц с туберкулезом легких, часто бессимтомного у старшего родственника, положительной туберкулиновой кожной пробе (ТКП) в сочетании с клинической картиной, изменениях на рентгенограмме органов грудной клетки, на результатах анализа СМЖ (лимфоцитоз и повышение уровня белка) и выявлении при нейровизуализации классической триады—инфаркты, гидроцефалия и усиление базальных ядер. Однако на практике постановка диагноза чрезвычайно трудна. Часто в анамнезе нет выявлений туберкулеза, кожная анергия встречается в 10-40% случаев (Doerr et al, 1995) и слабо позитивная ТКП с трудом интерпретируются у больных, иммунизированных БЦЖ вакциной. Изменения на рентгенограмме грудной клетки наблюдаются более чем у половины пациентов, выявляя милиарную картину или первичный очаг. Наличие ретинальных туберкулем или гепатоспленомегалии с гранулемами, видимыми при ультразвуковом исследовании органов брюшной полости, могут помочь при постановке диагноза. Исследование СМЖ дает существенные результаты, но не всегда одназначные. Жидкость может быть абсолютно прозрачной или матовой. В норме в ликворе содержится от 10 до 400 клеток/мм3, более 85% из них являются лимфоцитами. На начальных стадиях заболевания жидкость может быть ацеллюлярной или с преобладанием нейтрофилов над лимфоцитами; полиморфноядерный плеоцитоз может иногда развиваться на поздних стадиях (Teoh et al., 1986). Повторная люмбальная пункция целесообразна для выявления частично излеченных от острого бактериального менингита при ТБМ (Feigin и Shackelford, 1973). Белок СМЖ всегда имеет повышенный уровень, часто до 2 г/л и выше, а показатели глюкозы часто пониженные, в 80% случаев менее 1,5 ммоль/л (Lambert, 1994). Хлориды также обычно снижены. Прямая визуализация кислотоустойчивых бактерий не характерна, особенно у детей с небольшим объемом ликвора. Окончательный диагноз ставится на основании выделения культуры из ликвора, которая бывает положительной приблизительно в 30% случаев, результат получают через недели, следовательно, лечение часто необходимо начинать по косвенным данным и значительная доля случаев ТБМ остается недоказанной (Traub et al., 1984). Некоторые авторы сообщали о быстрой диагностике с использованием иммуноферментного анализа (ИФА) (Sada et al., 1983), латекс-агглютинации частиц микобактериальных антигенов (Krambovitis et al., 1984), определении активности деаминазы в ликворе (Ribera et al., 1987) или разделении радиоактивного бромида между ликвором и серой (Coovadia et al., 1986). Ни один из этих методов не получил широкого распространения из-за недостаточной чувствительности и специфичности. Диагноз при помощи ПЦР к IS6110 (Shankar et al., 1991; Lin et al., 1995; Smith et al., 1996) можно получить быстро, и этот метод наиболее перспективный, но опять-таки результаты положительны только примерно в 30% случаев и часто недоступны в местах распространения ТБМ. Недавние исследования с использованием анализа высвобождения гамма-интерферона к микобактериальным белкам, таким как ранний секреторный антиген 6 (ESAT-6) и культуральный фильтрованный белок (CFP-10) до сих пор находятся на стадии, требующей проверки (Pai, 2005). Выводы по данным КТ зависят от стадии проведения обследования. Уплотнение мозговых оболочек (рис. 10.6) наблюдается приблизительно у 2/3 пациентов (Kingsley et al., 1987, Teoh et al., 1989). Усиление сигнала обычно сохраняется несколько месяцев даже при благоприятном течении. Ридроцефалия может присутствовать с первой стадии, но степень тяжести и частота возрастают на поздних стадиях. Инфаркты чаще возникают у детей, чем у более старших пациентов. Они особенно поражают центральное серое вещество (Teoh et al., 1989). На КТ характерны множественные очаги гипоэхогенности в сером веществе полушарий или в бассейне передней или средней мозговой артерии. МРТ дает схожие результаты (Kumar et al., 1993), с паренхиматозным усилением при контрастировании гадолинием и признаками вовлечения ствола мозга (OfFenbacher et al., 1991). Методы нейровизуализации также диагностически значимы, так как они исключают другие состояния такие как мозговой абсцесс, который может имитировать туберкулезный менингит. Патологические исследования продемонстрировали частоту васкулита (Poltera, 1977), которую можно также обнаружить методом ангиографии. Туберкулемы можно увидеть на ранних стадиях. Туберкулемы в стволе мозга по-прежнему часто наблюдаются в развивающихся странах (Talamas et al., 1989). На КТ и МРТ туберкулемы проявляются в виде округлых масс, иногда с некротическими, чистыми центрами (кольцевые поражения). Они могут иметь поликистозный контур и вести себя как объемные образования. Иногда могут быть слабо отграниченными и окруженными выраженным отеком. Характерна кальцификация. Могут также обнаруживаться отек и признаки диффузной энцефалопатии (Trautmann et al., 1986). Совершенно нормальные результаты сканирования (с контрастом) у пациентов с сонливостью практически исключают диагноз ТБМ. г) Дифференциальный диагноз. Дифференциальный диагноз туберкулезного менингита (ТБМ) включает большую часть неврологической патологии детского возраста, в частости, другие лимфоцитарные менингиты и асептический менингит. Опухолевый менингит, который встречается при метастатических образованиях, особенно при герминомах, эпендимомах, опухолях сосудистого сплетения, медуллобластомах и саркомах, может имитировать ТБМ. Ликвор в таких случаях содержит лимфоциты или выказывает смешанный плеоцитоз, имеет повышенный уровень белка и часто гипогликорахию. Диагноз обычно выставляется на данных КТ или МРТ. При цитоцентрифугировании можно обнаружить злокачественные клетки. Диагноз частично пролеченного бактериального менингита обычно может быть исключен по данным анамнеза и результатам исследования СМЖ. Повторное исследование ликвора может решить вопрос в сомнительных случаях. Диагноз вирусного менингоэнцефалита и миелита не должен быть принят безоговорочно. При наличии сомнений необходимо начать лечение противотуберкулезными препаратами и прекратить позднее. Туберкулемы могут появляться и при отсутствии поражения мозговых оболочек, как первые проявления в ЦНС, так же как в процессе течения менингита (Dastur и Desai, 1965). д) Другие гранулематозные или хронические менингиты. Хронический менингит — это синдром, характеризующийся разнообразными комбинациями лихорадки, головной боли, сонливости, спутанности сознания, ригидности мышц шеи и тошноты, наряду с плеоцитозом в ликворе и повышенным уровнем белка, которые не исчезают более четырех недель (Tan, 2003). Основные причины этого синдрома—инфекционные, они приведены в таблице ниже. Тщательный сбор анамнеза о путешествиях и начале проявлений болезни, так же как исследования важны для идентификации этиологического фактора. Многие причины хронического лимфоцитарного менингита будут описаны в следующем разделе. Среди них выделяют такие серьезные состояния как болезнь Лайма, нейробруцеллез и Cryptococcus пеоformans менингит. Хронический полиморфноядерный плеоцитоз может быть вызван такими инфекционными агентами, как Nocardia, Actinomyces и Arachnid spp., а также некоторыми грибами (Peacock et al., 1984). — Также рекомендуем «Лечение туберкулезного менингита у ребенка и ее прогноз» Редактор: Искандер Милевски. Дата публикации: 21.12.2018 |
Источник