Прививка спасает от кори
Содержание статьи
Вакцины, которые спасли мир: как человечество победило оспу, корь и полиомиелит
Несмотря на то что пандемия коронавируса за последние два года изменила жизнь на большей части планеты, ситуация далека от страшных эпидемий прошлого. В эпоху Возрождения сифилис, который сегодня успешно лечится, был основной причиной смерти в Европе. В XIX веке холера унесла больше жизней, чем любая другая болезнь, — современная медицина научилась лечить ее даже без применения антибиотиков. «Испанка», обрушившаяся на мир в 1918-1920 годах, считается самой массовой и самой смертоносной эпидемией в истории человечества — в наше время словом «грипп» никого не напугать. Самой страшной болезнью испокон веков считалась чума, у заболевших не было шансов на выздоровление. Например, пандемия, получившая название «Юстинианова чума», держалась 60 лет и уменьшила население Византии в два раза, а в ХХ веке чуму научились эффективно лечить. Еще три страшных заболевания — натуральная оспа, полиомиелит и корь — смогли обуздать только благодаря вакцинации.
Натуральная оспа
Натуральная оспа является одной из немногих антропонозных инфекций, это означает, что вирус-возбудитель способен паразитировать в естественных условиях только в организме человека. Передается вирус воздушно-капельным путем. Смертоносная болезнь, покрывавшая кожу человека гнойниками (пустулами) и если не убивавшая, то оставлявшая свои уродливые следы, известна человечеству более трех тысяч лет. В Европе средних веков сложно было найти человека, который бы не переболел ею, о чем свидетельствует немецкая поговорка: «Von Pocken und Liebe bleiben nur Wenige frei» (Немногие избегнут оспы и любви). Оспа постоянно соседствовала с людьми, периодически вспыхивая то тут, то там, становясь причиной гибели чуть ли не каждого третьего ребенка. Она не знала ни сословий, ни границ и в XVI веке перебралась даже через океан: европейцы привезли оспу в Америку, где от нее вымерли целые индейские племена. Только в ХХ веке натуральная оспа убила более 300 млн человек… а сегодня она является единственным полностью ликвидированным заболеванием.
Еще в раннем Средневековье на Востоке знали, что вариоляция — прививка оспенного гноя из созревшей пустулы больного человека, переносящего натуральную оспу в легкой форме, — помогает в будущем избегать тяжелого течения болезни. Но у вариоляции были серьезные минусы: во-первых, в небольшом проценте и она приводила к смерти, во-вторых, вызывала эпидемии, в третьих, зачастую неправильно проводилась шарлатанами. В Европе эта процедура начала применяться довольно поздно, благодаря жене английского посла леди Мэри Монтегю, которая в 1716-1718 годах побывала в Турции и описывала следующее:
«Для этой цели собираются люди (обычно 15 или 16 человек), к ним приходит старуха с ореховой скорлупой, наполненной оспенным материалом. С помощью большой иглы она заносит заразу людям в вену, а после перевязывает рану. Процедуру повторяют четыре или пять раз. (…) Дети и молодые люди проводят вместе всю оставшуюся часть дня. Затем лихорадка начинает их захватывать, и они лежат в кроватях два дня, редко три. У них очень редко появляются шрамы на лице, болезнь проходит легко, на восьмой день они чувствуют себя прекрасно».
Вариоляция применялась в Европе до середины XIX века, известно, что в 1768 году императрица Екатерина II показала пример поданным, сделав себе вариоляцию, специально для этого из Англии был приглашен врач Томас Димсдейл.
Во второй половине XVIII века некоторые ученые и фермеры заметили, что люди, переболевшие коровьей оспой, впоследствии не болеют натуральной. Так были заложены предпосылки к вакцинации — прививке ослабленным вирусом. Английский врач и натуралист Эдвард Дженнер около 30 лет наблюдал за естественными случаями заражения людей коровьей оспой и в 1796 году публично произвел эксперимент над восьмилетним мальчиком (как тогда было принято — над сиротой из приюта), которому привил этот вирус. Затем он пробовал привить ребенку вирус натуральной оспы, но она не принялась. Таким образом Дженнер стал одним из основоположников вакцинации, хотя спасительной, как показала история, идее сначала усиленно сопротивлялись простые граждане и духовенство. Постепенно массовая вакцинация против оспы начала вводиться в разных странах мира, в Российской империи — с 1812 года.
Тем не менее эпидемии продолжались — сказывалось отсутствие комплексного подхода и регулярной ревакцинации. Искоренить натуральную оспу смогли только во второй половине ХХ века благодаря слаженной работе всех государств мира, и во многом это — заслуга СССР. В 1958 году на XI сессии Всемирной ассамблеи ВОЗ советская делегация по руководством академика Виктора Михайловича Жданова предложила программу ликвидации оспы во всем мире. Организация утвердила резолюцию, положившую начало кампании по всемирной борьбе с оспой, а в 1967 году приняла решение об интенсификации искоренения натуральной оспы с помощью массовой вакцинации человечества. Только Советский Союз выпустил около 1,5 млрд доз вакцины.
Последний случай заболевания в естественной среде (и вспышка заболевания) был зафиксирован в Сомали в 1977 году, а в 1980-м ВОЗ объявила о ликвидации оспы. Правда, это еще не означает, что эпидемий оспы не случится в будущем: вирус официально хранится в двух лабораториях: в наукограде Кольцово под Новосибирском и в Центре по контролю и профилактике заболеваний США. Ученые продолжают работать над созданием новых, более совершенных вакцин от оспы на случай, если вирус есть где-то еще…
Корь
 Shutterstock/FOTODOM
Shutterstock/FOTODOM
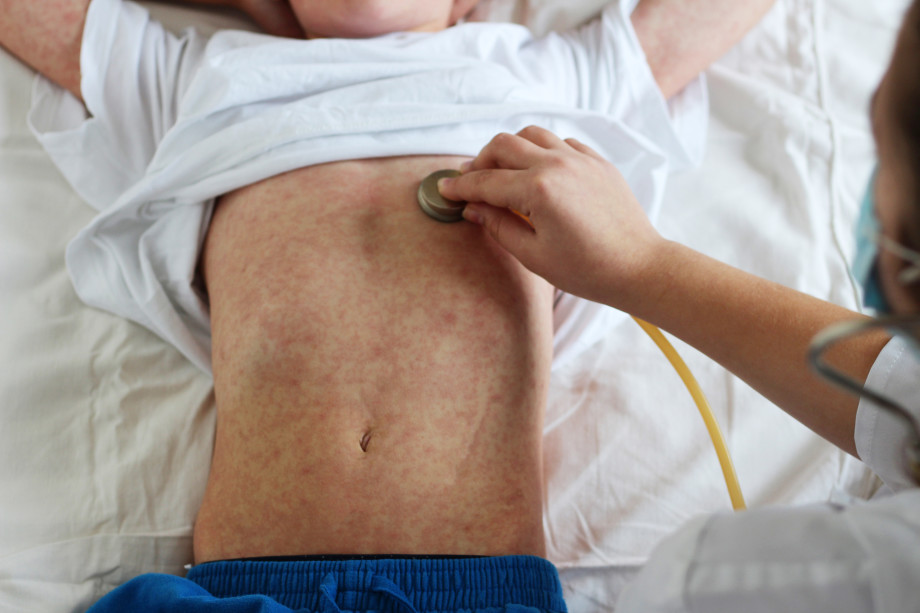
Одной из самых заразных инфекционных болезней является корь. Передаваясь воздушно-капельным путем, она приводит к заражению 9 из 10 контактировавших с больным людей. Так, пробравшись на острова Фиджи из Австралии в 1875 году, болезнь убила около 25% населения. В 1951 году корь впервые появилась в Южной Гренландии и заразила 999 человек из каждой тысячи. До наших дней корь остается в списке ВОЗ, как одна из главных причин смертности детей в возрасте до пяти лет, — за это ее еще называют «детской чумой».
Препаратов для лечения кори не существует, можно лишь ослабить симптомы. Большинство людей переносят болезнь легко, но для части зараженных она заканчивается смертью. Страшны не столько проявления кори, сколько серьезные осложнения, к которым она может привести: слепота, энцефалит, пневмония, гепатит и пр. В небольшом проценте случаев корь провоцирует поражение центральной нервной системы: подострый склерозирующий панэнцефалит (SSPE), причем симптомы появляются в среднем через семь лет после того, как человек переболел. Заражение во время беременности повышает риск выкидыша, внутриутробной смерти ребенка и преждевременных родов.
Единственным эффективным способом борьбы с корью является профилактика. Первая вакцина была создана в США в 1963 году, практически в то же время над отечественной вакциной работали специалисты Ленинградского института эпидемиологии и микробиологии имени Луи Пастера под руководством известного советского бактериолога и вирусолога Анатолия Александровича Смородинцева. Уже с 1967 года вакцина начала широко применяться в СССР. Со временем появилась еще одна вакцина, а заболеваемость корью на территории Советского Союза удалось снизить в 650 раз.
В 2000 году ВОЗ развернула глобальную сеть лабораторий по борьбе с корью и краснухой, чтобы отслеживать распределение генотипов вируса кори по всему миру. В России и СНГ тоже существует сеть лабораторий по надзору за распространением кори и краснухи. После начала широкомасштабной вакцинации детей смертность и процент осложнений настолько снизились, что можно было говорить о скором искоренении кори, как и оспы… Но в 2010-х по всему миру начались новые вспышки этого заболевания, даже в тех странах, где корь уже долгое время либо вообще не появлялась, либо появлялась в виде единичных случаев — это касается США, Канады и большинства стран Европы. В 2018 году в Европе было зафиксировано более 40 тысяч заболевших.
Основные виновники этого регресса — антипрививочные настроения и активная миграция по планете. В 2019 году ВОЗ назвала недоверие к вакцинации одной из десяти главных угроз здравоохранению.
Полиомиелит
 Shutterstock/FOTODOM
Shutterstock/FOTODOM
Полиомиелит — еще одна высококонтагиозная, то есть очень заразная болезнь, лечения которой не существует. В большинстве случаев она протекает бессимптомно, но у части зараженных полиовирус проникает в центральную нервную систему и за считанные часы приводит к необратимым парезам или даже общему параличу. В основном полиомиелит поражает детей до пяти лет, он передается фекально-оральным путем, то есть через немытые руки, реже — через загрязненную воду или продукты. После попадания в организм вирус начинает размножаться в кишечнике. По данным ВОЗ, в одном из 200 случаев инфицирования развивается необратимый паралич, обычно ног. Примерно 5-10% из этого числа умирают от паралича дыхательных мышц.
Похоже, что полиомиелит был известен еще в Древнем Египте и Древней Греции. Об этом свидетельствуют стела с изображением жреца с типичным для этой болезни поражением ноги в храме богини плодородия Астарты в Мемфисе и даже мумии с характерными костными деформациями. А Гиппократ оставил описание похожей болезни, при которой сохнут ноги, уменьшается объем мышц и наступает паралич ног. Прогресс в изучении полиомиелита наступил в XIX веке, когда были зарегистрированы первые массовые случаи «детского паралича» в Скандинавии и США, в 1916 году только в Нью-Йорке от полиомиелита умерло две тысячи детей.
В ХХ веке эпидемии полиомиелита становились все более масштабными, в 1950-х эпидемия случилась и в СССР. Ситуацию в корне изменило создание вакцины, которая сначала была изобретена в США, а затем на основе американской живой сыворотки Сэйбина советские вирусологи Анатолий Александрович Смородинцев и Михаил Петрович Чумаков разработали свою вакцину и наладили ее массовое производство. Причем одну из первых доз Смородинцев ввел своей внучке, как и после создания вакцины против кори. В Советском Союзе полиомиелит как массовое заболевание был ликвидирован быстрее всего, произошло это к 1961 году, с 1962-го регистрировалось 100-150 случаев в год, хотя до 1960-х в год фиксировалось более 20 тысяч случаев заражения полиомиелитом. В 1988 году на 41-й сессии Всемирной ассамблеи ВОЗ была принята резолюция о ликвидации полиомиелита в мире, благодаря слаженным действиям большинства стран мира количество случаев заболевания диким полиовирусом с тех пор уменьшилось на 99%, с 350 тысяч случаев в год до 33, которые были зарегистрированы в 2018 году.
Однако говорить о полной ликвидации вируса, к сожалению, до сих пор нельзя — на большей части планеты он искоренен, но продолжает передаваться в Афганистане и Пакистане. Ученые опасаются, что в ближайшие 10 лет полиомиелит может снова вернуться на свои позиции.
Источник
Прививка от кори — когда делается и сколько раз
Содержание
Самое лучшее лечение против инфекций — зачастую не мощная противовирусная терапия, а своевременная безопасная профилактика. Во многих случаях единственная правильная защита против кори — это прививка. Если за несколько последних лет удалось снизить заболеваемость корью более чем на 85% — то всеобщая иммунизация реально может уменьшить циркуляцию вируса в природе.
В каком возрасте делают прививку от кори? Спасает ли она от заболевания? Сколько раз проводят вакцинацию? Что нужно обязательно сделать до и после прививки и какая вакцина от кори лучше? Ответим ниже на эти вопросы.
Что нужно знать о кори
Эта инфекция в наше время встречается редко и в этом заслуга только вакцинации от кори. Заболевание относится к разряду опасных и для этого есть много причин.
- С момента заражения корью у ребёнка наблюдается высокая температура, её максимум нередко достигает 40 °C, но бывает и выше.
- Кроме обычных симптомов простуды (сухой кашель, боль в горле, насморк, чихание) малыша беспокоят и специфические проявления: светобоязнь, осиплость голоса, сыпь по всему телу, отёк век.
- Ребёнок может заразить корью окружающих вплоть до четвёртого дня с момента появления первого высыпания.
- С первого дня развития инфекции происходит резкое снижение иммунитета, поэтому для этой болезни характерны различные бактериальные осложнения.
- Если мама переболела корью, то новорождённый ребёнок будет под защитой иммунитета всего три месяца. По истечении этого времени малыш также подвержен развитию заболевания, как и окружающие.
- Тяжелее всего корь протекает у маленьких детей до 5 лет, одно из самых грозных осложнений — это смертельный случай.
- Согласно статистике, в 2011 году более сотни тысяч детей умерло от кори. Это дети, который не были привиты от инфекции.
Вопрос почему корь и в наши дни легко и быстро распространяется остаётся открытым. Ведь возбудитель крайне неустойчив во внешней среде и легко погибает при воздействии практически любых физических и химических факторов. Передаётся вирус воздушно-капельным путём во время кашля, чихания. Человек считается заразным весь инкубационный период, когда нельзя точно сказать, чем он заражён.
Можно ли заболеть корью после прививки? — да, такое может случиться, но протекает болезнь намного легче и отсутствуют тяжёлые проявления. Двукратная вакцинация обеспечивает защиту более чем у 90% детей. Поэтому вопрос нужно ли делать прививку не должен возникать у родителей, ведь только благодаря ей заболеваемость может снизиться.
График прививок от кори и пути введения вакцины
График прививок от кори зависит от того экстренная вакцинация проводится или плановая.
В случае плановой прививки впервые вакцина вводится в период с 12 по 15 месяцы жизни ребёнка. Следующий раз в норме, если отсутствуют противопоказания, ревакцинация против кори проводится в 6 лет.
проба Манту
Вакцина от кори совместима с большинством других, поэтому чаще всего ребёнка прививают сразу ещё от краснухи и эпидемического паротита.
Период ревакцинации практически всегда совпадает с пробой манту. Стоит ли этого опасаться, нужно ли отложить прививку? Нет необходимости отменять ни прививку от кори, ни пробу манту. Оптимальным считается проведение пробы манту до прививки от кори или спустя 6 недель после неё. В крайнем случае их делают одновременно, но только по экстренным показаниям.
Сколько раз делают прививку от кори? В плановом порядке её проводят двукратно, независимо от возраста и условий. Но существуют ситуации, когда приходится немного отклониться от календаря.
- Если среди близких людей кто-то заразился корью — прививку делают всем контактным лицам до 40 лет. В эту категорию входят дети с года, не болевшие корью или непривитые против неё (дети считаются непривитыми, если отсутствуют документально подтверждённые данные об этом).
- Если родился ребёнок от мамы, у которой отсутствуют антитела к вирусу кори — малыша прививают дополнительно в возрасте 8 месяцев, чтобы снизить вероятность заражения непредсказуемой инфекцией. Затем ребёнка вакцинируют в 14-15 месяцев и далее согласно календарю прививок.
- Последний вариант чаще применяется в развивающихся странах с напряжённой эпидемической ситуацией по заболеваемости корью. С большой осторожностью допускается проведение прививки через шесть месяцев после рождения ребёнка в этих районах.
Куда делают прививку от кори? Одну прививочную дозу, которая составляет 0,5 мл, вводят ребёнку под лопатку или в наружную поверхность плеча на границе средней и нижней трети.
Сколько действует прививка от кори? — нет точного ответа на этот вопрос. Известны случаи, когда вакцинация защищала от кори 25 лет и больше. Иногда после двух положенных прививок ребёнок остаётся под защитой в течение 12 лет. Цель иммунизации защитить в первую очередь детей до пяти лет, так как в этом возрасте большая вероятность возникновения осложнений.
Документация при проведении прививки
В наше время нет прививок детям, которые проводились бы без разрешения родителей. Сейчас любая вакцинация должна быть оформлена документально. Прививки от кори не являются исключением.
Как оформляется прививка от кори, и можно ли от не отказаться? До вакцинации после осмотра врача родители подписывают согласие на эту медицинскую процедуру. В случае нежелания вакцинировать своё чадо — оформляется письменный отказ в двух экземплярах за подписью одного из родителей. Один вариант вклеивается в амбулаторную карточку, второй в участковый журнал по иммунизации населения.
Письменный отказ на одну и ту же прививку оформляется ежегодно.
Реакция на прививку от кори
реакция на прививку
Для иммунопрофилактики используют живую ослабленную вакцину. Это и пугает многих родителей, провоцируя слухи о плохой переносимости. На самом деле пользы от введения противовирусного препарата намного больше, чем последствий от его введения.
Легче подготовиться к вакцинации, когда знаешь какие могут быть последствия прививки от кори. Их разделяют на местные и общие реакции.
- Местные беспокоят не более двух дней и характеризуются возникновением отёка тканей и покраснения в месте введения вакцины.
- К общим реакциям относится гиперемия или покраснение зева, насморк, редкий лёгкий кашель и развитие конъюнктивита или воспаления слизистой оболочки глаза.
- Иногда бывает недомогание, снижение аппетита, кореподобная сыпь и носовое кровотечение.
- После прививки от кори, возможно, повышение температуры, которая может произойти не сразу, а спустя 6 дней.
По степени и симптомам, сопровождающим процесс вакцинации, реакции на прививку от кори делятся:
- на слабые, когда температура повышается незначительно, не более чем на 1 °C, в это время у ребёнка практически отсутствуют все вышеназванные симптомы интоксикации;
- реакции на прививку от кори средней степени тяжести сопровождаются повышением температуры до 37,6-38,5 °C с умеренно выраженными симптомами интоксикации;
- сильные проявления после прививки характеризуются высокой температурой и выраженными, но кратковременными симптомами слабости, появления кашля, сыпи, покраснения горла.
Такую картину можно наблюдать после введения моновакцины, когда в состав препарата входит защита только от кори. При совмещённых вакцинах возможны другие проявления, которые возникают в ответ на введение, к примеру, ещё и компонентов от паротита или краснухи (боли в суставах, воспаление слюнных желёз).
Осложнения на прививку от кори
Поствакцинальное осложнение — это клиническое проявление стойких изменений в организме, связанных с введением препарата. При первых же признаках появления осложнений на прививку нужно сообщить лечащему врачу, чтобы выяснить причину их возникновения.
Как переносится прививка от кори? Иногда появляются тяжёлые осложнения, но это единичные случаи, которые не зависят от качества вещества и других внешних обстоятельств.
судороги
Осложнения бывают нескольких типов:
- осложнения, связанные с неправильной техникой вакцинации;
- изменения при введении некачественной вакцины;
- индивидуальная непереносимость одного из компонентов введённого препарата;
- осложнения, которые возникают при несоблюдении противопоказаний.
Побочные действия прививки от кори могут быть следующие.
- Сильная токсическая реакция, которая проявляется на 6-11 дни после прививки, при этом развивается выраженная температура, интоксикация, боль в горле, кореподобная сыпь. Длится этот период не более пяти дней, но его нужно отличать от проявлений других острых инфекционных заболеваний.
- Энцефалическая или судорожная реакция — на фоне высокой температуры развиваются судороги. Но многие педиатры не считают это тяжёлым осложнением.
- Поствакцинальный энцефалит (воспаление оболочек головного мозга). Симптомы не имеют специфических особенностей, они напоминают схожие проявления при других инфекциях: головная боль, тошнота, рвота, головокружение, спутанность сознания, судороги, возбуждение, появление специфических неврологических симптомов.
бронхиальная астма
Поздние бактериальные осложнения, которые врачами рассматриваются не как реакция на прививку, а как присоединение вторичной инфекции при неправильном поведении самого человека после проведения прививки.
- Иногда появляется сыпь после прививки от кори, что может быть обычной аллергической реакцией на компоненты, входящие в состав вакцины, к аллергическим проявлениям относят разнообразные высыпания по всему телу, отёк Квинке, боли в области суставов.
- На фоне проведения прививки у ребёнка бывает, что обостряются аллергические заболевания: бронхиальная астма, аллергодерматоз (обострение аллергических заболеваний кожи).
После всего вышесказанного у родителей может создаться неправильное впечатление, что прививка от кори не защищает от инфекции, а способствует развитию более тяжёлых осложнений. Но это не так. К примеру, такое осложнение, как энцефалит после прививки встречается в одном случае на миллион. Если же ребёнок заболеет корью, то вероятность его развития увеличивается в тысячу раз.
Лечение осложнений на прививку
Реакции — это временные явления, которые, как правило, проходят спустя два-три дня. С осложнениями бороться немного сложнее, о первых же проявлениях нужно сообщить лечащему врачу.
- Чтобы справиться с последствиями применяют симптоматические препараты: жаропонижающие и противоаллергические лекарственные средства.
- В случае тяжёлых аллергических проявлений на прививку от кори, осложнения после вакцинации лечат в стационаре, применяют кортикостероидные гормоны.
- С бактериальными осложнениями помогают справиться антибиотики.
Противопоказания для проведения иммунизации от кори
Прививку от кори не рекомендуется делать в случае:
- беременности;
- при развитии тяжёлых осложнений на введение предыдущей вакцины;
- если у ребёнка первичный иммунодефицит, злокачественное новообразование;
- при развитии тяжёлой формы приобретённого иммунодефицита (СПИД), но в случае, когда у ребёнка ВИЧ-инфекция без клинических проявлений — допускается введение живых вакцин;
- к противопоказаниям прививки от кори относится введение ребёнку иммуноглобулина или препаратов крови, тогда вакцинацию откладывают на три месяца;
- аллергия на куриный белок или аминогликозиды.
Виды вакцин от кори
Вакцины от кори могут содержать живой вирус или аттенуированный (ослабленный). Они не вызывают заболевание у ребёнка, но при этом способствуют выработке иммунитета. В чём особенность вакцин, защищающих от данной инфекции?
- Термолабильность или способность утрачивать свойства при некомфортной температуре. Вакцину хранят при t не выше 4 °C, при высокой или низкой температуре окружающей среды она быстро разрушается.
- Остатки вакцины при неиспользовании должны быть уничтожены.
- Препараты содержат антибиотик и белок яиц, поэтому вводятся с осторожностью детям с аллергическими реакциями на эти составляющие.
Для профилактики заболевания используют моновакцины и комбинированные, которые дополнены защитой от эпидемического паротита и краснухи.
- Российская моновакцина ЖКВ (живая коревая вакцина).
- Живая моновакцина «Рувакс», произведённая во Франции.
- Комбинированная MMR против кори (measles), эпидемического паротита (mumps) и краснухи (rubella), производство США.
- Комбинированная вакцина «Приорикс» — Великобритания.
- Вакцина паротитно-коревая российского производства.
Какую из этих вакцин предпочесть? Людям, которые заботятся о здоровье своего ребёнка, перед иммунизацией лучше проконсультироваться со специалистом. Врач может оценить, как переносится тот или иной препарат и порекомендует оптимальную вакцину. Прививка, которую делают моновакциной даёт меньше осложнений. Комбинированные вакцины — это в первую очередь удобство, так как не нужно ребёнка дополнительно прививать ещё двумя препаратами, детям легче перенести одну инъекцию, чем несколько.
Можно ли заболеть корью если есть прививка? В редких случаях такое возможно. Если ребёнка привили только однократно или произошло резкое снижение иммунитета — он подвержен развитию коревой инфекции даже после прививки. Но в таком случае болезнь переносится намного легче. Прививка приостанавливает развитие кори или спасает от тяжёлого течения болезни, снижает вероятность появления осложнений.
Как лучше перенести прививку от кори
- На вакцинацию нужно приходить здоровым, без минимальных проявлений ОРВИ.
- Лучше перед прививкой сдать анализы и попасть на полноценный приём к врачу.
- После введения вакцины нужно ограничить посещение людных мест в течение трёх дней.
- Можно ли мыться после прививки от кори? — да, но лучше принимать душ и не растирать место введения инъекции.
- После вакцинации нельзя вводить новые продукты в рацион ребёнка и готовить блюда, которые могут вызвать аллергию.
Прививка от кори необходима, так как благодаря этой несложной процедуре ребёнок защищён от серьёзной болезни. Иммунизация помогла снизить не только количество случаев заболевания корью, но и уменьшить смертность от неё. Это действенная профилактика, направленная на помощь ребёнку в борьбе с тяжёлой инфекцией.
Источник