Прививка от оспы название
Содержание статьи
.
.
, , — . , , . , . , , , . ? , , .
, . , , , . , , . , «» — — (), () , . , , , , .
, — — ? , , ? .
, , , . , , , . , , .
— Y- . , , , , . .
, , 6000, . , , , , , . , , 128 . , , 128 , 128 — 100% . . , , — , .
«homo» ? , , . , , , . , .
, ; , , , , , , «» . , , . , . , P. falciparum , , .
, — . , . , , . , — , — , . — , — . , , , .
?
. , , « ». , , (, , ). , , , — . , , , , « ». , , , , — .

, «» munis, , . , , , 430 . .. , . , , : « , , , , . …». «» «», 60 . .., .
? . , , . , , . (300 — 480 . ..), (330 . ..), (63 . ..), , . , . , .
, , , , 5- 120 . .., 6-, . — , , , , . , 6- , , , , , . , . , « » . . De Medicina — Antidotum Mithridaticum. 54 , .

63 . .. — , , , , . . , . — . , 17 , , , . , , , , . , , . , , , .
.
— , . — — . , , . . 3 (), . ( ), . , .
. , , . . , , 2 . , , , 30 , — .
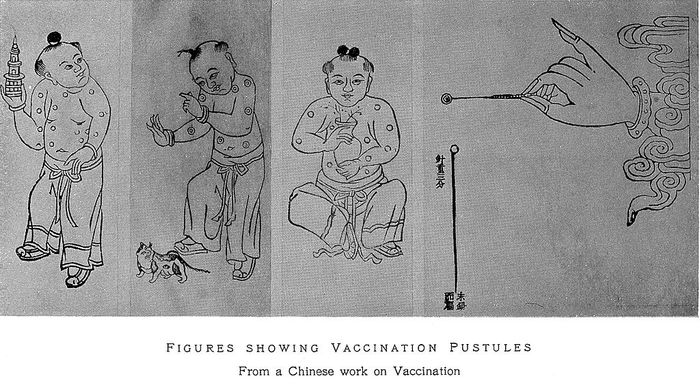
— , , . ? , , , .
— . . (1500 . ..), (1122 . ..), , , , .
, , . , , . , . , — , . , . .
, , , . . , , — , , , 1717 . . , , , , , : , , , ».
, 1721 . , . , , . 1796 , . , — , — . — .

.
, ?
, , , . -, . . — , , . . , . , , , 450 . (700 . ) , , , , . . — . () — . (Ig) — . — -, . , (RAG), -.
, , ? , , . . .
. , , . , . , — , , . , TLR . . Toll- (TLR) , , . TLR , , .
— , , — «- ». , TLR , , , ( ). , , — , — .
. , . . , , . , , TLR, , , , . TLR , . — , , TLR .
— . , — -. . : Igs ( ) B- T- (TCR) T-, , TLR, . , , , . , . , , .
, , — — -, , , . , , , , , , .
.
, . — , — , , . .
, — , . , , , — -, . , ( ) , , , — , . , .
— , . , . , , () , , , () . — , ( , , , , ). , — .
.
, , . , . , . . , , . , , — , , . , , .
? -, . -, , , , . . , , 5 , . , , , , — , . , . , , , , , , , .
? , (. — ). — , , , . . . , , , Corynebacteria sp. viridans streptococci , , . , ?
. , , .
— , , in vitro (. — , ) , , . , , . , , , (- ). , , , . , , , , .

?
. , , , , . . , — 7 , . ? . , -.
, , 1931 . , . , , , .
. — , , . , . . , 8 .
, , , «» , , , , . , , , .
JAMA Pediatrics, » «, , , ( MMRV). , .
?
. , . , — . , — , . . , , , , , ? , , 149 . , . , , — — , 100 200 .
, , . , … . , — . , .

: 1- () , , , in vitro. 2 — . 3 — — , ( ) , , . 4 — , ( ) . — , . 5 — — , . , .
, ,
SV.
Источник
Прививка о оспы
Оспа — заболевание, которое сопровождается характерной сыпью и повышением температуры тела. Сейчас принято говорить о двух ее видах — ветряной и натуральной. На самом же деле, это совершенно разные болезни, обладающие лишь некоторой схожестью лишь в клинических проявлениях:
- Обе они провоцируют появление зудящей сыпи. Но если ветрянка бесследно проходит за 2-3 недели, то при натуральной оспе требуется серьезное лечение, без которого вероятность гибели человека достигает 70%;
- Обе инфекции — вирусные. Но одна вызывается поксвирусами, а вторая — герпесом 3 типа. Поэтому формирование перекрестного иммунитета не является возможным: перенесенная в детстве ветрянка не защитит вас от натуральной оспы;
- Отличаются они и глубиной поражения. После оспы рубцы остаются на всю жизнь, после ветрянки они формируются крайне редко — при осложнениях или во взрослом возрасте.
Отличия есть и в распространенности инфекции. Натуральная оспа относится к перечню побежденных болезней — последний раз она была зарегистрирована в 1978 году в Бангладеш. Ветрянкой же малыши и взрослые болеют повсеместно и на протяжение всего года.
Натуральная оспа
Несмотря на 40-летнее отсутствие выявления этой болезни у людей вирусологи считают, что расслабляться рано:
- После ликвидации эпидемии в 70-ых заболевание стало поражать ближайшего «родственника» человека — обезьян;
- Вакцинация против натуральной оспы не входит в обязательный календарь прививок. Поэтому львиная доля людей, рожденных после 1983 года, не имеют иммунитета к этой болезни;
- Если заглянуть в историю, то можно смело уверять, что черная оспа способна обрушать коллективный иммунитет и провоцировать развитие пандемии.
Поэтому в каждой стране мира существует запас вакцин, предназначенных для проведения массовой иммунизации в случае выявления этой болезни у людей. Проходить эту процедуру придется даже людям старше 1983 года рождения — для выработки достаточного уровня антител.
Виды вакцин
Сейчас в России используется три вида противооспенных вакцин. Причем все они отличаются между собой скоростью запуска иммунных реакций и показаниями к применению:
- Сухая живая оспенная вакцина. Она содержит ослабленные экземпляры вирусов, которые способны вызвать заболевание только при резком ослаблении иммунитета. В остальных случаях в организме запускается целый ряд реакций, приводящий к выработке высокого уровня антител;
- Сухая инактивированная вакцина. Она содержит вирусы, выращенные на коже телят, а затем убитые воздействием кобальта-60. Она более безопасна и ранее применялась для массовой вакцинации людей в возрасте с 1 года. Но ввиду ее низкой иммуногенной активности, проводить процедуру придется дважды с интервалом в 1-2 недели;
- Живая оспенная вакцина в таблетках. Вирусы в ней вполне активны и справиться с ними без развития инфекционного процесса способен только ранее иммунизированный организм. Поэтому дают такой препарат только тем, кто ранее был привит от оспы в случае риска заражения.
Побочные эффекты способны возникать после любой прививки. И оспенная — не исключение. Нормальной реакцией на ее введение считается подъем температуры тела до 38 градусов в течение нескольких дней, воспалительная реакция и покраснение на месте формирования оспины, слабость, головокружение. Все это может проявиться в течение 21 дня с момента прививки. В таких случаях рекомендуется принимать препараты для снятия симптомов болезни.
Алгоритм проведения прививки
Устойчивость к оспе во многом связана со сроками иммунизации. Так, оптимальным временем для оспенной прививки считался возраст ребенка в 1-2 года. Взрослым же ревакцинация проводилась 1 раз в 5 лет. При этом в течение жизни человек получал все три вида препаратов:
- Первую прививку делают сухой инактивированной вакциной. Вводят ее подкожно на 10 см ниже плечевого сустава. На месте инъекции остается след размером 5-10 мм, сопровождающий человека всю жизнь;
- При всех последующих вакцинациях для инъекции выбирают место, свободное от повреждений. Поэтому характерным отличием следов от вакцинации против оспы считается наличие 2-3 неровных оспин. След от БЦЖ всегда одиночный, миниатюрный и ровный;
- Повторно делают прививку методом скарификации живой вакциной. Также в области плеча наносится глицериновый раствор препарата и поверх нее делают царапину величиной около 5 мм. Жидкость втирается в нее пером для оспенной вакцинации. На месте нанесения в течение 21 дня проходит полный цикл развития оспины — от небольшой везикулы до коросты. Последняя со временем отваливается и оставляет после себя неровный шрам;
- Для повторной прививки используют таблетки. Их медленно рассасывают в полости рта. При этом крайне важно, чтобы в ней не было серьезных повреждений или стоматита. В противном случае придется выбрать другой вариант. Например, еще одно накожное нанесение путем скарификации.
После любого из этапов вакцинации рекомендуется отказаться от прогулок и посещения людей с ослабленным иммунитетом, следить за симптомами и развитием процесса на плече. В случае отсутствия везикулы, а затем и пустулы, нужно обратиться к врачу для оценки результатов прививки, а возможно, и повторного нанесения препарата.
Показания
Сегодня прививка от оспы не входит в число обязательных и проводится только людям, у которых риск заражения выше, чем у остальных:
- Работникам органов эпидемиологического надзора;
- Врачам и медперсоналу инфекционных отделений;
- Специалистам вирусологических лабораторий;
- Работникам дезинфекционных бригад и подразделений;
- Ученым и персоналу, работающим с человекообразными обезьянами.
В случае регистрации инфекции в одном из районов, пройти вакцинацию придется и врачам, медсестрам и водителям скорой помощи, работникам приемного покоя. Сделать прививку против оспы можно и по собственному желанию. Особенно, если вы считаете, что столкнулись с этой инфекцией и подвержены риску заражения. Достаточно обратиться в поликлинику — вакцина будет доставлена на заказ в жестко установленные сроки.
Противопоказания
Натуральная оспа — опасное и тяжелое заболевание, а ее вирус даже в малых дозировках способен провоцировать побочные явления, такие как покраснение и зуд в зоне нанесения, повышение температуры, а в тяжелых случаях — распространение сыпи по всему телу, образование экзем, менингоэнцефалита. Поэтому даже при наличии малейших сомнений прививку рекомендуется отложить. В частности, ее не проводят:
- В период беременности и кормления грудью;
- При болезнях кожи — псориазе, экземе;
- ВИЧ-инфекции и лейкозах;
- После инфарктов и инсультов;
- При хронических воспалительных заболеваниях внутренних органов;
- После заболеваний центральной нервной системы — эпилепсии, менингита, черепно-мозговых травм;
- При сахарном диабете.
Не рекомендуется также проведение прививки в периоды снижения иммунитета — после операций и пневмоний в течение года, при анемии, хроническом тонзиллите и бронхите. При наличии любого заболевания лучше предварительно получить консультацию узкого специалиста.
Ветряная оспа
Ветрянка получила свое название за сходство с оспой и относительно легкое течение. Тем не менее, вызвана она совершенно другой инфекцией — вирусом герпеса 3 типа. После перенесенной болезни он остается в нервной системе человека навсегда. При резких ослаблениях иммунитета, а также в пожилом возрасте он способен снова проявить себя, но уже в совершенно иной форме — в виде опоясывающего лишая. При этом сыпь распространяется вдоль нервных стволов и провоцирует зуд, шелушение и боль.
Осложнения ветрянки у детей и взрослых
В старину детей с выраженными симптомами не изолировали от общества. Напротив, к ним даже водили здоровых малышей в гости. Причин такого поведения родителей две:
- В раннем возрасте ветрянка переносится намного легче. У детей 4-7 лет даже температура редко поднимается выше 38 и держится всего пару дней, в то время как у взрослых болезнь способна спровоцировать серьезные осложнения;
- Второй фактор — высокая контагиозность болезни. Шанс заразиться при встрече с больным составляет практически 100%.
Стоит принять во внимание и тот факт, что пожилые люди с опоясывающим лишаем не менее опасны, чем дети с обычной формой ветрянки. Заразиться от них можно даже при краткосрочном контакте. Если у детей герпесвирус практически не вызывает осложнений, то у взрослых в 16% случаев выявляются:
- Переход сыпи на слизистые оболочки и поражение ротовой полости, гортани;
- Развитие пневмонии;
- Герпесвирусный полиартрит;
- Менингит.
Все они несут в себе риск для последующей жизни пациента. Так, вирусную пневмонию и артрит приходится лечить довольно долго, а отдельные симптомы способны сохраняться годами.
Для детей наиболее характерны бактериальные осложнения ветрянки. При расчесывании сыпи малыш может занести стафило- и стрептококки, которые провоцируют развитие долго заживающих язв, абсцессов и флегмон. Поэтому чрезвычайно важно следить за гигиеной ребенка в период болезни.
Показания к вакцинации
Дети до 12 месяцев практически не болеют ветрянкой. Связано это с колостральным иммунитетом — наличием антител к вирусу в молозиве матери. Поэтому делать прививку против оспы младенцу целесообразно именно в 1 год. Она необходима в случаях:
- Наличия в семье старших детей, посещающих сады и школы, но еще не переболевших ветрянкой;
- При наличии пожилых родственников с ослабленным иммунитетом;
- При частых контактах с другими детьми — в поликлиниках, у родственников или няни.
Абсолютным показанием к вакцинации против ветрянки служит планирование беременности. Если будущая мама не перенесла эту болезнь в детстве, то у нее есть все шансы заразиться во время вынашивания. Вирус же легко проникает через плаценту и вызывает мутации и уродства плода на ранних стадиях. В таких случаях врачи безапелляционно направляют на аборт.
Опасна ветрянка и на поздних сроках беременности — она может вызывать внутриутробную инфекцию у малыша или заразить его во время родов. Новорожденные дети переносят болезнь тяжело — они расчесывают сыпь, тянут ручки в рот, ввиду чего вирус охватывает и слизистые оболочки, становится причиной стоматита и невозможности нормального питания ребенка.
Виды вакцин против ветрянки
Сейчас в России применяются всего два вида — Окавакс и Варилрикс. Первая изготавливается в Японии, а вторая — в Бельгии. И это, пожалуй, самое весомое различие между ними. Оба препарата относятся к живым вакцинам, а вирус получен из штамма Ока — самого распространенного в мире. Показания к их применению одинаковы:
- Используют их для прививки с 1 года;
- При планировании беременности после прививки до зачатия должно пройти не менее 3 месяцев;
- Оба препарата не используются беременным и людям со сниженным иммунитетом, хроническими заболеваниями и риском полноценного заражения.
И Окавакс, и Варилрикс способны провоцировать подъем температуры, зуд на месте введения, сонливость и слабость, а иногда и появление сыпи на разных участках тела. Все эти проявления считаются нормой и не должны вызывать беспокойства. Обращаться к врачу стоит лишь в том случае, если симптомы не угасают спустя неделю после прививки.
Противопоказания
Живая вакцина всегда таит в себе некоторую угрозу. Ведь она способна вызвать легкую форму болезни. И подобная ситуация опасна для людей с низким иммунитетом — их организм просто не в состоянии защитить себя от осложнений. Поэтому прививку против ветряной оспы не делают:
- Больным ВИЧ;
- При иммунодефицитных состояниях — возрастных или возникших после тяжелой болезни, операции;
- При хронических болезнях сердца, печени и почек;
- При ОРВИ и простудах;
- Не ставят прививки и беременным, а также кормящим мамам.
Серьезным ограничением может стать и наличие аллергии на один из компонентов биопрепарата.
Ставить прививки или нет?
Вакцинация против ветрянки в России не входит в перечень обязательных процедур. Да и сама болезнь не вызывает серьезных опасений у взрослых, поскольку дети переносят ее легко. Но на Западе она уже давно входит в календарь прививок. Ведь причин для ее проведения более, чем достаточно:
- Однажды проникнув в организм, вирус остается в нем навсегда. А это риск развития в зрелом возрасте крайне неприятной болезни — опоясывающего лишая, лечение которого растягивается на долгие месяцы;
- Особенно важна вакцинация против герпесвируса 3 типа для женщин. Ведь при инфицировании им во время незапланированной беременности на ранних сроках придется идти на аборт, на поздних — бороться с симптомами внутриутробного заражения;
- Необходима прививка и тем взрослым, которые не переболели ветрянкой в детстве. Ведь после 20 лет риск развития осложнений возрастает до 16-20%;
- Аргументом в пользу вакцинации может служить и исключение потребности в еще одном больничном листе. Особенно, когда мама настроена продолжить строить карьеру после выхода из декретного отпуска.
Прививка против ветрянки — современное решение, способное избавить от множества хлопот. Поэтому все больше людей желают сделать ее и обезопасить свою семью от возможных рисков.
Может быть интересно:
- Прививка от клещевого энцефалита
- Прививка АКДС
- График вакцинации
- Прививка от менингита взрослым
- Прививка от рака шейки матки
Источник
Вакцины, которые спасли мир: как человечество победило оспу, корь и полиомиелит
Несмотря на то что пандемия коронавируса за последние два года изменила жизнь на большей части планеты, ситуация далека от страшных эпидемий прошлого. В эпоху Возрождения сифилис, который сегодня успешно лечится, был основной причиной смерти в Европе. В XIX веке холера унесла больше жизней, чем любая другая болезнь, — современная медицина научилась лечить ее даже без применения антибиотиков. «Испанка», обрушившаяся на мир в 1918-1920 годах, считается самой массовой и самой смертоносной эпидемией в истории человечества — в наше время словом «грипп» никого не напугать. Самой страшной болезнью испокон веков считалась чума, у заболевших не было шансов на выздоровление. Например, пандемия, получившая название «Юстинианова чума», держалась 60 лет и уменьшила население Византии в два раза, а в ХХ веке чуму научились эффективно лечить. Еще три страшных заболевания — натуральная оспа, полиомиелит и корь — смогли обуздать только благодаря вакцинации.
Натуральная оспа
Натуральная оспа является одной из немногих антропонозных инфекций, это означает, что вирус-возбудитель способен паразитировать в естественных условиях только в организме человека. Передается вирус воздушно-капельным путем. Смертоносная болезнь, покрывавшая кожу человека гнойниками (пустулами) и если не убивавшая, то оставлявшая свои уродливые следы, известна человечеству более трех тысяч лет. В Европе средних веков сложно было найти человека, который бы не переболел ею, о чем свидетельствует немецкая поговорка: «Von Pocken und Liebe bleiben nur Wenige frei» (Немногие избегнут оспы и любви). Оспа постоянно соседствовала с людьми, периодически вспыхивая то тут, то там, становясь причиной гибели чуть ли не каждого третьего ребенка. Она не знала ни сословий, ни границ и в XVI веке перебралась даже через океан: европейцы привезли оспу в Америку, где от нее вымерли целые индейские племена. Только в ХХ веке натуральная оспа убила более 300 млн человек… а сегодня она является единственным полностью ликвидированным заболеванием.
Еще в раннем Средневековье на Востоке знали, что вариоляция — прививка оспенного гноя из созревшей пустулы больного человека, переносящего натуральную оспу в легкой форме, — помогает в будущем избегать тяжелого течения болезни. Но у вариоляции были серьезные минусы: во-первых, в небольшом проценте и она приводила к смерти, во-вторых, вызывала эпидемии, в третьих, зачастую неправильно проводилась шарлатанами. В Европе эта процедура начала применяться довольно поздно, благодаря жене английского посла леди Мэри Монтегю, которая в 1716-1718 годах побывала в Турции и описывала следующее:
«Для этой цели собираются люди (обычно 15 или 16 человек), к ним приходит старуха с ореховой скорлупой, наполненной оспенным материалом. С помощью большой иглы она заносит заразу людям в вену, а после перевязывает рану. Процедуру повторяют четыре или пять раз. (…) Дети и молодые люди проводят вместе всю оставшуюся часть дня. Затем лихорадка начинает их захватывать, и они лежат в кроватях два дня, редко три. У них очень редко появляются шрамы на лице, болезнь проходит легко, на восьмой день они чувствуют себя прекрасно».
Вариоляция применялась в Европе до середины XIX века, известно, что в 1768 году императрица Екатерина II показала пример поданным, сделав себе вариоляцию, специально для этого из Англии был приглашен врач Томас Димсдейл.
Во второй половине XVIII века некоторые ученые и фермеры заметили, что люди, переболевшие коровьей оспой, впоследствии не болеют натуральной. Так были заложены предпосылки к вакцинации — прививке ослабленным вирусом. Английский врач и натуралист Эдвард Дженнер около 30 лет наблюдал за естественными случаями заражения людей коровьей оспой и в 1796 году публично произвел эксперимент над восьмилетним мальчиком (как тогда было принято — над сиротой из приюта), которому привил этот вирус. Затем он пробовал привить ребенку вирус натуральной оспы, но она не принялась. Таким образом Дженнер стал одним из основоположников вакцинации, хотя спасительной, как показала история, идее сначала усиленно сопротивлялись простые граждане и духовенство. Постепенно массовая вакцинация против оспы начала вводиться в разных странах мира, в Российской империи — с 1812 года.
Тем не менее эпидемии продолжались — сказывалось отсутствие комплексного подхода и регулярной ревакцинации. Искоренить натуральную оспу смогли только во второй половине ХХ века благодаря слаженной работе всех государств мира, и во многом это — заслуга СССР. В 1958 году на XI сессии Всемирной ассамблеи ВОЗ советская делегация по руководством академика Виктора Михайловича Жданова предложила программу ликвидации оспы во всем мире. Организация утвердила резолюцию, положившую начало кампании по всемирной борьбе с оспой, а в 1967 году приняла решение об интенсификации искоренения натуральной оспы с помощью массовой вакцинации человечества. Только Советский Союз выпустил около 1,5 млрд доз вакцины.
Последний случай заболевания в естественной среде (и вспышка заболевания) был зафиксирован в Сомали в 1977 году, а в 1980-м ВОЗ объявила о ликвидации оспы. Правда, это еще не означает, что эпидемий оспы не случится в будущем: вирус официально хранится в двух лабораториях: в наукограде Кольцово под Новосибирском и в Центре по контролю и профилактике заболеваний США. Ученые продолжают работать над созданием новых, более совершенных вакцин от оспы на случай, если вирус есть где-то еще…
Корь
 Shutterstock/FOTODOM
Shutterstock/FOTODOM
Одной из самых заразных инфекционных болезней является корь. Передаваясь воздушно-капельным путем, она приводит к заражению 9 из 10 контактировавших с больным людей. Так, пробравшись на острова Фиджи из Австралии в 1875 году, болезнь убила около 25% населения. В 1951 году корь впервые появилась в Южной Гренландии и заразила 999 человек из каждой тысячи. До наших дней корь остается в списке ВОЗ, как одна из главных причин смертности детей в возрасте до пяти лет, — за это ее еще называют «детской чумой».
Препаратов для лечения кори не существует, можно лишь ослабить симптомы. Большинство людей переносят болезнь легко, но для части зараженных она заканчивается смертью. Страшны не столько проявления кори, сколько серьезные осложнения, к которым она может привести: слепота, энцефалит, пневмония, гепатит и пр. В небольшом проценте случаев корь провоцирует поражение центральной нервной системы: подострый склерозирующий панэнцефалит (SSPE), причем симптомы появляются в среднем через семь лет после того, как человек переболел. Заражение во время беременности повышает риск выкидыша, внутриутробной смерти ребенка и преждевременных родов.
Единственным эффективным способом борьбы с корью является профилактика. Первая вакцина была создана в США в 1963 году, практически в то же время над отечественной вакциной работали специалисты Ленинградского института эпидемиологии и микробиологии имени Луи Пастера под руководством известного советского бактериолога и вирусолога Анатолия Александровича Смородинцева. Уже с 1967 года вакцина начала широко применяться в СССР. Со временем появилась еще одна вакцина, а заболеваемость корью на территории Советского Союза удалось снизить в 650 раз.
В 2000 году ВОЗ развернула глобальную сеть лабораторий по борьбе с корью и краснухой, чтобы отслеживать распределение генотипов вируса кори по всему миру. В России и СНГ тоже существует сеть лабораторий по надзору за распространением кори и краснухи. После начала широкомасштабной вакцинации детей смертность и процент осложнений настолько снизились, что можно было говорить о скором искоренении кори, как и оспы… Но в 2010-х по всему миру начались новые вспышки этого заболевания, даже в тех странах, где корь уже долгое время либо вообще не появлялась, либо появлялась в виде единичных случаев — это касается США, Канады и большинства стран Европы. В 2018 году в Европе было зафиксировано более 40 тысяч заболевших.
Основные виновники этого регресса — антипрививочные настроения и активная миграция по планете. В 2019 году ВОЗ назвала недоверие к вакцинации одной из десяти главных угроз здравоохранению.
Полиомиелит
 Shutterstock/FOTODOM
Shutterstock/FOTODOM
Полиомиелит — еще одна высококонтагиозная, то есть очень заразная болезнь, лечения которой не существует. В большинстве случаев она протекает бессимптомно, но у части зараженных полиовирус проникает в центральную нервную систему и за считанные часы приводит к необратимым парезам или даже общему параличу. В основном полиомиелит поражает детей до пяти лет, он передается фекально-оральным путем, то есть через немытые руки, реже — через загрязненную воду или продукты. После попадания в организм вирус начинает размножаться в кишечнике. По данным ВОЗ, в одном из 200 случаев инфицирования развивается необратимый паралич, обычно ног. Примерно 5-10% из этого числа умирают от паралича дыхательных мышц.
Похоже, что полиомиелит был известен еще в Древнем Египте и Древней Греции. Об этом свидетельствуют стела с изображением жреца с типичным для этой болезни поражением ноги в храме богини плодородия Астарты в Мемфисе и даже мумии с характерными костными деформациями. А Гиппократ оставил описание похожей болезни, при которой сохнут ноги, уменьшается объем мышц и наступает паралич ног. Прогресс в изучении полиомиелита наступил в XIX веке, когда были зарегистрированы первые массовые случаи «детского паралича» в Скандинавии и США, в 1916 году только в Нью-Йорке от полиомиелита умерло две тысячи детей.
В ХХ веке эпидемии полиомиелита становились все более масштабными, в 1950-х эпидемия случилась и в СССР. Ситуацию в корне изменило создание вакцины, которая сначала была изобретена в США, а затем на основе американской живой сыворотки Сэйбина советские вирусологи Анатолий Александрович Смородинцев и Михаил Петрович Чумаков разработали свою вакцину и наладили ее массовое производство. Причем одну из первых доз Смородинцев ввел своей внучке, как и после создания вакцины против кори. В Советском Союзе полиомиелит как массовое заболевание был ликвидирован быстрее всего, произошло это к 1961 году, с 1962-го регистрировалось 100-150 случаев в год, хотя до 1960-х в год фиксировалось более 20 тысяч случаев заражения полиомиелитом. В 1988 году на 41-й сессии Всемирной ассамблеи ВОЗ была принята резолюция о ликвидации полиомиелита в мире, благодаря слаженным действиям большинства стран мира количество случаев заболевания диким полиовирусом с тех пор уменьшилось на 99%, с 350 тысяч случаев в год до 33, которые были зарегистрированы в 2018 году.
Однако говорить о полной ликвидации вируса, к сожалению, до сих пор нельзя — на большей части планеты он искоренен, но продолжает передаваться в Афганистане и Пакистане. Ученые опасаются, что в ближайшие 10 лет полиомиелит может снова вернуться на свои позиции.
Источник