Приказ по вспышка кори
Содержание статьи
В России зафиксировали вспышки кори: откуда они взялись и как с ними бороться?
С начала года в регионах России регистрируют вспышки заболевания корью, хотя официально эпидемия не объявлена. Роспотребнадзор связывает рост больных корью с вирусом, привезенным из-за границы, но, по мнению специалистов, немаловажную роль в распространении заболевания сыграли отказы от прививок. «Такие дела» разобрались в динамике заболевания корью в России и поговорили с экспертами о способах защиты от вируса.
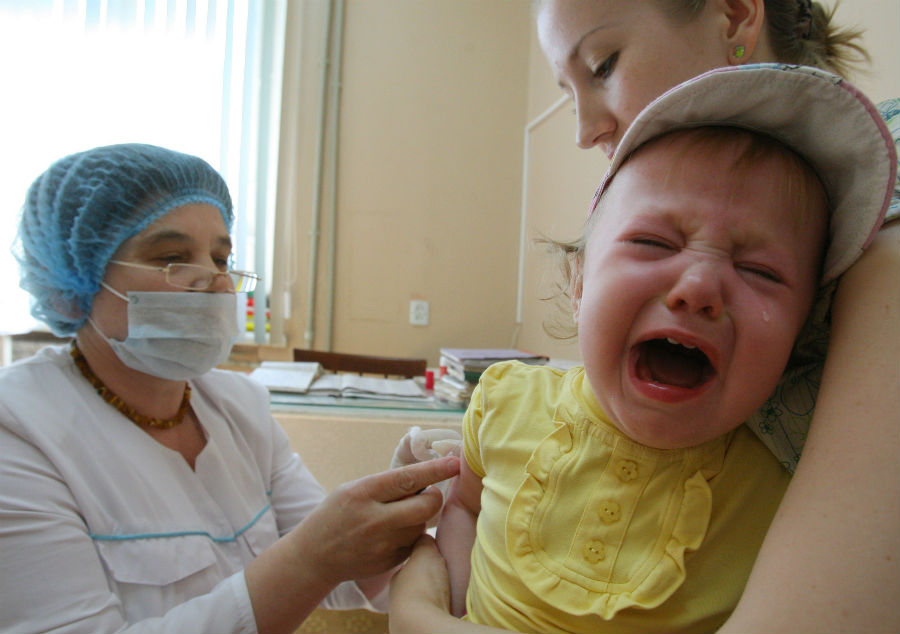 Вакцинация ребенка, ИвановоФото: Владимир Смирнов/ИТАР-ТАСС
Вакцинация ребенка, ИвановоФото: Владимир Смирнов/ИТАР-ТАСС
Как распространяется корь?
Корь — опасное вирусное заболевание. Оно распространяется воздушно-капельным путем и может привести к летальному исходу. Как предупреждает ВОЗ, заразиться корью может любой человек, не имеющий иммунитета к болезни, то есть если он не был привит или не болел раньше. Это связано с тем, что вирус остается активным в воздухе и на предметах в течение двух часов, а от инфицированного человека может передаваться за четыре дня до и спустя четыре дня после появления у него сыпи. Чаще всего корью болеют маленькие дети. С возрастом болезнь сложнее перенести, возможны осложнения.
Симптомы кори — высокая температура, кашель, воспаление слизистых, сыпь — могут проявляться не сразу или напоминать сезонные простуды.
Масштаб заболевания корью в России
По данным Минздрава, в 2018 году в России корью заболело в три раза больше людей, чем в 2017 году, — около 2,5 тысячи человек. По ситуации на начало 2019 года статистики министерства нет, но глава Роспотребнадзора Анна Попова сообщила о единичных вспышках кори в семи регионах России.
В Санкт-Петербурге главный санитарный врач назвала эпидемиологическую обстановку «напряженной» и предписала особые меры. Вспышки кори зафиксированы в Нижегородской, Ивановской и Владимирской областях. В Москве случаи заболевания корью обнаружили в одном из хостелов, на карантин закрыли несколько школ, а с 16 по 19 февраля из-за болезни студента по предписанию Роспотребнадзора отменили занятия в нескольких корпусах НИУ ВШЭ. По словам заболевшего, врачи не сразу диагностировали корь из-за предположения, что это простой грипп. В Екатеринбурге в начале февраля зарегистрировали 27 пациентов, но медики смогли остановить первую волну заболеваний, привив за пять дней почти 10 тысяч человек.
Министерство здравоохранения не объявляло эпидемию. Эпидемиологическим порогом принято считать 5% заболевших от всего населения определенной территории, например региона. Эксперты «Таких дел» подтверждают, что сейчас, несмотря на сообщения о вспышках заболевания, критической эпидемиологической ситуации нет.
Что вызвало новый всплеск кори?
Роспотребнадзор не называл прямо причины вспышек кори в регионах в начале 2019 года, однако в публикациях ведомства говорилось, что в прошлом году «увеличилось число завозов коревой инфекции из неблагополучных стран». Попова объяснила вспышки в Москве потоками трудовой миграции.
Доктор медицинских наук завлабораторией детских вирусных инфекций НИИ вакцин и сывороток имени Мечникова Надежда Юминова в разговоре с «Такими делами» также называет одной из причин вспышек влияние вирусов из Германии, Франции и с Украины. Специалист организации доказательной медицины Тимур Пестерев же считает, что невозможно выделить миграционные потоки, влияющие на число заболевших, — к тому же, по данным эксперта, в странах СНГ привитых людей больше 90%.
Врач-терапевт Алексей Безымянный связывает рост заболеваемости корью с движением «антипрививочников» — тех, кто сознательно не вакцинирует своих детей. Так, глава петербургского Роспотребнадзора Наталья Башкетова рассказывала, что во Фрунзенском районе, в доме, где заболели восемь человек, жители отказывались от прививок и не открывали дверь врачам.
«Некоторые дети не могут привиться, поскольку имеют серьезные противопоказания. За счет того что корь опять появилась, они попадают в зону риска, поскольку возможны смертельные исходы», — отмечает Юминова. Она подчеркивает, что решение родителей не прививать детей отражается на всем обществе и что «мы должны заботиться друг о друге».
Как бороться с корью?
Единственный метод борьбы с заболеванием как таковым — это прививка, сходятся во мнении эксперты. С распространением кори помогают бороться карантины и массовая вакцинация, сейчас такие меры точечно проводит Роспотребнадзор. В период вспышек кори эксперты призывают не контактировать с людьми, у которых есть внешние признаки заболевания: кашель, сыпь. На карантине дети тоже могут заболеть, поэтому специалисты советуют родителям ограничить посещение массовых мероприятий и следить за самочувствием ребенка. «Мыть руки, поменьше бывать в общественных местах — основной способ защиты», — считает Безымянный.
Согласно Национальному календарю прививок, детей прививают от кори дважды: когда ребенку исполняется год и перед школой, в шесть лет. По оценкам экспертов, после двух вакцинаций риск заболевания всего 3%. Вторую дозу можно ввести раньше, если есть прямой контакт с заболевшими, объясняет в своем блоге во «ВКонтакте» врач-педиатр Сергей Бутрий. Он ссылается на зарубежный опыт, где временной отрезок между первой и второй прививками значительно меньше, чем в России.
Взрослым эксперты советуют проверить свой иммунный статус, особенно если они не помнят, делали им в детстве прививку или нет. Прививка не имеет срока годности, но количество антител может быть разным в зависимости от индивидуальных особенностей организма.
Если в организме выявляется недостаточное количество антител для борьбы с корью, нужно сделать прививку (до 35 лет бесплатно). «Вакцина у нас хорошая, можно сделать импортную, но и отечественная отвечает всем требованиям», — комментирует Юминова.
Почему в России корь еще не победили?
Пестерев рассказывает, что исторически заболеваемость постепенно снижалась с увеличением количества привитых людей.
До 1960-х, когда в СССР не было вакцины, болело до миллиона человек
Пестерев упомянул, что рост заболеваемости корью отмечали в 1982, 1986, 1992 годах, но подчеркнул, что крупных эпидемий не было. Сообщения о вспышках кори в России появлялись в 2011, 2013 и 2014 годах, а к 2017 году Роспотребнадзор уже говорил о единичных случаях. Для элиминации кори, то есть ее полного устранения, нужно, чтобы случаи заражения были связаны только с заграничной инфекцией и чтобы болел всего один человек на миллион, объясняет Юминова, как недавно это признала Всемирная организация здравоохранения (ВОЗ) в отношении краснухи в России.
В 2005 году ВОЗ публиковала стратегический план по элиминации кори в Европе к 2010 году. В России дополнительные вакцинации привели почти к полному устранению кори в большинстве регионов, но на некоторых территориях вспышки возобновлялись. «Тогда время элиминации перенесли на 2015 год, но корь продолжала регистрироваться», — говорит Юминова. В феврале 2019 года Роспотребнадзор опубликовал отчет, в котором представил масштабы заболевания корью в Европе и призвал россиян делать прививки.
Источник
О мерах по снижению заболеваемости корью и эпидемическим паротитом
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ПРИКАЗ
от 12 августа 1997 года N 240
О мерах по снижению заболеваемости корью и
эпидемическим паротитом
Массовая иммунизация детей живыми вакцинами против кори и эпидемического паротита позволила значительно снизить уровень заболеваемости этими инфекциями. Число больных корью в последние два года не превышало 5,0 на 100 тысяч населения, эпидемическим паротитом снизилось более чем в 20 раз по сравнению с периодом до начала вакцинации.
Однако эпидемиологическая обстановка по эпидемическому паротиту остается неблагополучной. Ежегодно болеет более 40 тыс. человек, из них 90% — дети. Число больных этой инфекцией в 1996 году возросло на 30% по сравнению с 1995 годом, показатель заболеваемости составил 47,0 на 100 тыс.населения, среди детей — 159,3, а в г.Санкт-Петербурге, Республиках Алтай, Тыва, Рязанской области — 231 — 346,0 на 100 тыс.населения, среди детей — 587 — 1349,0 на 100 тыс.детей. Рост заболеваемости этой инфекцией имеет место и в текущем году.
В ряде административных территорий страны (Республиках Башкортостан, Дагестан, Саха (Якутия), Ингушской Республике, Ивановской области) показатель заболеваемости корью в 3-8 раз превышает среднефедеративный. Удельный вес лиц в возрасте 15-20 лет в общем числе больных корью возрос и достигает 30-50%.
Серьезную тревогу вызывает возникновение вспышек кори и эпидемического паротита в школах, в средних и высших учебных заведениях.
Заболевания эпидемическим паротитом среди взрослых характеризуются тяжелым клиническим течением и последующими осложнениями — менингитами, орхитами, панкреатитами.
Основной причиной такого положения является низкий уровень коллективного иммунитета населения к кори и эпидемическому паротиту. Несмотря на увеличение уровня охвата прививками против кори детей в возрасте 1 года с 61% в 1992 году до 84% в 1996 году, в Республиках Коми, Саха (Якутия), Тыва, Алтай, городах Москве, Санкт-Петербурге, Ивановской, Ленинградской, Волгоградской, Томской, Читинской, Московской, Смоленской областях этот показатель не превышает 67-79%. При этом стабильное снижение заболеваемости корью возможно только при охвате прививками не менее 90-95% детей в установленные сроки.
Значительно хуже обстоит дело с иммунизацией против эпидемического паротита. В 1996 году показатель охвата детей прививками против этой инфекции в возрасте 1 года в целом по России не превышал 34%, а в Республике Коми, Удмуртской Республике, Архангельской, Ивановской, Московской областях составил лишь 13-20%.
Все это обусловлено тем, что до настоящего времени имеют место необоснованные отводы детей от профилактических прививок, несоблюдение медицинскими работниками регламентированных сроков иммунизации, недостаточный контроль со стороны специалистов центров госсанэпиднадзора за своевременным проведением вакцинопрофилактики.
Положение усугубляется постоянными перебоями в поставках вакцин против кори и эпидемического паротита из-за несвоевременного финансирования из федерального бюджета Московского предприятия по производству бактерийных препаратов.
В целях стабильного снижения заболеваемости корью и эпидемическим паротитом населения Российской Федерации
приказываю:
1. Руководителям органов управления здравоохранением субъектов Российской Федерации, главным врачам центров госсанэпиднадзора в субъектах Российской Федерации:
1.1. Обеспечить проведение вакцинации с охватом не менее 95% всех детей против кори и эпидемического паротита в соответствии с календарем прививок, а также детей, родившихся от серонегативных к кори матерей, в возрасте 8 месяцев и повторно через 6 месяцев, далее в соответствии с календарем прививок.
1.2. Провести в 1998 году иммунизацию против кори детей в возрасте с 12 месяцев до 15 лет, учащихся средних специальных учебных заведений, студентов 1-2 курсов высших учебных заведений, не привитых и не болевших этой инфекцией, ревакцинацию против кори детей в возрасте от 7 до 15 лет, привитых однократно и не болевших этой инфекцией.
1.3. Проводить с 01.09.97 ревакцинацию против кори всем детям в возрасте 6 лет без предварительных серологических исследований.
1.4. Организовать и провести в 1998 году вакцинацию против эпидемического паротита детей в возрасте от 15 месяцев до 15 лет, не привитых и не болевших этой инфекцией.
1.5. Обеспечить направление детей, имеющих длительные медицинские отводы от прививок против кори и эпидемического паротита в иммунологические кабинеты для обследования и решения вопроса о последующей вакцинации.
1.6. Определить до 01.09.97 дополнительную потребность в вакцинах против кори и эпидемического паротита и направить заявки в Минздрав России.
1.7. Организовать срочную иммунизацию в очагах кори и эпидемического паротита всех лиц, контактных с больным, ранее не привитых и не болевших этими инфекциями, а также введение гамма-глобулина для экстренной профилактики кори контактным, имеющим противопоказания к прививкам или детям, не достигшим прививочного возраста.
1.8. Обеспечить с 01.09.97 проведение серологических исследований парных сывороток крови от больных корью или лиц с подозрением на эту инфекцию для установки окончательного диагноза заболевания, при этом считать диагностическим четырехкратное и более нарастание титра антител.
2. Департаменту госсанэпиднадзора, Управлению охраны здоровья матери и ребенка оказать в течение 1997 года практическую помощь субъектам Российской Федерации с высоким уровнем заболеваемости населения корью и эпидемическим паротитом и провести заслушивание у Первого заместителя Министра здравоохранения Российской Федерации Онищенко Г.Г. руководителей органов управления здравоохранением и Главных государственных санитарных врачей по этому вопросу.
3. Управлению обеспечения лекарственными средствами и медицинской техникой обеспечить поставки вакцин против кори и эпидемического паротита для проведения плановой и дополнительной иммунизации в соответствии с заявками с территорий.
4. Планово-финансовому управлению принять необходимые меры по своевременной оплате вакцин против кори и эпидемического паротита, финансируемых по государственному заказу из федерального бюджета.
5. Приказы Минздрава России от 01.02.80 N 190 «О проведении прививок против эпидемического паротита живой аттенуированной вакциной» и от 28.03.86 N 426 «О мерах по совершенствованию профилактики кори» на территории Российской Федерации не применять.
6. Контроль за выполнением настоящего приказа возложить на Первого заместителя Министра Г.Г.Онищенко.
Министр Т.Б.Дмитриева
Текст документа сверен по:
официальная рассылка
Источник
О дополнительных мероприятиях по профилактике кори на территориях, обслуживаемых ФМБА России
Министерство здравоохранения Российской Федерации
ФЕДЕРАЛЬНОЕ МЕДИКО-БИОЛОГИЧЕСКОЕ АГЕНТСТВО
ПИСЬМО
от 3 августа 2018 года N 32-024/595
О дополнительных мероприятиях по профилактике кори на территориях, обслуживаемых ФМБА России
По данным Всемирной Организации Здравоохранения (ВОЗ) в последние годы во многих странах мира отмечается неблагополучная ситуация по кори.
В 2017 году 20260 случаев кори зарегистрированы в 43 странах Европейского региона. При этом 71% всех случаев были зарегистрированы в трех странах: в Румынии — 5610 заболевших, в Италии — 5410 и на Украине — 4767. В 2018 году распространение кори наблюдается в 28-ми странах, при этом, 76% составляют случаи местной передачи инфекции.
Также, корь распространяется на Американском континенте. В текущем году очаги регистрировались в Аргентине, Бразилии, Колумбии, Эквадоре, Мексике, Перу, а также в Канаде и США. По данным Панамериканского бюро ВОЗ, одна из наиболее сложных ситуаций складывается в Венесуэле, где в 2017 г. было зарегистрировано 952 лабораторно подтвержденных случаев заболевания, из них большинство — в штате Боливар. В 2018 году распространение инфекции продолжается, зарегистрировано более 900 случаев кори, имеются сведения о нескольких десятках летальных исходах. Наиболее высокая заболеваемость регистрируется в штатах Ансоатеги, Боливар, Дельта-Амакуро, Монагас, Сулия.
По информации Центра общественного здоровья Министерства здравоохранения Украины показатель заболеваемости корью населения Украины в 2017 году в 70 раз превысил уровни 2016 года. С начала 2018 года на территории Украины корью переболели более 20000 человек. Больше всего заболевших зарегистрировано во Львовской, Закарпатской, Ивано-Франковской, Одесской, Черновицкой областях, в г.Киеве. От осложнений кори в 2018 году умерло 11 человек, из них 8 детей.
В Киргизии с января по июль 2018 года выявлено 323 случая заболевания корью, большинство из них зафиксировано на территории столицы и в Чуйской области. Среди заболевших 43% (142 человека) дети в возрасте до одного года, еще 17,6% (55 человек) — не привитые по возрасту или отказавшиеся от вакцинации граждане.
Заболеваемость корью в РФ в 2017 г. по сравнению с 2016 г. возросла в 4,3 раза и составила 0,25 на 100 тыс. населения, а основными причинами возникновения очагов кори явились позднее проведение противоэпидемических мероприятий в очагах (позже 72 ч после контакта с источником инфекции) и неполный охват иммунизацией против кори подлежащих лиц (до 30% подлежащих остаются непривитыми из-за медицинских отводов, отказов от прививок и др.). В 2018 году ситуация остается напряженной.
В республике Дагестан в 2018 году зарегистрированы пять очагов групповой заболеваемости корью с количеством пострадавших 35 человек. По результатам эпидемиологического расследования выявлены многочисленные факты нарушения санитарного законодательства, а также недостатки в работе по иммунизации населения против кори. За пять месяцев 2018 года в ряде районов республики охват профилактическими прививками населения составлял менее 30%.
Растет число заболевших корью в республике Карелия. По состоянию на 10 июля 2018 года на территории республики зарегистрировано 14 случаев подозрительных на заболевание корью, в том числе у 3 детей. Госпитализировано 6 человек, 2 из них — дети до 1 года. Все случаи зарегистрированы в Олонецком районе.
Вспышки групповой заболеваемости корью регистрируются и в Калужской области. В июне 2018 года зарегистрировано 59 случаев. Случаи заболевания выявлены в Боровском, Малоярославецком районах и Калуге.
В Новосибирской области также зарегистрированы случаи заболевания корью. Первые случаи в регионе зафиксированы 26 и 27 июня 2018г. На сегодняшний момент число заболевших составляет 33 человека. Очаги кори зарегистрированы в Новосибирске, городе Обь и селе Толмачево.
Неблагополучной остается эпидемическая ситуация по кори в г.Санкт-Петербурге, где в июне 2018 года в одном из крупных многопрофильных стационарах города был зарегистрирован внутрибольничный очаг кори с 5 пострадавшими с вовлечением пациентов, медицинского персонала и посетителей. По контакту с заболевшими было выявлено еще 3 случая кори, в том числе среди 2 медицинских работников других медицинских организаций. Основной причиной формирования внутрибольничных очагов, как и внебольничных, является отсутствие специфического иммунитета к кори, вызванное недостаточным охватом вакцинопрофилактикой.
Ситуация по заболеваемости корью на территориях, обслуживаемых ФМБА России, остается стабильной. С 2003 по 2011 года случаи заболевания корью не регистрировались. В 2013-2014 гг. зарегистрированы случаи заноса лабораторно подтвержденной кори в ЗАТО посёлок Звездный городок Московской области, Королев Московской области, Обнинск Калужской области, однако дальнейшего эпидемического распространения они не получили. В 2015 году зарегистрирована вспышка в стационаре ФГБУЗ ЦМСЧ 1 ФМБА России. Заболевания регистрировались среди взрослого непривитого населения и среди лиц, не имеющих сведений о профилактических прививках против кори. В 2016 и 2017 годах случаев заболевания корью среди населения, обслуживаемого ФМБА России, не зарегистрировано.
В 2018 году в городе Красноармейске Московской области зарегистрирован случай заболевания корью у ребенка 3 лет, не привитого против кори. Ребенок послужил источником инфекции для матери и бабушки, также непривитых против кори по возрасту, которые, несмотря на проводимые противоэпидемические мероприятия, впоследствии заболели.
В мае 2018 года в Димитровграде Ульяновской области зарегистрирован случай заболевания корью у взрослого человека.
Эпидемического распространения данные случаи не имели.
Не смотря на это, в условиях неблагополучной эпидемиологической ситуации по кори в Европе и странах ближнего и дальнего зарубежья значительно возрастает риск завоза кори на территории и в организации, обслуживаемые ФМБА России.
Ситуация усугубляется также значительным снижением охвата населения профилактическими прививками против кори. Согласно п.6.4. СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита» для обеспечения популяционного иммунитета к кори, достаточного для предупреждения распространения инфекции среди населения, охват вакцинацией и ревакцинацией против кори населения должен составлять не менее 95%.
По данным формы государственной статистической отчетности N 6 «Сведения о контингентах детей, подростков и взрослых, привитых против инфекционных заболеваний по состоянию на 31 декабря отчетного года» за 2017 год недостаточный охват прививками против кори выявлен на следующих территориях: г.Железногорск Красноярского края (85,5%), г.Снежинск Челябинской обл. (89,7%), г.Новоуральск Свердловской обл. (92,8%), г.Большой камень Приморского края (93%), п.Фокино Приморского края (87,8%), г.Снежногорск Мурманской обл. (93%), ЗАТО Солнечный Тверской обл. (84%), г.Оболенск Московской обл. (91%).
В целях обеспечения эпидемиологического благополучия по коревой инфекции среди населения и контингентов, обслуживаемых ФМБА России,
предлагаю:
1. Руководителям территориальных органов ФМБА России:
1.1. Проинформировать Глав администрации муниципальных образований, руководителей предприятий, организаций, средства массовой информации об изменении эпидемиологической ситуации по коревой инфекции в мире и на территории Российской Федерации.
1.2. Инициировать перед органами местного самоуправления проведение рабочих совещаний с представителями основных предприятий, учреждений, управлений образования, воинских формирований, силовых структур, туроператоров и турагентов по рассмотрению вопроса о состоянии заболеваемости корью и противоэпидемических мероприятиях по недопущению распространения этой инфекции среди населения и работающих контингентов.
1.3. Обеспечить проведение информационно-разъяснительной работы с населением по вопросам иммунопрофилактики кори, в том числе, с лицами, выезжающими за рубеж.
1.4. Провести анализ организации работы по профилактике кори среди обслуживаемого населения и работающего контингента, с оценкой ее эффективности. При этом обратить особое внимание на организацию и проведение иммунопрофилактики кори, в том числе и групп риска, достоверность отчетности о выполненных прививках, полноту и своевременность проведения профилактических и противоэпидемических мероприятий в очагах кори.
1.5. По результатам анализа подготовить мероприятия по повышению охвата прививками против кори взрослого и детского населения, обратив особое внимание на состояние привитости работников медицинских организаций, образовательных учреждений, торговли, социальных работников, а также студентов высших и средних учебных заведений, призывников, сезонных рабочих, мигрантов с привлечением к работе представителей органов местного самоуправления.
2. Начальникам МСЧ/ЦМСЧ, главным врачам клинических больниц, директорам медицинских центров:
2.1. Обеспечить:
2.1.1. поименный учет всех детей и взрослых непривитых, ранее не болевших, не имеющих сведений о прививках, привитых против кори однократно по каждому детскому дошкольному учреждению, школе, педиатрическому, терапевтическому участку, лечебно-профилактической организации с организацией их дальнейшей иммунизации. Информацию представить в ФГБУЗ «Головной центр гигиены и эпидемиологии ФМБА России» к 06.09.2018 по адресу epidotdel@yandex.ru по форме, указанной в приложении N 1;
2.1.2. соблюдение санитарно-противоэпидемического режима в медицинских организациях, своевременного проведения противоэпидемических и профилактических мероприятий в очагах инфекции в соответствии с требованиями санитарных правил. При госпитализации пациентов в стационар учитывать их прививочный статус по кори;
2.1.3. своевременную диагностику случаев кори в приемных отделениях стационаров у пациентов с клиническими проявлениями, подходящими под классификацию «подозрительный» случай кори (при наличии кашля, конъюнктивита, температуры 38°С и сыпи) с обязательным сбором эпидемиологического, прививочного анамнеза, их временной изоляцией, с последующим незамедлительным переводом в инфекционный стационар, имеющий в своей структуре мельцеровские боксы;
2.1.4. незамедлительную консультацию врачом-инфекционистом всех лихорадящих больных с сыпью с последующим немедленным переводом в инфекционный стационар, имеющий в своей структуре мельцеровские боксы;
2.1.5. проведение лабораторных исследований клинического материала на выявление специфических Ig М коревых антител у лиц, с такими экзантемными заболеваниями, как краснуха, аллергическая сыпь/дерматит, инфекционный мононуклеоз, псевдотуберкулез, ветряная оспа, скарлатина и др.;
2.1.6. передачу в медицинские организации, оказывающие первичную медико-санитарную помощь, сведений о лицах, выписанных из стационаров и имевших контакт с больным корью для обеспечения медицинского наблюдения;
2.1.7. контроль за наличием противокоревой вакцины. При необходимости принимать меры по дополнительной закупке.
2.2. При приеме на работу новых сотрудников учитывать их прививочный анамнез в отношении кори.
2.3. Срочно пересмотреть обоснованность медицинских отводов от прививок против кори детям и взрослым.
2.4. Контактных лиц из очагов кори, непривитых и не болевших корью не допускать к плановой госпитализации. При экстренной госпитализации таких пациентов в медицинские организации обеспечить проведение дополнительных санитарно-противоэпидемических мероприятий.
2.5. При наличии показаний к госпитализации у лихорадящих больных с сыпью маршрутизацию осуществлять только в медицинские организации, имеющие в своей структуре мельцеровские боксы.
2.6. В направлениях на госпитализацию больных корью указывать первоначальные симптомы заболевания, сведения о проведенных прививках, а также данные эпидемиологического анамнеза.
2.7. Провести обучающие семинары для медицинских работников (педиатры, терапевты, инфекционисты) по вопросам клиники, диагностики, организации противоэпидемических мероприятий в очагах кори.
2.3. Распространить памятки для педиатров, инфекционистов, терапевтов поликлинической сети, работников скорой помощи, приемных отделений инфекционных и многопрофильных больниц, образовательных учреждениях с алгоритмом действий по выявлению и лабораторному обследованию лиц при наличии температуры и сыпи.
3. Главному врачу ФГБУЗ «Головной центр гигиены и эпидемиологии ФМБА России» С.А.Богдану обобщить до 16.09.2018 г. сведения о количестве не привитых лиц против кори и представить ее в Управление надзора и контроля в сфере обеспечения санитарно-эпидемиологического благополучия и Управление здравоохранения и промышленной медицины ФМБА России.
В.В.Романов
Приложение N 1
Контингенты детей, подростков и взрослых, привитых и не привитых против кори
N п/п | Возрастные группы | Состоит на учете (всего) | Всего не привитых |
1. | 1-2 года | ||
2. | 3-6 лет | ||
3. | 7-15 лет | ||
4. | 16-18 лет | ||
5. | 18-35 лет | ||
6. | 36-55 лет | ||
7. | старше 55 лет | ||
Медицинские работники (все работники в МО) | |||
8. | 18-35 лет | ||
9. | 36-55 лет | ||
10. | старше 55 лет | ||
Трудовые мигранты и лица, занятые на обслуживаемой территории | |||
11. | 18-35 лет | ||
12. | 36-55 лет | ||
13. | старше 55 лет | ||
Иностранные граждане | |||
14. | 18-35 лет | ||
15. | 36-55 лет | ||
16. | старше 55 лет | ||
Примечание: привитым против кори считается лицо, имеющее полный курс прививок по возрасту или переболевший корью, с документально подтвержденным диагнозом. Лица, не имеющие сведения о прививках, подлежат иммунизации.
Электронный текст документа
подготовлен АО «Кодекс» и сверен по:
Головной центр гигиены и эпидемиологии
по состоянию на 03.10.2018
Источник