Презентация на тему корь микробиология
Содержание статьи
Корь (лат. Morbilli) вызывает острое инфекционное высококонтагиозное заболевание(индекс контагиозности 98%) поражающее главным образом детей, характеризующееся. — презентация
1
2 Корь (лат. Morbilli) вызывает острое инфекционное высококонтагиозное заболевание(индекс контагиозности 98%) поражающее главным образом детей, характеризующееся лихорадкой (до 40,5 °C), катаральными явлениями и характерной пятнисто- папулезной сыпью кожных покровов, общей интоксикацией. Вирус кори выделен в 1954 г.
3 Таксономия. РНК-содержащий вирус рода морбилливирусов, семейства парамиксовирусов. Морфология. Имеет сферическую форму и диаметр нм. Состоит из нуклеокапсида — спирали РНК, плюс два белка. Нуклеокапсид покрыт матричными белками. На оверхности Находится липидная мембрана с шипами глюкопротеинов двух типов — один из них гемагглютинин, другой «гантелеобразный» белок.
4 -Вирус малоустойчив, во внешней среде быстро погибает от воздействия различных химических и физических факторов (облучение, кипячение, обработка дезинфицирующими средствами), поэтому дезинфекцию при кори не производят. -Несмотря на нестойкость к воздей- ствию внешней среды известны случаи распространения вируса на значительные расстояния с током воздуха по вентиляционной систе- ме в холодное время года в одном отдельно взятом здании.
5 Распространение. Передача воздушно-капельным путём(аэрогенным), вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д. Источник инфекции. — больной корью в любой форме, заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным. Корью болеют преимущественно дети в возрасте 25 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Новорожденные дети имеют колостральный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни. Встречаются случаи врожденной кори при трансплацентарном заражении вирусом плода от больной матери.
6 Патогенез. Вирус проникает через слизистую оболочку верхних дыхательных путей, где происходит его репродукция и далее с током крови попадает в лимфатические узлы и поражает все виды белых кровяных клеток. С 3-го дня инкубационного периода в лимфоузлах, миндалинах, селезенке можно обнаружить типичные гигантские многоядерные клетки Warthin-Finkeldey с включениями в цитоплазме. После размножения в лимфатических узлах вирус снова попадает в кровь, развивается повторная виремия, с которой связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы (возможно поражение Т-лимфоцитов), происходит снижение иммунитета и как следствие развитие тяжелых вторичных, бактериальных осложнений с преимуществен- ной локализацией процессов в органах дыхания.
7 Осложнениями кори являются пневмония, ларингит, круп (стеноз гортани), трахеобранхит, отит, в редких случаях — острый энцефалит и подострый склерозирующий панэнцефалит. Последнее заболевание характеризуется поражением ЦНС, развивается постепенно, чаще у детей 5- 7 лет, перенесших корь, и заканчивае- тся смертью. В ра- звитии осложне- ний большое значе- ние имеет способ- ность вируса кори подавлять активно- сть Т-лимфоцитов и вызывать ослабле- ние иммунных реа- кций организма.
8
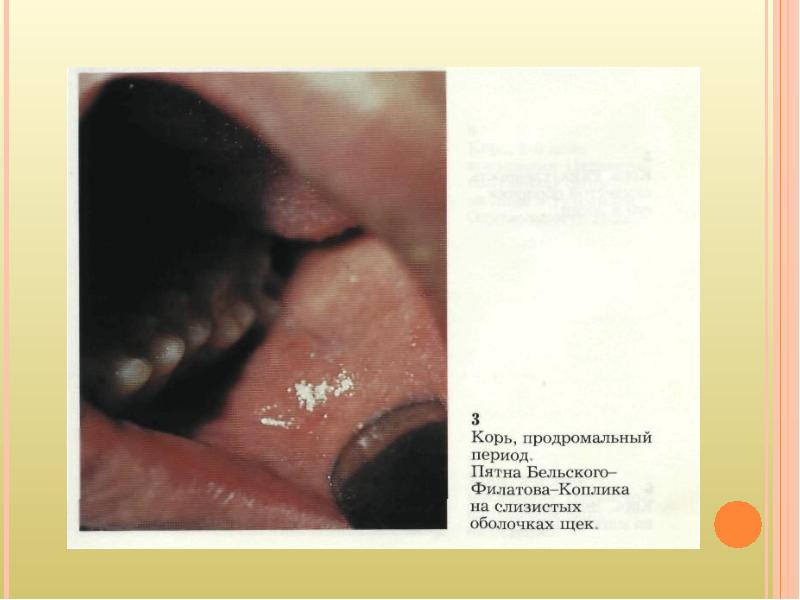
9 Клиническая картина типичной кори. Инкубационный период 814 дней (редко до 17 дней). Острое начало подъём температуры до 3840 °C, сухой кашель, насморк, светобоязнь, чихание, осиплость голоса, головная боль, отек век и покраснение конъюнктивы, гиперемия зева и коревая энантема красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек у корен- ных зубов появляются ме- лкие белесые пятнышки, окруженные узкой красной каймой — пятна Бельского — Филатова — Коплика — патогномоничные для кори.
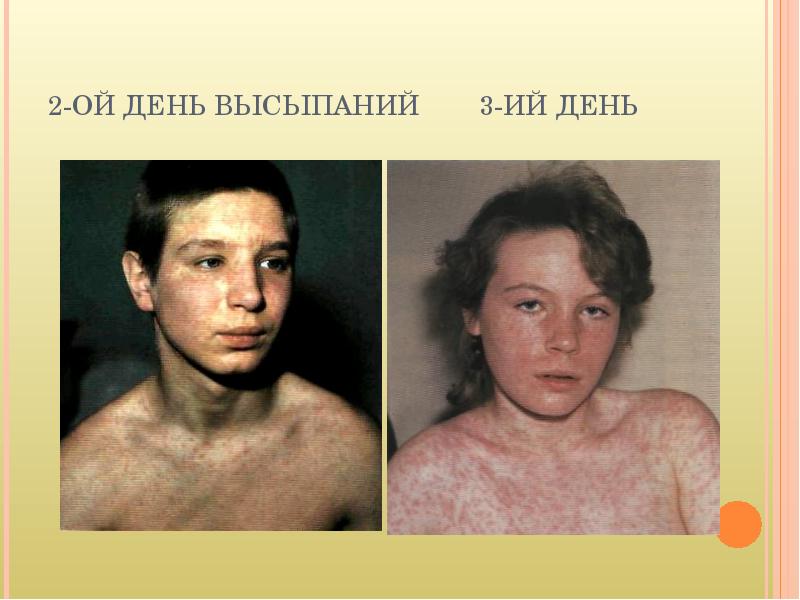
10 Коревая сыпь (экзантема) появляется на 45-й день бо- лезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день вы- сыпания покрывают разгибате- льные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул окруженных пятном и склонных к слиянию. Обратное развитие элементов сыпи начинается с 4-го дня высыпаний температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 11,5 недели.
11 Культивирование. При размно- жении вируса в клеточных куль турах наблюдаются характерный цитопатический эффект (образо- вание гигантских многоядерных клеток симпластов), появление цитоплазматических и внутрияде- рных включений, феномен гема- дсорбции и бляшкообразование под агаровым покрытием. Восприимчивость животных. Типичную картину коревой инфекции удается воспроизвести только на обезьянах, другие лабораторные животные маловосприимчивы.
12 Эпидемиология. Заболевание возникает в виде эпидемий, преимущественно в детских коллективах. Распространение инфекции связано с состоянием коллективного иммунитета. Эпидемические вспышки регистрируются чаще в конце зимы и весной Иммунитет. После заболевания вырабатывается пожизненный иммунитет. Пассивный естественный иммунитет сохраняется до 6 мес.
13 Лабораторная диагностика. Исследуемый материал отделяемое носоглотки, соскобы с кожи из участка сыпи, кровь, моча, в летальных случаях мозговая ткань. Экспресс-диагностика основана на обнаружении специфического антигена в РИФ, а также антител класса lgМ с помощью ИФА. Для выделения вируса используют культуру клеток. Идентифи- кацию выделенного вируса проводят с помощью РИФ, РТГА, РН в культуре клеток. Для серологической диагно- стики используют РН, РСК, РТГА.
14 Специфическая профилактика и лечение. Для специфической профилактики применяют живую аттенуированную коревую вакцину, полученную А. А. Смородинцевым и М. П. Чумаковым. Вакцинацию против кори принято осуществлять дважды: в первый раз прививка от кори проводится в возрасте месяцев, во второй — в 6 лет. У 95% вакцинированных формируется длительный иммунитет. В очагах кори ослабленным детям вводят проти- вокоревой иммуно- глобулин. Продолжительность пассивного иммуни- тета 1 мес. Лечение симптоматическое.
Источник
Презентация, доклад Вирус кори
Вы можете изучить и скачать доклад-презентацию на тему Вирус кори. Презентация на заданную тему содержит 13 слайдов. Для просмотра воспользуйтесь проигрывателем, если материал оказался полезным для Вас — поделитесь им с друзьями с помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1

Описание слайда:
ВИРУС КОРИ
Слайд 2

Описание слайда:
КЛАССИФИКАЦИЯ Царство Vira Подцарство РНК-содержащие вирусы Семейство Paramyxoviridae Род Morbillivirus Вид Polinosa morbillarum
Слайд 3

Описание слайда:
СТРОЕНИЕ Имеет сферическую форму и диаметр 120-250 нм. Спиральный тип симметрии. Геном — однонитевая нефрагментированная «минус» РНК. Белки: NP — нуклеокапсидный M — матриксный H — гемагглютинин F — белок слияния гемолизин Основные антигены вируса кори — гемагглютинин, белок F и нуклеокапсидный белок NP. AT к гемагглютинину и F-протеину проявляют цитотоксическое действие, направленное против инфицированных клеток. Вирус кори имеет общие антигенные детерминанты с прочими морбилливирусами — вирусом чумы собак и КРС. Антигенная структура вируса кори стабильная. Все известные штаммы принадлежат к одному серологическому варианту.
Слайд 4

Описание слайда:
Вирус культивируют на первично-трипсинизированных культурах клеток почек обязьян и человека, на культурах HeLa, Vero. Образует симпласты и включения. Белок F вызывает слияние клеток. Вирус нестоек, инактивируется при комнатной температуре через 3-4 часа. Чувствителен к УФО и дезинфектантам в рабочих концентрациях. вирус кори
Слайд 5

Описание слайда:
ЭПИДЕМИОЛОГИЯ Источник — больной человек (носительство не отмечено) Вирус имеется в выделениях из глаз, носа, слизистой. Наибольшая опасность заражения — продромальный период и 1-ый день появления сыпи. С 5-ого дня — не заразен. Пути передачи: воздушно-капельный, контактный Восприимчивый коллектив: любой человек без специфического иммунитета
Слайд 6

Описание слайда:
ПАТОГЕНЕЗ входные ворота — слизистая респираторного тракта. размножение вируса в тканях верхних дыхательных путей, конъюнктиве глаз и регионарных лимфатических узлах.(1 неделя) лимфогенно в кровь первая волна вирусемии поражение клеток РЭС (в т.ч. эндотелий капилляров — сыпь) Гибель клеток Вторая волна вирусемии циркуляция вируса
Слайд 7

Описание слайда:
КЛИНИКА Продолжительность инкубационного периода кори составляет 8-15 сут. Продромальные проявления включают риниты, фарингиты, конъюнктивиты (часто с фотофобиями), головные боли, температура тела 38,0 — 39,0. Дифференциально-диагностический признак кори — экзантемы на слизистой оболочке щёк (пятна Бельского-Филатова-Коплика); обычно они появляются за 24-36 ч до появления высыпаний на коже. Папулёзная сыпь сначала появляется на голове (на лбу, за ушами) — на 3-4 день, затем распространяется на тело и конечности. Сыпь сопровождается лихорадкой, интоксикацией и конъюнктивитом.Через неделю происходит нормализация температуры тела. Частые осложнения кори — бронхопневмонии и средние отиты, обычно с наслоением бактериальных инфекций. Наиболее тяжёлое осложнение — энцефалиты, обусловленные формированием аутоиммунных реакций. Нередко отмечают необычные формы коревой инфекции: Атипичная корь возникает у новорождённых, атипичное течение обусловлено циркуляцией материнских сывороточных противокоревых AT , либо у привитых людей. Заболевание характеризуется удлинением инкубационного периода, отсутствием типичных признаков и стёртым течением. Митигированная корь развивается у детей, получивших инъекцию противокоревого Ig в инкубационный период заболевания. Заболевание характеризуется удлинением инкубационного периода, атипичной клинической картиной (раннее появление сыпи, её исчезновение без пигментации, отсутствие интоксикации и т.д.). После перенесенного заболевания развивается стойкий пожизненный иммунитет.
Слайд 8
Слайд 9
Описание слайда:
2-ОЙ ДЕНЬ ВЫСЫПАНИЙ 3-ИЙ ДЕНЬ
Слайд 10
Описание слайда:
Тяжелым осложнением является поражение центральной нервной системы (энцефалит, менингоэнцефалит), который наблюдается у 1 на 1000 больных корью (у лиц с ослабленной иммунной системой энцефалит наблюдается в 20% случаев). Вновь повышается температура тела, появляются признаки общей интоксикации, сонливость, заторможенность, иногда потеря сознания, амимия, отсутствие брюшных рефлексов, нистагм, поражение лицевого нерва, параличи конечностей. Тяжелыми последствиями может закончиться коревое поражение зрительного и слухового нерва. При вовлечении в процесс спинного мозга могут быть тазовые расстройства. Коревой энцефалит. Патологоанатомическое исследование.
Слайд 11

Описание слайда:
ЛАБОРАТОРНАЯ ДИАГНОСТИКА Исследуемый материал: смыв из носоглотки, моча, сыворотка крови, соскобы с элементов сыпи. 1) Экспресс-диагностика Реакция прямой иммунофлюоресценции (эпителий носоглотки) Цитоскопия при окраске по Романовскому — многоядерные симпласты 2) Вирусологический метод Выделение вируса в культурах фибробластов японских перепёлок, культурах HeLa, Hep-2, A-1, почек обезьян. Индикация по ЦПД — образование гиганстких многоядерных клеток Идентификация осуществляется с помощью иммунных сывороток в РТГАдс
Слайд 12

Описание слайда:
3) Серодиагностика (основной метод) Исследование сыворотки крови больного на наличие противовирусных АТ в РТГА, РСК, РПГА, РН. Для постановки серологических реакций берется 3 мл крови в первые дни болезни и во второй раз — спустя 2 недели. Диагноз подтверждает нарастание титра антител.
Слайд 13

Описание слайда:
СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА Иммунизация детей в возрасте от 3 месяцев до 1 года подкожно живой ослабленной вакциной (вакцинный штамм Ленинград-16, культивируемый на клетках почек морских свинок или фибробластах японских перепёлок) или ассоциированной вакцины (против кори, паротита и краснухи) Плановая ревакцинация — в возрасте 9 лет. Средство экстренной профилактики — нормальный донорский противокоревой иммуноглобулин. Специфического лечения нет.
Презентация успешно отправлена!
Ошибка! Введите корректный !
Источник
Корь
1. Корь
Выполнила: врач-интерн Дюсембаева Б.А
709 гр ВОП
2. Корь
Корь (morbilli) — острое вирусное
антропонозное заболевание,
характеризующееся выраженной
интоксикацией, катаральным и
катарально-гнойным ринитом,
ларингитом, конъюнктивитом,
своеобразной энантемой (пятна Бельского
— Филатова — Коплика) и папулезнопятнистой сыпью.
3. Этиология.
Возбудитель кори — вирус, относящийся к роду
Morbilivirus семейства Paramyxoviridae. Вирион
сферической формы диаметром 120-500 нм
имеет липидсодержащую оболочку с крупными
выступами на ее поверхности. Внутри оболочки
заключен спиральный нуклеокапсид
диаметром 17 нм. Геном состоит из одной
молекулы одноцепочечной РНК.
4.
Он малоустойчив в окружающей среде: быстро
инактивируется при температуре 56°С (через 30 мин),
в кислой среде (рН 2,0-4,0), под влиянием
рассеянного света, под прямыми солнечными лучами,
во влажном воздухе, при воздействии дезинфектантов.
В каплях слизи при температуре воздуха 12-15°С
сохраняется в течение нескольких дней. Низкую
температуру переносит хорошо: кровь больного,
замороженная при -72 °С, сохраняет свою
заразительность в течение 14 дней.
5. Эпидемиология.
Источник инфекции — только больной человек в
последние дни инкубационного периода, в
максимальной степени в продромальный
(катаральный) период и в значительно меньшей
степени — в период высыпания. Вопрос здорового
вирусоносительства отрицается. Вместе с тем
описаны случаи бессимптомной коревой инфекции.
Механизм передачи возбудителя — аэрогенный,
доминирующий путь распространения — воздушнокапельный, который реализуется при кашле,
чиханье, крике, плаче, разговоре. По-видимому,
существует возможность трансплацентарной
передачи инфекции
6. Патогенез
Ворота инфекции — слизистая оболочка верхних дыхательных путей.
Здесь в лимфоидных, ретикулярных и гистиоцитарных клетках
происходит первичная репликация вируса. В дальнейшем
возбудитель проникает в регионарные лимфатические узлы, где
также реплицируется, накапливается, как в депо, и вызывает
гиперплазию и пролиферацию клеточных элементов. К 3-му дню (по
другим данным, к 5-6-му дню) инкубационного периода происходит
первый прорыв возбудителя в кровь, возникают первая
кратковременная вирусемия и рассеивание вирусов по всем органам
и тканям с их фиксацией в клетках системы мононуклеарных
фагоцитов и лимфоидных клетках, где вирусы накапливаются.
Параллельно происходят процессы иммуноморфологической
перестройки организма, формирование специфических клонов Тлимфоцитов, ответственных за клеточный иммунитет, Влимфоцитов и плазматических клеток, обеспечивающих
специфический антителогенез, начинается стимуляция выработки
интерферона, продукция цитокинов и т.д.
7. В течении коревой инфекции выделяют 4 периода:
Инкубационный
продромальный
(катаральный)
Высыпания
Реконвалесценции
8. Инкубационный период
продолжается обычно 9, чаще 11 дней; редко он
сокращается до 7 дней или удлиняется до 21-
28 дней (в результате пассивной профилактики
иммуноглобулином в очаге инфекции).
9. Продромальный (катаральный) период
Заболевание начинается остро с симптомов интоксикации и
катарального воспаления слизистых оболочек. Повышается
температура тела, в тяжелых случаях до 39 °С и выше.
Больные становятся вялыми, раздражительными, дети —
капризными, плаксивыми, жалуются на головные боли.
Аппетит снижается, нарушается сон. Возникает и неуклонно
нарастает ринит с обильным, иногда непрерывным
истечением серозного, позже серозно-гнойного экссудата,
появляются признаки ларингита (или
ларинготрахеобронхита) — частый, короткий, сухой,
«лающий», навязчивый, мучительный кашель, осиплость
голоса. Всегда развиваются конъюнктивит с отеком и
гиперемией слизистой оболочки глаз, с серозным или серозногнойным отделяемым, а также инъекция сосудов склер,
слезотечение, а иногда и светобоязнь. Триада симптомов —
насморк, кашель, конъюнктивит — необычайно характерна для
катарального периода кори. Характерен и внешний вид
больного: одутловатое лицо, припухшие глаза, нос и губы
10.
К концу 1-го или на 2-й день
болезни появляется
чрезвычайно ценный
диагностический симптом
кори — пятна Бельского —
Филатова — Коплика —
патогномоничный признак
этого заболевания.
Обнаружение этих пятен
позволяет поставить
правильный и
окончательный диагноз
кори в ранние сроки
болезни еще до появления
сыпи.
11.
Наличие пятен Бельского — Филатова —
Коплика создает впечатление, что слизистая
оболочка щек посыпана манной крупой или
отрубями. Пятна могут быть скудными и
обильными; они располагаются напротив
малых коренных зубов в виде мелких
белого цвета пятнышек, возвышающихся
над поверхностью слизистой оболочки и
окруженных красным ободком. В
некоторых, редких, случаях пятна
сливаются и распространяются на
слизистые оболочки всей полости рта (за
исключением твердого и мягкого неба) и
конъюнктиву. Описаны случаи их
появления на слизистой оболочке ануса и
вульвы. Пятна Бельского — Филатова —
Коплика существуют 2-3 дня и к моменту
появления сыпи обычно исчезают. В редких
случаях, когда они сохраняются и в первые
часы и дни экзантемы, необходимость в
дифференциальном диагнозе коревой сыпи
отпадает. После исчезновения пятен
внимательный врач может заметить
бархатистость в местах их бывшей
локализации.
12.
Одновременно с пятнами Бельского
— Филатова — Коплика или за день до
появления коревой сыпи на твердом
небе, дужках, миндалинах, задней
стенке глотки можно видеть
энантему — неправильной формы
крупные красные пятна.
Общая продолжительность
продромального периода — 3-4 дня,
очень редко меньше (1-2 дня) или
больше (6-8 дней). К концу его, в
большинстве случаев на 4-й день,
температура тела заметно
снижается, а иногда нормализуется
(«врез» на температурной кривой),
что создает впечатление о переломе
в течении заболевания.
13.
Однако на следующий день (как правило, 5-й день болезни)
температура тела вновь повышается, иногда выше, чем во все
предшествующие дни, усиливаются все симптомы продромального
периода и возникает экзантема. Начинается период высыпания:
элементы сыпи имеют пятнисто-папулезный характер, точнее,
папулезно-пятнистый, так как начальным высыпным элементом
при кори является мягкая на ощупь красноватая папула диаметром
около 2 мм, которая через несколько часов как бы
присаживается [Филатов Н.Ф., 1903], вокруг нее «расплывается»
гиперемированный ободок — из инициальной коревой папулы
образуется типичное коревое пятно. Так формируется очень
важная дифференциально-диагностическая особенность коревой
сыпи: тенденция к слиянию ярко-красных высыпных элементов и
образованию причудливых фигур «с неровными краями, как бы
изгрызанными, или лучистыми краями» (Филатов Н.Ф., 19031.
Экзантема при кори яркая, грубая, хорошо заметная, ее нельзя не
увидеть; обычно она очень обильная, количество элементов
постоянно увеличивается. В редких, главным образом тяжелых,
случаях на фоне типичной сыпи могут появляться отдельные
петехии.
14.
Свободная от сыпи кожа всегда нормальной окраски. Главной
особенностью коревой экзантемы является этапность высыпания.
Это настолько важный и постоянный признак, что его замечают сами
больные и окружающие их лица. Первые элементы появляются на
лице и за ушами и в течение 1-го дня распространяются на шею и
верхнюю часть груди. На 2-й день сыпь возникает на туловище,
бедрах и руках, на 3-й день — на голенях и стопах, причем к этому
времени коревые элементы на лице заметно бледнеют. Высыпания
могут сопровождаться несильным зудом.
Угасание сыпи происходит в том же порядке, что и ее появление:
сверху вниз в течение 3 дней. Элементы экзантемы теряют
папулезный характер, приобретают вид бурых, а затем коричневатых
пятен с мелким отрубевидным шелушением. Эта пигментация
сохраняется до 1,5-3 нед.
15.
Лихорадка, ринит, ларингит, конъюнктивит, пятна
Бельского — Филатова — Коплика и экзантема —
обязательные, самые яркие и наиболее ценные
проявления кори. Но клиническая картина
заболевания этим не исчерпывается. Практически у
всех больных в катаральный период и период
высыпания выявляются небольшое увеличение и
чувствительность при пальпации периферических
лимфатических узлов, особенно шейных и
затылочных; почти у половины больных
увеличивается селезенка, реже определяется
гепатомегалия.
16.
Наблюдается поражение сердечно-сосудистой
системы: в первую неделю — тахикардия,
приглушение тонов сердца без смещения его
границ, небольшое повышение АД. Затем
становятся более характерными брадикардия и
дыхательная аритмия, смещение границ сердца
за счет его расширения, тоны сердца остаются
приглушенными, может появиться
систолический шум на верхушке и в точке
Боткина
17.
Довольно закономерна симптоматика
поражения желудочно-кишечного тракта:
снижение аппетита, тошнота, иногда рвота и
учащение стула. Язык у больных корью
влажный, обложен белым налетом,
слюноотделение усилено. Живот мягкий, иногда
несколько вздут, у отдельных больных
чувствителен и даже болезнен при пальпации.
18.
В гемограммах в периоды клинической
манифестации кори характерны лейкопения,
относительная и абсолютная нейтропения,
относительный лимфоцитоз, эозинопения или
анэозинофилия. В период высыпания в
периферической крови появляются плазматические
клетки, возможна тромбоцитопения, СОЭ
нормальная или незначительно повышенная.
Красная кровь обычно не изменена.
В анализе мочи небольшая протеинурия,
эритроцитурия и лейкоцитурия, которые отражают
степень интоксикации, столь свойственной этому
заболеванию.
Принято различать типичные формы кори, которые
могут иметь легкое, средней тяжести и тяжелое
течение, и атипичные формы. Среди атипичных
наибольшее значение имеет митигированная корь,
или корь у привитых.
19. Митигированная корь.
Эта форма заболевания встречается у лиц, получивших
пассивную (введением иммуноглобулина в инкубационный
период) или активную (коревой вакциной) профилактику. Она
всегда протекает легче типичной кори и отличается рядом
особенностей: более продолжительным инкубационным
периодом (21-26 дней), сокращенным до 1-2 дней
продромальным (катаральным) периодом, который протекает
на фоне субфебрилитета или даже при нормальной
температуре тела при слабовыраженных симптомах ринита,
ларингита и конъюнктивита и частом отсутствии пятен
Вольского — Филатова — Коплика. Период высыпания также
сокращен, этапность высыпаний обычно нарушена: сыпь либо
появляется одновременно и сразу, либо в беспорядке,
элементов обычно немного, а сами они мельче, бледнее и не
склонны к слиянию. Пигментация после сыпи неяркая,
исчезает быстро (менее чем за 1 нед), шелушения обычно не
бывает или оно слабо выражено.
20. Особенности течения кори у взрослых.
У большинства взрослых больных корь протекает тяжело, с
выраженными симптомами интоксикации — высокой лихорадкой,
анорексией, рвотой, головными болями, адинамией, нарушением сна,
крайней раздражительностью и даже утратой ориентировки во времени
и окружающей обстановке. При этом катаральные явления могут быть
выражены слабее, чем у детей. Замечено также, что у взрослых пятна
Бельского — Филатова — Коплика обычно многочисленны, шире
распространяются по слизистым оболочкам. Период высыпаний
существенных особенностей не имеет, если не считать, что количество
элементов у взрослых обычно больше, чем у детей, и они проявляют
большую склонность к слиянию. У взрослых чаще встречается
геморрагическая петехиальная сыпь наряду с типичными элементами.
Все эти причины обусловливают более выраженное, чем у детей,
отрубевидное шелушение элементов сыпи. У взрослых чаще развиваются
осложнения — энцефалиты, менингиты, менингоэнцефалиты. Изучается
вопрос о возникновении некоторых пороков развития плода вследствие
его инфицирования вирусом кори от заболевшей во время беременности
матери. Одни авторы считают, что врожденная корь возможна, но
пороков развития не вызывает; другие приводят данные о 85 % риске
врожденных пороков при инфицировании 5-8-недельного зародыша и
50 % риске при инфицировании 9-12-недельного зародыша.
21. Осложнения.
Пневмонии остаются самым частым
осложнением кори, особенно у детей. Они
протекают с различной степенью тяжести, от
чего зависят симптоматика,
рентгенологическая картина и исход.
Возможны абсцедирование и последующие
гнойные плевриты, имеющие соответствующую
клиническую картину.
22.
Ларингиты (ларинготрахеобронхиты) при
присоединении вторичной условно-патогенной
флоры из обычного проявления кори могут
превратиться в ее грозное осложнение из-за
развития язвенно-некротического или
пленчатого процесса. Клинически это
проявляется в форме коревого крупа,
напоминающего по течению и ложный (как при
ОРЗ), и истинный (как при дифтерии) круп.
23.
Стоматиты — достаточно частое осложнение
кори. При распространении патологического
язвенно-пленчатого или некротического
процесса со слизистых оболочек рта на мягкие
ткани лица при гангрене этих тканей
наблюдается нома («водяной» рак) с
обезображиванием лица, а при неадекватном
лечении и тяжелых расстройствах питания
больного, неблагоприятном сочетании с
анемиями, сахарным диабетом возникает
реальная угроза смерти больного. В нашей
стране нома встречается крайне редко.
24.
Энцефалит, менингит, менингоэнцефалит —
наиболее тяжелые осложнения кори, именно
они обусловливают большую часть летальных
исходов при этом заболевании. У взрослых они
протекают особенно тяжело. Считается, что
коревые поражения ЦНС развиваются чаще
всего на 3-15-й день болезни, иногда позже.
Менингит при кори всегда серозный и
практически всегда завершается
выздоровлением. Коревые энцефалиты и
менингоэнцефалиты, напротив, протекают
очень тяжело и длительно, летальность при них
достигает 10-40 %.
25.
Другие осложнения (гнойные и некротические
ангины, кератиты, отиты, мастоидиты,
энтериты и колиты, пиелонефриты, сепсис и
др.) имеют меньшее клиническое значение.
Очень опасны инфекции, ассоциированные с
корью, в частности крайне неблагоприятно
сочетание кори и дизентерии.
26. Диагностика.
При наличии патогномоничного симптома кори — пятен
Бельского — Филатова — Коплика окончательный диагноз
заболевания может быть установлен уже в
продромальный (катаральный) период. Нетруден диагноз
кори и при типичном ее течении в период высыпаний,
особенно при хорошо собранном эпидемиологическом
анамнезе. Трудности клинической диагностики возникают
у ранее привитых от кори больных, в таких случаях
значение эпидемиологических данных многократно
возрастает. В особо трудных с диагностической точки
зрения случаях используют серологический метод, чаще
всего РПГА с использованием парных сывороток.
Четырехкратное нарастание титра антител в РПГА
позволяет подтвердить (ретроспективно) диагноз. Реже
применяют РТГА и РН.
27. Дифференциальная диагностика.
Дифференциальный диагноз проводят с
краснухой, псевдотуберкулезом и иерсиниозом,
энтеровирусными экзантемами, вызванными
вирусами Коксаки и ЕСНО, сывороточной
болезнью, аллергической сыпью.
28. Лечение.
При неосложненном течении заболевания лечение
больных проводят на дому. В терапевтический
комплекс входят постельный режим, щадящая диета,
обильное питье, поливитаминотерапия. Проводится
уход за полостью рта (полоскание кипяченой водой
или 2 % раствором натрия гидрокарбоната) и
глазами (приглушенный световой режим,
закапывание в глаза 20 % раствора сульфацилнатрия по 2-3 капли 3-4 раза в день).
При возникновении осложнений больной подлежит
лечению в условиях инфекционного стационара.
Ослабленным больным вводят нормальный
человеческий (противокоревой) иммуноглобулин
(6-12 мл внутримышечно
29. Профилактика.
Больного изолируют с 7-го дня от начала
клинических проявлений. Все контактные дети, не
больные корью, подлежат разобщению на 17 дней
(если они с профилактической целью не получали
иммуноглобулин) или на 21 день (если они
получили пассивную профилактику
иммуноглобулином). В помещении, где находится
больной, текущую дезинфекцию не проводят, но
обеспечивают систематическое проветривание и
тщательную влажную уборку. Заключительной
дезинфекции (в случае госпитализации больного)
также не требуется, ее заменяют влажной уборкой
помещения и проветриванием.
30.
Всем детям в возрасте 3-12 мес, бывшим в
контакте с больным корью и не болевших
корью, в первые 5 дней после контакта вводят
внутримышечно 3 мл нормального
человеческого (противокоревого)
иммуноглобулина. Дети в возрасте 12 мес и
старше, не болевшие корью и
контактировавшие с больными, подлежат
активной иммунизации (вакцинации). Лишь
при наличии противопоказаний к прививке им
вводят иммуноглобулин внутримышечно,
обычно в дозе 1,5 мл.
31.
Спасибо за внимание!!!
Источник