После ветрянки появились красные пятна
Содержание статьи
пятна на коже после ветрянки — 25 рекомендаций на Babyblog.ru
Ветряная оспа, или ветрянка, как ее называют «в народе», — болезнь особенная. Данный вирус передается воздушно-капельным путем, и для тех, кто ранее ветрянкой не болел, вероятность заразиться ею (при контакте с больным) равна почти 100%.
После болезни в организме вырабатывается стойкий иммунитет. Возможно, именно поэтому ветрянка редко вызывает серьезное беспокойство у родителей, ведь, как правило, ее воспринимают как неотъемлемый этап детства, который желательно пройти каждому.
С одной стороны, в подобной позиции есть своя логика. Взрослые, в отличие от детей, намного тяжелее переносят это заболевание, а шансы заразиться им высоки в любом возрасте. Но есть и другая сторона. Ветрянка — далеко не безобидное вирусное заболевание. Оно сопровождается определенной нагрузкой на организм и может иметь осложнения. Чтобы избежать их, облегчить состояние малыша и ускорить его выздоровление, каждому родителю нужно знать, как правильно болеть ветряной оспой и лечить ее. Чтобы потом действительно с легким сердцем можно было «поставить галочку» в списке «обязательных детских болезней» и забыть об этом раз и навсегда.
Что такое ветрянка1
Возбудителем ветряной оспы является вирус герпеса 3 типа. Заразиться им можно только при непосредственном общении с больным в его «заразный период»: за 24 часа до появления первых высыпаний и до истечения 3-4 суток после образования последних пузырьков, когда они уже покрылись корочками.
Через верхние дыхательные пути (при вдыхании воздуха) вирус попадает в организм, по лимфатическим путям «путешествует» по кровотоку и достигает эпителия кожи, где остается и «демонстрирует себя» уже в виде тех самых ветряночных высыпаний, которые нам всем знакомы.
Как и кто может заразиться ветряной оспой
Чаще всего болеют дети раннего и дошкольного возраста — в первую очередь, те, кто посещают ясли, детский сад и школы, и чаще всего происходит с ноября по июнь — традиционное время «ветряночных эпидемий».
Дети до 3 месяцев жизни редко заражаются ветряной оспой, особенно, если у мамы есть иммунитет к данному заболеванию.
Этапы болезни
1. «Невидимый период»
После того, как вирус попадает в организм, проходит около 3 недель, прежде чем на кожных покровах формируются характерные пузырьки, наполненные жидкостью. И все это время родители могут даже не подозревать, что ребенок уже заражен.
2. «Видимый этап»
Но вот у малыша появляются небольшие прыщики под волосами, на лице, животе, спине, руках или ногах, поднимается температура тела до 37,5-38,5 ˚С. Так начинается второй, уже видимый нашему глазу, этап заболевания. Пора объявлять домашний карантин, вызывать на дом педиатра и ставить в известность воспитателей в детском саду (если сын или дочка его посещают). И, конечно же, контролировать высыпания.
Поначалу они выглядят как россыпь мелких красных пятнышек, которые через несколько часов превращаются в пузырьки, наполненные прозрачной жидкостью. Каждый отдельный пузырек «живет» 1-2 дня, после чего его содержимое мутнеет, поверхность сморщивается, и образуется корочка. Дней через 7-8 корочки подсыхают и отпадают. На их месте в течение какого-то времени остаются неяркие пигментные пятна, но и они быстро проходят.
Высыпания на коже появляются не одновременно, при этом каждая новая группа пузырьков сопровождается повышением температуры. В целом процесс «сыпеобразования» занимает 24-48 часов, поэтому на теле можно наблюдать как свежие пузырьки, так и корочки.
Обычно на 10-й день после появления сыпи ребенка рекомендуется привести на прием к педиатру для осмотра состояния корочек. С другими детьми разрешается контактировать после того, как отпадет последняя корочка.
Ветрянкой болеют один раз в жизни, но протекать заболевание может совершенно по-разному. Чтобы все прошло относительно легко и без последствий — в виде рубцов, оставшихся на месте прыщиков, необходимо правильно лечить ветряную оспу: грамотно проводить все необходимые процедуры и, разумеется, делать это под контролем врача.
Итак, поговорим же о том, как следует лечить ветрянку.
Лечение ветрянки
Ветряную оспу лечат дома. Основу «терапии» составляет надлежащий уход за больным ребенком, в рамках которого важно:
• обеспечить малышу обильное теплое питье (воды, компот из сухофруктов, сок);
• регулярно менять постельное и нательное белье;
• следить за чистотой кожи на руках и теле крохи и, конечно,
• помогать справляться с сильным кожным зудом.
Последнее, пожалуй, самое главное при ветрянке. Высыпания сильно чешутся, но чесать их нельзя, иначе можно травмировать пузырьки, из-за чего многократно увеличивается риск бактериального инфицирования, и в итоге могут остаться рубцы (на всю жизнь).
Чтобы смягчить зуд и предотвратить расчесывания, необходимо:
• избегать перегрева: чем больше потеет ребенок, тем сильнее чешутся высыпания;
• коротко остригать ногти больному малышу, чтобы он не травмировал пузырьки;
• развлекать кроху, отвлекать от зуда;
• регулярно обрабатывать каждый прыщик.
Чем обрабатывать высыпания при ветрянке?
Всем родителям хорошо известен основной метод «лечения» ветряной оспы, который заключается в тщательном замазывании прыщиков зеленкой. Действительно, многие из нас до сих пор считают, что ветрянка и зеленка — вещи неразделимые. Но этот факт устарел.
При достижениях современной фармацевтики сомнительны причины, по которым родители продолжают использовать зеленку при ветрянке. Она сушит кожу, пачкает белье и одежду, превращает ребенка в «пятнистого зеленого леопарда» и при этом совсем не решает проблему зуда. Кроме того, большинство детей протестуют против такого «разукрашивания».
Существует гораздо более достойная альтернатива — препарат ПоксКлин.2 Это средство было специально разработано для обработки высыпаний при ветряной оспе. Оно:
• обеспечивает мгновенный охлаждающий эффект, за счет чего значительно облегчает зуд и предотвращает расчесывание;
• предотвращает образование рубцов;
• бесцветно (!), а значит, лечение ветрянки, наконец, может обойтись без знаменитой «зеленой россыпи»;
• ускоряет естественный процесс заживления, а соответственно, выздоровления;
• препятствует размножению вредоносных бактерий и микробов, тем самым предотвращает инфицирование поврежденной кожи малыша;
• не вызывает привыкания и может применяться столько раз, сколько это необходимо;
• легок в нанесении и не вызывает трения при контакте с кожей;
• безопасен для кожи ребенка, т.к. не содержит химических и токсичных веществ.
ПоксКлин имеет консистенцию легкой пены, которая быстро впитывается в кожу. Его мягко наносят, не втирая (!), непосредственно на высыпания 3 раза в день или чаще — каждый раз при возобновлении зуда, а также при смене одежды. Кстати, ребенок может даже наносить его сам (тем самым можно отвлечь малыша, превратить лечебную процедуру в игру).
Помните, что при правильном лечении у детей ветрянка протекает достаточно легко. При нормальном течении болезни — единственное, что требуется, это регулярно обрабатывать высыпания ПоксКлином и не делать следующих вещей:
• НЕ принимать аспирин в качестве жаропонижающего средства, т.к. высока вероятность осложнений со стороны печени;
• НЕ отделять корки от кожи, иначе могут образоваться рубцы;
• НЕ вытирать кожу малыша после принятия ванны — только осторожно промокать, чтобы не травмировать пузырьки.
Соблюдение всех этих нехитрых рекомендаций позволят Вам и Вашему ребенку без особого стресса пережить ветрянку. Это — не самый приятный эпизод, который случается с каждым из нас всего один раз в жизни, и в Ваших силах не дать недугу сильно его осложнить.
Следите за здоровьем детей грамотно!
_______________________________________________
Источник
Как убрать шрамы после ветрянки у ребенка, чем мазать красные пятна и следы в виде рубцов?
Ребенок обычно переносит ветрянку без осложнений. Главное неудобство причиняет сыпь, которая сильно чешется. В норме организм полностью восстанавливается, но нередко после ветрянки появляются рубцы на коже на месте высыпания. Как бороться со шрамами, можно ли их полностью убрать? Какие существуют методы терапии? Чем может помочь косметолог?
Почему после ветрянки остаются следы?
Ветряночные волдыри повреждают верхние слои эпидермиса, вследствие чего остаются некрасивые рубчики или ямки. Чем глубже повреждения, тем больше шрамы. Ветряночные пятна и ямочки легко рассмотреть на фото.
Ямки возникают в том случае, когда папулы травмировали глубокие слои кожи. Способствовать этому может одновременное протекание ветрянки и вируса герпеса, который с легкостью активизируется в ослабленном организме.
Ветряночная сыпь не появляется в один момент, она проходит несколько стадий формирования, поэтому успевает достаточно серьезно поразить кожу:
- появляются красные или розовые точки, которые постепенно увеличиваются в размерах;
- на месте отметин образуются объемные везикулы;
- везикулы заполняются прозрачным экссудатом, который затем темнеет и становится мутным;
- волдыри зреют, со временем они должны самостоятельно лопнуть;
- ранки затягиваются, глубокие – рубцуются.
На каждом этапе важно оказать малышу правильную помощь. Не нужно мазать зеленкой красные точки. Они должны сформироваться, и обрабатывать нужно уже волдыри. Когда пузыри лопаются, на их месте возникают ранки.
В процессе заживления на ранах образуется корочка, которую ни в коем случае нельзя сдирать самостоятельно. Ковыряние корок практически всегда приводит к формированию рубцов.
Неправильный уход за больным – это основная причина рубцевания ранок у детей, однако не единственная. Существует ряд факторов, провоцирующих возникновение внешних дефектов. Другие причины:
- слабая иммунная система;
- формирование крупных волдырей, которые долго заживают;
- нагноение везикул (обычно вследствие присоединения вторичной инфекции);
- отрывание корочек, самостоятельное вскрытие волдырей и другое неблагоприятное механическое воздействие;
- расчесывание сыпи, дополнительно травмирующее кожу;
- индивидуальная непереносимость вируса (болезнь может сопровождаться симптомами герпеса, опоясывающего лишая и др.).
Могут ли следы исчезнуть сами и через какое время?
Следы могут исчезнуть сами. В норме так и происходит. Детская кожа, хоть и очень нежная и тонкая, быстро восстанавливается. Организм ребенка, в том числе кожные покровы, находится в стадии активного роста. Это обеспечивает полную регенерацию тканей.
Следы проходят постепенно. В течение 3 месяцев исчезают полностью. В этот период не нужно принимать дополнительных мер, так как восстановительный процесс еще идет. Однако, если шрамы слишком глубокие, лечение можно начинать сразу. Многие препараты не эффективны при нанесении на застаревшие рубцы.
Как избавиться от ветряночных шрамов и рубцов?
Родителей огорчают кожные дефекты после ветрянки (рекомендуем прочитать: чем и как следует лечить ветрянку у детей в домашних условиях?). Никто не хочет, чтобы следы остались на всю жизнь, особенно на лице. Иногда это становится причиной комплексов или насмешек сверстников.
Существует три основных метода борьбы со шрамами:
- фармакологические средства (мази, кремы или гели);
- народная медицина;
- косметология (применение профессиональных средств или специальных аппаратов).
Аптечные мази и гели
Фармакология создала множество препаратов против шрамов и рубцов, которые подходят детям. Их действие в основном направлено на искусственное стимулирование регенерации кожных клеток.
Востребованными и доступными являются средства на основе производных пантеноловой кислоты (декспантенола). Вещество относится относится к витаминам группы В. Лекарства носят разные названия и производятся в разных странах. Однако их действие практически одинаково. Стоимость варьируется от 150 до 350 рублей в зависимости от производителя.
Препараты на основе пантеноловой кислоты:
- Декспантенол (спрей, мазь);
- Пантенол (крем 5-процентный, спрей);
- Д-пантенол (крем 5-процентный);
- Пантенол ратиофарм (крем).
Существует немало других препаратов, которые широко применяются для борьбы с проблемой. Они отличаются по составу и принципу действия, но при правильном использовании дают хорошие результаты.
- Контрактубекс. Начинать мазать нужно практически сразу после выздоровления, это повышает успех терапии. Заметные положительные изменения возможны только при длительном использовании (не менее 6 месяцев). Контрактубекс содержит аллантоин, который способствует быстрому и глубокому проникновению лекарственных веществ. Мазь оказывает противовоспалительное и бактерицидное действие, смягчает рубцовые ткани. Основной механизм воздействия заключается в местном усилении кровотока (на месте нанесения), что приводит к постепенному разглаживанию кожи.
- Гель «Дерматикс» на основе силикона «работает» уже на зарубцевавшихся тканях (когда рубцы уже появились, но кожа на этом месте еще эластична). Силикон дает увлажняющий эффект. Он покрывает пораженное место защитной пленкой, постепенно разглаживая его. Препарат обладает противовоспалительным действием. Требуется регулярное использование дважды в день не менее 2 месяцев.
- Силиконовый гель «Зерадерм Ультра». Эффект лечения зависит от состояния и эластичности кожи, а также «срока давности» шрамов. Небольшие дефекты проходят уже через 3 недели. В состав входит витамин Е и коэнзим Q10, которые запускают восстанавливающий процесс и активизируют кислородный обмен. Силикон покрывает кожу тонкой пленкой, которая защищает ее от механического воздействия и удерживает необходимую влагу. Соединительная (рубцовая) ткань становится мягкой и тонкой и постепенно разглаживается.
- Спрей или гель «Кело-Кот» по механизму действия похож на Дерматикс. После распыления появляется тонкая пленка, создающая на шраме парниковый эффект Это приводит к быстрому смягчению соединительной ткани. Следует аккуратно распылять препарат на лице, чтобы он не попал на слизистые оболочки.
- Крем «Келофибразе» на основе мочевины. Корректирует структуру шрама, снимает воспаление. Мочевина оказывает глубокое смягчение и увлажнение. Дополнительные компоненты усиливают трофику тканей, обезболивают, восстанавливают кровообращение, способствуют регенерации.
Народные средства
Рецепты народной медицины безопасны, если у ребенка нет аллергии на компоненты. Домашние средства эффективны только при незначительных повреждениях. Начинать лечение стоит сразу после выздоровления.
Самые популярные народные средства:
- Натуральное масло какао. Смочить кончик пальца в масле и массажными движениями нанести на кожу. Втирать 5–10 минут.
- Витамин С. Купить в аптеке любую мазь, содержащую вещество. Втирать массирующими движениями по несколько минут. Для ускорения результата можно одновременно принимать витамин С перорально.
- Витамин Е и сок алоэ. Смешать витамин Е (разрезать капсулу и выдавить необходимую жидкость) с соком алоэ. Наносить средство утром и вечером.
- Лимон. Регулярно обрабатывать следы от ветрянки смоченным в лимонном соке ватным тампоном. Наносить обильно, не втирать, дать высохнуть.
- Мед. Нанести мед на пораженные участки (при отсутствии аллергии) и подержать 15 минут. Затем смыть теплой водой. Для усиления эффекта в мед можно добавить витамин Е, масло сандала или чайного дерева.
Чем поможет косметолог?
Для коррекции застаревших рубцов потребуется профессиональная помощь косметолога. Специалист подберет необходимую процедуру, которая избавит от проблемы.
Виды косметологических процедур:
- пилинг органическими кислотами приводит к небольшому воспалению, которое заставляет клетки эпидермиса обновляться;
- аппаратный пилинг микрокристаллическими частицами снимает верхний грубый слой рубцовой ткани и запускает процесс восстановления;
- обертывание;
- лазерная шлифовка;
- инъекции гиалуроновой кислоты;
- физиотерапевтические процедуры (электрофорез, ионофорез и др.).
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
Сыпь и пятна на теле при коронавирусе: причины красной и зудящей сыпи, продолжительность высыпаний — Семейная клиника ОПОРА г. Екатеринбург
Из статьи вы узнаете причины появление сыпи и пятен на коже у детей и взрослых при заражении коронавирусной инфекцией, продолжительность подобных высыпаний, что делать.
Почему может появиться сыпь при заражении коронавирусом?
Сыпь нельзя назвать специфическим симптомом коронавирусной инфекции. Однако она появляется через неделю-две с начала заболевания, после окончания инкубации, и место ее локализации говорит о преимущественной области поражения тела человека Ковидом. Особенностью коронавирусной сыпи является напоминая множество кожных патологий, она не укладывается в клиническую картину ни одной из них.
Механизм возникновения сыпи – аллергическая реакция на вирус и его токсины или поражение сосудистой стенки в результате коронавирусного воспаления с проникновением микроба в кровоток.
Если сухость во рту или налет на языке моно не заметить, то на высыпания внимание обращают сразу. И это ценно при Ковиде, поскольку дает возможность заподозрить инфекцию на ранней стадии развития и принять соответствующие меры.
Где чаще, на какой день появляются высыпания при коронавирусной инфекции?
Анализ ситуации позволил врачам определить типичные места коронавирусных высыпаний.
Живот, спина, грудь
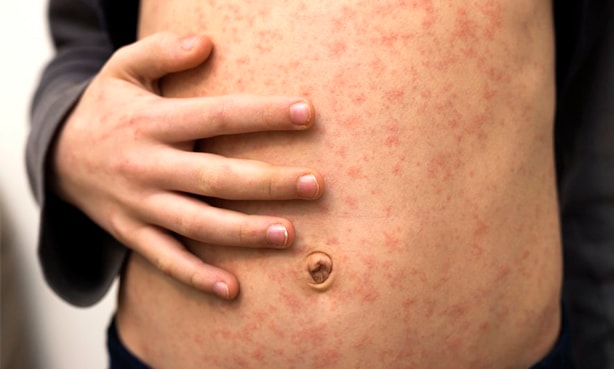
Наиболее часто при CОVID- 19 встречается локализация высыпаний на передней поверхности туловища: грудь, живот. Реже сыпь выступает на спине. Первичным элементом сыпи является везикула, наполненная серозным или смешанным с гноем и кровью содержимым, на втором месте – узелки. Любые высыпания сопровождаются зудом. Внутри пузырьков – вирус.
Конечности
Высыпания при коронавирусной инфекции поражают ступни, причем изменения пальцев на ногах можно даже отнести к специфическим проявлениям вируса – ковидные пальцы. Они напоминают обмороженные с синюшным оттенком и некрозом у ногтей. Но несмотря на кажущуюся тяжесть проявлений, симптомы обратимы и исчезают бесследно после выздоровления. На руках картина аналогична, но возникает реже.
Голова, лицо
Самостоятельно эти зоны при коронавирусе в патологический процесс не вовлекаются. Но распространение сыпи с груди может захватить шею, волосистую часть кожи головы, лоб и щеки.
Рот, носоглотка
Удивительно, что на фоне поражения носоглотки вирусом в ней никогда не бывает сыпи. Видимо срабатывают механизмы защиты, заставляя вирус двигаться дальше.
Сыпь при коронавирусе: как выглядит, зудит ли
Дерматологи четко выделили пять типов высыпаний при коронавирусной инфекции – эритема (покраснение кожи) – в половине всех случаев является фоном, на котором высыпают везикулы и узелки, самостоятельные пятна и ливедо – рисунок на коже из капилляров.
Все эти первичные элементы сыпи типичны для других кожных заболеваний, поэтому сегодня говорят о кожных масках коронавируса.
Читайте также: как отличить коронавирус от аллергии, в том числе на цветение и пыльцу
Ангиит
Сыпь инфекционно-аллергического или воспалительно-аллергического характера получила название ангиита. Суть – поражение сосудов дермы. При коронавирусе – самим микробом и его токсинами с клиническими проявлениями в виде пятен на голени, бедрах, стопах, реже – на кистях и предплечье. Это заболевание обычно поражает кожу пожилых пациентов, не вызывая каких-то серьезных осложнений.
С коронавирусом – все иначе: ангиит сочетается с коронавирусной пневмонией, дистресс-синдромом, цитокиновым штормом – результатом чрезмерной иммунной реакции. По мере выздоровления сыпь исчезает, оставляя пигментацию.
Псевдообморожение стоп
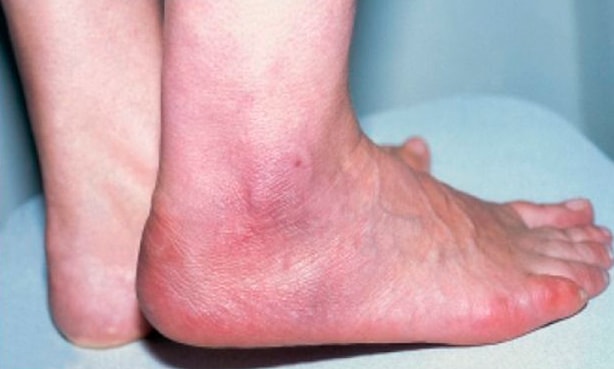
Акродерматит при коронавирусе напоминает обморожение. Характерен для молодых пациентов. Локализуется на пятках, пальцев стоп, кистей. Симптомы выглядят устрашающе – некроз тканей по цвету кожи, но на самом деле, свидетельствуют о легком варианте SARS-CoV2.
Пузырьки, похожие на ветряную оспу
Зудящие везикулы на туловище появляются практически одновременно с основными симптомами Ковида: температура, кашель, слабость, но могут отставать на пару дней. Напоминают визуально ветрянку или фолликулит, но отличаются высокой потливостью и отсутствием иной привычной симптоматики. После разрешения коронавирусной инфекции не оставляют следов.
Ложная крапивница
Уртикарная сыпь, похожа на крапивницу, появляется при коронавирусе накануне температуры, локализуется на конечностях, имеет ярко-розовый цвет, неровные очертания, покрыты зудящими пузырьками.
Розовый псевдолишай Жибера
Настоящий лишай Жибера – это вирусный дерматоз, основным симптомом которого является большая материнская бляшка на коже и множество маленьких деток вокруг нее. COVID-19 дает своеобразную форму болезни с отсутствием «мамы». Небольшие пятнышки локализуются вдоль кожных линий, растут, середина желтеет, шелушится, а ободок по краям сохраняется долгое время. Новых подсыпаний в период выздоровления нет, кожа постепенно приобретает первоначальный вид.
Кореподобная сыпь
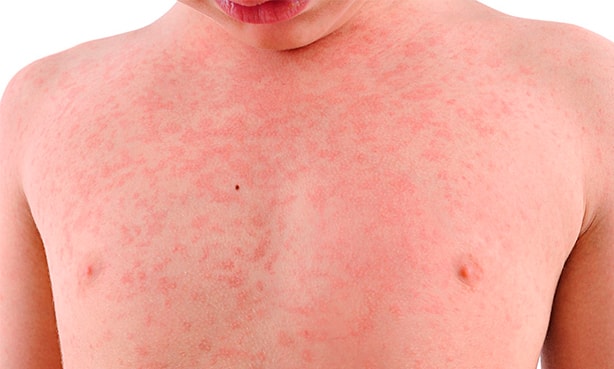
Такая сыпь может быть единственным симптомом коронавируса. Отличительной особенностью высыпаний является отсутствие элементов на лице и слизистых. Диагностическая ценность кореподобной сыпи в ее появлении на ранних стадиях Ковида, накануне основных симптомов.
Лекарственная аллергия
Аллергореакция возникает при лечении SARS-CoV2 противомалярийными, противовирусными и антибактериальными средствами. Причем достаточно всего одного препарата. Особенно агрессивны Плаквенил, Азитромицин, Цефтриаксон.
Сетчатое ливедо
Рисунок на коже из капилляров – ливедо – появляется при нарушении кровообращения, микротромбозах. При Ковиде – это симптом осложнения коронавирусной пневмонии.
Сыпь и сопутствующие симптомы Ковид у взрослых
Сыпь при коронавирусе – новый симптом у взрослых. К таким же проявлениям относят водянистый понос, боли в подреберье, потерю вкуса, судороги, конъюнктивит, депрессию.
Сыпь при Ковиде у детей
Сыпи при коронавирусе у детей похожи на обморожение и корь. Редко – напоминают синдром Кавасаки. Опасности высыпания не несут.
Продолжительность высыпаний
Держится сыпь при COVID-19 от нескольких дней до пары недель. Множество первичных элементов говорит о тяжести коронавирусной инфекции. На месте высыпаний может остаться пигментация.
Лечение
Терапия при высыпаниях у пациентов с SARS-CoV2 – комплексная. Среди линиментов популярны: Фенистил, цинковая или салициловая мазь, Псило-бальзам. Поскольку высыпания при коронавирусе – результат инфекции, одних наружных средств недостаточно. Используют антибиотики, противовирусные, противогрибковые препараты, антикоагулянты, укрепляющие сосуды средства, в тяжелых случаях – гормонотерапию.
Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 8 октября, 2020
Источник