Поражение слизистой рта при ветряной оспе
Содержание статьи
Ветрянка в полости рта у детей: лечение у стоматолога и дома
Ветряная оспа или как ее часто называют ветрянка — типично детская инфекция, спровоцированная вирусом герпеса Zoster. Несмотря на то, что часто диагностируется именно у детей, может возникать и у взрослых, когда не произошло «встречи» с возбудителем в детстве. Симптомы ветрянки специфические — высыпания по всему телу. И полость рта — не исключение. Как обрабатывать высыпания во рту, как облегчить состояние детей и каковы правила питания? MedMe спросил у стоматологов.
Ветрянка: симптомы и особенности
Достаточно только упомянуть ветрянку, в голове всплывает образ детей покрытых «зеленым горошком». Это и есть основной симптом — появление по всему телу специфических высыпаний, пузырьков, заполненных прозрачной жидкостью. Со временем они лопаются, образуя корочки.
Разброс высыпаний поистине поражает — все тело, и полость рта не исключение. По мнению многих родителей, именно высыпания во рту причиняют детям большие неудобства. Неприятные ощущения и постоянный зуд становятся причиной капризов, отказа от еды, а в некоторых случаях, даже питья.
Кроме высыпания, дети страдают от симптомов интоксикации: повышенная температура тела, головные боли, снижение работоспособности. Но, к счастью, симптомы интоксикации проходят быстро.
При обращении к специалисту, врач напоминает о том, что важно не допустить осложнений — присоединения вторичной инфекции при расчесывании кожи. Поэтому, состояние пузырьков требует особенного внимания. Но если на теле их обработать легко, достаточно использовать специальные растворы, то как быть с обработкой в полости рта?
Симптомы в полости рта у детей
Возбудитель ветрянки — вирус герпеса Zoster, поэтому, на фоне этой инфекции нередко формируется именно герпетический вид стоматита. Его симптомы будут зависеть от степени тяжести и, конечно, от состояния ребенка.
Чаще всего регистрируется легкая степень тяжести течения стоматита. При осмотре полости рта детей стоматолог или педиатр отмечает единичные специфические высыпания в полости рта, которые не сливаются между собой. На фоне стоматита наблюдается покраснение слизистой и кровоточивость десен. Дети говорят о неприятных ощущениях, зуде, а при приеме пищи могут отмечаться неприятные (но не болезненные) ощущения.
При средней степени тяжести отмечается большое количество высыпаний, покрытых размягченной коркой. На фоне ветрянки, или сразу после снижения температуры, в уголках рта может формироваться заеда. При осмотре полости рта стоматолог может заметить, что некоторые элементы высыпаний сливаются между собой и образуют большие площади поражения. Корки могут отделяться, обнажая эрозированную слизистую.
Дети жалуются на болезненные ощущения, которые могут усиливаться при действии раздражителей: приеме пищи и некоторых видов напитков.
Напомним, что лечение тяжелой формы герпетического стоматита у детей проходит в стенах стационара. Дети не имеют возможности полноценно принимать пищу и даже пить. Состояние малыша считается тяжелым. К счастью, тяжелая форма герпетического стоматита регистрируется редко и только у детей с отягощенным анамнезом.
Стоматологи о лечении
Состояние детей и наличие специфических высыпаний в полости рта требует помощи. Чем младше ребенок, тем сложнее ему справляться со своими ощущениями, что в конечном итоге скажется не только на его настроении и поведении, но и питании.
Ветрянка в полости рта лечится по своим законам и принципам, и требует комплексного подхода. Советы по лечению может дать как стоматолог, так и педиатр. Кроме специфических рекомендаций по лечению, можно выделить ряд стандартных:
- мероприятия по облегчению состояния детей;
- коррекция питания;
- обработка высыпаний в полости рта;
- советы по чистке зубов и десен;
- стимуляция восстановления пораженной слизистой оболочки полости рта;
- профилактика осложнений;
- консультация стоматолога после выздоровления.
Коррекция питания
Правильное питание — залог быстрого выздоровления и нормального самочувствия ребенка. Первое, на что необходимо обратить внимание — аппетит малыша, не стоит кормить его насильно. Предлагать нужно легкие в усвоении блюда, жидкой и полужидкой консистенции. Высыпания в полости рта, в том числе и на деснах, могут приносить массу неприятных ощущений, а вот пережевывание пищи может только их усилить.
Питание должно быть максимально щадящим, из рациона необходимо исключить: соленое, жареное, сладкое, острое и кислое. В период активных высыпаний стоматологи не советуют давать детям фруктовые соки, но если дети не предъявляют жалоб на боль или другие неприятные ощущения — запретов нет.
Кроме рациона питания, необходимо обращать внимание и на температурные показатели предлагаемых блюд. Все они должны быть комнатной температуры, в том числе и напитки. Термические раздражители могут причинять боль ребенку.
Как облегчить состояние малыша?
При высокой температуре, педиатр и стоматолог могут порекомендовать прием жаропонижающих средств. Но как сделать прием пищи возможным и комфортным? Для облегчения состояния малыша и удобства приема пищи, стоматолог может порекомендовать использовать гели для облегчения прорезывания зубов. В их составе находятся обезболивающие компоненты растительной или химической природы.
Главное — пользоваться ими только перед приемом пищи, для возможности кормления малыша. Передозировка такими препаратами может стать причиной нежелательных осложнений.
Как обрабатывать высыпания в полости рта?
Ветряночные высыпания в полости рта ребенка могут лечиться по принципу герпетического стоматита и включать местное лечение непосредственно в полости рта, а также общее, например, прием лекарственных препаратов.
Если говорить о местном лечении, то это:
- гигиеническая обработка полости рта детей. На период активных высыпаний — полоскание полости рта отварами лекарственных трав с выраженным противовоспалительным и антисептическим действием. Как только самочувствие ребенка позволит — чистка зубов по всем правилам, после каждого приема пищи;
- стоматолог может рекомендовать полоскание полости рта растворами антисептиков, при определении повышенных угроз присоединения вторичной инфекции;
- обработка элементов сыпи противовирусными мазями, которые может рекомендовать стоматолог;
- использование стоматологических гелей с выраженным противовоспалительным, антисептическим и ранозаживляющим действием;
- категорически запрещено использовать спиртовые растворы, а также прижигать высыпания на слизистой «зеленкой» и прочими растворами.
Несмотря на то, что в полости рта высыпания могут существовать несколько дольше, чем на теле, беспокоящие симптомы проходят буквально за несколько дней, после чего дети могут вернуться к полноценному рациону. Но после перенесенной инфекции — посещение стоматолога должно быть обязательным мероприятием.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Источник
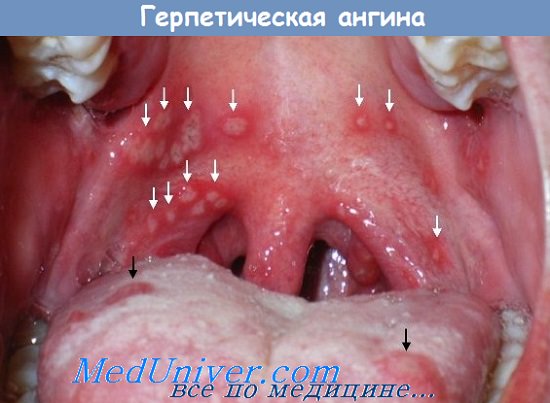
ерпетическая ангина. Ветряная оспа. Опоясывающий лишай.
Герпетическая ангина. Ветряная оспа. Опоясывающий лишай.Герпетическая ангина — инфекционное заболевание полости рта, вызываемое вирусом Коксаки группы А, иногда группы В и отличающееся высокой кон-тагиозностью. Заражение происходит при контакте с инфицированной слюной. Заболевают в основном дети, иногда — молодые люди в тёплое время года. Герпетическая ангина проявляется высыпанием серовато-белых папул и везикул. Везикулы, вскрываясь, образуют поверхностные язвы, окружённые красным ободком. Язвы локализуются на передних (нёбно-язычных) дужках, мягком нёбе и миндалинах. Для клинической картины характерны гиперемия слизистой оболочки глотки, дисфагия, боль в горле, повышение температуры тела, недомогание, головная боль, лимфаденит, боль в животе, рвота. Иногда возможны судороги. Лечение ангины симптоматическое, выздоровление наступает в течение 1-2 недель.
Ветряная оспаВетряная оспа и опоясывающий лишай вызываются одним и тем же возбудителем — вирусом varicella-zoster. Ветряная оспа — высококонтагиозная первичная инфекция, в то время как опоясывающий лишай — рецидивирующая нейродермальная инфекция. Обычно болеют дети, пик заболеваемости приходится на конец зимы и весенние месяцы. Инкубационный период длится 2-3 недели и сменяется лёгкими продромальными симптомами. Ветряная оспа начинается с повышения температуры тела, появления недомогания и зудящей сыпи на туловище. Сыпь быстро распространяется на шею, лицо и конечности. Вначале она состоит из пятен, которые превращаются в папулы, затем в везикулы и пустулы. Вначале пустулы напоминают «росинки на лепестке розы». Первое и наиболее крупное пятно, которое обычно локализуется на лице, называют «геральдическим«. Если его травмировать, после заживления может остаться рубец. Сыпь на слизистой оболочке полости рта редкая и может остаться незамеченной. Она обычно состоит из везикул, после вскрытия которых образуются язвы, окружённые красным пояском. Наиболее часто везикулы образуются на мягком нёбе, несколько реже — на слизистой оболочке щёк и переходной складке преддверия рта. Заболевание проявляется также анорексией, ознобом, лихорадкой, назофарингитом, болью в мышцах. Осложнения, в частности пневмония и энцефалит, наблюдают редко. Везикулы обычно покрываются корочкой и заживают в течение 7-10 дней. Заболевание ветряной оспой в период беременности представляет значительную угрозу для плода. Для профилактики заболевания рекомендуют живую аттенуированную вакцину. Опоясывающий лишайОпоясывающий лишай — рецидивирующая инфекция, обусловлена реактивацией латентного вируса varicella-zoster. Реактивации вируса и миграции его вдоль поражённых чувствительных нервов способствуют преклонный возраст, злокачественная опухоль, иммуносупрессия. Реактивацию вируса обычно наблюдают у лиц старше 50 лет, но она возможна также у молодых людей и детей. Перед началом заболевания появляются продромальные симптомы в виде зуда, ощущения покалывания, жжения или боли, а также парестезии в области будущих высыпаний. Сыпь при опоясывающем герпесе состоит из болезненных везикул и появляется на коже или слизистых оболочках в зоне иннервации вовлечённого в процесс нерва, достигает срединной линии, не переходя на противоположную сторону. Наиболее часто поражаются следующие две анатомические области: туловище в зоне иннервации сегментов ТЗ-L2 и лицо в зоне иннервации глазного нерва (I ветвь Кожные высыпания при опоясывающем герпесе — зудящие эритематозные пятна. Вслед за пятнами происходит «подсыпание» везикул и пустул, которые, вскрываясь, в течение 7-10 дней покрываются корочками, отпадающими лишь через несколько недель. Боль интенсивная, но обычно стихает после отпадания корочек. Сыпь на слизистой оболочке полости рта представлена везикулами и язвами, окружёнными тёмно-красным пояском. Язвы могут кровоточить несколько дней и обычно покрываются желтоватой плёнкой. При поражении нижнечелюстного нерва (III ветвь тройничного нерва) сыпь появляется на губах, языке и слизистой оболочке щеки на одной стороне. Поражение верхнечелюстного нерва (II ветвь тройничного нерва) проявляется сыпью на одной стороне нёба, может достигать шва нёба, но не переходит на здоровую половину. Больные обычно жалуются на высокую температуру тела, выраженную слабость и недомогание. За 1-2 дня до высыпания у них появляются сильные боли в зоне иннервации поражённого нерва. Язвы при опоясывающем герпесе обычно заживают в течение 3 недель без образования рубцовой ткани. Однако в некоторых случаях на месте язв остаются рубцы, а после заживления многих пациентов продолжает беспокоить боль в области поражения. Это состояние, которое может длиться от 6 мес до 1 года, называется постгерпетической невралгией. Опоясывающий лишай особенно часто поражает больных с иммунодефицитом и сопровождается высокой летальностью. В прошлом редко наблюдающееся двустороннее поражение при опоясывающем герпесе считалось смертельнымпризнаком. Опоясывающий лишай — также одно из клинических проявлений синдрома Ханта (опоясывающий лишай, односторонний парез мимических мышц, обусловленный ипсилатеральным поражением лицевого нерва, везикулярная сыпь в области наружного слухового прохода) и синдрома Рейе (лихорадка, отёк мозга, жировая дистрофия печени, применение ацетилсалициловой кислоты в детстве, высокая летальность). Хороший эффект при опоясывающем герпесе отмечают при лечении фамцикловиром и валацикловиром; эти препараты подавляют репликацию вируса. — Также рекомендуем «Вирусная пузырчатка полости рта и конечностей. Аллергические реакции. Анафилактическая реакция.» Оглавление темы «Заболевания полости рта.»: 1. Первичный герпетический гингивостоматит. Рецидивирующий простой герпес. 2. Герпетическая ангина. Ветряная оспа. Опоясывающий лишай. 3. Вирусная пузырчатка полости рта и конечностей. Аллергические реакции. Анафилактическая реакция. 4. Аллергический стоматит. Ангионевротический отёк. Аллергическая реакция замедленного типа. Контактный стоматит. Плазмоклеточный гингивит. 5. Полиморфная экссудативная эритема. Синдром Стивенса-Джонсона. Токсический эпидермальный некролиз. 6. Вульгарная пузырчатка. Буллёзный и рубцующийся пемфигоид. 7. Травматическая язва. Рецидивирующий афтозный стоматит. Ложные афты. 8. Афты Саттона. Герпетиформные афты. Синдром Бехчета. 9. Гранулематозные язвы полости рта. Плоскоклеточный рак полости рта. Химиотерапевтические язвы полости рта. 10. Травмы полости рта при сексуальной активности. Фарингит после орального секса. Инфекционный мононуклеоз. |
Источник
7 ¢œ`Ùfˆ{ƒÒKŠ½ëJEpºÖÉ•Ì4)²Âé˱¬¢rZ X±ºðï’qlŒSžµFgÆÓ˜^ô黑û¡%Y¹Ï’ð…ðñ1·pëE鸢YI2ž22rëÔwRÌ+ˆz ‘TrÚ’òäÅzÀéN#±j¦€ðã±øÀs ‘ê€YÃq»œ?#7Zì’í¿‹Œ²¦ìHỡðõ ØVỽðaÓHKúj¶-GÜQ‰ø «}Èvm_ÒÿþTgé.j,çœLkÔn¥ª¨1½ŸSžÕ¤ë’bUÖ+ÖšîCl•k½ŽOIA×rãñ P(=i¼Ð’½ÒzͶ½ÐMhÍf6lÜ@ž(3ÜØ€t~oX||ðRÅ>3″tVÕDç…µ3p¸Å3h¯Y=ãÉÏ q×}T%4œÔŽ×¬Ç™;u³8½ˆÁyTÖôÜv6ø¶³áës»c)©¹2″HÕò)[ÎRª’rªSE»ß¤¿¹2‹ÐÕvv$¶s÷™ƒó8yG´‹«Š5ÛÏlp`Ü’uxÍ[ðÄWça/};ÞÚS¯æ]ÙöQqBk£ú˜º Cb¢¬²A×b0ªÎ6!Š°3î’D×ÊŽ óÕÜê #¦ åÉ’eå@pÓž6#»Xši½ x!Âàæ£ä¾ë¢·Áƒ>݇{÷ù œnÇÖÔm·%Öañ`çN%̸Âìý³Ä+umúÍxå.:¢U/Jº£Q’ÎΞ€¶î¨D(iþÄVþ4Aý׺·-}0Ìõ·´óßV™ðÜÛV/ê×&Ö»»•}µøNƒµyQ*^©žZLfFÁ#a>/ ©ðqt7XÚ‹*=¼S¥'{æÞ’)5-)_»mt…ÍËTÕoZ¦`¯ûXaÉð9¶`î>.ëíÉ3òh€Ãqoêÿr%‡JþÛUOÔü»nÑ?Ù ~í¯SºŸL86Õ´öé÷µ]ãg$Ý]áCݽz·ð?1‹ÕÕ»w$QoH¢¦‹Ì6’DØo^A¯ûX^ºì>eïft>B;-òàªèµ ø¨i»Er!«lËíÈeTþü16Å{V°É¸&G¤‹fÖQB[Õk~»• ,iEš’&É]TÅÆüÜJ»Ù&_Pœ}>q@š`¿yi½îÓe±àÞfG`Ñ×hô•Õ0©/añü]Ÿt`GG™Râë±ñ¸0ëüÜ9³GCGð¾£W n]¾W4Â>sûRfÑ»â&¼ÈËØ6š’/Œ7ŠèVWä®z¡ÿÛ$ò^Á¼-¯2•X£Ö#Cðvt˜B†c{î!CìŽLX-ëéðɤRêÔ>xÕã°²)…i4îvOzeH·%joC˜.)Ìd;°µ«°¢>8‡;bz•¤VÅñoŠL!:’xp¾:Ê!¢2ÃSoïß’ #íüg¥:U¿)#m½’½ŠuNùÚEAÛE:¶K¤r¶´×aS¸)…æ.À![ÞͺIàƒ5ຟÄ%‡¨Ñ˵aãû,’ëX€œ¥Ë¶ y èãH…ƒÓNÚŒ9¥åS:æSî± ý@’ªß4ŸÂ^÷À™4ëñôo[õªhnFV`åàÊkIõ¥CÉú,ås7_C ØQÄ16GÇÁ±ß)ßž;Û8w¼àÃ!yÕoþÜA/îCŸŸjÉ¡æÍ §k-äQ O}ºÒËÈ'{~å’T±bµ§3jמí-ÿNùÕ¿î{7@oƒ«.ñ hré²ûD°ø¬¾¶¦Ð ߊ*å+S'»ikô †e psî5³Õ*w¤›oH·d¾ þ0DPõ›-nÐËK÷5ñD¤KôÞ¼i¥˜ugJfæÐ7z ÜÌ?(0ÜmKk±Ak®ý»qy€Ö°ßì]yè¨@^]Y’µ«ÛžÝP¿:*ë¿ã`¤Æ†šv´å9″ ðB@îvÅ3ªlz3ôKÔwgË3-Aõšw¬’ÚÎke|Q¶µÝÿ¸É»^žpSw»ÆÝÀ±¾N•÷µ«Ï’0œ}×’*Ÿœ¬66|Ɔڦí¶rܨkð¯3Èì.ªÊö›WŽ ×}-ú²Æ…ìG®¾nïû ä5Ý’ë{Ò+’Ä@rÿš~(ˆ{ …Ð_j’Þij#â¦Ót’D6ˇ`^ÁnR±’!+ÚÒf¨b7″aøÈÇ·»]LÀqë]¥½¥è˜•_ýÉ×’¢GsjåÖççN˜}pó¡Fÿ?ÓÓ>õö¦.jI»½ºž4éhŽY=-œÒªÞØHO¦š¶Ûzz£V†2gWXÏëéªß´ž†½îã«YM°À»ƒ‰û>8˜à•»§| ë %å>Øä†p»ì] =RgÁ¹ðiÈ!ÛSܨ³p+XH)ÌS»ýæOôòÖöi#»sŠ†»kщ&0îæãô2ÀÎ7ÆO žR £-ö>Ã>!Km«’_y=ð-˜ö¥»ˆµÞ©ÜMû å/7¸Å4k™$ÁJ2HÚnÅÙíÅùû…ñ©žÒÅó»µþIÕ#8>cÆ¿ÖW½#úfꦻãÌN횣~u0ï+?WÍ(-R7ë¦Oª-óŤ4ÜSýžd_Oüj¸Çu=yå½CS¬æÖ«æ¼ _Øh] g4 oHtñ’©|§ûÉŠ7½™õL Î{GW¢k7¬4äû¡£9^gaÿÎeüòÃÎu$F Dփߟt xæèÛKnƒW+6Þˆ£=$þåzî¼ÓTŠ·÷þ®ÝÜ D¹PÊiçÁ7Âü=D/Žâ/ߢ-d}-0¨f«¸ÂªRç+/¥/Ùáߦ÷Šá®LÔw0IUå¾^° zç9ÝÉh¤%³ÏƒñS€3õ›[ºHÓ6ÏJ’Q-»z0K›¥aêAv^Òz-]>WCOËkkVZŸŽ6=ç«ý@¯YˆÊÆYPÃ=«z-¹©GÊÃdÇ>{ Y% Dz&EÕh,ü¯7{{V{تÚ=¾á¸Ö8So€RÊ2궪¸ƒ™AðK‡aAjæØtÀèXÁoUxV|$ìS÷bm£ÆGÔ>%MæäJKðXË!¹=;ÜÒŠC»«j¾øjä…»h·zS÷˜tªÐ¤Oníï°#;÷œÒÖú²7¼Å6#DçªZ_dôÍU¬ix5˜·Ê×€V7×ã(«]ûkÕUl_úÙøꯅëCÙ€GÚ¬šWê_’äûºTÑüðJÑû·k™ÁTþ‰}§úO~Ð…7ßQëß*&íõÛ¯ÄMh@fÅ¢uµú Hç4`¸år‹;Ðp¶UúI‰åü»ÂHŠæ»»»Þ¯f‰ŸH)p Ÿ©úÿ3D»-4Ẏ™Ç˜e‹æ;è
RU’=±qŠKê¾ÒQœÍÅ/ËÌ’®â»CµX>gÝAß/³»Ÿ2¨€>1á’e•Ø+A E‰4}~W’ý»,QqŠ»BdëHE¨FC¤ËøPöÄ`ÂyXÎ ¯%&2OwùÄ©!Ün>ccãœ1ÂU±q$íS¦_Ò¯»= ìEJBY-‰•Èd_dÌ!eÇ ‹‡É±?ÛÎ’îùœW()/ûœaN›)ß~¬ÖVí³sµàãª)úÝAiÒÁ3l-ˆâ‰-«Z-Ì?‡ŸCz#œSÑd¥8ª¯8ÔA†yPqàØŠÈÖãª8fUÐ+‰Çwë&›î¼:ZNûSðCnìlÎ 3h.ê§25&J®%›1çø-è‡ÌåÄl0¬R’ÝU’=[n‡Ô W’H6æ=ò¼ 4O¤7îgp6À\Vjl’•gìu¶L³þãVì5 öF¦$srïü C»ã8’ý7pXGa¬»Æ»›iÀ5 CË1 Å¥ðÀ ˨JLsÿhê øØ! Cœ•ÊK%F*£Ö‰)F¤ÞÜeÓ·*»y±ôa³´:ÍŽ¬½éœm±ÌÞ!’U:àn+ëïIÑVEÛƒîA¥Ý´®XjbmWŒ•ÒؾҸ™Ô «Cc¨ {ƒÞlmtCqðâ_Nsð:£ªÍ:’‰exýF4kÙÅp¤q¦§(è $h£d»XÕW:óÒÏçhÁ‰D†hì}d’¡)Ð ºˆõ`=ÇsØ- [ŠÃ¢²ƒ°èÏK0{¼O- Ü…û1HOZA×/PÄóùΞêm^²ß׳ilGhŸc&Ǹó$úËq#òŒ`GTŒâ,âcÂï`æ6¨Uÿ¹jFò dF¥Ú0‹8’Ì ádÈ^Ì2³a,lPòi,†sB´ÎLûT³òt¬jK*×Ü.ÇBOóÆ»®NÀ󩀇˜M(SOÙ$kŸÜ)¤¥çîhÓ-OŽH-ùÍyer:˜W1íU¿«’õ èg •‹oì˜%CÇ :á(0ê0Ó»³#ˆ™ËyŸv9Ö°6,9}±¬…r@E’wQÂä3ô˜‰wÀÇÇ»=>Õbég•ófV¢±È z’äy·ÔAzŠÏ€¶²šªwª˜;’SöV.Òy +8&ê̪£±ä Èü»Òð_Y»(LvÀ™%†z^Mº*ü3Þ]Ï𯵠{˜±½O@Œ×-ï¢ëÉ[ºÒjƒ¼éßúGÖ-hÒfÜ_p6×ä9‡™tHÌô…VkI?¦¤!bԊ±´»~épÝwãÙ§&®‹SÖ°r@dÑ_ùéX«q®:lIê¦ñœ -PÓçK-ˆL›Î‹8‹á8žƒd¯Çs çôB[ñkiÚ8 êBÇ瘧_ŠåÏ+ðâ =Z€±à1-mŠÆ÷ÀBÇ¿€%¨Mõݱ»ne7ÔBgÈãÉ`;zÆ0%2† šw?=…ªõ¹Ÿ’Tl9c†Ž=`X YãéKŸòqï¢$ôãÉ€áX¾éî½fV?§¶lYpìf²ˆŠ/´ˆ*’þ1ÁèÍ=ÕÝýü´»˜AÀ’ÆŽ3’%÷²~ÉŠ•!O£°l€‡-bÖE°!¬Ç-&£î»Ô¬ëgU¤ƒôâhìÖ²ÀŒÎ*BúT`9Nyõ-c2ÊCfdfý‡®¹ÜJ¹D.kîó`c†cpMÊÉ€)Ã*8×࿽bò¶be©Ø¼°¬÷5Ëj骞-)g³¹¦löÛYÜH^æ2JiÍ༘¬æ¾äõaŠê ,è´ÀÃ*» NZ-}QÇHä…£cJ`¨jÂÌÄØ’¯ýT˜ekx½çF$»VµªlóÛ»g>»Â$»úÄ3ÜøŽB¶²I}bÙUºçy9újïè£Æ> k¸¤@©!©nmDÉ)Ê .2_¸zÀžå±-I™ ¡¶Ï™Z’¼F’ CV- ¤Ú» Za’€,Zd£]™ÿ_åg¥OvùR˯•qHò£ÊÛ¡£òƒT{òC+ŒËÁ !tÖð0¬ÐÛ…2â£%õ *Ýb†|´°Œh±úh›}4-ž’ª oÅfæ[Uñ†Ç-ò4èƒo÷X奯õ®¡T¶ÝvYÐÝðÚ¹šÛõØÒS=TßcûÎúzøk=v’Ô(™»ô?iHe4:&{…©5L’xÕ`]8R(‘š}GÁ[©ˆ¤ÕÆyØc ª‹ƒW¶8,1ü ¬M’¦-rÐQ†Aª=†¡ÆÈ îƒ(ý ÏX+õ †Vò»±Ì_Ö‡Y©öX†Vg ;UiÊ5wš˜¨!’/jní®æb?!@´C_ôÃtÁ©_ý$á‹CWûؾæ£cwÀüCdXä~9Ìf-~«åPMìk!KMÄ»,-m£ûXöQú®Ö/±Ô±ö˜*·/}1ß îL¸öÕÏ0#ûÆxI6t.XAå™e*OŠüâì»`X ÀRhp㘅`g£¥p’xØ•œrüØÝ- §3íº’Xó qùFùlmxŒsȇ°˜tsH»ÐÇÎÖB¨p-¿mlýR8Ü`j;^Tnrf°ƒ•ÄVRí¶þêA1Ç¢ËlvË sÃ}U`¬´_îÙ¾³×iGu§W; (`Ö#¤¯ì¨Ÿ^³Úhà6®Rq‡Ùl÷1t Å÷Ü‹jû X¯Qå¿l¾I±Õ&ü`±RÕ^°SGq’)Ÿ•BO»m›-Á ªÙßâ «ðqÉÆ zƒ|«ý{gó‡vµ§·åCöD¬XmâæpsoŸJÊÖmjØèeZcÂ^Zw’ÓÍ’Ú€tùæ™p]JÕq3Ü _¦)‡7ï¯éSî›úê¹zÃgbªÑ·’÷Lo¸ÜŠ-Gó>ÖÒóqE¡Q¯/:éqÿÎToøȱËZÊ÷ÃÍïØf3O°Î«Í)øãö’Û@u ¸-¿ÎûEl@˜ö5F R+ÿòîf ˜÷UPMÌ8ÊñÄVyÈã
c-ôíDjïÛêøS¿ÆÏuý;cï‰ÀöÑ’ñ&1>÷Õïñc›Z¥ÿä°S!¸z’úŽ˜ˆ†IX0¹+Ï[¡uT’í:LÅ7¶ ÌIŸKÃÓ-Œgôošåž’Ž±´S'»|ÑE’ŠØ Šn&²åx˜…d[-±«ß±üé I{}üN§](«ÓŠ’HwŒ7-mÙË»Aò’`´~úúE+U%ékl!2Ã^_$@R^ÞuŽëjÖ¸{æ‡Ïófaƒ4æFè»öpS>.n©*{Óªð¹ü³izt»:º»¶h÷ô;ÚU™B-zm¦»Ï1Ô`@EAuÍd»wTPeåÓJ¶’¿¦Ž:X©-u:‡0ý :* úaµ’è|D¯()Ù|bs6êǨ_vŽ¤Rt‡ÜÇ©ß±.JS’ºH¨µ h×Ñ?yw!;$ÚK¬Éö%Ÿ9Tµ1›çǧPh¶¨ ³9…µ ¶=ŸX·Û(+wO¬›z^»›;…’Nå6sê%ý-gR»Tž¬?™ñ§‰½e5N…ù2-5ï5Œ«¶H-ÃÁMÐGélÂoÀÆäkúyA+Öˆìq˜7ÍQV슩Y·…‰Š¹M²¤nk¢0!k Tž¾fµ?w›/éHì2!bÜ0ÚsFl¸›fÀ²kH‹»EîýˆtDÿC7ç‰xK¬vmœä2ýs=X¾ãã¢åáò+,掌_âÌ⤧ΨdzYå˜×!×A cÕ²N¹BjßÛsÜZìz2ns•)B¨¤é½-fFÜñ6|S¸o¶IÎ34*§FÖƒ©jöFÎOà5‹&2IÈÀ8¢3žFŠÍ7€ªÓIw´ù95O‹v9w†ÀnÑ šEƒRIC;-zl˜;¹§>j+ض»£u‹mË^’eÃ͇çD.b;eYu½Àƒš·-øíA?ÙáðŠþ:°ë²q8³}ù×C$¥Y¬[ÇFSþ¿™òÿ _QuœWX ]ä’!?=˜ÈÈ•À9þh;¶íUUHávT|TqgÔ_ª,³iœÏŒ¾oðo˜Ù‰X»»dMZ½ŽÐ¤±P’N· £Ð þÑ Ð¸{æäŸíº¼oΙ X›zó)äÏE˜¬:ýfŃ˜ØꋤvPzŽÞ‹Š»+ªâÂ-@IBA»J$yœO-,m •´ r»ˆ,[kíÕóŸ mƒ`P@#d«tòäšM2™‰Ô¹æƒ-ðN?kT®9ìA‡T¤K;±!ݬ’Ê -Ú’ wÞmhe¬|ì»Aü,ÁZ&bAv›tm»ñ® ˜â¾®¶HWÛ®ÖVû…W]t¦|¦x›ÀÆr[VˆNacçb:-90îü=Òsj@‡þ-]{/Ž›TÊ7ÄÜÚY}Ä%ÏÔÞE°’¶•¸IQXÙU¹¬ª*øAÖk†Ç.qÝ4ŠFHI i_¾hb»V7Ø¢ìD? Ïñüb¡†ŠïÕ-»,&T%X¯HÚ ¬syGd’ø`_¶wl8RCÑ,09i¯eÖä+jéæÍ$3ñJ'»ñtXƒXƒÊö÷‰°§ÄD÷¥BÙESð°óx¤6Ä£${~è’öƒiµÌ·KÐ’&該 èØa¸)iâ9Doø ½@uê[‘å»ËK³KD¤©v*Á©G©äzx¨Ô± q½<:></:>
>¸×Lúð•Î°ãœ$ó$ÓB»0‰¡µtŽ(pAGÑêw›§ø³ÉHêæhNàž5ߤdôjó†øh¼Nv Ûþ2°½tš^’ì`Îú¤d·L·ôçzž´µå_I]»äMáÑGO´½áXÅ%’£c¸#ÈQì®Ëw’m«PSfr‹W nò7″8ÚQ6˜Ìã5ê-º ôº'»îˆ9{÷G+©G»ÿšÃoUôf ¾R2 Y°oûÃøÎÿÞx9o)ŽvNö äâÐoÔ¢e ƒ[æÅ)/æ0¿X+Ì/ftÝnßGb~aù…%˜?}ˆÍ²Õ»k_õ0 ¯·nYÇ:Àét(`€r3¥ó€yÒé&æ=ë¦YÌëç÷.F«P«õÙØvƒæ›ðŠ’4§ÎQÎDˆ €fôõI¸Š»XÃe/x-«’°~Üð6¾ {Äí›cuÈGX|Š¨Ÿ°6~Âú(?á`•ctJÈvŽJÌÖi~#àVkfçc°¢2îDÈƧ[v uÙŠ*‰wwJ/ûŠ·rƒFÓóçgBæ½Áf¬ kEsØ}ÌGÍuå¬8…ÿBL®Ð1þým$.-SÖ•_-mkv ó¹¤eá!9ckX|-ŸÂŸ@¥k(x€ãÎ8ÈjU‹$³eôÅÖrWÈ|´)$9Sußñ»µZ2ã]½Máh娊êOÉœ¹~kûàĆy›*ÆP?•äW{M€ d™Ck2I%ÄóDAm‹µh-sUOlœ°` ®;uJ{N èԣѻçsx½2mÈnAn_-µDgáöàkæKEèªöa9‰xÂòþÐZˆÅÒ’íÈHiÉ;»ß¸þ¾’ÊßÕ væaiÕV¸N!æ8T¬ªn)VÍ»ð²ºr§~8*4ÂÑÜWŽÐM»ŸÍvš‡9ç¤ri.N ¹åɧ ÊöåoË ?)i Å´f£ëÜ•‰¥’ùŠS;Áñy¸»ŽÑ)Þš»Q’ï‰J6$@ùR»ŽåNàlöAGDì$3t$’ä8Œ‹ï§¢ß°Š ÿæáV誎·Š&ÕAŽtF°Éû-uj@[Õ½Ø-¦}¡T’Ø^aÁ,ˆ¨÷s«:#ðϱØ× KQñ_-â- j®[¼Ên#Ž1Þ̤+)/iŠjG•úΣ¢{5hѶîÃd|¥å»F³Çè»ÛEc¡šADZ0Ú-©’‡@fm¶Ž’ÕÞ-Ä÷’Í 4Kg»LuWÜö5ë]*aáíUƒªøW»µV»EŸ÷Šˆ7•¶¹a»-¤Ô0¨ŸjhµÚÖä;08Àùòµo½ð1Q¬7IQ3â 5÷;EøûÐòHRøÕÔG~ä âPAÕø5PPtj’ívm»´á¾0*›€*^ò¨»{-Y·¤ »ˆNâXKR¤}Æ•$îGj11järc½§Ö1Eu*ƒdZÞ¶v›:¤ dZ£øq¸A÷pT.¨ÖPçF›÷¡¡*õ2A#¼-× îâ)H+M¨Q/³à¶#å»ãç®vlƒ8 |C™Ôœˆr³:SÀU®õñüh6žòHôÖ¤t¾¬hÛ%’?»‘0Šö¨ Õ`»Ò=IðI ÉöN@ S«³ã8Ú-ûå^W½ü»±Ø Z;ÿµj[¿ ýÛÙý×w|³b»»Ê¥/¢}ýª@ÀÚhóŒðÕ^Ù7`P̯$18ÈÙO¤>ìì’:»º>µ¾í6»éÞ 5ñ)Z-lÞªP»‘iU›îëçÊo¶ ç`»ÔÙ¤ÉM+ºû¥î’}÷ šUD÷&rÙÇ™žªÊžï4¸µäl©ºÑb¶7ÔãlåØTÆém’Ê [›³Q:*¬þöÑ侘9×g¦Á#OU’äл§ìÎ{¯Y»açøXw’õœ*ngÅG€Áu›Z4ovfˆ˜óÉ+Ú|»ÆQîüÄ[ȼZ‹»M*i‹$òÝ]ò7»öØT®²8P*×f¨~LÏ¢(³îž…ÒD»Pp…M³Hî^°Kœ4Úü%i¹Ï§66·æwž…ábx¥-#$Þ+îóÝ»`rW$…¯~ik-§s0õ×$äo¦ƒ»éû»£¹7Ä™á÷QøPJ¾¬¶áÎèœIi®Ì,8S +. ËhU´ˆº³½0f]¸vÅ’ñHY½æ¥òæìºÒyîµ’´»ºõÁ`åý«€r_äìºH ÍÄ$h •ÈTƒàLïGø@þ]9ÔóüXÏ7ÛâPã®2¾Cy¨d€’hT}x©u š7`Ø6`EÿÞ)-öªùûrcÔÂí ÂRw>Ð-SfœÜlnª;á´Ht¢àH¨h ìéÁÄÙš™p»ðï YÚüøi'(q%êq~nk ÓØêM»žL d5º^)97þºB,>¼R¬v‡:Ê®âHugšw_r?¢¼¹-CMgv,áš- b`ôy#œÝ‡ZÌ~Ù-Pû•Ó‡fÑÑôx’λœ’qªèú¾2ì±éâ7ÍKÁ…߇`âS%m€¯çZ’Gz`›7ë_Q=IŽí»Ú©ãßͪ’ÿB˜ÆXÍMÄs»ÔËÁðéÉm¸ZóC6-@wpéÌ.›Âó8c±bÒ?ú½’Ú¥÷˱Tã+ìh·ÑxѸ[Ï=3B¡%ŠE#9Œ¢Ø;Á¹DÝ E•åM»R»¯ÀíZ+¤Vo³/m «« ï·Æû2)øbšnô±æÞ.Pv çS pÁ¬;«$Àsùž®À¶`’˜¸m Râm*ym¯bmtÈN©n;S+ý .2S˜ÛÀŽ¥ç-X,2ÕkxÂ/gæÉÊÓL?HÒ-~f{¿µÉú‰Üº>IŽ²Þ»V7mgòðNLl¶9ƒsT?Vº…ds²Ö3…¦s¯ò6BT5v¦ÜƒoAýîKJ§%u »•Mç½äêJLLÍ£O2µeb#’ºà›»O©¦¼G9 ÒL’r»¨˜3#KǾûY÷¦²#£Ì»¸Ò‰Õ$ÃÜkÓâã~6ªU|¯-nòµÅ=¾¶è>&-yÀu×’q»¡gW§â.Û(ØF˜@¦WÔ;™ÁöÞ{E ù®Ø0^›Qg¼q2OÇ’æ‰^Ÿíû5é¥ÑuEíïïŽIJtƒê.j‡öºú ¥M…>ËMÙÖëäÀåµúßYµ×ñßYŸUeÈ‹š«Àgy_R ~ª-í¿àß«2Ÿ»I5×»óÞSÜ»«d=j»:ð·bŒ¦ÍóÔ³~y÷oå`Š5;]ã¶l¦yÿTⱦp†£dl³CYÔÀ ttŒõ·[>L-ÌÙÉgÖöÜèKnMϼc4¨v¸fkÅפ¤eèw,ó¹J^JôHàœŠ#!4Qƽ@c†»bY1w!/ÉÈlñ^d¹¦·)jot…-55Ô)ö1Q,O&XÏÁ-š¶SwÛ´¯Z»,+©•OÛlCµ¼±4,’}N¤Ôì¨*£ÿºlïs‡¼¦+¬-ƒçoÍ3ÓÈJ’d+{õ‰»rÁKý¾˜J ¾è»}½ZÛý·Ú$×èÚʱÕ놜¹çðQ’ŒÄnòiGq¨aîQùj ĽZi×®›¨% 8¢ø8Ï8ºß»GŽ®bl˶’í-òˆ_¦£¦Ÿ¯3@y©ïy’RøÛ`SN¤V†Îz«LœIurÁ¡«ÕÜ°Ü’£AdýÞ 9¢Á±’³˜Ìê‰nMàY½ nÙÂ4šãì•`ÒÍÏûEÕ¾»‡÷úþh&»º-ÕTÜ,Ê6›Ó|ÈèÚ`^x—~Hïáã’¾J_Bj¹÷ŸBÆoýÌfý9³Ð»¦(ïú®[#ÚÛ̇?À- áKàZÇ ÅGi»cãï>Ødü» *òàËÒ÷¶‹@s’Ñ$l™^¿W@ðSJ!ÐÜûÞð{ù&½KzcͧX³Vž~¢ŸÕ/a`ݯ8X›Òuª»BÄhM¥¬yî_;§Q ´EC)ÓlmÚîËÇÑ-c¤wý•û÷o%AKIàcT#T¾ì¡d RªÄ×ç»ZAÚÒ×4’élU‹¾Ü’ÁtÊ7äÏ5D X³Ëîÿ’&¾;B;ýã0ÜÏV@þXœºà endstream endobj 30 0 obj > endobj 31 0 obj [ 32 0 R] endobj 32 0 obj > endobj 33 0 obj > endobj 34 0 obj > endobj 35 0 obj > endobj 36 0 obj > endobj 37 0 obj >/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/Box[ 0 0 595.32 842.04] /Contents 38 0 R/Group>/Tabs/S/StructParents 3>> endobj 38 0 obj > stream xœµ=ÛŠd¹’ï ýùh/ÔiéèEAfVå²öaðÃ0;¶çÁ3»¦_öïWwE»¤»ÊªiìšÎ:)é»Bq¿¨¾œÿõí-¿ýøÓ·Óóó-ó·o?þôŸÿûôÃ-Ëoß¾ýöÏ¿~ùúÿóó-?ÿø÷_~ýñÛ/¿ýúòrº¼^O-¯Ÿ?}¹ñßO_ÿöù?1ÿ?~RÒmþ’T›°òôõŸŸ?±ÓßÃþýó§þpúã_O_ÿóó§7?ù?»Ø8?É}SLžô‰ËëÓ¿~þüé¿þíôëÒ FywÛÞýÃ$xã_Þ±¢ëVýÿOoºžN_þð÷§ë¼žÂ’¤8âLoRŸŒ›ÑƒU»õ8X.¢Ü6-½[ôïvtÚ3ÛÅõÅø´õ?üåIúÏêâ?¿¾ì.|~óŸ÷-‘Æ_žöðìö†i?ŠðQ‡/O(ãü kzSøll»N¸ÄµüãöZy~y àHãäÅHG±vùt’b7w’ €È€´’™°}·PhDÛrB@Ú5}·-i¯/’ÌÜÒøzb×»¹ú{EÊàMeáZFŒµßÓ2!kýM ÌWj¸&P÷´Æ^A™U÷,gDçŒÊc¤h;y!WrÝýjŒó´Ý}7€üNð^Ç{²J°ØŠ¼Š´LÝåiZ2Ïìºm†ÇF½’hSÊw€¨ ç¾IP†}Öß-þ’ìÜøŸZþµlæøö-ÛÏ [»‰PùÇná»MyäV»ÿñ@H÷¢Ë*’¬87= ×óPJëÞò{l_é:ᘼßT=ì ü™èg Ù®íQFÜ€å}nlãŠl‹¡šà4üPAø*ÎQ¬±nZdçP©>œõ9 ú}d-E…¨ò¸Òx~‰»» ç$ÞE{Â,J±2¶ÇÃ¥!Òè,Ú[v}‹²®RO»s™…i‡› 0ªZ¼y¤_²*±€VßÁ»ÄwC‰~÷Ë*ž¸ÇºzNˆ½ L©œlÓçÆeSNfâ†^LßÄ-ò‰W)A4G>z#ôzmç£ñŒp’6Ñ•-®‰ƒå¨»Õ6$bë¼»íݧ æíFÛ4ý2ËÓ)¾_××ç35{ÛJ üHýç™B3:h2JV#é n²>¬pn© éR͹|-é;ûÜ°?&e’lV*’jÕ…TÃF˜Ôiè5¾/:A5’§_Ò3o§q†W’_ðâØð:-çsðeR6Q-Åõ/UEHXáìÈõ’h¤í4»Hç2’ï-l† ž]ø}ÓCC&®êÊû%rï¨øÝìõøáIÙXç²µuÛ›AÆ0÷T»²¬3âÁWÐÜ/¬5″剫%K÷>fwYëü+¦ûîQkÝvá ¨AlÛbõI»iÈNP¡%ÿHƒJˆbØœi °Q¦`BÚÈ@ÖXà˜&¯y0NØÙ½Hö̦þØ e¡,¼Ã²/òñW¿+K÷»Œó9BçÌ]’ÛQñÍš7Y2h®½X{;2÷νåEÐHK‹DX¼¾pÌç,¡TÓÉöˆ©ªQ$»î¡&Ð`?:Œ9Ó`Ó«Á¥,쩛ϘWÂg¾øðAÞ¢ -AÌ›ÎLÀ¤Ö:&*»wÕ´À4ϧMl þšMÓ?3êA«ÌÄ@,olbX½qCÀª¢»+9¨z^¥ hàYj` fà1bVhTŽƒ iÝb;VÌûˆ6•mˬ~1Ÿ@°¶bØçö-l «unî ´{1v;¡{«Æ| FÈ.ï°Ù×)®ƒd~sLXóLîšÔ›$B½8ÜQâ;òa»¨_ÏEñ´Bþ!»+¶‰@ÈîÂ_5 ýÛ _®øÓÕ@/~©_±ƒæµ[ùX¹A/¾Ætü-wA’ŽeÛcº›³M(|$’zL*bß»}X(¥sŠ?ÐÜÏï.æq÷@ƒØ’‡QÖýˆ_68 c©ÐËF-îcŒ$Ö Z·Ð^’‰ ìÍ/ƒ.- a»¢Ë÷W)ƒCó8°£¬Â ²šÛmoVw§Q$§|sô-†oÄ}Q™d-ñyÁì°Dæ1#ï‹iAöºäŒ ï2™+Þ˜Ø÷MqŠÜn{@/ϬqÉ`fß$l% aô&LÓ¼Gn÷m7Ý>2Q³ð{´,D³‡3’t?Š(Ek¤æ)Öüf!ÆHpœ)iÔ8°qŽ¶¶gÖž™¦Ð.È8Ý!ŸÑ`Q¥’l#A[;ú@°×AóÎ>ö¼Žš(hÓ²O Esï¶gŒç|Ù’•§7′.(îÀÌøP’µJzð.º»DQ9ùÁŠ%6]ˆ»/ÅÛ’üÊ$¤¬ÛÜï™&$aQü·Œb>ð»Ílâìd×3™»¾æ.9@’çp`H»ø 7$€ €-tömA‡‡²»j¤5Úcì)¤¡ÁÑMÈ98?²(X¨¸¡%Ëq@úp½¬[*£6#1′:ì AæÂÁ¨%·˜|’¾³ðs Ô¨Keš¡‹‰ÌµÇ€ªNúHÈ¢Œ-oR!DjbÉPSšo $*]»ÇQUL,5Ö°K^ê†õt艴&¡ÞBœ»¸£’Æ$ãGoÒÑÁ|Â.`гÆXËÉ`l¦¥²°•ˆ!ËŽÈ«Y-åîÙ9ÍØÞY»Ã§Ñ¥2·+@Ç’)ôáC…»5é˜g¥ F!:€K¶’Hš-üÀ^,¼gpZÔ¥èæ½µ]X€«û^&=‹bÄB-ž€EÇy7-Bƒ¹9ŽPÍk™ß|ªÕŸ06ªÊW²Ì;2/~¢’ᅦ¸µ «±lŠ¦C{?q À»YC)»F|MY&™¥½¥WÏ/Øßéx ªàT’ºI4ï Ø~ºÕ¥Š§¥»!*3jŠõ¸+E3´8×¢5 œg¡1M‰Ïš‡êÊ[Ž-¶. }LDÜmÌt)¸Qz|»¥‹¢‡57Â¥œUÂàÑ$ÓWŒª=½¼†yWjÈJ|æ¢{ÏÕ8ŠBÏ’-HL8 Op>웞1T’ÀŸƒÉÆŠ GÎÒn è}:ßWUâêÄÅçzLDÞw¼ÑD%wåø³?ïªÆ¡¹eÙ@äÊnqlÊ%ûл›öaÓ/‡#‹‡ j²µœ9Èáe:Y%’Z¨ŽÃq$kÓôQu•·†cßWq©RiØ @ &E‰¹/¥P‰NÏì«2¬Ï%Ò´4zSîûæ²wh·^_«»¤ð7}ű/)Ž}æg «œ`6ñþ ڃʼnR/~ÔmšÁúå’ð»E~©düµè»4KÁK&¸£zðêœ+UŒRÇPò÷Ž+õ]‰(ewõ¾×½Û)´-c©ªÖ¤ª´! Ö;±;?è’$îä^9×›ÃSÓ4ocÝ·8²Î††õ &^¸ä›æÜà9´Lc-´àw*êTÒAI£»¦HTh¹€;& ½FB†&Ÿw’œú»»A&’ D´S».œã>»)½ ·q£f؉$¶u›S4″iôº{ µšc¦Ã®c-©àðÎà/¥m»æ Ò£·C«¢FH÷Ò/ôaÒÝéÂñ+~é`ÖÃHGs¿¿ŠY§z‹Íˆ7.SS§ î¸N,Ý’`gfcbŽï¾!’Í͘ôÐÚ¬Ç ÎýÞJ žB©äøªypŸI»Þì®z»s¤JÍD• -¶½¹-â¹’Ù¶H@Þµ î»ÝÚÛøKn$öÌPæ «=Þ2″ ²æ*ÖröS‡hÿA©Ÿ Å)pMb[¯óJè³( G¡ÆÙÔŽ’ÛÎÒðïJê¡K]Ÿ¤K¢£†±Ê6+¬ƒºÀX÷©ÙŠàï@È-¨Ùj: P ¥4P²Ö; ŠNJú’£/yù-¦YH°XSÍ«5µ$4¡ä°±4UC¡¼Sæº)Â+¤×Ê{û&•AʼÓw}ŽN÷E¯ˆ/tž(nBñ:•Ú¤‡-|Z Ê»¡»+5…ÊK59’¢^®ïó«»÷ ÜÈÏJïÖ»«à´ç¹KÄRX’µv«=²5……’Š¨Á ¶U[j /ú¶|í|-}ΡF}OÝgº!œ4âouJת#ó4à~wˆ¾wSÌïANÌæ»F)¾;¡iÍf,% ÏλáN»ž7:4-ÆvØQu+úïK¹bà2t/øl8¡}ÊØT™ì,Sù¾Ö1Š¸ùað-Îä™Þý.|ÚOتÂ>·tE‰q;P-ù?ÛYõ jäÛ*ˆ%ßÝA;YÝþÜ’-=OÁÒog¢ŒoM ãXÈå·Û5P’ô¸_ÅNú-lµ{@5ŠÂév’ðç2_ÕfÍœ¬¬J_ÈÞì/É5¨Ä¹†ið^aJ+Ë8&%1êÍ^¯2XI»yÓ[XÕšÅn7»ÓÍ¢å;QËêŽâ’-`æ’j#AÂü»‘ð«VÒž´Q¶«pmpõÑÔm’Û /÷U»mn5Ø9+$Wx¾’eÌè»Q žW9’oT}-lwëÈêI¿5oBóª[üÖè}».Omþ¹ :-™’áÅ11ÉÅ-Gó±½î3t/³Zf˜²oFõáá%ňóv·fñ?XÆ»RI+CñÜö KoP;Þ Ì+Œˆ§ˆðõ k|xð¨Î-ÑAlÀû$ìe-ÀæAÍÜ(à:ˆ Ê(¬@ëš,4ªË>˜ijz¦ ªÝR3sM˜äy0@Á°$lƒ`Å•-}2eûµQm%Ä7iš-úxŒ ±xr:ÔmõÐGuvø)ˆ‹ìD¹.³ÌH$ PÓÂe%jp.Ån={!¶î$špGߣ¸+»eè@®Ö’Z@©y6¨¶ Vd‡žt›Î‹¹ÓáVÞ¨‡&¿SvO°÷7«zÓH¢¦©ÕåFƒã‹`ql¾an ƒA«ž ŒÞºÍ_|¸Ö.¯sPkW-i{a’½£¸yWlc½ØU¶ÅŽzäSD¡ 2M›ŒúÏQu•fÈqÆâ¾^=£á{ë7²> À®Aܽ ëÞç-à{ú@ñÄ
`éj+…yË'(Ùýé*LŽsòJz’ÕÒ†þ!’†…â&œLåHRÞ¯GÊÀV á1 I¼{ñÈî‹nu*¸%ó˜Ãåvò¾×âXü3HtøL’9=>1+m oéÈñÀ¾î~»ÛMZ~»zŸPk^Âû³ûÝ}£üÏÜiŸÞè1é Ù[3Íü»¦Åj×ÞSÚ¹c¿ÜÀ~Z¨ã˜ö™Ew©-¿Ê`°Tùƒ8K‡$½ñå»›ù¨Ê@Á MäX8xÏ»7:¸6cvã(‰¢»ËÌÃK À5%©bK9Ô)MJ-GÃÇñYC‹À¥M ´ÍÏ ýÙ½gÇê’s 6™ò¬E’ ¿mî»À’Òjij’5]ä/üKqS7¼>’½Qºð°6?,*yAUá33À¸p±ÁëäF4¤·[Û -«ªåå-ëÎlj’ÈÝ…[JéûòFâW|ÌÛ»5:¡Š&niÔ²i‰bï pùŠ/k4%¼9í0ô»E½sÂBÉ+ýp2tÑÀm,ý!aC¢ï¾:m•ÎRsEή_®øxËì-Ÿíwå †K|©]ß-8õÞˆF¦TPY%:%sø-g-þˆÚëïÐ ÄkXp´³þ²òÙ_œ ‰èûLÅñ‰Àýëñ.0äßKŸZ鹤wwƒ¿Y-œZ»4Å]ÚU ‘ÿH߈ôÿm®2ù endstream endobj 39 0 obj >/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/Box[ 0 0 595.32 842.04] /Contents 40 0 R/Group>/Tabs/S/StructParents 4>> endobj 40 0 obj > stream xœµ][¹q~ ÿp¥ ÓâµÙ Ìir8à YøAXËkö®#+’_o²›EV‹ì>#-líÌœÓ,’ÅbÕW²ßüzyûöÍÃׯüÓ§?~xóøËׯ¿üå÷o>üß_?½ùíÇŸ>ÿüñëç_~¾¿¿?¼|ñæI_´¹|øãËú¢âÿôÅ»uŠ9?ÙÅ]>üååuù)ýç_^¾øáÕåõï/þýå‹÷±ñÿ¼|a´¾83yå.óE»IÏ-/Ÿ^¾ø¯ºü|ê’4èž}ÿðÊ£ÿã׆â…RŒÿ¿¼ÿÍõryóÛÄ¿ßÿíÝEÍœGZÍ»›/!d’o•±ïïïlü9›øïýþÏ?Ý»ôÑCý5ìOµ?éãW³ÏŸÍ÷wø™ùÝÖ$,ÛÇJÙû;ï×ø‰G]%þj´Ä{_×´:õ}n-Ïͬv²-Ì-Oa±ÿ>Ýßi¤9›8Äô÷|ŸÇ²Ú¥QÏkžÞCnp¥ ·×û;»Yaß’Ö÷Ž~€’º·J»ƒßº÷äÙÄ ´0øš›ýã ·Ñ÷¹¸¸øIGá~ÄH6à¥ðÊ?ˆciŸTêiÐöËäÛnãBˆõ°žÏœñݬZn%ˆ…a[gSW(Š¢UY®·µ¶rêW_¹ÜÇwF1÷d¶½¾ýi%ª°(‰ªÍ{~´Ö bQ·Ís]k‡ÁCÙJÀî2R³»w¾i]g¤Eñ3XròO¶Ý2Ѳýé¤à÷, e¤~[²ÒD£&»»™üŠx¨ìUgc¨¸Ô•7d
Источник