Показатели крови при менингите у детей
Содержание статьи
-10: G 00-G 05 — . , , (). , . , , , , . , . , , , , , . — ; — ; — , ; — ; — ; — ; — ; — ; — ; — ; — ; — ; — . ()— Enteriviruses, — Mumps virus, — Influenza virus, — Rubeola virus, — Rubella virus, — Varicella-Zoster virus, — Herpes simplex virus, — Lymphocytic choriomeningitis virus, — Cytomegalovirus, — HIV, Reovirus, — Adenoviruses, — Toxoplasma gondii, — Leptospira, — Mycobacterium tuberculosis, — Brucella, — Borrelia. , : , , , , , . , : , , , , , . , . . . , . , . , . , . : , , . . . , , , , (, ). , . , 39-40 °, , . . , . , , . . , , — . , . . , . . , . . , , , . . , , . . — , . , , , . . . . 38-39 °. (, ). ( 3-5 ), , ( 2-5 ), ( ), . , , , , , , . , , , . : — ; — , , , — ; — , , , ; — (, ..), ; — ; — — ; — , III, IV, VI, VII, VIII ; — — (); — . : — — : , , , , ; — : «» , , , (, , ). 1 : — (- ), ; — (, ); — () ; — , , ; — , , , ; — , ; — ; — ; — ; — ; — -, , , , . 1 18 1 18 , ( 38 ° ) : — ; — ; — ; — ; — ; — , ; — ; — ; — — ; — ; — ; — ; — ; — , . — 38-39,5 °; — ; — ; — ; — ; — . — 10-15% ; — , ; — : ; — — ; — — : , , — , . 1. — , . 2. — , , — . : , ( ), — -, , , , . . , , . . 3. , . 4. — , , . 5. ( , , , . 1. : , — , , . 2. : — , (0,4-1 /), , , . 3. , — , . 4. , , . 5. , , , 4 . 6. . 7. , . — : ( 8 ), , ; — , ; — (, ); — ; — , ; — ; — 30 . ( ): — ( < 100 .., < 60 . .): ; — ( , < 50000/3); — , ; — 8 ; — . — , , , , ; — , ; — . , , . , . () () . / , , 300. 2 . 3 , — 6 . 2 , — . . , , . , 24-48 , . 1/3. , , . , , — , , , , , , . 48-72 . . , , — . , 1 50 . . : 1. 1 2 ( ). 2. , . 3. (). 4. (). 0,15 / 6 2-4 . 15-20 1 . , , , () / . 5%-10% ( 20-40 /) 1:1. 1 3:1. , () III (130/0,4) 10-20 /. , — . , . , . 30-50 / . ( ) . 6-8 . , , . 10%-20% , , 260 /. , — 2-4 . 2 — 0,25-0,5 / ( 5-10 ), — 0,5-1,0 / ( 15-30 ). 2 0,5-1,0 /, — 1-2 /. 4 , , , . 1. — 155 /. 2. — 320 /. 3. . 4. . 5. . 2 1-3 /. 1-2 /, 2 — 0,5-1 /. ( III (130/0,4) 10-20 /. 1 — 5% 10-20 /. , , , . 5%-10% ( 20-40 /) 1:1. 1 3:1. 50% , . — 75% . , . . 2 10-15 /, — 60-80 /, . , , 75% . 1. , . 2. . 3. , ( 0,5 //). 4. , , — , , , — . 5. , : ) — () 8-12 ..; () 65 .. , — 70%, ; ) : 35-40% 6 , 30-35% — 6 , — 145-150 /, — 48-52 /, — 310-320 /, , . () : 1. : I ( 8 ), , , . 2. — ( , , , — (2) < 60 .. (Fi2) > 0,6, 15-20% — PaO2/Fi2 < 200). 3. — , 60-90 / . 4. , . — : 1. , . 2. () ( 8-15 ..). 3. — 6-8 / , 12 /. 4. — 32 .. , , 10-15 / 3 5-7 . . , : , , , 7-10 . — 5-7 , . — 1/2-1/3 , 2-3 . — . — 5-6 , . , , — , , , . : ) ( — ): 25% /; 1% / / 1-3 /, ; ) . . / . — 2/3 , . , 2/3 . |   |
Источник
Менингит у детей
Менингит у детей — инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
Общие сведения
Менингит у детей — нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.
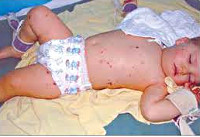
Менингит у детей
Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит — воспаление всех мозговых оболочек; пахименингит — преимущественное воспаление твердой мозговой оболочки; лептоменингит — сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит — изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность — при менингококковой, дыхательная недостаточность — при пневмококковой, тяжелая диарея — при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
Наиболее типичным для менингита у детей является менингеальный синдром. Ребенок лежит на боку, с запрокинутой головой; руками, согнутыми в локтях и ногами, согнутыми в тазобедренных суставах («поза взведенного курка»). Отмечается повышенная чувствительность к различным раздражителям: гиперестезия, блефароспазм, гиперакузия. Характерным признаком служит ригидность затылочных мышц (невозможность прижать подбородок ребенка к грудной клетке из-за напряжения затылочных мышц). Вследствие повышенного внутричерепного давления у грудных детей отмечается напряжение и выбухание большого родничка, выраженная венозная сеть на голове и веках; при перкуссии черепа возникает звук «спелого арбуза». К характерным для менингита у детей оболочечным знакам относятся симптомы Кернига, Брудзинского, Лессажа, Мондонези, Бехтерева.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения — пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости — детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Источник
Диагностика менингококковой инфекции

Менингококковая инфекция — это группа острых антропонозных заболеваний, возбудителем которых является грам-трицательные парные бактерии Neisseria meningitidise (менингококк).
В зависимости от серотипа поражает различные органы и системы с разными клиническими проявлениями. Объединяет заболевания форма передачи ― воздушно-капельная при тесном контакте с носителем (менее 1 метра). Бактерии не устойчивы во внешней среде, быстро погибают вне организма. Заболевание считается опасным за счет всеобщей восприимчивости населения к инфекции, скоротечности болезни, высокой вероятности развития осложнений и летального исхода.
Классификация
По клиническим проявлениям менингококковую инфекцию делятся на следующие типы:
Локализованная ― менингококконосительство (бессимптомное пребывание менингококка на слизистой носоглотки), назофарингит.
Генерализованная ― менингит, менингоэнцефалит, острая, типичная, хроническая формы менингококкемии, а также смешанная генерализованная форма (менингит и менингококкемия).
Редкие формы ― менингококковый артрит (синовит), полиартрит, пневмония, эндокардит, иридоциклит.
По тяжести течения болезни делится на легкую, средне-тяжелую, тяжелую формы. Отдельно выделяют гипертоксическую форму менингококковой инфекции, которую еще именуют «молниеносным убийцей». Состояние больного быстро ухудшается: температура поднимается до +40 С, буквально на глазах появляется сыпь, судороги, давление падает, человек может потерять сознание. Отсутствие скорой медицинской помощи приводит к инфекционно-токсическому шоку, коме и неминуемой смерти.
Симптомы
Менингококковые инфекции имеют ярко выраженную симптоматику за исключением легких форм назофарингит и менингококконосительства. В последнем случае человека можно назвать условно здоровым, поскольку нет жалоб и клинических признаков. Носитель, как правило взрослых человек, представляет угрозу для своего окружения, особенно для детей, тяжело переносящих инфекцию. В среднем, согласно статистике, период носительства составляет от 15 до 20 дней.
Симптоматика острого назофарингита
Субфебрильная лихорадка.
Заложенность носа, вызывающая гнусавость речи.
Першение в горле, отечность, боль при сглатывании.
Бледность кожных покровов.
Упадок сил, снижение аппетита, головная боль.
Иногда болезнь проявляется вестибулярными нарушениями, выражающимися в головокружение, шуме в ушах, тошноте. Чихание и кашель отсутствуют, иногда могут быть слизисто-гнойные выделения из носа. В целом симптомы напоминают ОРЗ, поэтому важно провести дифференциальную диагностику. На 5 — 7 день наступает выздоровление либо переход заболевания в генерализованную форму.
Менингококкемия (менингококковый сепсис)
Внезапное начало заболевания, сопровождающееся повышением температуры до +40 С.
Сильные головные боли, светобоязнь, судороги, рвота.
Розовая или розово-красная сыпь папулезного типа появляется на 1 — 2 день. Пятна различного размера от 5 до 20 мм.
Ригидность мышц затылка ― невозможно прижать подбородок к груди.
Симптом Брудзинского. При попытке притянуть голову к груди больной непроизвольное сгибает и подтягивает ноги к животу.
Симптом Кернига. Поочередно ноги лежащего на спине пациента поднимают и сгибают под углом 90° в коленном суставе. Попытка вернуть их в первоначальное положение не удается, так как повышается тонус мышц.
Из всех перечисленных признаков наиболее наглядны геморрагические высыпания. Через 2 дня после появления они пигментируются, образуя язвы и некрозы. В тяжелых ситуациях патологические изменения могут привести к сухой гангрене и последующей ампутации.
Менингококковый менингит
Быстрый подъем температуры тела до +40 °C.
Сильная головная боль, приступы которой вызваны движением, прикосновением, ярким светом и громкими звуками.
Неоднократная рвота, не зависимая от приема пищи, не несущая облегчения.
Низкое артериальное давление, учащенный пульс, одышка.
Больной часто принимает позу эмбриона ― лежит на боку с подобранными руками, ноги сжимает в коленях. Характерные симптомы, такие как ригидность затылочных мышц, симптомы Брудзинского и Кернига могут присутствовать, а могут не наблюдаться. Болезнь характеризуется высоким показателем смертности, без должного лечения он достигает 50%. У выживших могут проявиться последствия перенесенной инфекции: парезы, глухота, интеллектуальные нарушения, гидроцефалия.
Гипертоксическая (молниеносная) форма менингококковой инфекции
Внезапный подъем температуры до +40 С и более.
Кожа холодная, липкая от пота. Больного лихорадит, могут быть судороги.
Многочисленные геморрагические высыпания, появляющиеся на глазах. Мелкие пятна быстро сливаются в большие геморрагии багрово-цианотичного цвета. Кожные изменения похожи на трупные пятна.
Артериальное давление пониженное.
Гипертоксическая форма развивается крайне быстро, в течение нескольких часов. Возникает отек головного мозга, сопровождающийся сильнейшими головными болями, головокружением, рвотой, потерей сознания. Это ведет к инфекционно-токсическому шоку ― состоянию требующему немедленной реанимационной помощи. Без своевременного лечения больной может умереть.
Диагностика менингококковой инфекции
Выбор лабораторного материала для анализа зависит от формы заболевания, это может быть кровь, носоглоточная слизь, ликвор, соскоб с геморрагической сыпи, гнойные выделения с мозговых оболочек.
При назофарингите и у бессимптомных носителей берут носоглоточные выделения, используя специальный тампон. Материал необходимо взять с задней стенки глотки за мягким нёбом.
При цереброспинальном менингите осуществляют забор ликвора (спинномозговой жидкости). Его собирают пункцией в количестве 2 — 5 мл в стерильную пробирку. Сразу сеют на питательную среду либо срочно, соблюдая температурный режим, отправляют в лабораторию. В момент сбора спинномозговой жидкости можно визуально определить наличие гноя, в этом случае ликвор будет мутным. В отдельных случаях обнаружить бактерии можно только под микроскопом.
При заборе биоматериала посмертно, наиболее часто для анализа берут гной с оболочек мозга. Исследование необходимо для уточнения диагноза. Если менингококковое заболевание подтвердится, следует выявить круг контактирующих лиц, чтобы не допустить распространение инфекции.
Анализ крови и сыворотки крови является дополнительным. Он позволяет оценить степень тяжести состояния, а также обнаружить антитела к менингококку. Основываясь на данных исследования мочи можно определить работу почек. Для постановки диагноза и оценки степени поражения организма используются такие методы инструментальной диагностики, как эхокардиография, рентгенограмма, УЗИ головного мозга и органов брюшной полости, допплерографическое исследование сосудов, офтальмоскопия, магнитно-резонансная томография.
Виды лабораторной диагностики инфекции менингококка
Бактериоскопическое исследование (РА, ПЦР). Определяет наличие менингококков, серогруппу и их концентрацию. Позволяет проводить дифференциацию от других бактерий, вызывающих воспаление головного и спинного мозга. Посев культуры выводят от 18 до 24 часов в термостате при +37 С, повышенном содержании CO2 (до 10%). Определяют принадлежность к Neisseria meningitidis путем выявления выработки уксусной кислоты в результате ферментации глюкозы и мальтозы.
Серологический метод (ИФА, РИА) основывается на выявлении и определении концентрации антител IgM. Титр значительно повышается в начале менингококковой инфекции при генерализованных формах. Концентрация снижается в период ремиссии, антитела IgG начинают преобладать над иммуноглобулинами IgM. У переболевших в сыворотке крови обнаруживают специфические бактерицидные антитела: агглютинины и гемагглютинины.
Вне зависимости от типа биоматериала, он требует срочного проведения анализа поскольку возбудитель погибает вне тела человека. Лабораторная диагностика включает микроскопию, биологический посев, требует проведения не только идентификации возбудителя, но и определения антибиотикочувствительности.
Лечение
При терапии менингококковой инфекции, независимо от степени проявления заболевания и его формы, врач рассматривает состояние пациента, как смертельно опасное. Особенно это касается детей, ведь более половины из них проходят через реанимацию. Больного госпитализируют для проведения экстренной диагностики. Назначить антибиотики можно только после проведения лабораторных анализов.
В зависимости от серотипа основой лечения могут стать такие препараты, как пенициллин, ампициллин, хлорамфеникол. В эпидемиологических условиях при ограниченных ресурсах предпочтение отдают цефтриаксону. Антибиотики являются основой лечения, однако, вместе с ними используют жаропонижающие, противосудорожные и противоотечные препараты, медикаменты инфузионной, детоксикационной и оксигенотерапии. Таким образом проводится комплексное лечение менингококковой инфекции с индивидуальным подбором препаратов, под постоянным контролем врача. Терапия осложненных генерализованных форм может длиться в течение месяца, а реабилитация занимать несколько лет.
Осложнения и последствия
Во время болезни могут возникнуть следующие осложнения:
отек головного мозга;
гидроцефалия;
геморрагический церебральный инсульт;
острая почечная недостаточность;
паралич и другие дисфункции.
На фоне инфекции менингококка может развиться герпес, отит, менингококковая пневмония. Тяжелое течение заболевания может стать причиной развития астенического синдрома, выражающегося в общей слабости и периодических головных болях. Привести к артериальной гипертензии, снижению слуха, эпилепсии и гемипарезу (паралитическому поражению одной стороны тела). У пациентов перенесших менингококковую инфекцию часто возникают апатии и депрессии.
Профилактика заболеваний
Постинфекционный иммунитет. После перенесенного заболевания возникает стойкий иммунитет, защищающий от повторного инфицирования. Однако, он возникает только к той серогруппе бактерий, которые вызвали заболевание. Всего же существует 12 видов менингококковых групп.
Вакцинация. Разработано 3 вида вакцин:
Поливалентные полисахаридные (изобретены 30 лет назад).
Вакцины моно- и поливалентные конъюгированные (применяются с 1999 года).
Новая моновалентная конъюгированная вакцина MenA (разработана в 2010-2011 гг.).
Максимально препарат может охватить только 4 серогруппы: А, С, Y и W. К сожалению, такой вакцины, чтобы защитила от всех видов инфекции пока не разработано.
Менингококковая прививка не входит в календарь детских прививок. Пройти вакцинацию можно только самостоятельно. Проводить ее стоит перед поездкой в страны, входящие в зону риска, и по эпидемиологическим показаниями, т.е. в период эпидемии, когда известен серотип.
Преимущества АО «СЗДЦМ»
Лабораторные исследования имеют крайне важное значение в лечении, особенно таких серьезных заболеваний. Важно получить не только быстрый, но и наиболее точный и развернутый результат.
К вашим услугам:
Лаборатория с технологичным оборудованием.
Квалифицированный и доброжелательный персонал.
Быстрое проведение анализов и несколько вариантов получения результатов.
Медицинские центры и терминалы находятся в местах с удобной транспортной развязкой в Санкт-петербурге, Ленинградской области, Великом Новгороде, Старой Руссе, Окуловке и Пскове.
Анализы
- Скорость оседания эритроцитов (СОЭ)
перейти к анализам
Источник