Пиелонефрит у детей после ветрянки
Содержание статьи
Пиелонефрит у детей
Пиелонефрит у детей — неспецифическое микробно-воспалительное поражение почечной паренхимы и чашечно-лоханочной системы. Пиелонефрит у детей протекает с болевым синдромом в поясничной области, дизурическими расстройствами (частыми позывами к мочеиспусканию, болезненностью, неудержанием мочи), повышением температуры тела, интоксикацией. Диагностика пиелонефрита у детей включает исследование крови (клинический, биохимический анализ) и мочи (общий анализ, бакпосев), УЗИ мочевой системы, оценку уродинамики, внутривенную урографию и др. В лечении пиелонефрита у детей используется антибактериальная, противовоспалительная, антиоксидантная терапия, фитотерапия.
Общие сведения
Пиелонефрит у детей — воспалительный процесс, захватывающий чашечно-лоханочную систему, канальца и интерстицию почек. По распространенности пиелонефрит стоит на втором месте после ОРВИ у детей, и между этими заболеваниями существует тесная взаимосвязь. Так, в детской урологии каждый 4-ый случай пиелонефрита у ребенка раннего возраста является осложнением острой респираторной инфекции. Наибольшее число случаев пиелонефрита у детей регистрируется в дошкольном возрасте. Острый пиелонефрит в 3 раза чаще диагностируется у девочек, что обусловлено особенностью женской анатомии нижних отделов мочевых путей (более широким и коротким мочеиспускательным каналом).

Пиелонефрит у детей
Причины пиелонефрита у детей
Самым распространенным этиологическим агентом, вызывающим пиелонефрит у детей, является кишечная палочка; также при бактериологическом посеве мочи обнаруживаются протей, синегнойная палочка, золотистый стафилококк, энтерококки, внутриклеточные микроорганизмы (микоплазмы, хламидии) и др.
Попадание инфекционных агентов в почки может происходить гематогенным, лимфогенным, уриногенным (восходящим) путем. Гематогенный занос возбудителей наиболее часто встречается у детей первого года жизни (при гнойном омфалите у новорожденных, пневмонии, ангинах, гнойничковых заболеваниях кожи и т. д.). У более старших детей преобладает восходящее инфицирование (при дисбактериозе, колитах, кишечных инфекциях, вульвитах, вульвовагинитах, баланопоститах, циститах и пр.). Большую роль в развитии пиелонефрита у детей играет неправильный или недостаточный гигиенический уход за ребенком.
Условиями, предрасполагающими к возникновению пиелонефрита у детей, могут выступать структурные или функциональные аномалии, нарушающие пассаж мочи: врожденные пороки развития почек, пузырно-мочеточниковый рефлюкс, нейрогенный мочевой пузырь, мочекаменная болезнь. Риску развития пиелонефрита более подвержены дети с гипотрофией, рахитом, гипервитаминозом D; ферментопатиями, дисметаболической нефропатией, глистными инвазиями и пр. Манифестация или обострение пиелонефрита у детей, как правило, случается после интеркуррентных инфекций (ОРВИ, ветряной оспы, кори, скарлатины, эпидемического паротита и др.), вызывающих снижение общей сопротивляемости организма.
Классификация
В педиатрии выделяют 2 основные формы пиелонефрита у детей — первичный (микробно-воспалительный процесс изначально развивается в почках) и вторичный (обусловлен другими факторами). Вторичный пиелонефрит у детей, в свою очередь, может быть обструктивным и необструктивным (дисметаболическим).
В зависимости от давности и особенностей проявлений патологического процесса выделяют острый и хронический пиелонефрит у детей. Признаком хронического пиелонефрита у детей служит сохранение симптомов инфекции мочевыводящих путей более 6 месяцев либо возникновением за этот период не менее 2-х обострений. Характер течения хронический пиелонефрита у детей бывает рецидивирующим (с периодами обострений и ремиссий) и латентным (только с мочевым синдромом).
В течении острого пиелонефрита у детей выделяют активный период, период обратного развития симптомов и полную клинико-лабораторную ремиссию; в течении хронического пиелонефрита — активный период, частичную и полную клинико-лабораторную ремиссию. Пиелонефритический процесс имеет две стадии — инфильтративную и склеротическую.
Симптомы пиелонефрита у детей
Ведущими проявлениями острого и активного периода хронического пиелонефрита у детей служат болевой, дизурический и интоксикационный синдромы.
Пиелонефрит у детей обычно манифестирует с лихорадки ремиттирующего типа, ознобов, потливости, слабости, головной боли, анорексии, адинамии. У грудных детей возможны упорные срыгивания, рвота, жидкий стул, снижение массы тела.
Дизурический синдром развивается при вовлечении в микробно-воспалительный процесс нижних отделов мочевого тракта. Он характеризуется беспокойством ребенка перед или во время мочеиспускания, частыми позывами к опорожнению мочевого пузыря, болезненностью, чувством жжения при мочеиспускании, неудержанием мочи.
Болевой синдром при пиелонефрите у детей может проявляться либо абдоминальными болями без четкой локализации, либо болями в поясничной области, усиливающимися при поколачивании (положительный с-м Пастернацкого), физической нагрузке.
Вне обострения симптомы хронического пиелонефрита у детей скудные; отмечается утомляемость, бледность кожных покровов, астенизация. При латентной форме хронического пиелонефрита клинические проявления вовсе отсутствуют, однако заподозрить заболевание у детей позволяют характерные изменения в общем анализе мочи (лейкоцитурия, бактериурия, умеренная протеинурия).
Течение острого пиелонефрита у детей может осложниться апостематозным интерстициальным нефритом, паранефритом, карбункулом почки, пионефрозом, сепсисом. Хронический пиелонефрит, развившийся в детском возрасте, с годами может привести к нефросклерозу, гидронефрозу, артериальной гипертензии и хронической почечной недостаточности.
Диагностика
Если пиелонефрит у ребенка впервые выявлен педиатром, необходима обязательная консультация детского нефролога или детского уролога. Комплекс лабораторной диагностики при пиелонефрите у детей включает исследование клинического анализа крови, биохимического анализа крови (мочевины, общего белка, белковых фракций, фибриногена, СРБ), общего анализа мочи, рН мочи, количественных проб (по Нечипоренко, Аддис-Каковскому, Амбурже, Зимницкому), посева мочи на флору с антибиотикограммой, биохимического анализа мочи. При необходимости для выявления возбудителей инфекции проводятся исследования методами ПЦР, ИФА. Важное значение при пиелонефрите у детей имеет оценка ритма и объема спонтанных мочеиспусканий, контроль диуреза.
Обязательное инструментальное обследование детей, больных пиелонефритом, предусматривает проведение УЗИ почек (при необходимости УЗИ мочевого пузыря), УЗДГ почечного кровотока. Для исключения обструктивных уропатий, часто выступающих причиной пиелонефрита у детей, может потребоваться выполнение экскреторной урографии, уродинамических исследований, динамической сцинтиграфии почек, почечной ангиографии, КТ почек и других дополнительных исследований.
Дифференциальную диагностику пиелонефрита у детей необходимо проводить с гломерулонефритом, аппендицитом, циститом, аднекситом, в связи с чем дети могут нуждаться в консультации детского хирурга, детского гинеколога; проведении ректального обследования, УЗИ органов малого таза.
Лечение пиелонефрита у детей
Комплексная терапия пиелонефрита предусматривает проведение медикаментозной терапии, организацию правильного питьевого режима и питания детей.
В остром периоде назначается постельный режим, растительно-белковая диета, увеличение водной нагрузки на 50% по сравнению с возрастной нормой. Основу лечение пиелонефрита у детей составляет антибиотикотерапия, для которой используются цефалоспорины (цефуроксим, цефотаксим, цефпиром др.), β-лактамы (амоксициллин), аминогликозиды (гентамицин, амикацин). После завершения антибактериального курса назначаются уроантисептики: производные нитрофурана (нитрофурантоин) и хинолина (налидиксовая кислота).
Для усиления почечного кровотока, элиминации продуктов воспаления и микроорганизмов показан прием быстродействующих диуретиков (фуросемида, спиронолактон). При пиелонефрите детям рекомендуется прием НПВС, антигистаминные препараты, антиоксиданты, иммунокорректоры.
Длительность курса лечения острого пиелонефрита у детей (или обострения хронического процесса) — 1-3 месяца. Критерием ликвидации воспаления является нормализация клинико-лабораторных показателей. Вне обострения пиелонефрита у детей необходима фитотерапия антисептическими и мочегонными сборами, прием щелочной минеральной воды, массаж, ЛФК, санаторное лечение.
Прогноз и профилактика
Острый пиелонефрит у детей заканчивается полным выздоровлением в 80% случаев. Осложнения и летальные исходы возможны в редких случаях, главным образом, у ослабленных детей с сопутствующей патологией. Исходом хронического пиелонефрита у 67-75% детей служит прогрессирование патологического процесса в почках, нарастание нефросклеротических изменений, развитие ХПН. Дети, перенесшие острый пиелонефрит, наблюдаются нефрологом в течение 3-х лет с ежемесячным контролем общего анализа мочи. Осмотры детского отоларинголога и стоматолога обязательны 1 раз в 6 месяцев.
Предупреждение пиелонефрита у детей связано с соблюдением мер гигиены, профилактикой дисбактериоза и ОКИ, ликвидацией хронических воспалительных очагов и укреплением сопротивляемости организма. Сроки проведения профилактической вакцинации устанавливаются в индивидуальном порядке. После любой перенесенной инфекции у детей необходимо исследовать анализ мочи. Для профилактики развития хронического пиелонефрита у детей следует адекватно лечить острые мочевые инфекции.
Источник
Острый пиелонефрит у ребенка
У пятимесячного Толика была повышена температура уже третий день. Что интересно, он начинал лихорадить преимущественно ближе к вечеру, в остальное время самочувствие малыша было неплохим, других симптомов не было. Да и при осмотре никакой явной патологии я не выявил. Даже горло было не красным.
«Народная глупость»
«Значит, зубы?» — радостно спросила меня мама после осмотра. Я поморщился. Действительно, народная глупость гласит, что если у ребенка высокая температура, без других симптомов, — это режутся зубки.
На самом деле прорезывание зубов часто протекает без симптомов. Оно может сопровождаться болезненностью, раздражительностью, слюнотечением, повышенной кусачестью, но повышенной температурой — едва ли. Впрочем, я могу согласиться, что при сложном прорезывании, если десна сильно отекла и воспалена, бывает небольшая температура. Но подъем до 39 при отсутствии каких-либо признаков воспаления десны — это уже точно не дентация.
Зато среди болезней, протекающих с высокой температурой без других симптомов, одно из первых мест принадлежит острому пиелонефриту.
Откуда берется пиелонефрит?
Пиелонефрит — инфекция мочевой системы (ИМС), при которой воспаляются почечные лоханки. Причем до года им часто болеют и мальчики, хотя все равно в три раза реже, чем девочки.
Что интересно, если мальчику сделали обрезание крайней плоти, вероятность ИМС снижается почти до нуля. Это процедура даже используется на Западе для уменьшения вероятности повтора инфекции мочевой системы у пациентов мужского пола, особенно при наличии каких-либо врожденных аномалий развития мочеполовой системы. Ведь ИМС возникает прежде всего за счет восходящего пути инфицирования. У девочек причина заболевания связана с более короткой уретрой, у необрезанных мальчиков — с первоначальным развитием инфекции под кожей крайней плоти.
Но вернемся к нашему пациенту Толику. Согласно статистике, вероятность, что у мальчика в возрасте до года (необрезанного) может случится ИМС, составляет 6 %. При наличии высокой температуры тела без других симптомов более 2 суток вероятность, что это именно ИМС, составляет уже 25 %.
Самые главные анализы
Чтобы подтвердить или опровергнуть догадку, мы сдали анализ мочи. Уже в баночке моча выглядела какой-то мутной. Такое еще бывает, когда в ней много солей. Но в анализе Толика солей не было. Зато обнаружились лейкоциты, покрывающие все поля зрения. То есть маркер воспаления.
В норме в общем анализе мочи лейкоциты встречаются в количестве, не превышающем 5 в поле зрения. Но во многих современных лабораториях допустимые нормы лейкоцитов значительно выше — до 16-18 в поле зрения. Периодически встречаются пограничные состояния — лейкоциты повышены, но не сильно. В таких случаях анализ можно пересдать, предварительно подмыв ребенка, можно также применить количественные методы определения лейкоцитов в моче — например, пробу Нечипоренко. Если сомнения остаются, желательно также сдать посев мочи.
В России, кстати, впервые общий анализ мочи сдают в возрасте 2-3 месяцев жизни в плановом порядке. Что является большой роскошью для западных стран, где его не делают из-за дороговизны. У нас же благодаря этому, даже при отсутствии симптомов, можно обнаружить начальные признаки воспаления в мочевой системе и вылечиться, не дожидаясь восхождения инфекции и развития пиелонефрита.
Иногда в самой процедуре сбора мочи таится сложность. В идеале анализ надо сдавать в чистую баночку из средней порции мочи. Но подловить грудного ребенка, когда он будет писать, для современных родителей, расслабленных памперсами, не так уж и просто. Мало кто знает, что удобнее всего собирать у малышей анализ с помощью детского мочесборника, который представляет собой специальный пакетик на липучке. А у более старших детей анализ изначально собирается в чистый горшок, а затем уже переливается в баночку.
Анализ крови Толика мы тоже сделали, там были признаки сильного бактериального воспаления — лейкоцитоз, нейтрофилез и повышенное СОЭ. Итак, был поставлен диагноз ИМС (инфекция мочевой системы, ориентировочно острый пиелонефрит) и назначен длительный курс антибиотиков.
«Но доктор, ведь у нас был аналогичный случай пару недель назад, — вдруг вспомнила мама. — Температура тоже была пару дней, а потом спала, как будто ничего и не было. Может, организм справился сам? А то антибиотики… вредно».
Читайте также:
Прививка от ветрянки у детей
Может, конечно, и справился. Но только если ИМС не лечить, высок риск хронизации процесса. А значит, в ближайшее время воспаление в почках продолжится. Но и это не самое неприятное. Если инфекцию мочевой системы не лечить, то почка может… сморщиться.
Сморщивание почки
Вторичное сморщивание почки (нефросклероз) — опасное состояние, характеризующееся исчезновением нормальной ткани почки, что приводит к недостаточности ее функции (почечная недостаточность) и артериальной гипертензии.
Провоцирующими факторами являются позднее начало антибактериальной терапии при пиелонефрите (позже 48 часов от повышения температуры), повторные инфекции мочевой системы, наличие выраженного пузырно-мочеточникового рефлюкса — состояния, при котором моча забрасывается вверх из мочевого пузыря в лоханки почки.
Лечение вторично сморщенной почки можно выполнить единственным способом — хирургическим вмешательством. Проще говоря, почку удаляют. Так что инфекции мочевой системы — явно не тот случай, когда все можно пустить на самотек, понадеявшись на авось. И как раз здесь имеет смысл пропить курс антибиотиков в отличие от доморощенной терапии гриппа и простуды.
Что касается моего пациента Толика, то на его лечении я настоял, в итоге мальчишка полностью поправился. Я посоветовал маме лучше следить за гигиеной малыша, и с тех пор мочевых инфекций у Толика не возникало.
Михаил Никольский
Фото istockphoto.com
Источник
Клинические варианты осложнений ветряной оспы у детей
Статьи
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; №3 (сентябрь-октябрь); 2019; стр. 13-16.
Л. Н. Мазанкова2, д-р мед. наук, проф., зав. кафедрой детских инфекционных болезней, Заслуженный врач России, Э. Р. Самитова, канд. мед. наук, зам. главного врача по инфекции1, ассистент кафедры детских инфекционных болезней2, С. Г. Горбунов2, д-р мед. наук, проф., В. П. Зыков2, д-р мед. наук, проф., зав. кафедрой детской неврологии, И. М. Османов1, д-р мед. наук, проф., главный врач, В. В. Никитин1, зав. отделением общей реанимации и интенсивной терапии, М. Н. Ермакова1, зав. 1-м инфекционным отделением.
1ГБУЗ «ДГКБ им. З. А. Башляевой ДЗМ»
2ФГБОУ ДПО РМАНПО Минздрава России
Резюме: В статье представлено клиническое описание случая ветряной оспы у ребенка 11 месяцев, осложнившейся энцефалитом и флегмоной мягких тканей подбородка на фоне гипогаммаглобулинемии с благоприятным исходом. Показан алгоритм диагностики хирургического и неврологического осложнений ветряной оспы, в том числе методы нейровизуализации. На данном примере продемонстрирована эффективность комплексного лечения осложненной формы этой инфекции, включающего противовирусную, антибактериальную и противосудорожную терапию, позволившего добиться благоприятного исхода.
Ключевые слова: ветряная оспа, дети, осложнения ветряной оспы, менингоэнцефалит, васкулит, флегмона
Summary: The article presents a clinical description of a chickenpox case in a 11-month-old child, complicated by encephalitis and phlegmon of the soft tissues of the chin against the background of hypogammaglobulinemia with a favorable outcome. The algorithm for diagnosing surgical and neurological complications of chickenpox, including methods of neuroimaging, is shown. This example demonstrates the effectiveness of the complex treatment of a complicated form of this infection, including antiviral, antibacterial and anticonvulsant therapy, which has led to a favorable outcome.
Keywords: chickenpox, children, chickenpox complications, meningoencephalitis, vasculitis, phlegmon
Ветряная оспа (МКБ-10: В01) — острое инфекционное заболевание, вызываемое вирусом Varicella-zoster (VZV) из семейства Herpesviridae, передающееся воздушно-капельным путем, характеризующееся лихорадкой, интоксикацией, появлением характерной макулопапулезной и везикулезной сыпи и доброкачественным течением [1].
Ветряная оспа — широко распространенное заболевание в детском возрасте, что связано со всеобщей восприимчивостью, легкостью передачи инфекции и отсутствием массовой специфической профилактики. Заболевают дети всех возрастов, включая новорожденных и детей 1-го года жизни. Возможна трансплацентарная передача инфекции, развитие врожденной ветряной оспы, отличающейся тяжелым течением, генерализацией процесса в виде висцеральной формы с полиорганным поражением [2]. Ветряная оспа может быть причиной летальных исходов, в том числе у детей с онкогематологическими заболеваниями, у новорожденных, а также у пациентов, получающих химиотерапию, глюкокортикостероиды, лучевую терапию, у иммунокомпрометированных больных, в том числе при ВИЧ-инфекции [3].
Тяжесть состояния при ветряной оспе часто обусловлена развитием осложнений, частота которых составляет от 4,83 до 67,7%, по данным разных авторов. По оценке ВОЗ, в мире ежегодно госпитализируются по поводу осложнений ветряной оспы около 4 млн больных, а умирают от этой инфекции более 4000 больных. В России среди госпитализированных детей с ветряной оспой в 40,4% случаев регистрируются осложнения, наиболее часто встречаются бактериальные инфекции кожи (8,4%) и неврологические осложнения (4,2%) [4, 5].
Самым частым неврологическим осложнением при ветряной оспе у детей является энцефалит, составляющий 75% среди других неврологических синдромов и характеризующийся развитием церебеллярной (мозжечковой) формы с атаксией [6], [7]. Реже встречаются оптикомиелит, поперечный миелит, серозный менингит, менингоэнцефалит, энцефалит с деменцией, нейропатии, асептический менингит, синдром Гийена-Барре, парез лицевого нерва [2]. Разнообразие клинических форм поражения нервной системы при ветряной оспе представлено в работе Билялетдиновой И.Х. с соавт. (2016) такими состояниями, как мозжечковая атаксия (44%), менингоэнцефалит (40,5%), менингит (8,3%), полирадикулонейропатия (4,8%), острый диссеминированный энцефаломиелит (1,2%), ишемический инсульт (1,2%) [8]. При наблюдении за 65 детьми в возрасте от 1 года до 17 лет с ветряночным энцефалитом Скрипченко Н.В. с соавт. (2009) установлено преобладание мозжечковой формы заболевания, составляющей 93,9%, над церебральной формой. При этом изменения на МРТ являются редкостью и составляют 12,3%. Исходом мозжечковой формы было выздоровление в 100% случаев, а при церебральной форме — развитие эпилепсии в 50% и летального исхода у 25% [9].
Бактериальные осложнения ветряной оспы характеризуются развитием вторичного инфицирования элементов ветряночной сыпи с образованием на коже абсцессов, импетиго, флегмоны, стрептодермии, рожи и др. Возможно сочетание бактериальных и неврологических осложнений у детей с иммунодефицитными состояниями, однако такие формы встречаются редко, отличаются тяжестью течения и неблагоприятным исходом. Ниже представлен случай ветряной оспы у ребенка 11 месяцев с развитием комбинированного осложнения в виде флегмоны и менингоэнцефалита.
Ребенок Никита П. поступил в инфекционное отделение ГБУЗ «ДГКБ им. З.А. Башляевой ДЗМ» на 4-й день болезни с диагнозом: «Ветряная оспа. Отек Квинке». Заболевание началось остро с повышения температуры тела до 38,3оС и появления везикулезной сыпи на волосистой части головы, лице, туловище и конечностях, которая сохранялась в течение 3 суток. На фоне продолжающейся лихорадки до 38,5оС на 4-й день болезни появились гиперемия и отек кожи в области подбородка, что послужило причиной госпитализации ребенка. Анамнез жизни ребенка — без особенностей. Из эпидемиологического анамнеза известно, что он находился в семейном контакте по ветряной оспе.
При поступлении состояние ребенка средней степени тяжести. Температура тела 37,8оС. Умеренно выражены симптомы интоксикации: вялость, снижение аппетита. На коже единичные подсыхающие везикулы, корочки. В легких — аускультативно жесткое дыхание, хрипов нет, ЧД — 24 в минуту. Тоны сердца ясные, ритмичные, ЧСС — 122 в минуту. Живот мягкий, безболезненный. Печень выступает из-под реберной дуги на 1,5 см, селезенка не пальпируется. Стул и мочеиспускание в норме. Отеков нет. Сознание ясное, менингеальных и очаговых симптомов нет. В подбородочной области отек и инфильтрация мягких тканей, подтвержденные при УЗИ. Ребенку выставлен клинический диагноз: «Ветряная оспа. Флегмона подбородочной области». Назначена антибактериальная терапия: цефазолин и ампициллин/сульбактам в возрастных дозах внутримышечно. Произведено вскрытие и дренирование флегмоны, получен гной, при бактериологическом посеве которого выделен S. pyogenes группы А (рис. 1).
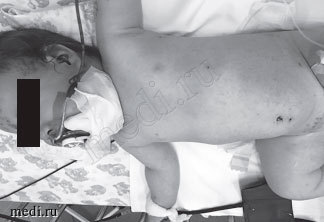
Рис. 1. Ребенок 11 месяцев с признаками ветряной оспы
На 3-й день госпитализации (7-й день болезни) отмечалось ухудшение состояния за счет гипертермии, распространения флегмоны с подбородочной области на шею и грудь, появления правостороннего гемипареза и тонико-клонических судорог в пораженной конечности. В анализе крови при этом отмечалась анемия 1-2-й степени, тромбоцитопения до 100 х 109/л, гиперлейкоцитоз 43,3 х 109/л со сдвигом влево до миелоцитов по типу лейкемоидной реакции миелоидного типа, повышение СОЭ до 55 мм/ч. Наблюдался выраженный системный воспалительный ответ в виде повышения уровня С-реактивного белка до 98,3 мг/л (норма до 10 мг/л) и прокальцитонина до 1,5 нг/л (норма до 0,5 нг/л). В протеинограмме отмечалась гипогаммаглобулинемия до 6,63%. Коагулограмма без изменений. На ЭКГ -неполная блокада правой ветви пучка Гиса.
Появление неврологической симптоматики в сочетании с воспалительными изменениями в анализах крови послужили показанием к проведению компьютерной томографии (КТ) головного мозга, на которой визуализированы ишемические изменения вещества головного мозга левой лобной и затылочной доли с очагами пониженной плотности до 2 см в диаметре, не изменяющимися при введении контрастного вещества, что характерно для течения энцефалита (рис. 2). Ребенку была выполнена спинномозговая пункция.
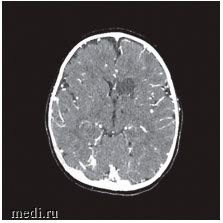
Рис. 2. КТ головного мозга: ишемические изменения вещества головного мозга левой лобной и затылочной долей, что, вероятнее всего, является проявлением энцефалита
В анализе ликвора наблюдался невысокий преимущественно нейтрофильный цитоз (24 клетки, из них 19 -нейтрофилы, 5 — лимфоциты), содержание белка и глюкозы в норме. При ПЦР исследовании ликвора на ДНК вирусов группы герпеса обнаружена ДНК VZV.
Ребенок был осмотрен оториноларингологом, офтальмологом, хирургом, неврологом. Учитывая ухудшение состояния, появление правостороннего гемипареза, судорог, выраженных воспалительных изменений в анализах крови, данные молекулярно-генетического исследования ликвора и КТ головного мозга, можно было думать о развитии у пациента осложнений ветряной оспы в виде энцефалита с высокой вероятностью церебрального васкулита и флегмоны мягких тканей подбородочной области, шеи и грудной клетки. В связи с этим для дальнейшего лечения ребенок был переведен в ОРИТ, где находился 14 дней.
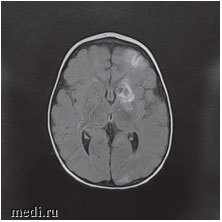
Рис. 3. МРТ головного мозга: ишемические изменения в бассейне левой средней мозговой артерии и атрофия коры головного мозга в височной и лобной долях слева
Консультация проф., зав. кафедрой неврологии детского возраста РМАНПО Зыкова В.П. от 14.03.17: ветряночный энцефалит с высокой вероятностью церебрального васкулита. По данным видео-ЭЭГ-мониторинга, выявлена эпилептиформная активность теменно-лобной лотенции. С учетом клинико-ЭЭГ-проявлений рекомендуется продолжить антиконвульсантную терапию в течение 6 месяцев от начала заболевания, с повторным видео-ЭЭГ-монторингом.
Консультация в НПЦ медицинской радиологии ДЗМ канд. мед. наук, доц. Петряйкина А.В. от 23.03.17: по результатам представленных КТ и МРТ изображений, учитывая клиническую картину вероятно речь идет о течении ветряночного VZV. Зона поражения затрагивает корково-подкорковые области левого полушария (всех долей), область головки хвостатого ядра. Вероятно, имел место васкулит с поражением периферических отделов сосудистого русла, без убедительных данных за геморрагический компонент.
На ЭЭГ в динамике зарегистрированы выраженные общемозговые изменения биоэлектрической активности головного мозга со сглаженностью зональных различий. Наблюдалась непостоянная межполушарная асимметрия в затылочной и центрально-височной областях за счет преобладания медленной волновой активности, выраженные признаки дисфункции срединных структур. Пробы с фото- и фоностимуляцией существенно не отличались от фоновой записи. Структура фаз сна сохранена. В затылочной и центрально-височной областях с обеих сторон периодически отмечались эпилептиформные потенциалы, что свидетельствовало, вероятно, о формировании эпиактивности. При выполнении дневного видео-ЭЭГ-мониторинга зафиксирована эпилептиформная активность в лобно-теменной области, что позволило рекомендовать продолжение плановой противосудорожной терапии в течение 1 года от начала заболевания с контрольным аналогичным исследованием.
Была продолжена антибактериальная терапия с последовательной сменой антибиотиков на 10-дневные курсы меропенема и ванкомицина (в комбинации), линезолида, ципрофлоксацина и рифампицина. Кроме того, пациент получал ацикловир по 160 мг х 3 р/сут. внутривенно в течение 3 недель, инфузионную терапию глюкозо-солевыми растворами, человеческий иммуноглобулин для внутривенного введения из расчета 1,5 г/кг на курс, трансфузию эритроцитарной взвеси, противосудорожную (диазепам, затем вальпроевую кислоту), сосудистую и прочую симптоматическую терапию.
На фоне проводимого лечения отмечалась положительная клинико-лабораторная динамика. При выписке состояние ребенка удовлетворительное, температура тела стойко в пределах нормы, симптомы интоксикации отсутствуют. Кожные покровы и слизистые оболочки чистые, обычной окраски. В подчелюстной области вокруг послеоперационного рубца сохранялась небольшая инфильтрация мягких тканей размерами 10 х 4 мм, цвет кожи на данном участке не изменен, флюктуация отсутствовала. Со стороны сердечно-сосудистой системы, легких и ЖКТ патологии не выявлено. Физиологические отправления в норме. Неврологический статус: сознание ясное, очаговых и менингеальных симптомов нет. Снижен объем движений в правой руке. Сухожильные рефлексы и сила в мышцах рук справа снижены, в ногах — одинаковы с обеих сторон.
В анализах крови в динамике нормализовалось количество эритроцитов, лейкоцитов и тромбоцитов с преобладанием в лейкоцитарной формуле лимфоцитов (76%). Показатели СОЭ и прокальцитонина также пришли в норму, сохранялось небольшое повышение уровня С-реактивного белка (15,2 мг/л). Содержание общего белка приблизилось к нижней границе нормы (58 г/л). Показатели ликвора при повторной люмбальной пункции — без патологии, ДНК VZV при контрольном ПЦР-исследовании не обнаружена.
Ребенок был выписан с заключительным основным диагнозом: «Ветряная оспа, типичная форма, тяжелое течение», осложнения: «Ветряночный менинго-энцефалит с явлениями васкулита. Симптоматическая фокальная эпилепсия. Флегмона мягких тканей подбородочной области, шеи и грудной клетки в стадии разрешения», сопутствующий диагноз: «Гипогаммаглобулинемия».
При выписке пациенту рекомендован домашний режим и диета по возрасту, продолжить прием вальпроевой кислоты до 1 года с контролем концентрации через 1 месяц, витамины В1, В6, В 12, L-карнитин, медицинский отвод от профилактических прививок на 1 год, ежемесячный контроль общего анализа крови, ежеквартальный контроль ЭЭГ, повторить видео-ЭЭГ-мониторинг через 1 месяц и МРТ головного мозга через полгода, продолжить ЛФК и массаж под наблюдением участкового педиатра и невролога.
Катамнез невролога от 10.12.18. Диагноз: последствие ветряночного менингоэнцефалита с явлениями васкулита. Симптоматическая эпилепсия, левополушарная лобно-височная. Медикаментозная ремиссия. Рекомендовано: продолжить конвулекс, программу отмены начать постепенно, под контролем ЭЭГ. Судороги не повторялись.
На данном примере продемонстрированы особенности раннего развития поражения ЦНС в виде менингоэнцефалита с явлениями васкулита и формированием симптоматической фокальной эпилепсии с благоприятным исходом у ребенка 11 месяцев с тяжелой типичной формой ветряной оспы, осложненной флегмоной мягких тканей подбородочной области, шеи и грудной клетки на фоне гипогаммаглобулинемии. Применяемые методы диагностики, в том числе нейровизуализация, позволили своевременно диагностировать развившиеся осложнения и скорректировать проводимую терапию.
ЛИТЕРАТУРА
1. Детские инфекции: Справочник практического врача / Под ред. Л.Н. Мазанковой. 2-е изд., перераб. и доп. М.: МЕД-пресс-информ, 2016.
2. Ветряная оспа у детей в современных условиях (эпидемиология, клиника, диагностика, терапия, профилактика): Учебное пособие / Под ред. Ю.В. Лобзина. СПб., 2011.
3. Зрячкин Н.И., Бучкова Т.Н., Чеботарева Г.И. Осложнения ветряной оспы (обзор литературы) // Журнал инфектологии. 2017. Т. 9. № 3. С. 117-128.
4. Лещинская Е.В., Мартыненко И.И. Острые вирусные энцефалиты у детей. М.: Медицина, 1990.
5. Сорокина М.Н., Скрипченко Н.В. Вирусные энцефалиты и менингиты у детей. М., Медицина, 2004.
6. Ветряная оспа у детей: Руководство для врачей / Под ред. Н.В. Скрипченко. СПб.: Тактик-Студио, 2015.
7. Science M., MacGregor D., Richardson S.E. Central nervous system complication of varicella-zoster virus // J. Pediatr. 2014. Vol. 165. № 4. Р. 779-785.
8. Билялетдинова И.Х., Малинникова Е.Ю., Митрофанова И.В., Прыткова М.И. Поражения нервной системы, вызванные вирусом варицелла-зостер // Детские инфекции. 2016. № 3. С. 10-15.
9. Скрипченко Н.В., Иванова Г.П., Команцев В.Н., Савина М.В. Современные особенности ветряночных энцефалитов у детей // Журнал инфектологии. 2009. Т. 1. № 4. С. 36-43. Л. С. Чутко1, д-р мед. наук, проф., С. Ю. Сурушкина1, канд. мед. наук, Е. А. Яковенко1, канд. биол. наук, Т. Л. Корнишина2, канд. мед. наук
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник