Паротит у детей презентация
Содержание статьи
Презентация, доклад Эпидемический паротит у детей
Слайды и текст этой презентации
Слайд 1
Описание слайда:
Эпидемический паротит у детей
Преподаватель клинических дисциплин
Никонова О.Н.
2019
Слайд 2
Описание слайда:
Эпидемический паротит
Эпидемический паротит (свинка, заушница) -инфекционное заболевание, характеризующееся преимущественным поражением железистых органов (слюнных, поджелудочной желез, яичек и др.), а также ЦНС. Возбудителем заболевания является вирус, малоустойчивый во внешней среде, обладающий незначительной летучестью.
Основной механизм передачи инфекции воздушно-капельный. Перенос инфекции через третьих лиц и предметы обихода, игрушки, т. е. контактным путем, однако этот факт передачи не имеет существенного значения. В литературе имеются сообщения о возможности трансплацентарного механизма передачи.
Слайд 3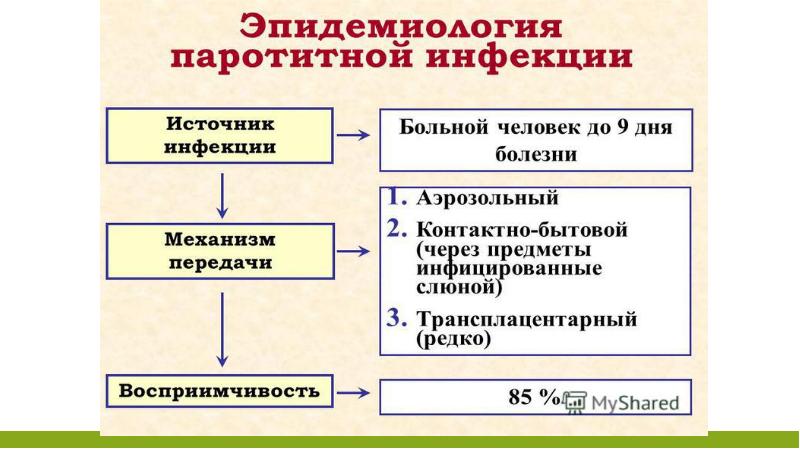
Слайд 4
Описание слайда:
Клиника
Инкубационный период обычно продолжается 11-23 дня. Типичные клинические признаки эпид. паротита:
Припухлость области околоушной СЛIОННОЙ железы тестоватой консистенции, болезненная; — распространяется кпереди, вниз и кзади от мочки уха; — кожа над припухлостью напряжена, без изменения цвета; — появляется с одной стороны, через 1-2 дня в процесс вовлекается железа с противоположной стороны;
Боль при жевании и глотании;
Отечность, гиперемия стенонова протока (выводного протока околоушной слюнной железы на слизистой щеки).
Течение эпидемического паротита носит «ползучий характер», что связано с последовательным вовлечением в процесс новых железистых органов или ЦНС. В этих случаях температурная кривая имеет волнообразный характер.
Слайд 5
Описание слайда:
Осложнения
Появление опоясывающей боли в верхней половине живота или локализация боли в эпигастральной области, левом подреберье — характерный признак панкреатита.
Типичные симптомы орхита, который наиболее часто развивается у подростков при паротитной инфекции, — припухлость яичка, резкая боль с иррадиацией в паховую область, гиперемия, отечность мошонки (обычно наблюдается односторонний процесс).
Боль в области таза у девочки пубертатного возраста может быть вызвана воспалением яичника.
Серозный паротитный менингит начинается остро с повышения температуры, появления головной боли, многократной рвоты. Реже наблюдаются судороги. С первых дней болезни выявляется менингеальный синдром: ригидность затылочных мышц, выбухание большого родничка у грудных детей, положительные симптомы Кернига, Брудзинского
Возможно развитие стоматита, сахарного диабета, бесплодия, тугоухости.
Слайд 6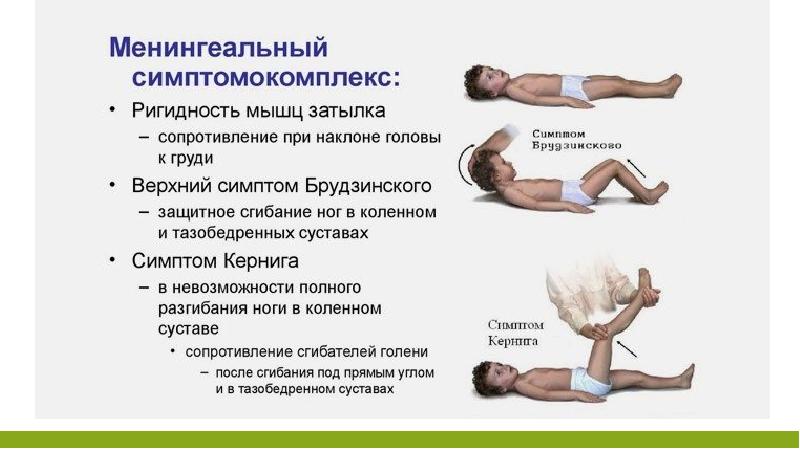
Слайд 7
Описание слайда:
ДИАГНОСТИКА
ДИАГНОСТИКА
Этиологическая диагностика включает выделение вируса ЭП, выявление РНК вируса, обнаружение АТ к вирусу ЭП.
Материал для исследования
Сыворотка крови – выявление АТ;
носоглоточные смывы, слюна, моча, СМЖ (при серозном менингите), лейкоциты периферической крови – выделение вируса ЭП;
слюна, носоглоточные смывы, кровь, СМЖ – выявление РНК вируса.
Сравнительная характеристика методов лабораторной диагностики. Лабораторная диагностика является обязательной составляющей стандартного определения случая и системы эпидемиологического надзора за ЭП. В ходе лабораторной диагностики ЭП, предпочтение традиционно отдается выявлению АТ к вирусу ЭП. Для выявления АТ могут быть использованы методы РСК, РТГА, реакция нейтрализации бляшкообразования (РН), однако в практике наиболее часто применяют ИФА.
Метод ИФА высокочувствителен, специфичен, улавливает весь спектр АТ. Применение ИФА позволяет проводить определение разных классов АТ: обнаружение вирусоспецифических АТ IgM (маркеры текущей инфекции) и АТ IgG, при определении авидности которых можно дифференцировать острую инфекцию от инфекции, перенесенной ранее.
Вирусологический метод основан на раннем выделении (при первых клинических признаках) возбудителя ЭП из лейкоцитов больного на различных культурах клеток (Vero, Л-41, Hela). Вирус в первые 5 дней заболевания также можно обнаружить в носоглоточных смывах, слюне, моче, СМЖ.
Для верификации случая ЭП используют выявление РНК вируса методом ПЦР с обратной транскрипцией (ОТ-ПЦР). Для определения вакцинных штаммов, оценки циркуляции и изменчивости вируса, выявления завозных случаев, подтверждения прекращения трансмиссии вируса на территории используют секвенирование.
Слайд 8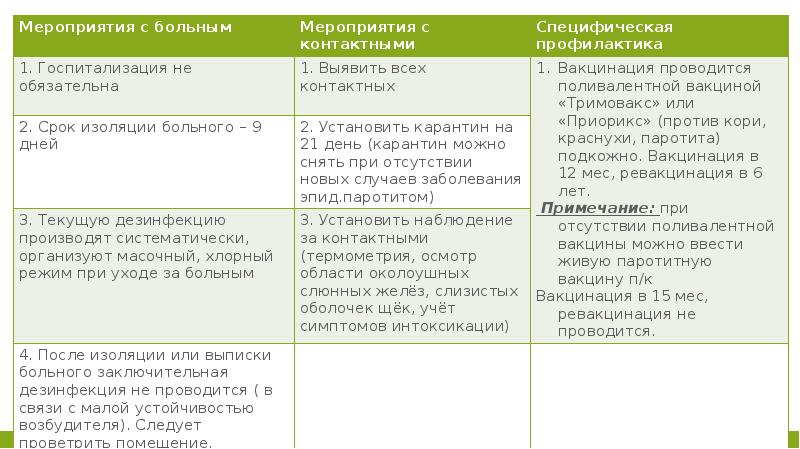
Слайд 9
Описание слайда:
Лечение:
Как правило, лечение болезни проводится в домашних условиях. Показаны сухое тепло на область пораженной железы, симптоматическая терапия.
После перенесенного эпидпаротита вырабатывается стойкий иммунитет. Повторные случаи болезни не встречаются.
Слайд 10
Описание слайда:
Профилактика
Профилактика эпидпаротита, как и любой инфекции, должна включать мероприятия, воздействующие на 3 звена эпидемпческой цепи. К ним относятся: проведение комплекса мероприятий с больным и контактными, предотвращение скученности людей, регулярное проветривание помещений, проведение влажной уборки, обучение детей «дисциплине кашля», внедрение в быт правил личной гигиены, использование индивидуальных средств гигиенического ухода, повышение неспецифического иммунитета ребенка путем рационального питания, организации здорового образа жизни, закаливания. Надежным методом защиты является вакцинопрофилактика против паротитной инфекции
Слайд 11
Описание слайда:
Уход при эпидпаротите
Цель:
Исключить распространение инфекции;
Обеспечить благоприятный исход заболевания;
Обеспечить максимальный комфорт больному ребёнку.
Слайд 12
Слайд 13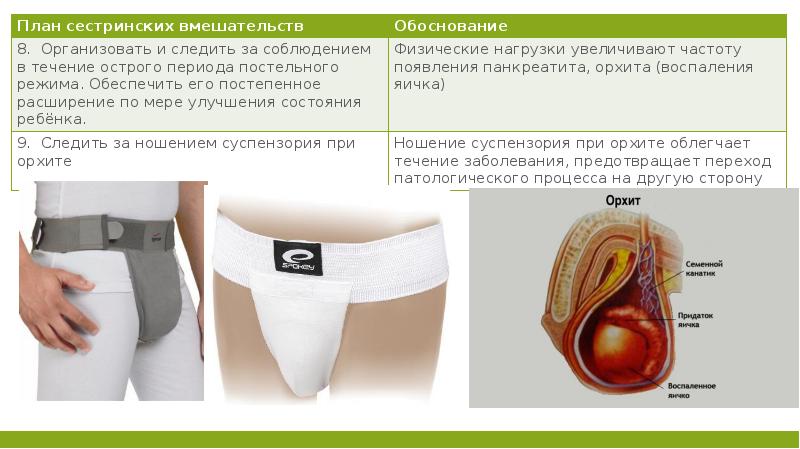
Слайд 14
Описание слайда:
Спасибо
за внимание!
Источник
Презентация на тему Эпидемический паротит
Слайды и текст этой презентации
Слайд 1
Описание слайда:
Эпидемический паротит
Слайд 2
Описание слайда:
Эпидемический паротит
острое контагиозное инфекционное заболевание, протекающее эпидемически, с характерной локализацией в слюнных железах, главным образом околоушной («заушница»).
Слайд 3
Описание слайда:
Возбудитель
фильтрирующийся вирус из группы РНК- геномных вирусов, род Paramyxovims
(впервые был выделен в 1934 г. Джонсоном и Э. Гудпасчером).
Слайд 4
Описание слайда:
Пути передачи и инкубационный период:
Воздушно-капельный
Инкубационный период 11 — 23 дней.
Слайд 5
Описание слайда:
Формы
Легкая
средней тяжести
тяжелая
Выделяют неосложненные и осложненные клинические формы течения процесса.
Слайд 6
Описание слайда:
Клиника
Увеличивается одна железа
Температура до 39 градусов
Температура снижается
Через 1-2 дня припухает вторая железа
Температура вновь поднимается
Боль в припухших железах
Симптомы интоксикации
Снижение саливации
Боль при жевании,разговоре
Слайд 7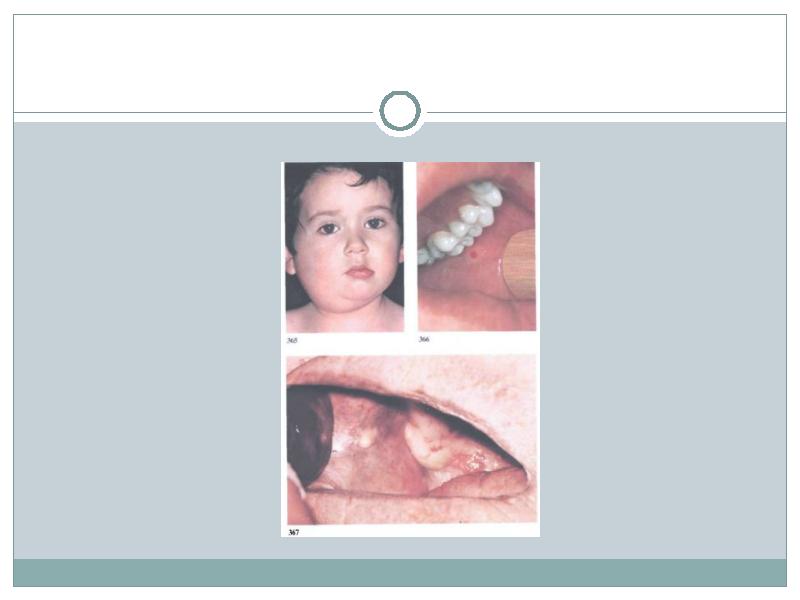
Слайд 8
Описание слайда:
Симптомы
симптом Хетчкока (Hatchcock) — болезненность при надавливании в области угла нижней-челюсти
симптом Тресильяна — Мурсона (Tresilian — Mourson) — гиперемированная кайма слизистой оболочки вокруг устья выводного протока околоушной железы.
Слайд 9
Описание слайда:
Дифференциальный диагноз
цитомегалия слюнных желез
гриппозный сиаладенит
острые бактериальные сиаладениты
Слайд 10
Описание слайда:
Цитомегалия слюнных желез
вирусное заболевание (вирус проникает в организм ребенка через плаценту), которое поражает преимущественно новорожденных и детей грудного возраста. Проявляться поражением только слюнных желез или с преобладанием в клинической картине общих изменений (со стороны легких, почек, печени и желудочно — кишечного тракта). Проявляется воспалением и образованием мелких кист (из-за закупорки мелких слюнных протоков гигантскими эпителиальными клетками). Прогноз неблагоприятный. Больные погибают от последствий вирусной токсемии.
Слайд 11
Описание слайда:
Гриппозный сиаладенит —
возникает, как последствие гриппа. Характеризуется припухлостью околоушной железы (или других больших слюнных желез). Может наблюдаться воспалительная их инфильтрация, а иногда и развитие гнойно — некротического сиаладенита.
Слайд 12
Описание слайда:
Лечение
Симптоматическое:
соблюдение постельного режима на срок от 7 до 10 дней
частые полоскания полости рта для ее очищения от пищи;
тепловые повязки на пораженную область (согревающие компрессы, ватно — марлевые повязки и др.);
тепловые процедуры (УВЧ- терапия, соллюкс)
анальгетики
отказ отприема жиров и углеводов, из-за опасности возникновения панкреатита, следует временно отказаться.
При нагноении показано вскрытие гнойного очага.
Слайд 13
Описание слайда:
Диета
Рекомендуется употреблять молочно — растительную богатую витаминами пищу. От приема жиров и углеводов, из-за опасности возникновения панкреатита, следует временно отказаться.
Слайд 14
Описание слайда:
Профилактика.
Изоляция дома или госпитализация (по показаниям) в инфекционное отделение больницы.
Срок изоляции — 9 дней от начала клинических проявлений заболевания.
Детей, которые были в контакте с больными и ранее не болевших эпидемическим паротитом изолируют на 21 день, а при точном установлении времени контакта дети в первые 10 дней инкубации допускаются в детские учреждения, а с 11 по 21 день — изолируют от других детей.
Слайд 15
Описание слайда:
Профилактика
С целью предупреждения распространения заболевания применяется активная иммунизация детей противопаротитной вакциной.
Слайд 16
Описание слайда:
Осложнения
поражения нервной системы (менингит, энцефалит, невриты и др.)
орхит
заболевания желудочно — кишечного тракта (панкреатит )
органов дыхания (пневмонии),
сердечно — сосудистой системы, органов зрения, слуха
Слайд 17
Описание слайда:
Гнойно-некротический паротит
Больным проводят оперативное раскрытие гнойно-некротического очага внеротовым доступом (разрез по Г.П. Ковтуновичу) с последующей некротомией и дренированием очага трубчатыми дренажами.
Слайд 18
Описание слайда:
Спасибо за внимание.
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник
Эпидемический паротит
Эпидемический паротит (паротитная инфекция, свинка) — острая
вирусная болезнь, характеризующаяся лихорадкой, интоксикацией,
поражением слюнных желез, других железистых органов и нервной
системы.
Этиология. Возбудитель — вирус, относящийся к парам иксовирусам,
содержит РНК, не стоек во внешней среде, инактивируется при нагревании,
ультрафиолетовом облучении и под влиянием дезинфицирующих средств.
Эпидемиология. Источником заражения является человек, больной как
клинически выраженной, так и бессимптомной формой паротитной
инфекции. Вирус выделяется во внешнюю среду со слюной за 1-2 дня до
появления первых клинических симптомов и в течение 5 дней болезни.
Заражение происходит преимущественно воздушно-капельным путем. Не
исключается контактно-бытовой путь передачи инфекции. Заболевание
встречается чаще весной, могут быть как спорадические случаи, так и
эпидемические вспышки.
Патогенез. В организм человека вирус проникает через слизистые
оболочки верхних дыхательных путей, попадает в кровь и гематогенным
путем — в железистые органы и нервную систему.
Клиника. Инкубационный период составляет от 11 до 23 дней.
Паротитная инфекция может протекать в бессимптомной и манифестной
формах. При манифестной форме в течение первых 1-2 дней могут
наблюдаться слабость, недомогание, познабливание. Затем повышается
температура тела, появляются боли в области уха, сухость во рту,
одновременно или несколько позже замечают увепичение околоушных
слюнных желез. Чаще сначала возникает односторонний паротит, реже —
сразу двусторонний. Припухлость заполняет fossa retromaxillaris — ямку
между ветвью нижней челюсти и сосцевидным отростком. При
значительных размерах припухлости мочка уха оказывается почти в ее
центре в приподнятом вверх состоянии. Наряду с воспалением околоушных
слюнных желез, через 1-2 дня в воспалительный процесс нередко
вовлекаются подчепюстные и изредка подъязычные железы. Слюнные
железы эластично-плотноваты и болезненны на ощупь, цвет кожи под ними
не изменяется, но она становится натянутой, лоснится.
К числу типичных признаков заболевания относятся: воспалительная
реакция выводных протоков околоушных слюнных желез (симптом Мурсу),
а также наибольшая болезненность впереди и позади мочки уха (симптом
Филатова) и в области сосцевидного отростка.
Признаки паротита прогрессируют в течение 3-4 дней, а затем
постепенно идут на убыль: исчезают интоксикация, лихорадка. Обычно
температурная реакция продолжается 4-7 дней. У больных паротитной
инфекцией чрезвычайно важны контроль за температурой тела и оценка
объективного состояния. Если лихорадка держится дольше и вновь
регистрируется после кратковременного периода апирексии, следует
думать о вовлечении в процесс других железистых органов или нервной
системы. Необходимо знать, что эпидемический паротит- генерал и
зеванная инфекция и вовлечение в патологический процесс помимо
слюнных желез других органов и систем является не исключением из
правил, а закономерностью. Это не осложнения, а проявления болезни.
Наиболее часто диагностируют поражение яичек-орхит, что проявляется
болями в области мошонки и яичек, гиперемией, отеком. Орхит может быть
односторонним или двусторонним. Последнее особенно неблагоприятно, так
как в дальнейшем развиваются атрофия яичек и бесплодие. Нередко при
паротитной инфекции наблюдается панкреатит. Больные жалуются на боли в
эпигастрии, тошноту, рвоту. При подобных жалобах необходимо провести
исследование мочи и крови на активность амилазы. Отдаленным
последствием поражения поджелудочной железы может быть сахарный
диабет. Кроме того, встречаются поражения щитовидной железы, яичников
у женщин.
Одним из проявлений эпидемического паротита является серозный
менинаит, признаки которого чаще возникают после исчезновения паротита.
Однако у 30% пациентов менингит развивается одновременно с паротитом,
у 10% — предшествует ему, а у части больных изменений слюнных желез
выявить не удается (слабо выраженные изменения слюнных желез
остаются незамеченными). Менингит проявляется ознобом, лихорадкой,
признаками общемозгового синдрома (головная боль, тошнота, рвота).
Возникают светобоязнь, гиперестезия, затем развивается менингеальный
синдром — ригидность мышц затылка, симптомы Кернига, Брудзинского. При
исследовании ликвора обнаруживают признаки серозного менингита:
лимфоцитарный плеоцитоз до 200-1000 клеток в 1 мкл, незначительное
повышение содержания белка и нормальный уровень глюкозы и хлоридов.
Течение болезни благоприятное-лихорадка, интоксикация, менингеальные
симптомы исчезают на 10-12-й день болезни. Клиническое выздоровление
опережает санацию спинномозговой жидкости, которая происходит обычно
на 4-5-й неделе болезни, иногда позже.
Из осложнений можно отметить лабиринтит, который служит одной из
причин глухоты. Первыми симптомами поражения органа слуха могут быть
появление шума и звона в ушах, головокружение, рвота, нарушение
координации движений. Среди других осложнений: энцефалит,
менингоэнцефалит, миокардит, артрит.
Манифестная форма паротитной инфекции может иметь легкое (в том
числе стертое, атипичное), сред нетяжелое и тяжелое течение.
Последствиями перенесенной болезни могут быть: атрофия яичек,
бесплодие, диабет, глухота, тиреоидит, нарушение функции центральной
нервной системы.
Диагноз эпидемического паротита устанавливают на основании
характерной клинической симптоматики. При необходимости подтверждения
диагноза (атипичное течение) используют серологические методы (РСК,
РТГА). Диагностическим является нарастание титра антител в 4 раза и
более.
Лечение. Больные с изолированным поражением слюнных желез,
протекающим в легкой и среднетяжелой формах, могут лечиться дома.
Больные тяжелыми, генерализованными формами, дети первых 2 лет
жизни, а также дети из закрытых детских учреждений подлежат
госпитализации. Важными элементам и лечения являются режим, питание и
уход. Постельный режим не менее 2 дней соблюдают при паротите, не
менее 2-3 нед — при менингите, менинго-энцефалите, 7-14 дней — при орхите.
Диета щадящая, предпочтительно молочно-растительная. При панкреатите
первые 1-3 дня лучше воздержаться от приема пищи. В эти дни проводится
парентеральное питание (глюкоза, кристаллоидные растворы, альвезин,
левамин и др.). С целью предупреждения гингивита, гнойного воспаления
околоушных слюнных желез обязательны гигиенические процедуры —
полоскание рта после еды кипяченой водой или дезинфицирующими
растворами. На область слюнных желез местно применяют сухое тепло,
компрессы противопоказаны.
В настоящее время большое внимание уделяют этиотропной терапии.
Изучается возможность использования противовирусных химиопрепаратов.
Назначают ферменты с противовирусным эффектом — рибонуклеазу, трипсин
и интерферон. В качестве патогенетических средств используют
десенсибилизирующие, противовоспалительные препараты, витамины. При
орхите назначают преднизолон — стартовая доза 40-60 мг, с последующим
снижением в течение 5-7 дней. При тяжелых формах проводят
дезинтоксикационную терапию.
Профилактика. Больных изолируют в течение 9 дней. В детских
учреждениях, где выявлен больной, устанавливают карантин на 21 день.
Дети, контактировавшие с больным паротитом дома, не допускаются в
детские учреждения с 11-го по 21-й день инкубационного периода. Детям,
посещающим дошкольные учреждения в возрасте 3-7 лет, не болевшим
паротитной инфекцией, проводятся прививки живой паротитной вакциной
Источник
Эпидемический паротит
1. Эпидемический паротит
2. Определение:
Эпидемический паротит – острое вирусное
заболевание с аэрозольным механизмом
передачи, сопровождающееся интоксикацией и
поражением железистых органов
(преимущественно слюнных), а также нервной
системы.
Паротитная
инфекция, именуемая также
эпидемическим паротитом, а в популярной
литературе — свинкой, заушницей — вирусная
болезнь, поражающая
преимущественно
детей в возрасте от 5 до 15 лет.
3. Этиология:
Возбудитель паротитной инфекции – РНКсодержащий вирус, относящийся к семейству
Paramyxoviridae. Обладает
гемагглютинирующей, нейраминидазной и
гемолитической активностью.
Вирус жизнеспособен при 20° С в течении 4-6
суток, при температуре 4° С – до 1 месяца.
Чувствителен к ультрафиолетовому
облучению, воздействию 2% формалина, в 1%
растворе лизола гибнет через 5 минут.
4. Эпидемиология:
Резервуар и источник инфекции – человек с манифестной
или субклинической формой болезни. Период
заразительности начинается за 2 дня до появления
клинических симптомов и длится до 6-9 дней от начала
заболевания. Важное значение в передаче инфекции
играют больные с бессимптомным течением заболевания,
до 50% всех случаев.
Механизм передачи – аэрозольный.
Путь передачи – воздушно-капельный.
Нельзя исключить контактный механизм передачи (через
игрушки, загрязненные слюной больного ребенка).
Возможна трансплацентарная передача инфекции.
5. Эпидемиология 1:
Естественная восприимчивость – высокая.
Постинфекционный иммунитет – длительный
и стойкий.
Основные эпидемические признаки:
— болезнь распространена повсеместно,
— подъемы заболеваемости каждые 7-8 лет.
— лица мужского пола болеют чаще и тяжелее.
— в детских учреждениях заболевание протекает
в виде вспышек.
6. Распространенность по территории России
7. Возрастная характеристика
Распределение больных по возрасту
2,3%
0,6%
13,2%
83,9%
15 — 19 лет
20 — 29лет
30 — 39лет
40 — 49лет
8.
Заболеваемость паротитной инфекцией в Российской федерации за период с 1991
по 1998 г.
97,8
Заболеваемость
100
68,8
80
47
60
40
24,6
23,6
30,1
36,3
27,9
20
1991
1992
1993
1994
1995
1996
1997
1998
Годы
В последние годы, в связи с возобновлением
проведения профилактических прививок,
заболеваемость паротитной инфекцией стала
снижаться.
9.
10.
11. Патогенез:
Воротами инфекции служат слизистые оболочки верхних
дыхательных путей, где и происходит репродукция
вируса. После чего начинается вирусемия, гематогенным
путем вирусные частицы разносятся по всему организму.
Учитывая тропность вируса к к железистой и нервной
ткани, попадание и последующая репродукция вируса
происходит в слюнных железах, яичках, поджелудочной
железе, щитовидной железе, яичках и в нервной системе.
В результате в перечисленных органах возникает
воспаление с выраженным отеком. Следствием тяжелых
осложнений со стороны яичек и поджелудочной железы
может быть их атрофия.
При поражении нервной системы могут наблюдаться
серозные менингиты и менингоэнцефалиты.
12. Клиническая картина:
Инкубационный период –от нескольких дней до
месяца, чаще 18-20 дней.
Продромальный период (чаще у детей) – 1-3 дня,
проявляющийся незначительной интоксикацией,
сухостью во рту, неприятными ощущениями в области
околоушных слюнных желез.
В типичных случаях наблюдается острое начало
заболевания с повышением температуры тела до 3840° С и появлением признаков общей интоксикации,
тянущих болей и чувства напряжения в околоушной
области, шума в ушах. Лихорадка чаще достигает
максимальной выраженности на 1-2-й день болезни и
продолжается 4-7 дней с последующим снижением по
типу укороченного лизиса.
13. Клиническая картина 1:
Поражение околоушных слюнных желез – первый признак болезни. Этот
характерный процесс у большинства больных (у 70%) отмечен уже в первый
день болезни, Появляется припухлость и болезненность в области
околоушных желез сначала с одной, а затем — с другой стороны.
Положительный симптом Мурсу (см ниже); положительный симптом
Филатова – выраженная болезненность при надавливании позади мочки уха.
Одностороннее поражение нами отмечено у 16,9% больных двустороннее наблюдалось у 79,7%. Область увеличенной железы болезненна при
пальпации, мягковато-тестоватой консистенции. В процесс могут вовлекаться
и другие слюнные железы — подчелюстные и подъязычные. При вовлечении в
патологический процесс подчелюстных слюнных желез отек клетчатки
может распространяться на шею, и грудь. Отечность лучше видна при
повороте головы больного в противоположную сторону. Больных беспокоит
болезненность при жевании, уменьшается слюноотделение, ощущается
сухость во рту, изредка наблюдается рефлекторный тризм. Увеличение
слюнной железы прогрессирует и достигает максимума в течение 3-х дней.
Припухлость держится 2-3 дня и затем постепенно в течение 7- 10 дней
уменьшается.