Паллиативное лечение механической желтухи
Содержание статьи
Механическая желтуха: как лечить механическую желтуху у взрослых? Что такое механическая желтуха у взрослых?
Механическая желтуха развивается при нарушении оттока желчи из желчного пузыря в двенадцатиперстную кишку. Данное состояние не является самостоятельным заболеванием. Механическая желтуха – это симптом, который характерен для многих болезней органов брюшной полости. Ввиду достаточно большой распространенности, врачам разных специальностей часто приходится сталкиваться с данной проблемой и назначать пациентам различные виды лечения.
Варианты развития механической желтухи
В зависимости от причин появления, симптом может быть опухолевого и неопухолевого генеза. Примерно в половине всех случаев механическая желтуха связана со злокачественными новообразованиями поджелудочной железы, печени, кишечника. Данные органы могут поражаться первичным опухолевым процессом или метастазами из отдаленных очагов.
У второй половины пациентов развитие механической желтухи обусловлено доброкачественными процессами, среди которых наиболее часто отмечаются:
- Воспалительные процессы желчного пузыря и желчевыводящих путей – холецистит, холангит, папиллит и др.
- Невоспалительные заболевания органов брюшной полости: желчекаменная болезнь, стеноз желчевыводящих путей, холангиолитиаз и др.
- Врожденные аномалии: атрезия желчевыводящих путей, дуоденальные дивертикулы, кисты и др.
В редких случаях механическую желтуху могут вызывать паразитарные заболевания. Механизм развития симптома в этом случае связан с попаданием гельминтов в желчные протоки с нарушением их проходимости.

Принципы лечения механической желтухи
Главными задачами, при составлении плана лечения, являются ликвидация холестаза (застоя желчи) и профилактика печеночной недостаточности. Для этого врач составляет комплексную программу, в которую могут быть включены как консервативные, так и оперативные методы.
Диета при механической желтухе
Соблюдать определенные правила питания необходимо как до проведения основного лечения, так и после его завершения. Пациентам с механической желтухой рекомендуется соблюдать питьевой режим, так как вода ускоряет выведение билирубина, за счет чего снижается его негативное действие на организм. Также очень важно полностью отказаться от алкоголя, очень жирной и жареной пищи, майонеза, соусов, острых приправ. Пищу следует употреблять небольшими порциями 5-6 раз в день. При этом необходимо следить за температурой блюда. Она не должна быть слишком горячей или холодной. Оптимальный вариант – это теплая пища, так как она помогает регулировать секрецию желчи, что особенно актуально при механической желтухе.

Среди других общих рекомендаций, которые касаются диеты, можно отметить ограничение количества соли в рационе. Известно, что избыток соли способствует задержке жидкости в организме, вызывает отеки и затрудняет выведение вредных веществ из организма. Пациентам с механической желтухой рекомендуется употреблять не более 4 граммов соли в сутки. В целом точный план питания, калорийность и состав блюд подбираются индивидуально для каждого пациента, с учетом его предпочтений. Существуют списки разрешенных и запрещенных блюд, а также тех продуктов, которые должны быть ограничены. Именно этими списками и руководствуется врач при составлении программы питания. Например, к разрешенным продуктам относятся:
- Овощи (морковь, огурцы, капуста, помидоры, брокколи).
- Бананы и яблоки.
- Сухофрукты.
- Различные каши (гречневая, овсяная, перловая).
- Хлеб с отрубями, макароны, хлебцы.
- Варенье, мед, мармелад.
- Нежирное мясо (кролик, говядина), птица (куриные грудки, филе индейки) и рыба (минтай, хек).
- Фруктовые соки и чай.
Диета при механической желтухе подразумевает полное исключение консервированных овощей, бобовых, винограда, сдобы, белого хлеба, жирного молока, сливок, жирных сортов мяса и рыбы, копченостей, газированных напитков, кофе, животных жиров.
Медикаментозное лечение
Медикаментозная терапия при механической желтухе назначается с целью снижения выраженности симптомов, подготовки пациента к операции и уменьшению риска развития осложнений. Объем медицинской помощи во многом зависит от степени желтухи. Например, при тяжелой степени, медикаментозное лечение проводится в условиях отделения интенсивной терапии и включает в себя:
- Массивную инфузионную терапию.
- Форсированный диурез.
- Витаминотерапию.
- Гепатопротекторы.
- Аминокислоты.
- Стимуляторы метаболизма.
- Гормональные препараты.
Для снятия симптомов, при легких формах механической желтухи могут назначаться спазмолитики, обволакивающие препараты, антациды и другие лекарственные средства.
Хирургическое лечение
Хирургическое лечение является единственным эффективным способом, который позволяет восстановить проходимость желчных путей и устранить тем самым причину механической желтухи. Все известные виды операций можно разделить на две группы: малоинвазивные методики и прямые операции.
Малоинвазивные методы хирургического лечения
Данная группа методов отличается высокой эффективностью и малой травматичностью, однако применять их у всех пациентов подряд невозможно ввиду определенных ограничений. Малоинвазивное лечение механической желтухи проводится при помощи эндоскопических методик и чрескожной чреспеченочной холангиостомии. Эндоскопические операции могут быть следующих видов:
- Эндоскопическая папиллосфинктеротомия и литоэкстракция.
- Местная литотрипсия и литоэкстракция.
- Бужирование и стентирование желчных протоков.
В этих случаях для лечения механической желтухи применяется гастродуоденоскоп со специальными инструментами, которые позволяют дробить и извлекать камни, устанавливать стенты, удалять ткани. Эндоскопические операции в большинстве случаев проводятся без общего наркоза и не требуют длительного времени на реабилитацию.
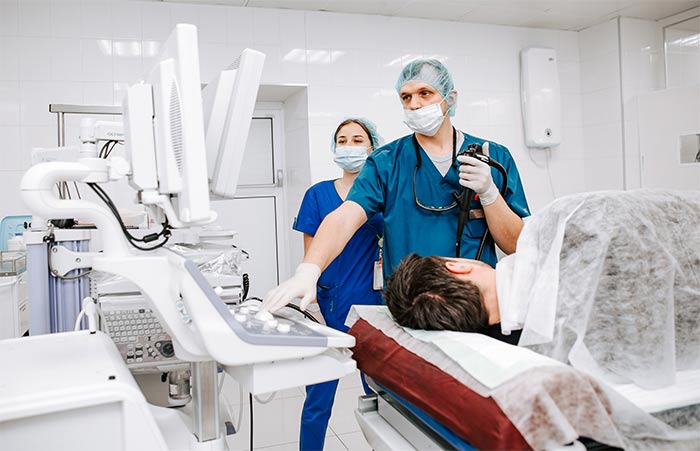
Чрескожная чреспеченочная холангиостомия применяется в тех случаях, когда невозможно выполнить декомпрессию желчевыводящих путей при помощи гастродуоденоскопа. Суть операции заключается в установке дренажной трубки под контролем УЗИ или рентгена. При этом специальной пункционной иглой прокалывается кожа, мышцы передней брюшной стенки и ткань печени. В дальнейшем дренажная трубка может использоваться не только для отвода желчи, но и для введения антибактериальных или других препаратов непосредственно в желчные протоки.
Прямые хирургические вмешательства позволяют сформировать полноценный доступ к желчному пузырю и устранить механическую желтуху любой сложности. Хирург может накладывать анастомозы, устанавливать стенты, выполнять реконструктивные операции. Вмешательство может выполняться при помощи лапароскопических инструментов, либо классическим открытым полостным методом. Последний вариант является наиболее травматичным, требует длительной реабилитации и сопровождается повышенным риском развития осложнений, поэтому его применяют только при лечении сложных случаев механической желтухи.
Общие принципы лечения механической желтухи
Если говорить в общем, то тактика лечения механической желтухи включает два этапа. На первом этапе назначается консервативная терапия и малоинвазивные методы хирургического лечения. При этом рекомендуется проводить такое лечение в первые 2-3 дня с момента поступления пациента в стационар. Если данные методы оказались неэффективными, то переходят ко второму этапу лечения механической желтухи, который подразумевает более радикальные методы. Лечение на пике желтухи связано в высоким риском развития послеоперационных осложнений, поэтому его проводят только при наличии жизненных показаний.
Другие методы лечения
Эффективное лечение желтухи подразумевает устранение основного заболевания, которое привело к развитию данного симптома. Для этого необходимо применять либо консервативные, либо оперативные методы. Другие варианты лечения механической желтухи, в частности, народная медицина, лечение в домашних условиях и самолечение не помогут достичь желаемого результата. На определенный промежуток времени они помогут скрыть симптомы и облегчить состояние пациента, но основной процесс продолжит прогрессировать и приведет к развитию осложнений. Поэтому при появлении первых признаков механической желтухи, необходимо обращаться за квалифицированной медицинской помощью, которая поможет радикально решить проблему.
Последствия и прогноз при механической желтухе
Прогноз будет благоприятным в тех случаях, когда лечение желтухи было своевременным и правильным. Большое значение имеет и поведение самого пациента. Если придерживаться принципов правильного питания и строго следовать всем указаниям врача, риск развития рецидива или осложнений будет минимален. В противном случае, вероятность повторной механической желтухи будет очень высокой. Кроме того, повысится риск развития сопутствующих заболеваний, например, печеночной недостаточности, цирроза печени, энцефалопатии, сепсиса и др.
Методы профилактики
Специфических методов, которые помогли бы предотвратить развитие механической желтухи, в настоящее время не разработано. Поэтому упор делается на раннее выявление и эффективное лечение данного состояния. С этой целью необходимо регулярно консультироваться у врача и проходить профилактическое обследование, которое назначит специалист.
Источник
Механическая желтуха опухолевого генеза. Хирургическое и малоинвазивное паллиативное лечение. Что лучше?
Опухолевые поражения органов панкреатодуоденальной зоны (ПДЗ), осложненные механической желтухой (МЖ), остаются одним из наиболее сложных разделов абдоминальной хирургии.
Самым частым, грозным и, как правило, поздним симптомом опухолей данной локализации является МЖ.
Декомпрессия билиарной системы.
На протяжении многих десятилетий основным методом билиарного дренирования являлось хирургическое вмешательство с формированием одного из видов билиодигестивного анастомоза.
В последнее десятилетие в клинической практике стали широко внедрять малоинвазивные способы разрешения механической желтухи – эндоскопическое транспапиллярное дренирование желчных протоков, наружное отведение желчи при чрескожном дренировании желчных внутрипеченочных протоков или желчного пузыря.
Хирургическая операция, выполненная на фоне механической желтухи, сопровождается высокой частотой осложнений и летальных исходов. В связи с этим общепринятой является тактика этапного лечения больных с опухолевой механической желтухой. В качестве первого шага используется предоперационное дренирование желчных путей при помощи малоинвазивного способа, что позволяет купировать проявления механической желтухи и подготовить пациентов к плановому оперативному вмешательству. Отсрочка хирургической операции позволяет полностью обследовать больных и выполнить радикальное или паллиативное вмешательство в более выгодных для хирурга и пациента условиях.
Таким образом, этапное лечение больных с предварительным купированием желтухи при помощи малоинвазивного способа снижает количество летальных исходов и осложнений.
Что лучше?
К настоящему времени проблема, какой способ дренирования желчных протоков более предпочтителен при МЖ злокачественного генеза, окончательно не решена (M.C. Taylor и соавт., 2000; S. Sunpaweravong и соавт., 2005).
Ряд авторов считают методом выбора чрескожные дренирования желчных путей или транспапиллярное эндпротезирование (В.И. Малярчук и соавт., 2003; Y. Nakai и соавт., 2005), другие отдают предпочтение хирургической операции (M. Basile и соавт., 2000; M. Kahaleh и соавт., 2005).
Как хирургические, так и малоинвазивные способы билиарного дренирования имеют ряд преимуществ и недостатков.
— Хирургические операции и транспеченочное дренирование характеризуются большим количеством осложнений и высокой летальностью, однако обеспечивают длительный дренирующий эффект.
— Эндоскопические транспапиллярные операции лучше переносятся больными, сопровождаются меньшим количеством осложнений, однако имеют неудовлетворительный отдаленный результат за счет быстрой окклюзии эндопротеза.
Паллиативные билиодигестивные анастомозы (БДА).
1887г., Н.Д. Монастырский — первое в мире успешно выполненное одномоментное наложение соустья желчного пузыря с тонкой кишкой при МЖ, вызванной раком головки ПЖ.
В дальнейшем были разработаны многочисленные варианты наложения билиодигестивного соустья.
Однако, несмотря на постоянное совершенствование хирургической техники, дренирующие операции при опухолевой билиарной блокаде сопровождаются довольно высокой летальностью и большим количеством послеоперационных осложнений.
Осложнения и летальность после БДА
Таким образом, осложнения и летальность, связанные с неизбежно высоким операционным риском хирургического лечения, даже в паллиативном варианте, механической желтухи злокачественного генеза, диктуют необходимость разработки других способов дренирующих вмешательств. Проблема выбора БДА с целью декомпрессии МЖ опухолевой этиологии на современном этапе сменилась проблемой выбора малоинвазивных методов декомпрессии и их оптимального сочетания с хирургическим лечением.
Чрескожные чреспеченочные методы лечения
R.V. Pereiras и соавт., 1977г. — первые сообщения о выполнении чрескожного эндопротезирования желчных путей у больных с МЖ.
Осложнения ………………………………..4-67%
Летальность ……………………………… 6-33%
Эндоскопические методы паллиативного лечения.
1968, W.S. McCune и соавт. – первое ЭРХПГ.
N. Soehendra и соавт., 1979 – первое эндоскопическое билиарное эндопротезирование при помощи гастроскопа с боковой оптикой Olympus GIF-B2.
Транспапиллярное эндопротезирование зарекомендовало себя как эффективный метод, сопровождающийся низкой летальностью и небольшим количеством ранних осложнений после операций.
Осложнения и летальность после эндоскопического эндопротезирования.
Сравнительная оценка результатов эндоскопического эндопротезирования и хирургических БДА у больных с бластоматозной МЖ.
Хирургические паллиативные дренирующие операции.
— более инвазивны;
— большее количество ранних осложнений;
— достаточно высокая летальность;
— лучший отдаленный результат.
Эндоскопическое эндопротезирование.
— легче переносится больным;
— малая травматичность;
— хороший непосредственный результат;
— лучшее качество жизни;
— большее количество поздних осложнений (рецидив МЖ и холангита, что требует повторных госпитализаций для замены эндопротеза).
Современные данные не позволяют сделать однозначное заключение о преимуществе одного метода паллиативного лечения МЖ злокачественного генеза над другим.
Многие авторы сходятся во мнении, что у пожилых больных с тяжелой сопутствующей патологией при распространенном опухолевом процессе и прогнозируемой продолжительности жизни не более 4-6 мес следует выполнять эндопротезирование, а при большей продолжительности жизни более функциональным будет БДА (А.С. Маады, 2002; Ю.М. Панцырев и соавт., 2003; L.C. Hookey и соавт., 2005; S.Sunpaweravong и соавт., 2002).
Однако, далеко не всегда можно судить о продолжительности жизни онкологического больного с МЖ. (С.В. Давыдова, 2003; N.T. van Heek и соавт., 2002).
Выводы.
1. Эндоскопические транспапиллярные вмешательства влекут за собой меньшую летальность по сравнению с хирургическими операциями и чрескожным дренированием желчного дерева.
2. Эндоскопические транспапиллярные вмешательства сопровождаются меньшей частотой развития ранних осложнений по сравнению с хирургическими операциями и чрескожным дренированием желчного дерева.
3. Продолжительность жизни после эндоскопических вмешательств сопоставима с таковым после хирургических операций.
4. При наличии соответствующей технической оснащенности и должной квалификации врачебного персонала, выраженной сопутствующей патологии и пожилого возраста у пациентов (основной контингент больных данной патологии), предпочтение в выборе паллиативного вмешательства следует отдавать эндоскопическим вмешательствам.
Если статья оказалась для вас полезной, жмите «палец вверх» ???? и подписывайтесь на канал. Данная рубрика с научным материалом является экспериментальной, если она будет интересна читателям и наберет хотя бы 100 лайков и/или 3000 просмотров я обязательно продолжу её написание.
Теперь вы можете помочь развить наш канал, посвященный медицине, любой суммой. В назначении перевода вы можете указать своё пожелание — какую тему вы бы хотели прочитать на нашем канале. Спасибо за ваше внимание и помощь!
Источник
Механическая желтуха, при калькулезном холецистите и не только.
|
Источник