Отличие краснухи от аллергии у взрослых
Содержание статьи
Крапивница — аллергия или нет?
Крапивница на теле или в области лица представляет собой очаг бледно-красных бугорков или бляшек (волдырей) на коже. Крапивница у взрослых и детей может быть разного размера и формы, может появляться внезапно на любом участке тела. Сыпь часто бывает зудящей, а иногда сопровождается ощущениями покалывания или жжения. Симптомы крапивницы зависят от ее вида: аквагенная, аллергическая или нервная крапивница.
Что такое крапивница?
Крапивница появляется у 10-20% мужчин и женщин хотя бы раз в жизни. Заболевание чаще встречается у взрослых после 30-50 лет, чем у детей, и около 0,5-5% населения страдает хронической формой. Высыпания могут появляться и исчезать на разных участках тела независимо от вида крапивницы. В большинстве случаев у мужчин и женщин наблюдается аллергия волдырями, связанная с действием аллергенов. У детей наиболее частой причиной развития крапивницы является инфекция (ангина или острая респираторная вирусная инфекция).
Тепловая, аквагенная, аутоиммунная или аллергическая крапивница у детей и взрослых возникает, когда в коже образуется высокий уровень гистамина и других химических веществ (триггеров). Выработка триггеров возникает как ответ иммунной системы на действие раздражителей.
К раздражителям могут относится:
- еда;
- пыльца и растения;
- укусы насекомых;
- химикаты;
- латекс;
- пылевые клещи;
- тепло;
- ультрафиолет или вода;
- лекарственные средства;
- инфекции;
- эмоциональный стресс.
Крапивница — признак аллергии?
Признаки крапивницы не всегда говорят об аллергии. Во многих случаях единичный приступ высыпаний возникает из-за инфекции или вируса и он проходит в течение нескольких дней или недель. У некоторых людей случаются повторяющиеся приступы сыпи (рецидивирующая крапивница), которые возникают как аллергическая реакция на действие различных факторов:
- продукты, чаще всего орехи, шоколад, рыбу, помидоры, яйца, свежие ягоды и молоко;
- укусы насекомых;
- лекарства (например, крапивница после антибиотиков).
Рецидивирующие приступы сыпи обычно появляются через несколько часов после воздействия с любым из факторов. Независимо от причины появления сыпи и ее периодичности необходимо обратиться к врачу. Рецидивирующая крапивница может развиваться от солнечного света, холода, давления, вибрации или физических упражнений (физическая, контактная крапивница).
При несвоевременном лечении высыпаний острая форма способна перетекать в хроническую. Например, при постоянном воздействии аллергенов может развиваться хроническая индуцированная крапивница.
Какие бывают виды крапивницы?
Крапивница может быть разных видов в зависимости от действия триггера, который провоцирует ее появление. Если крапивница возникает на тепло — это тепловая крапивница. С таким диагнозом человеку нужно работать и спать в прохладной комнате и носить свободную легкую одежду. Когда на лекарства — это аллергическая крапивница. Установить перечень потенциально опасных препаратов поможет врач на основании результатов лабораторных исследований. Аллергические высыпания могут быть спровоцированы пищей, насекомыми, солнцем. Некоторые люди реагируют крапивницей на все, что вызывает у них прилив жара или потливости: солнечный свет, горячую ванну, эмоции (например, гнев).
Аутоиммунная крапивница развивается на фоне проблем с иммунной системой и часто быстро перетекает в хроническую форму. Также аутоиммунные высыпания могут быть вызваны нарушениями в работе эндокринной системы, развитием сахарного диабета, болезней щитовидной железы.
Идиопатическая крапивница — высыпания, которые на протяжении жизни человека могут появляться и исчезать, однако в большинстве случаев установить причину их возникновения невозможно. Часто медики связывают появление сыпи идиопатического характера с нарушениями иммунитета.
Примерно у 2-3% людей диагностируют идиопатическую крапивницу, появление которой может быть вызвано даже стрессом. Доктор медицины, врач-аллерголог и иммунолог из медицинского центра HonorHealth имени Джона Линкольна Конни Хсу считает, что не всегда в силах медиков выяснить, что стало причиной появления крапивницы.
Псевдоаллергическая крапивница имитирует аллергические реакции, не связанные с иммунологическими механизмами. Причина возникновения сыпи часто связана с инфекциями, нарушениями работы желудочно-кишечного тракта, воспалительными процессами в организме, приемом лекарственных средств. При отсутствии лечения возникает хроническая крапивница.
Как проявляется крапивница?
Симптомы идиопатической крапивницы и других видов крапивницы могут быть разными. В большинстве случаев крапивница характеризуется волдырями на коже, которые чешутся и могут покрывать большие участки тела и лица. Иногда Детские болезни кожи: коротко о главном крапивница у ребенка и взрослого может возникать в более глубоких тканях глаз, рта, рук или гениталий. На этих участках может появиться отек, который обычно проходит менее чем за 24 часа и называется ангионевротическим отеком.
Крапивница передается или нет?
Крапивница на руках или других частях тела не заразна и не передается от человека к человеку. У людей, страдающих крапивницей, сыпь может возникать как на груди или спине, так и на верхних или нижних конечностях, а также в области лица. У некоторых мужчин и женщин скорость распространения сыпи по телу зависит от степени тяжести Аллергия у ребенка — что делать? аллергической реакции (чем ярче симптомы, тем быстрее появляются волдыри).
Чем опасна крапивница?
Крапивница на лице и теле редко оставляет рубцы на коже или приводит к развитию гематом. Однако иногда волдыри могут стать причиной смерти человека. Например, во время тяжелой аллергической реакции они могут возникать в горле, на языке или в легких, блокируя дыхательные пути и затрудняя дыхание.
Также из-за сыпи или отдельно от нее у человека может развиться анафилактическая реакция — реакция организма, которая представляет угрозу для жизни человека и появляется в ответ на действие раздражителей аллергенного и не аллергенного характера. К симптомам анафилактической реакции относят возникновение проблем с дыханием, ангионевротического отека, сыпи, тошноты, рвоты. Иногда крапивница развивается как часть анафилактической реакции на действие аллергена.
Крапивница может развиваться в ответ на заболевания, протекающие бессимптомно (болезни печени, щитовидной железы). При обнаружении сыпи нужно обращаться к терапевту (дерматологу) и пройти обследование.
Что делать, если крапивница не проходит?
Если появились волдыри по всему телу, которые не проходят в течение двух дней, обращайтесь к врачу-дерматологу. Также обращаться за медицинской помощью необходимо в случаях, когда:
- высыпания появляются на других участках тела (быстро распространяются на здоровые кожные покровы);
- возникают симптомы аллергии;
- повышается температура тела;
- обнаружена припухлость под кожей — это может быть ангионевротический отек.
Как лечить крапивницу?
Самое хорошее средство от крапивницы — назначения, которые согласованы с лечащим врачом (терапевтом, аллергологом, дерматологом, педиатром). Самолечение может навредить здоровью. В большинстве случаев избавиться от сыпи помогают антигистаминные таблетки. Однако при хронических болезнях их нельзя принимать. Также антигистаминные препараты могут не подходить для маленьких детей. Иногда дерматолог может назначить антигистаминные уколы.
Лечение крапивницы у взрослого основано на медикаментозной терапии (кортикостероидах, кремах с ментолом или антигистаминных препаратах). В случае, когда заболевание не проходит после пройденного курса лечения, врач может направить пациента к узкопрофильному специалисту (дерматологу, аллергологу, неврологу). Если диагностирована крапивница при беременности, гинеколог (дерматолог, аллерголог) подбирает женщине антигистаминные или гормональные препараты.
Лечение крапивницы у детей часто основано на использовании антигистаминных препаратов. Если крапивница вызвана ОРВИ, педиатр назначает противовирусные и противовоспалительные препараты.
Источник
Краснуха
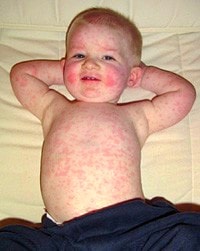
Краснуха — это острое вирусное, преимущественно детское заболевание. Типичное проявление: розово-красная сыпь, появляющаяся сначала на лице, а потом в течение нескольких часов распространяющаяся по всему телу.
Восприимчивость детей к краснухе высокая. Обычно дети в возрасте до 6-ти месяцев имеют врожденный иммунитет, полученный ими от матери, но если у ребёнка специфические антитела отсутствуют, он может заболеть даже в первые месяцы жизни.
Наиболее часто краснухой болеют дети в возрасте от 2 до 9 лет.
Иммунитет после перенесенной краснухи стойкий, пожизненный.
Причины краснухи
Краснуха передаётся воздушно-капельным путём. Хотя вирус считается нестойким, контактный путь передачи заболевания (например, через детские игрушки) также возможен.
Инкубационный период краснухи составляет от 11-ти до 24-х дней (в основной массе случаев — от 16-ти до 20-ти дней). Больной заразен уже за неделю до появления сыпи. После высыпания опасность заразиться сохраняется еще 5-7 дней.
Ещё один вариант передачи инфекции — при беременности, от матери к плоду. При подобной врожденной краснухе вирус выделяется длительно — в течение 1,5-2-х лет после рождения (с мокротой, мочой, калом).
Опасность краснухи
Главная опасность заболевания заключается в его воздействии на плод на ранних сроках беременности. В срок до 11 недель вероятность инфицирования плода при контакте с источником инфекции составляет 90%. Последствия могут быть серьёзными: различные патологии и гибель плода. Поэтому краснуха включена в число ToRCH-инфекций (группа инфекций, представляющая особую опасность для плода и здоровья будущего ребёнка).
Симптомы краснухи
Основными симптомами краснухи являются:
Сыпь
Краснуха проявляется, прежде всего, сыпью. Сыпь при краснухе имеет вид мелких розово-красных пятен круглой или овальной формы.
У детей сыпь держится 2-4, изредка 5-7 дней, затем исчезает — без пигментации и шелушения.
Подробнее о симптоме
Увеличение лимфатических узлов
Наблюдается увеличение лимфатических узлов, особенно тех, что расположены на затылке и задней стороне шеи.
Катаральные явления
Иногда у детей, заболевших краснухой, наблюдаются катаральные явления: незначительный насморк, першение в горле, сухой кашель.
Симптомы краснухи у взрослых
Методы диагностики краснухи
Не стоит полагаться на то, что у Вас или Вашего ребёнка уже есть иммунитет, поскольку наблюдались симптомы, попадающие под описание краснухи. Сходные симптомы могут иметь и другие вирусные заболевания. Абсолютную уверенность может дать только анализ крови на специфические антитела.
Серологический анализ крови
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения краснухи
При проявлении симптомов, позволяющих подозревать краснуху, ребёнка нужно показать педиатру, а взрослому человеку следует обратиться к терапевту.
Симптоматическое лечение
При краснухе назначается постельный режим, осуществляется симптоматическое лечение. Больной должен получать достаточно витаминов (в виде витаминных препаратов или в натуральном виде).
Вакцинация
Вакцинация — это простой и эффективный способ избежать опасности заболеть уже во взрослом возрасте. Особенно важно исключить угрозу заболевания краснухой будущей матери. Профилактика данного заболевания является настолько значимой, что вакцинация против краснухи включена в Национальный и Региональный календари профилактических прививок.
Вакцину вводят подкожно или внутримышечно. Вакцинация производится в возрасте 12 месяцев, повторная иммунизация (ревакцинация) — в 6 лет. Девушкам, не болевшим краснухой и ранее не привитым, вакцина вводится в возрасте от 18 лет до 25 лет. Специфический иммунитет обеспечивается практически в 100% случаев. Он развивается через 15-20 дней после прививки и сохраняется более 20 лет.
Подробнее о методе лечения
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник
Как начинается и развивается ветрянка
Как начинается и развивается ветрянка
Ветряная оспа — это острое инфекционное заболевание, отличающееся обильной зудящей сыпью на коже и поверхности слизистых. Проявляется она не моментально: инкубационный период может составлять от 10 дней до 3 недель.
Ветрянка очень заразна. Вирус передается через прямой контакт с носителем. Дети часто болеют целыми коллективами (группами в детском саду или классами в школе). Мы расскажем, как распознать заболевание в минимальные сроки, чтобы предотвратить его распространение.
Что вызывает ветрянку?
Возбудителем этой болезни является герпесвирус человека третьего типа. Он относится к подсемейству альфагерпесвирусов, которые обладают такими особенностями:
- широкий спектр носителей (люди и животные);
- короткий репродуктивный цикл;
- быстрое размножение;
- летучесть;
- быстрый распад пораженных клеток;
- гибель под воздействием УФ-лучей.
Когда вирус ветряной оспы попадает в тело человека, первые три-четыре дня он содержится внутри пузырьков, покрывающих кожу. На восьмой день он перестает определяться. Вне живого организма герпесвирус третьего типа погибает за 15 минут.
Обычно сыпь появляется через 48 часов после заражения. Носитель остается заразным еще пять дней. Инфицирование происходит воздушно-капельным путем. Возможно и контактно-бытовое заражение.
Как распознать ветрянку?
Чтобы заболеть, достаточно двух условий: побыть рядом с больным ветрянкой и не иметь ее в собственном анамнезе. Заражаются ею все, вне зависимости от возраста и силы иммунитета. В инкубационный период ничего сделать нельзя. Остается только дожидаться первых признаков:
- повышения температуры до 38-39 градусов;
- общего недомогания;
- снижения аппетита;
- появления характерной сыпи.
Сначала сыпь — редкая и выглядит как пятнышки или прыщи. Выдавливать их ни в коем случае нельзя: шрам будет очень глубоким. Объем высыпаний постепенно увеличивается, покрывая все участки тела.
На ранних стадиях ветрянку можно принять за аллергическую реакцию. Но контактный дерматит редко распространяется по всему телу и никогда не трансформируется в пузырьки.
При этом человек ощущает сильный зуд. Расчесывать ветрянку тоже нежелательно. Облегчения это не принесет, зато есть риск получить массу рубцов на коже или занести вторичную инфекцию.
Периоды течения ветряной оспы
Между заражением герпесвирусом и полным выздоровлением проходит достаточно много времени. Выделяют четыре периода:
- инкубационный (до трех недель);
- продромальный (до двух суток перед появлением высыпаний);
- высыпания (несколько волн по два-пять дней);
- образование корочек.
В продромальный период больной испытывает общее недомогание. Оно выражается в слабости, тошноте, головной боли. Иногда поднимается температура до 38-39 градусов, возникает рвота. У некоторых больных продромальный период отсутствует, и через некоторое время после заражения сразу появляются высыпания.
Ветряная оспа у взрослых вызывает тяжелые осложнения. Они возникают не сразу. Одни проявляются после десятого дня заболевания, другие — через месяц.
Как протекает ветрянка у детей?
Ветрянка считается детским заболеванием, поскольку в основном болеют в дошкольном и младшем школьном возрасте. У детей период болезни — относительно короткий (около 10 дней), тогда как у взрослых он может длиться три недели и больше.
За это время высыпания проходят несколько стадий:
- эритематозные пятна;
- узелковая сыпь (папула);
- гнойники (пустулы);
- корочки.
Выздоровление наступает, когда отпадают все корочки. До этого момента человек все еще заразен и может передать вирус ветряной оспы другим. Первая волна высыпаний обычно проходит быстро, но на смену ей приходят еще несколько.
Осложнений у детей, как правило, не бывает. Главное, чтобы малыш не расчесывал сыпь во избежание вторичного инфицирования и образования шрамов. Тяжелое течение болезни бывает у новорожденных. При появлении первых признаков ветряной оспы у младенца необходимо сразу вызывать врача.
Атипичные формы ветряной оспы у взрослых
У взрослых ветрянка сопровождается симптомами интоксикации организма. Возможны также атипичные клинические формы:
- Рудиментарная. Сыпь либо отсутствует, либо не развивается дальше стадии пятен.
- Геморрагическая. В пузырьках появляется кровавая примесь, на непораженных участках кожи — небольшие кровоизлияния. Образуются корочки черного цвета.
- Буллезная. Вместе с обычными ветряночными появляются и другие пузырьки. Они наполнены мутной желтоватой жидкостью, подсыхают долго. Если такие пузырьки лопаются раньше времени, участок кожи под ними долго мокнет и не заживает.
- Гангренозная. Ткани внутри пузырьков отмирают, под ними образуются язвы. Нередко требуется чистка от гноя.
Отдельно рассматривают генерализованную форму ветрянки. Для нее характерно поражение внутренних органов. Переносится она тяжело, встречаются летальные исходы. В группе риска — пациенты, принимающие стероидные гормоны.
Как помочь при ветрянке?
Лекарства от ветряной оспы на сегодняшний день не существует. Обычно болезнь проходит сама, а терапия ограничивается смазыванием сыпи анилиновыми красителями с бактерицидными свойствами. Обычно используется раствор бриллиантового зеленого («зеленка»). Можно принять жаропонижающее для облегчения общего состояния.
Для снятия зуда используют:
- раствор йодной настойки (2-3%);
- раствор марганцовки (1:5000);
- перекись водорода (3%);
- глицерин.
В некоторых случаях ослабить зуд помогают антигистамины. Но не следует принимать их бесконтрольно: лучше вызвать врача на дом и определить допустимые медикаменты. Принимать душ разрешается, но без мочалки во избежание повреждения пузырьков. То же самое касается использования полотенец — после водных процедур нужно аккуратно промокать тело тканью.
Осложнения ветрянки
В большинстве случаев это заболевание неопасно, дети переносят его легко. Единственная угроза — инфицирование ранки при расчесывании грязными руками. В таких случаях возможно попадание внутрь стафилококков или стрептококков, развитие гнойной инфекции.
Вирус ветрянки никуда не пропадает из организма после выздоровления. На время обезвреженный, он локализуется в спинном мозге. По прошествии лет он может активизироваться и вызвать опоясывающий лишай.
У взрослых осложнениями могут стать:
- стоматит (если сыпь появилась во рту);
- конъюнктивит (на веках);
- воспаление среднего уха.
Наибольшую опасность представляет ветряночная пневмония с летальностью 40%. Последствия инфицирования вирусом ветряной оспы могут проявиться в виде неврологических нарушений, болезней сердца, поражения суставов. Через месяц после выздоровления есть риск развития воспаления сетчатки и паралича черепных нервов.
Что такое ветряночная пневмония?
Это поражение легких, которое встречается в 16% случаев заболеваний ветрянкой и почти во всех случаях, если болезнь протекает в генерализованной форме. Первые симптомы могут появиться одновременно с высыпаниями:
- одышка;
- боль в груди;
- кашель с мокротой (нередко с кровяными примесями);
- синюшность кожи.
В легких распространяются множественные очаговые узелки, которые на рентгене похожи на поражение туберкулезом. Антибиотики в этом случае не помогают. На фоне ветряночной пневмонии часто развивается бронхит, в тяжелых случаях возможен отек легкого.
Отдельно рассматривается пневмония, развивающаяся на поздних этапах ветрянки. Она вызывается вторичной кокковой инфекцией и представляет собой обычное воспаление легких. Лечится заболевание по стандартной схеме — пенициллином.
Неврологические осложнения ветряной оспы
Последствием инфицирования герпесвирусом взрослого человека может стать вторичный энцефалит. Развивается воспаление с пятого-десятого дня высыпаний, иногда и после выздоровления. Патологический процесс может локализоваться в разных местах:
- оболочках головного мозга (менингитическая форма);
- мозжечке (атактическая форма);
- спинном мозге (миелитическая форма).
- Возможно и комбинированное поражение головного и спинного мозга (энцефаломиелит, менингоэнцефалит).
В легких случаях поражение ЦНС ветряночным вирусом приводит к нарушению координации, непроизвольным движениям глаз, дрожанию рук, головокружениям. В более тяжелых страдает зрение (вплоть до полной его потери). Самое опасное осложнение — это паралич. Не исключено также поражение психики, вплоть до олигофрении.
Опасность ветряной оспы для беременных
Если женщина во время беременности инфицируется, вирус неизбежно передается ребенку. В первом триместре это вызывает многочисленные патологии внутриутробного развития:
- недоразвитость конечностей;
- аномалии скелета;
- пороки зрительных органов;
- поражение кожи;
- патологии ЦНС;
- задержка развития.
При заражении женщины в третьем триместре беременности младенец появляется на свет с синдромом врожденной ветряной оспы. Это значит, что у новорожденного в течение первой недели жизни разовьется ветрянка. Течение ее, скорее всего, будет тяжелым с риском летальности до 30%.
Для будущей матери ветряная оспа опасна осложнениями. Высок риск возникновения ветряночной пневмонии. Женщину рекомендуется госпитализировать, особенно если ее иммунная система ослаблена.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
 
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Источник