Отличие физиологической желтухи от гемолитической болезни
Содержание статьи
Желтуха новорожденных
Желтуха новорожденных — физиологическое или патологическое состояние, обусловленное гипербилирубинемией и проявляющееся желтушным окрашиванием кожи и видимых слизистых у детей в первые дни их жизни. Желтуха новорожденных характеризуется повышением концентрации билирубина в крови, анемией, иктеричностью кожных покровов, слизистых оболочек и склер глаз, гепато- и спленомегалией, в тяжелых случаях — билирубиновой энцефалопатией. Диагностика желтухи новорожденных основывается на визуальной оценке степени желтухи по шкале Крамера; определении уровня эритроцитов, билирубина, печеночных ферментов, группы крови матери и ребенка и др. Лечение желтухи новорожденных включает грудное вскармливание, инфузионную терапию, фототерапию, заменное переливание крови.
Общие сведения
Желтуха новорожденных — неонатальный синдром, характеризующийся видимой желтушной окраской кожи, склер и слизистых оболочек вследствие повышения уровня билирубина в крови ребенка. По наблюдениям, на первой неделе жизни желтуха новорожденных развивается у 60 % доношенных и 80% недоношенных детей. В педиатрии наиболее часто встречается физиологическая желтуха новорожденных, составляющая 60-70 % всех случаев синдрома. Желтуха новорожденных развивается при повышении уровня билирубина свыше 80-90 мкмоль/л у доношенных и более 120 мкмоль/л у недоношенных младенцев. Длительная или выраженная гипербилирубинемия оказывает нейротоксическое действие, т. е вызывает повреждение головного мозга. Степень токсического воздействия билирубина зависит, главным образом, от его концентрации в крови и длительности гипербилирубинемии.
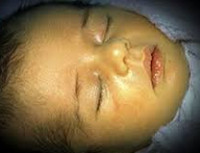
Желтуха новорожденных
Классификация и причины желтухи новорожденных
Прежде всего, неонатальная желтуха может быть физиологической и патологической. По происхождению желтухи новорожденных делятся на наследственные и приобретенные. На основании лабораторных критериев, т. е. повышения той или иной фракции билирубина различают гипербилирубинемии с преобладанием прямого (связанного) билирубина и гипербилирубинемии с преобладанием непрямого (несвязанного) билирубина.
К конъюгационным желтухам новорожденных относятся случаи гипербилирубинемии, возникающие вследствие пониженного клиренса билирубина гепатоцитами:
- Физиологическую (транзиторную) желтуху доношенных новорожденных
- Желтуху недоношенных новорожденных
- Наследственные желтухи, связанные с синдромами Жильбера, Криглера-Найяра I и II типов и др.
- Желтуху при эндокринной патологии (гипотиреозе у детей, сахарном диабете у матери)
- Желтуху у новорожденных с асфиксией и родовой травмой
- Прегнановую желтуху детей, находящихся на естественном вскармливании
- Медикаментозную желтуху новорожденных, обусловленную назначением левомицетина, салицилатов, сульфаниламидов, хинина, больших доз витамина К и др.
Гемолитическая желтуха новорожденных характеризуется повышением уровня билирубина вследствие усиленного разрушения (гемолиза) эритроцитов ребенка. К такого вида гипербилирубинемиям относят:
- Гемолитическую болезнь плода и новорожденных
- Эритроцитарные ферменто- и мембранопатии
- Гемоглобинопатию (серповидно-клеточную анемию, талассемию)
- Полицитемию
Механические желтухи новорожденных обусловлены нарушением отведения билирубина с желчью по желчным путям и кишечнику. Они могут возникать при пороках (атрезии, гипоплазии) внутрипеченочных и внепеченочных протоков, внутриутробной желчнокаменной болезни, сдавлении желчных ходов извне инфильтратом или опухолью, закупорке желчных протоков изнутри, синдроме сгущения желчи, пилоростенозе, кишечной непроходимости и пр.
Желтухи смешанного генеза (паренхиматозные) возникают у новорожденных с фетальным гепатитом, обусловленным внутриутробными инфекциями (токсоплазмозом, цитомегалией, листериозом, герпесом, вирусными гепатитами А, В, D), токсико-септическим поражением печени при сепсисе, наследственных заболеваниях обмена веществ (муковисцидозе, галактоземии).
Симптомы желтухи новорожденных
Физиологическая желтуха новорожденных
Транзиторная желтуха является пограничным состоянием периода новорожденности. Сразу после рождения ребенка избыток эритроцитов, в которых присутствует фетальный гемоглобин, разрушается с образованием свободного билирубина. Вследствие временной незрелости фермента печени глюкуронилтрансферазы и стерильности кишечника связывание свободного билирубина и его выведение из организма новорожденного с калом и мочой снижено. Это приводит к накоплению лишнего объема билирубина в подкожно-жировой клетчатке и окрашиванию кожи и слизистых в желтый цвет.
Физиологическая желтуха новорожденных развивается на 2-3 сутки после рождения, достигает своего максимума на 4-5 сутки. Пиковая концентрация непрямого билирубина составляет в среднем 77-120 мкмоль/л; моча и кал имеют нормальную окраску; печень и селезенка не увеличены.
При транзиторной желтухе новорожденных легкая степень желтушности кожных покровов не распространяется ниже пупочной линии и обнаруживается только при достаточном естественном освещении. При физиологической желтухе самочувствие новорожденного обычно не нарушается, однако при значительной гипербилирубинемии может отмечаться вялое сосание, заторможенность, сонливость, рвота.
У здоровых новорожденных возникновение физиологической желтухи связывается с временной незрелостью ферментных систем печени, поэтому не считается патологическим состоянием. При наблюдении за ребенком, организации правильного вскармливания и ухода проявления желтухи стихают самостоятельно к 2-хнедельному возрасту новорожденных.
Желтуха недоношенных новорожденных характеризуется более ранним началом (1-2 сутки), достижением пика проявлений к 7 суткам и стиханием к трем неделям жизни ребенка. Концентрация непрямого билирубина в крови недоношенных выше (137-171 мкмоль/л), его прирост и снижение происходит медленнее. Вследствие более длительного созревания ферментных систем печени у недоношенных детей создается угроза развития ядерной желтухи и билирубиновой интоксикации.
Наследственные желтухи
Наиболее распространенной формой наследственной конъюгационной желтухи новорожденных является конституциональная гипербилирубинемия (синдром Жильбера). Данный синдром встречается в популяции с частотой 2-6%; наследуется по аутосомно-доминантному типу. В основе синдрома Жильбера лежит дефект активности ферментных систем печени (глюкуронилтрансферазы) и, как следствие, — нарушение захвата билирубина гепатоцитами. Желтуха новорожденных при конституциональной гипербилирубинемии протекает без анемии и спленомегалии, с незначительным подъемом непрямого билирубина.
Наследственная желтуха новорожденных при синдроме Криглера-Найяра связана с очень низкой активностью глюкуронилтрансферазы (II тип) или ее отсутствием (I тип). При I типе синдрома желтуха новорожденных развивается уже в первые дни жизни и неуклонно нарастает; гипербилирубинемия достигает 428 мкмоль/л и выше. Типично развитие ядерной желтухи, возможен летальный исход. II тип синдрома, как правило, имеет доброкачественное течение: неонатальная гипербилирубинемия составляет 257-376 мкмоль/л; ядерная желтуха развивается редко.
Желтуха при эндокринной патологии
Обычно возникает у детей с врожденным гипотиреозом в связи с дефицитом гормонов щитовидной железы, нарушающим созревание фермента глюкуронозилтрансферазы, процессы конъюгации и экскреции билирубина. Желтуха при гипотиреозе выявляется у 50-70% новорожденных; проявляется на 2-3-й сутки жизни и сохраняется до 3-5 месяцев. Кроме желтухи, у новорожденных отмечается вялость, пастозность, артериальная гипотония, брадикардия, грубый голос, запоры.
Ранняя желтуха может возникать у новорожденных, матери которых страдают сахарным диабетом, вследствие гипогликемии и ацидоза. Проявляется затяжным желтушным синдромом и непрямой гипербилирубинемией.
Желтуха у новорожденных с асфиксией и родовой травмой
Гипоксия плода и асфиксия новорожденных задерживают становление ферментных систем, следствием чего является гипербилирубинемия и ядерная желтуха. Различные родовые травмы (кефалогематомы, внутрижелудочковые кровоизлияния) могут являться источниками образования непрямого билирубина и его усиленного проникновения в кровь с развитием желтушного окрашивания кожи и слизистых. Выраженность желтухи новорожденных зависит от тяжести гипоксически-асфиксического синдрома и уровня гипербилирубинемии.
Прегнановая желтуха
Синдром Ариеса, или желтуха детей, находящихся на естественном вскармливании, развивается у 1-2% новорожденных. Может возникать на первой неделе жизни ребенка (ранняя желтуха) либо на 7-14 день (поздняя желтуха новорожденных) и сохраняться 4-6 недель. Среди возможных причин прегнановой желтухи новорожденных называют присутствие в молоке материнских эстрогенов, препятствующих связыванию билирубина; неустановившуюся лактацию у матери и относительное недоедание ребенка, вызывающие обратное всасывание билирубина в кишечнике и его поступление в кровяное русло и др. Считается, что факторами риска желтухи у новорожденных, находящихся на грудном вскармливании, служат позднее (позже 12ч жизни) отхождение мекония, задержка пережатия пуповины, стимуляция родов. Течение такого вида желтухи новорожденных всегда доброкачественно.
Ядерная желтуха и билирубиновая энцефалопатия
При прогрессирующем повышении концентрации непрямого билирубина в крови может происходить его проникновение через гематоэнцефалический барьер и отложение в базальных ядрах головного мозга (ядерная желтуха новорожденных), обусловливающее развитие опасного состояния — билирубиновой энцефалопатии.
На первом этапе в клинике преобладают признаки билирубиновой интоксикации: вялость, апатия, сонливость ребенка, монотонный крик, блуждающий взгляд, срыгивания, рвота. Вскоре у новорожденных появляются классические признаки ядерной желтухи, сопровождающиеся ригидностью затылочных мышц, спастичностью мышц тела, периодическим возбуждением, выбуханием большого родничка, угасанием сосательного и других рефлексов, нистагмом, брадикардией, судорогами. В этот период, который длится от нескольких дней до нескольких недель, происходит необратимое поражение ЦНС. В течение последующих 2-3 месяцев жизни в состоянии детей наблюдается обманчивое улучшение, однако уже на 3-5 месяце жизни диагностируются неврологические осложнения: ДЦП, ЗПР, глухота и т. д.
Диагностика желтухи новорожденных
Желтуха выявляется еще на этапе пребывания ребенка в родильном доме врачом-неонатологом или педиатром при посещении новорожденного вскоре после выписки.
Для визуальной оценки степени желтухи новорожденных используется шкала Крамера.
- I степень — желтушность лица и шеи (билирубин 80 мкмоль/л)
- II степень — желтушность распространяется до уровня пупка (билирубин 150 мкмоль/л)
- III степень — желтушность распространяется до уровня коленей (билирубин 200 мкмоль/л)
- IV степень — желтушность распространяется на лицо, туловище, конечности, за исключением ладоней и подошв (билирубин 300 мкмоль/л)
- V — тотальная желтушность (билирубин 400 мкмоль/л)
Необходимыми лабораторными исследованиями для первичной диагностики желтухи новорожденных являются: билирубин и его фракции, общий анализ крови, группа крови ребенка и матери, тест Кумбса, ПТИ, общий анализ мочи, печеночные пробы. При подозрении на гипотиреоз необходимо определение тиреоидных гормонов Т3, Т4, ТТГ в крови. Выявление внутриутробных инфекций осуществляется методом ИФА и ПЦР.
В рамках диагностики механических желтух новорожденным проводится УЗИ печени и желчных протоков, МР-холангиография, ФГДС, обзорная рентгенография брюшной полости, консультация детского хирурга и детского гастроэнтеролога.
Лечение желтухи новорожденных
Для предотвращения желтухи и уменьшения степени гипербилирубинемии все новорожденные нуждаются в раннем начале (с первого часа жизни) и регулярном грудном вскармливании. У новорожденных с неонатальными желтухами частота рекомендуемых кормлений грудью составляет 8-12 раз в сутки без ночного перерыва. Необходимо увеличение суточного объема жидкости на 10-20% по сравнению с физиологической потребностью ребенка, прием энтеросорбентов. При невозможности оральной гидратации проводится инфузионная терапия: капельное введение глюкозы, физ. раствора, аскорбиновой кислоты, кокарбоксилазы, витаминов группы В. С целью повышения конъюгации билирубина новорожденному с желтухой может назначаться фенобарбитал.
Самым эффективным методом лечения непрямой гипербилирубинемии является фототерапия в непрерывном или прерывистом режиме, способствующая переводу непрямого билирубина в водорастворимую форму. Осложнениями фототерапии могут являться гипертермия, дегидратация, ожоги, аллергические реакции.
При гемолитической желтухе новорожденных показано заменное переливание крови, гемосорбция, плазмаферез. Все патологические желтухи новорожденных требуют незамедлительной терапии основного заболевания.
Прогноз желтухи новорожденных
Транзиторная желтуха новорожденных в подавляющем большинстве случаев проходит без осложнений. Однако нарушение механизмов адаптации может привести к переходу физиологической желтухи новорожденных в патологическое состояние. Наблюдения и доказательная база свидетельствуют об отсутствии взаимосвязи вакцинации от вирусного гепатита В с желтухой новорожденных. Критическая гипербилирубинемия может привести к развития ядерной желтухи и ее осложнений.
Дети с патологическими формами неонатальной желтухи подлежат диспансерному наблюдению участкового педиатра и детского невролога.
Источник
ЖЕЛТУХИ У НОВОРОЖДЕННЫХ
Желтуха — это окрашивание кожи и слизистых оболочек в желтый цвет. Иногда желтушность кожи называют иктеричностью (от ikterоs — желтуха). Нередко родители слышат от лечащего врача, что у ребенка кожа и склеры глаз «иктеричны», это значит, что они имеют желтушную окраску. Развитие желтухи связано с повышенным содержанием в крови особого вещества из группы желчных пигментов, которое называется билирубин (от bilis — желчь и rubin — красный). Этот красный желчный пигмент является главным пигментом желчи и продуктом обмена гемоглобина, именно он придает желчи характерный золотисто-желтый цвет. После отщепления молекулы железа от молекулы гемоглобина отщепляется и глобин (белковая часть вещества). Под влиянием окислителей происходит ряд биохимических реакций, в результате которых остается билирубин, который не содержит в своей молекуле белок. Такой билирубин называют непрямым, или свободным. Эта фракция билирубина попадает в плазму крови, «прикрепляется» к белку альбумину и в таком виде циркулирует в крови. Непрямой билирубин не растворяется в воде, токсичен и не проходит через почечный фильтр и почками не выделяется. В печеночной клетке к молекуле непрямого билирубина присоединяются две молекулы вещества, которое называется глюкуроновой кислотой, и образуется другая фракция билирубина — прямой билирубин, или связанный. Он не токсичен, растворяется в воде, проходит через почечный барьер и выделяется с мочой. Именно прямой билирубин хорошо проникает в ткани и обуславливает желтушное окрашивание кожи, склер, слизистых оболочек.
Различают 4 разновидности желтух: конъюгационные, гемолитические, механические (обтурационные) и печеночные (паренхиматозные). Конъюгационная (от лат. сonjugatio — соединение) желтуха связана с нарушением процессов превращения непрямого билирубина. Гемолитическая возникает вследствие интенсивного распада (гемолиза) эритроцитов. Обтурационная желтуха развивается в результате механического препятствия на пути оттока желчи в двенадцатиперстную кишку (при желчнокаменной болезни, при заболеваниях желчных путей). Печеночная (паренхиматозная) желтуха обусловлена поражением ткани печени при гепатите различной природы (вирусном, токсическом, реактивном).
Желтуха физиологическая (желтуха новорожденных) — транзиторная (временная) конъюгационная желтуха, возникающая у большинства здоровых новорожденных в первые дни жизни, вследствие того, что эритроциты плода содержат особый вид гемоглобина (гемоглобин F — фетальный) и эти эритроциты после рождения разрушаются. Кроме этого, у новорожденных имеется и дефицит специального белка, который обеспечивает перенос билирубина через мембраны печеночных клеток. Способствует избыточному накоплению билирубина запаздывание созревания ферментативных систем печени, участвующих в превращении непрямого билирубина в прямой. Еще один фактор, влияющий на скорость выведения билирубина из организма — это низкая выделительная способность печени у новорожденных детей.
Проявляется физиологическая желтуха новорожденных окрашиванием кожи в желтый цвет на 3-4-й день после рождения. Печень и селезенка не увеличиваются, признаков усиленного распада (гемолиза) эритроцитов и анемии нет. По мере улучшения работы системы выделения билирубина и исчезновения избыточных кровяных клеток из русла крови, желтуха исчезает (обычно через 1-2 недели) и не причиняет никакого вреда ребенку.
Желтуха у недоношенных детей встречается чаще, чем у доношенных, она более выражена и держится более длительно — до 3-4 недель. Уровень прямого билирубина при этой форме желтухи достигает максимума на 5-6-й день жизни ребенка. В случае интенсивной желтухи дополнительно используют медикаментозные средства и фототерапию (терапию светом от специальной лампы). Под влиянием света происходит структурная изомеризация билирубина и образуется так называемый «люмирубин», который имеет другой путь выведения, быстро проникает в желчь и мочу.
Выраженность повышения уровня билирубина в крови у недоношенных не зависит от массы тела при рождении, а находится в прямой зависимости от степени зрелости плода и наличия заболеваний матери в период беременности.
Редко встречается желтуха, вызываемая молоком матери (ее надо отличать от желтухи при грудном вскармливании), она встречается примерно у 1% вскармливаемых грудью новорожденных со значительными проявлениями желтухи. Появляется она после 1-й недели жизни ребенка. Предполагается, что эта форма желтухи связана с содержанием в молоке матери веществ из класса жирных кислот, которые угнетают функцию печеночных клеток ребенка и снижают активность ферментов, обеспечивающих «превращение» непрямого билирубина в прямой.
Желтуха при грудном вскармливании развивается на 2-4-й день жизни, угасает на 3-4-й неделе, частота ее встречаемости — до 15 % случаев. При этом виде желтухи ребенка следует чаще кормить (можно больше 8 раз в сутки) грудным молоком, так как грудное вскармливание способствует более частому стулу и более быстрому выведению билирубина из организма. Так как у детей с повышенным уровнем билирубина часто повышенная сонливость, то их рекомендуют обязательно будить для кормления.
Прекращают грудное вскармливание у детей с желтухой только при некоторых наследственных заболеваниях, связанных с нарушением обмена веществ, например, при галактоземии.
К группе конъюгационных желтух относится конституциональная печеночная дисфункция (синдром Жильбера-Мейленграхта) — наследственное заболевание. Причиной нарушения билирубинового обмена при этой форме желтухи является изменение процессов захвата молекулы билирубина печеночной клеткой или нарушение связывания билирубина с глюкуроновой кислотой, что связано с наследственной неполноценностью ферментативных систем печени. По клинике синдром Жильбера очень сходен с транзиторной физиологической желтухой новорожденных. Печень и селезенка не увеличиваются, признаков повышенного распада эритроцитов и малокровия не наступает. Окраска кала и мочи нормальная. Лечение проводится симптоматическое. Прогноз благоприятный.
Желтуха у новорожденных может развиться при гипотиреозе — снижении функциональной активности щитовидной железы. Сочетается такая форма желтухи с другими признаками недостаточной выработки гормонов щитовидной железы: отечностью тканей, грубостью голоса, сухостью волос, повышением уровня холестерина крови, задержкой процессов окостенения и др. Возникает желтуха при гипотиреозе на 2-3-й день жизни, длится до 3-12 недель, а иногда и до 4-5 месяцев. Лечение проводят по рекомендации эндокринолога с использованием препаратов — гормонов щитовидной железы.
Желтуха детей, родившихся у матерей с сахарным диабетом, связана с незрелостью печени ребенка, если у матери тяжелое течение сахарного диабета. При очень высоких показателях уровня билирубина проводят внутривенное вливание препаратов, способствующих более быстрому выведению билирубина из организма.
Желтуха у детей с пилоростенозом и обструкцией кишечника. Причиной повышения уровня непрямого билирубина крови при этом заболевании является обратное всасывание его из кишечника. При пилоростенозе увеличенный отдел желудка (привратник) может сдавливать общий желчный проток и нарушать желчеотделение. Лечение основного заболевания приводит к нормализации пигментного обмена и исчезновению желтухи.
Гемолитическая желтуха является проявлением повышенного разрушения эритроцитов ребенка. Наиболее часто она является симптомом гемолитической болезни новорожденного (ГБН), связанной с несовместимостью крови матери и плода по группе или резус-фактору. Развиваются гемолитические желтухи также при дефиците ферментативных систем эритроцитов, при нарушении структуры гемоглобина (например, при серповидно-клеточной анемии), при нарушении формы и структуры самого эритроцита (например, микросфероцитозе — анемии Минковского-Шоффара). Патологическая желтуха проявляется в течение первых суток после рождения. Она развивается, когда чрезмерно быстро разрушается много эритроцитов. Если высвобождается очень много билирубина, это может вызвать нарушения функции головного мозга. Такое состояние называют «ядерной желтухой» или «билирубиновой энцефалопатией», так как при этой тяжелой форме желтухи новорожденных желчные пигменты и дегенеративные изменения обнаруживают в сером веществе головного мозга (особенно в ядрах ствола). Проявляется заболевание сонливостью, плохим сосанием, изменением рефлексов. Среди поздних проявлений — глухота, параличи, умственная отсталость.
Лечение зависит от причин развития гемолитической желтухи и нередко требует проведения заменного переливания крови.
Печеночная желтуха развивается при поражении печени вирусами, бактериями, простейшими (гепатит, сепсис, цитомегаловирусная инфекция и др.). При этом состоянии происходит накопление в крови непрямого и прямого билирубина. Кожа ребенка и слизистые оболочки окрашиваются в желтый цвет с зеленоватым оттенком, происходит увеличение печени, иногда и селезенки. Стул становится слабо окрашенным, моча приобретает более интенсивную окраску. В анализах крови обнаруживают повышение показателей активности печеночных ферментов. Лечение проводят комплексное, в зависимости от причин появления паренхиматозной желтухи.
При обтурационной (механической) желтухе происходит увеличение печени и селезенки, обесцвечивание кала и усиление окраски мочи. Эта форма желтухи может развиваться при кисте желчного протока, кольцевидной поджелудочной железе, атрезии (недоразвитии) желчных ходов, при сгущении желчи на фоне гемолитической болезни, при муковисцидозе и др. Лечение зависит от причин, вызвавших механическую желтуху. При ряде патологических состояний необходимо хирургическое вмешательство.
В настоящее время известно более 50 заболеваний, которые могут проявляться желтушным окрашиванием кожи у детей в период новорожденности. Поэтому длительное сохранение желтушного окрашивания кожи у новорожденного требует обязательного определения уровня общего билирубина и его фракций в сыворотке крови, показателей функции печени, общего анализа крови, ультразвукового исследования органов брюшной полости и консультации специалистов для уточнения причины желтухи и своевременного проведения лечения.
ПАМЯТКА ДЛЯ ПАЦИЕНТОВ
Вы перенесли острый гепатит В, С, и Вам необходимо знать, что исчезновение желтухи, удовлетворительные лабораторные показатели и хорошее самочувствие не служат показателями полного выздоровления, так как полное восстановление здоровья печени наступает в течение 6 месяцев. С целью предупреждения обострения заболевания и перехода в хроническую форму важно строго соблюдать врачебные рекомендации, относящиеся к последующему наблюдению и обследованию в условиях поликлиники, режиму дня, диете, а также к условиям труда.
РЕЖИМ
Возвращение к трудовой деятельности, связанной с большим физическим напряжением или профессиональными вредностями, допустимо не ранее чем через 3-6 месяцев после выписки. До этого возможно продолжение трудовой деятельности в облегченных условиях.
После выписки из стационара следует остерегаться переохлаждения и избегать перегревания на солнце, не рекомендуют поездки на южные курорты на протяжении первых 3 месяцев. Также следует остерегаться приема медикаментов, оказывающих побочное (токсическое) влияние на печень. После нормализации биохимических показателей крови на протяжении 6 месяцев запрещается участие в спортивных соревнованиях. Переболевшие ОГВ и ОГС освобождаются от профилактических прививок на 6 месяцев. Занятия спортом ограничиваются лишь комплексом лечебной гимнастики.
ДИЕТА
На протяжении 6 месяцев после выписки необходимо обращать особое внимание на питание, которое должно быть достаточно полноценным, при полном исключении вредных для печени веществ. Алкогольные напитки (в том числе пиво) категорически запрещаются. Питаться в течение дня необходимо регулярно через каждые 3-4 часа, избегая переедания.
Разрешено
Молоко и молочные продукты во всех видах.
Отварное и тушеное мясо — говядина, телятина, куры, индейка, кролик.
Отварная свежая рыба — щука, карп, судак и морская рыба: треска, окунь, ледяная.
Овощи, овощные блюда, фрукты, квашеная капуста.
Крупяные и мучные изделия.
Супы овощные, крупяные, молочные.
Ограничено можно
Мясные бульоны и супы — нежирные, не чаще 1-2 раза в неделю.
Сливочное масло (не более 50-70 г/сутки, для детей — 30-40 грамм), сливки, сметана.
Яйца — не более 2-3 раз в неделю, белковые омлеты.
Сыр в небольшом количестве, только не острый.
Сосиски говяжьи, колбаса докторская, диетическая, столовая.
Икра лососевых и осетровых, сельдь.
Помидоры.
Запрещено
Алкогольные напитки.
Все виды жареных, копченых и маринованных продуктов.
Свинина, баранина, гуси, утки.
Острые приправы — хрен, перец, горчица, уксус.
Кондитерские изделия — торты, пирожные.
Шоколад, шоколадные конфеты, какао, кофе.
Томатный сок.
ВРАЧЕБНОЕ НАБЛЮДЕНИЕ И КОНТРОЛЬ
Обследование перенесших вирусные гепатиты проводят через 1,3,6 месяцев, а далее в зависимости от заключения диспансерного врача. Снятие с учета при благоприятном исходе проводят не ранее 12 месяцев после выписки из стационара.
Помните, что только наблюдение врача-инфекциониста и регулярное лабораторное обследование позволит установить факт Вашего выздоровления или перехода заболевания в хроническую форму. В случае назначения врачом противовирусного лечения Вы должны строго соблюдать режим введения препарата и регулярно приходить на лабораторный контроль показателей крови, так как это позволит максимально снизить вероятность побочного действия препарата и обеспечить контроль над инфекцией.
Явиться на лабораторное обследование нужно в строго назначенный врачом день натощак.
Ваше первое посещение КИЗ поликлиники назначает лечащий врач.
Установленные контрольные сроки повторных врачебных осмотров в поликлинике или гепатологическом центре обязательны для всех, перенесших вирусный гепатит. При необходимости Вы можете обращаться в кабинет последующих наблюдений стационаров, или гепатологический центр, или КИЗ поликлиники также и помимо этих сроков.
Будьте внимательны к своему здоровью!
Строго соблюдайте режим и диету!
Являйтесь регулярно на врачебные осмотры!
Источник