От стеноза может быть желтуха
Содержание статьи
еханическая желтуха – причины, симптомы, диагностика и лечение
Содержание:
- Что такое механическая желтуха?
- Причины появления механической желтухи
- Симптомы механической желтухи
- Диагностика механической желтухи
- Лечение механической желтухи
Что такое механическая желтуха?
Механическая желтуха — это патологический синдром, заключающийся в нарушении оттока печеночной желчи по желчным путям в двенадцатиперстную кишку из-за механических препятствий.
Синонимы заболевания: обтурационная желтуха, подпеченочная желтуха, ахолическая желтуха, резорбционная желтуха, внепеченочный холестаз.
Механическая непроходимость желчных путей развивается как осложнение большой группы заболеваний поджелудочной железы и билиарной системы (системы желчных протоков и сфинктеров, которые регулируют ток желчи) и сопровождается такими общими симптомами, как желтушная окраска кожи, слизистой оболочек и склер, потемнение мочи, обесцвечивание кала, кожный зуд, боли в животе.
Последствием прогрессирующей желтухи могут стать печеночная недостаточность, почечная недостаточность, гнойный холангит, сепсис, билиарный цирроз или холангитический абсцесс печени, в особо тяжелых случаях и при отсутствии квалифицированной медицинской помощи – летальный исход.
Среди наиболее частых причин механической желтухи выделяют желчнокаменную болезнь (29% случаев) и злокачественные опухоли (67% случаев). В возрасте до 30 лет преобладает желчнокаменная болезнь; в возрастной группе 30-40 лет опухоли и желчнокаменная болезнь как причины появления желтухи встречаются одинаково часто. У пациентов старше 40 преобладают опухолевые новообразования.
В целом механическая желтуха чаще диагностируется у женщин (82%). Однако опухолевая обструкции желчных путей встречается чаще у мужчин (54%).
Причины появления механической желтухи
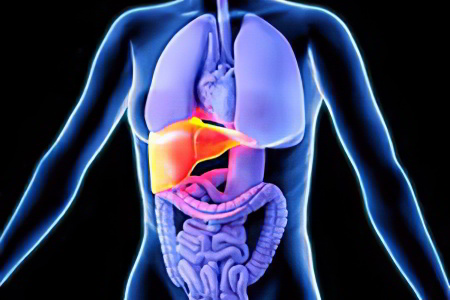
На сегодняшний день причины возникновения механической желтухи вследствие сдавления желчных путей изучены хорошо.
В зависимости от этиологических факторов они подразделяются на 5 групп:
Врожденные аномалии развития билиарной системы: гипоплазия и атрезия желчевыводящих путей;
Доброкачественные изменения в билиарной системе и поджелудочной железе, обусловленные желчнокаменной болезнью: конкременты (камни) в желчных протоках; дивертикул (выпячивание стенки) двенадцатиперстной кишки и стеноз большого дуоденального сосочка (БДС), находящегося внутри нисходящей части двенадцатиперстной кишки; рубцовые структуры протоков; кисты; хронический индуративный панкреатит; склерозирующий холангит;
Стриктуры магистральных желчных протоков как последствие оперативного вмешательства (образовавшиеся в результате случайного повреждения протоков или неправильного наложения швов);
Первичные и вторичные (метастатические) опухоли органов панкреато-гепатобилиарной системы: рак желчного пузыря, рак головки поджелудочной железы и БДС, а также наличие в печени метастаз опухолей различной локализации (распространенный рак желудка, лимфогранулематоз);
Поражение печени и желчных путей паразитами (альвеококкоз, эхинококковая киста и др).
Наиболее часто причиной обтурационной желтухи являются опухолевые новообразования (печени, желчевыводящих путей, головки поджелудочной железы) и желчнокаменная болезнь. Врожденные пороки развития билиарной системы и паразитарные заболевания – гораздо реже. В пожилом возрасте преимущественно встречается калькулезная (из-за желчных камней) и опухолевая непроходимость, в возрасте моложе 40 лет причиной чаще становится желчнокаменная болезнь.
По теме: Современные и народыне методы удаления камней из желчного пузыря
Язва двенадцатиперстной кишки и острый аппендицит (в случае расположения червеобразного отростка в зоне ворот печени) являются очень редкими причинами данного патологического синдрома.
Холестаз (уменьшение поступления желчи в двенадцатиперстную кишку) возникает чаще всего из-за миграции конкрементов в протоки из желчного пузыря. Образование конкрементов в самих протоках наблюдается значительно реже. Обычно они попадают из желчного пузыря в холедох (общий желчный проток) во время приступа печеночной колики. Закупорка протока происходит, когда камень большого размера не может пройти через него. Иногда из-за продолжительного спазма сфинктера Одди (гладкой мышцы, находящейся в БДС) даже маленькие камни застревают в терминальном отделе холедоха.
Наличие камней в протоках диагностируется примерно у 20% больных желчнокаменной болезнью. Желтуха при холестазе, обусловленном желчнокаменной болезнью, в 65% случаев носит преходящий характер. Её симптомы ослабевают после прохождения камней в кишечник. Частота развития стеноза (сужения) БДС составляет 25%.
Опухоли панкреато-гепатобилиарной зоны становятся причиной желтухи в 37% случаев. На первом месте по частоте стоит рак головки поджелудочной железы и БДС, на втором – опухоли магистральных желчных путей и желчного пузыря. Опухоли печени и её протоков встречаются достаточно редко.
Симптомы механической желтухи
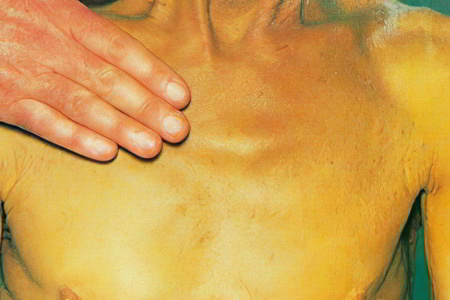
К общим признакам заболевания относятся:
Тупые боли в эпигастральной области и под ребрами справа, которые нарастают постепенно;
Темная моча и обесцвеченный, жидкий стул;
Желтизна кожных покровов, слизистых и склер глаз; желтушная окраска кожи постепенно принимает землистый оттенок;
Кожный зуд;
Тошнота, изредка – рвота;
Снижение аппетита, похудение
Повышение температуры тела;
В некоторых случаях желтоватые холестериновые отложения на веках в виде четко очерченных образований, выступающих над поверхностью кожи;
Увеличение печени.
При закупорке конкрементами желчных протоков боли спазматические, резкие, могут отдавать в область грудной клетки, в правую подмышку и лопатку. Внешние признаки желтухи проявляются спустя 1-2 суток после ослабления печеночной колики. Пальпация области печени болезненна. Желчный пузырь не прощупывается. Нажатие на область справа под ребрами вызывает непроизвольную задержку дыхания. Возможны тошнота и рвота.
При опухолях поджелудочной железы, БДС, желчных путей боль тупая, локализуется в подложечной области, отдает в спину. При пальпации обнаруживается растянутый желчный пузырь, нажатие на который безболезненно. Печень увеличена, обладает эластичной или плотной консистенцией, при злокачественном процессе имеет узловатую структуру. Селезенка прощупывается редко. Внешним признакам желтухи предшествуют снижение аппетита, кожный зуд.
Увеличение печени относится к распространенным признакам продолжительной обтурационной желтухи. Печень увеличивается из-за её переполнения застойной желчью и воспаления желчных путей.
Увеличение желчного пузыря характерно для опухолей БДС, головки поджелудочной железы и терминальной части холедоха. Увеличение печени встречается у 75% пациентов, увеличение желчного пузыря – у 65%, но при лапароскопии диагностируется почти у 100% больных.
Кожный зуд часто начинает беспокоить ещё до появления признаков желтухи, особенно при опухолевом генезе заболевания. Он сильный, изнуряющий, не поддается снятию терапевтическими средствами. На коже появляются расчесы, образуются мелкие гематомы. Снижение веса обычно наблюдается при желтухе, обусловленной раковыми опухолями.
Повышение температуры преимущественно бывает связано с инфицированием желчных путей, более редко – с распадом опухоли. Длительное повышение температуры является дифференциальным признаком, отличающим подпеченочную желтуху от вирусного гепатита, при котором в период появления признаков желтухи температура снижается до пределов нормы.
Прогноз механической желтухи
Продолжительность заболевания варьируется в широком диапазоне: от нескольких дней при кратковременной закупорке камнями общих желчных путей до нескольких месяцев при опухолевых процессах. Прогноз механической желтухи определяется течением основного заболевания.
Диагностика механической желтухи

Предварительный диагноз оказывается нетрудным при наличии запущенной опухоли, которая легко пальпируется. Но при начальных проявлениях холестаза диагностика вызывает определенные сложности, так как жалобы больного и общие клинические симптомы могут быть признаками многих заболеваний. Лабораторные методы малопригодны для ранней диагностики механической желтухи. Повышение уровня холестерина, билирубина, активности щелочной фосфатазы характерны и для внутрипеченочного холестаза, и для вирусного гепатита.
Поэтому решающая роль принадлежит инструментальным методам исследования, из которых применяются следующие:
Ультразвуковая диагностика. Выявляет расширение желчных протоков, наличие в них конкрементов и очаговое поражение печени. При локализации камней в желчном пузыре вероятность их выявления составляет 90%, при локализации в терминальной части общего желчного протока – 25-30%. К редким ошибкам относится идентификация опухоли желчного пузыря как скопления конкрементов.
Релаксационная дуоденография. Метод представляет собой рентген двенадцатиперстной кишки в условиях её искусственной гипотонии. Применяется для диагностики симптома Фростберга (деформации внутренней поверхности нисходящего отдела двенадцатиперстной кишки, в результате которой её контур напоминает букву «Е») и дивертикула двенадцатиперстной кишки. Симптом Фростберга является признаком индуративного панкреатита или рака поджелудочной железы с метастазами в двенадцатиперстную кишку.
Эндоскопическая ретроградная холангиопанкреатография (РХПГ). Используется при недостаточности результатов УЗИ, когда подозревается блокада БДС. При этом методе в проток вводится контрастное вещество с помощью канюли (специальной трубки), и затем делается серия рентгеновских снимков. РХПГ позволяет диагностировать опухоли малых размеров, провести цитологический и гистологический анализ эпителия и содержимого протока. Это высокоинформативный метод, но, поскольку он является инвазивным, то может сопровождаться серьезными осложнениями.
Чрескожная чреспеченочная холангиография. Показана при блокаде желчных путей у ворот печени. В этом случае под местным обезболиванием под контролем УЗИ через кожу и ткань печени в один из печеночных протоков вводится тонкая игла с контрастным веществом. Количество осложнений при этом методе больше, чем при РХПГ (внутреннее кровотечение, вытекание желчи, перитонит).
Радиоизотопное сканирование печени. Применяется для диагностирования опухолей и при паразитарных поражениях печени (альвеококкозе), когда другим способом выявить механическое препятствие в желчевыводящих путях затруднительно.
Лапароскопия. Это наиболее инвазивный метод, и применяется он тогда, когда другие методы оказались малорезультативными в плане точной диагностики. Использование лапароскопии целесообразно при выявлении метастаз, для определения степени пораженности печени при альвеококкозе и т. д.
Лечение механической желтухи
Лечение данного заболевания преимущественно хирургическое.
Консервативная терапия
Включает соблюдение диеты с упором на овощи, фрукты, молочные продукты. Питание должно быть дробным, блюда – отварными и протертыми. Рекомендуется пить как можно больше жидкости (соки, вода).
Проводится внутривенное введение глюкозы, витаминов группы В, Эссенциале, метионина или липокаина (для стимуляции кровообращения в печени), Викасола (для предупреждения кровотечений), Трентала, глютаминовой кислоты. По необходимости назначаются антибиотики, плазмаферез (очистка крови), энтеросорбция (процедура детоксикации).
По теме: Лечение желтухи народными средствами
Оперативное лечение
Зависит от первичного заболевания, ставшего причиной механической желтухи. В зависимости от этого может проводиться:
Наружное дренирование желчных протоков – восстановление оттока желчи при закупорке билиарной системы. Это малоинвазивный метод, который может быть применен в плановом порядке.
Эндоскопическая холецистэктомия – удаление желчного пузыря через эндоскопические отверстия в брюшной стенке.
Эндоскопическая папиллосфинктеротомия – удаление камней из желчного пузыря.
Холедохолитотомия – осуществляется совместно с удалением желчного пузыря и заключается в удалении камней из общего желчного протока, для чего вскрывается его передняя стенка.
Частичная гепатэктомия – удаление участков ткани печени, пораженных патологическим процессом.
Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Образование:
Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности «Гастроэнтерология» — учебно-научный медицинский центр.
Наши авторы
Источник
Стеноз: что это такое? Лечение стеноза, что означает, причины стеноза, диагностика
Стеноз — термин, обозначающий сужение просвета любого полого органа или кровеносного сосуда. Часто стеноз также называют стриктурой, например, стриктура уретры — сужение мочеиспускательного канала.
Сужение просвета органа неизбежно приводит к нарушению его функции. Как правило, стеноз нарастает со временем и сам без лечения не проходит. Он может выступать в роли симптома или осложнения многих заболеваний.
Каковы причины стеноза?
Существует много различных причин возникновения стенозов. Основные из них:
- Врожденные пороки развития (например, врожденные клапаны мочеиспускательного канала, врожденная кишечная непроходимость из-за недоразвития кишечника).
- Пролиферативное воспаление стенки органа – воспалительный процесс, при котором происходит разрастание тканей.
- Рубцевание стенки органа после повреждения, воспалительного процесса, язвы.
- Доброкачественные и злокачественные опухоли.
- В сосудах причиной стеноза часто становятся тромбы, атеросклеротические бляшки.
- Сдавление полого органа извне, например, опухолью, расположенной в соседнем органе.
- Гипертрофия стенки органа – например, это состояние нередко становится причиной сужения привратника желудка.
- Травмы и остеофиты (костные выросты) могут стать причиной стеноза костных каналов, в частности, позвоночного.
В каких органах может возникать стеноз?
Стеноз может возникать в любых органах, в которых имеется просвет, в сердце и в сосудах разного диаметра, в различных анатомических каналах. Симптомы стеноза отличаются большим многообразием – они зависят от пораженного органа и нарушенных функций.
Распространенные разновидности стенозов:
- Стенозы органов пищеварительной системы: пищевода, желудка, кишечника, желчевыводящих протоков, протока поджелудочной железы, фатерова сосочка (место впадения в двенадцатиперстную кишку желчного протока и протока поджелудочной железы).
- Стенозы дыхательных путей: гортани, трахеи, бронхов.
- Стенозы органов сердечно-сосудистой системы: клапанов сердца, аорты, артерий и вен разного диаметра.
- Стенозы органов мочевыделительной системы: мочеточников, мочеиспускательного канала, шейки мочевого пузыря, почечных артерий.
- Стеноз позвоночного столба. Частые причины – перенесенные травмы позвоночника, остеофиты, опухоли, грыжи межпозвоночных дисков.
- Стенозы в нервной системе: самым ярким примером является несообщающаяся гидроцефалия; среди причин могут быть опухолевые процессы в головном и спинном мозге.
Стенозы в онкологии
Злокачественные опухоли нередко перекрывают просвет полых органов, нарушая их функции. При этом состояние больного всегда значительно ухудшается, прогноз становится более серьезным. Если радикальная операция по поводу злокачественного новообразования невозможна, то врач проводит паллиативное хирургическое вмешательство, чтобы устранить стеноз, восстановить функции органа, улучшить состояние больного.
Состояние больного улучшается, когда начинается распад опухоли – она больше не перекрывает просвет органа. Опухоль распадается под действием химиотерапии, реже – самостоятельно. Вещества, которые выделяются в кровь во время массивного распада опухолевых клеток, отравляют организм и способны приводить к тяжелым осложнениям.
Как выявляют стеноз?
Если имеется подозрение на стеноз, врач может назначить следующие исследования:
- Рентгенография и рентгеноскопия (в том числе с контрастным усилением).
- Ангиография – рентгенография с введением в сосуды рентгеноконтрастного раствора.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти исследования также можно выполнять с контрастным усилением.
- Ультразвуковое исследование (УЗИ). Также выполняется допплерография – исследование кровотока в сосудах при помощи ультразвука.
- Эндоскопические исследования, например, фиброэзофагогастродуоденоскопия (ФЭГДС) для выявления стеноза пищевода, желудка, двенадцатиперстной кишки.
Лечение стеноза
Стеноз устраняют хирургическим путем. При этом не всегда получается одновременно устранить и сам стеноз, и вызвавшую его причину. Например, хирург может восстановить проходимость кишечника, убрав часть злокачественной опухоли, но не всегда возможно, особенно на поздних стадиях, удалить новообразование целиком и его метастазы.
В ряде случаев стеноз можно устранить при помощи эндоскопических инструментов, введенных в просвет органа. Такие инструменты могут быть введены в пищевод, желудок, двенадцатиперстную кишку, сосуды (стентирование), прямую кишку, дыхательные пути, мочеиспускательный канал, мочевой пузырь, желчевыводящие пути.
Также, в частности, при рубцовом стенозе прямой кишки, мочеиспускательного канала и других органов выполняют бужирование. В орган вводят мягкий или твердый стержень – буж. Применяют несколько бужей, диаметр которых постепенно увеличивается. Таким образом, просвет органа постепенно расширяется.
Если не удается восстановить просвет органа, хирург создает обходные пути – накладывает анастомоз или кожный свищ. Например, при опухолях прямой кишки выполняют колостомию –кишку выводят в отверстие на коже живота. В отдельных случаях применяют специальные методы. Так, при опухолях печени, которые приводят к стенозу желчевыводящих путей и нарушению оттока желчи, проводят эндоскопическое стентирование или дренирование желчевыводящих путей при помощи тонкой иглы, введенной в печень через кожу.
Стенозы разных органов нередко приводят к тяжелым осложнениям и могут представлять угрозу для жизни. Их необходимо выявлять и устранять как можно раньше.
Источник
Стеноз привратника желудка (пилоростеноз) у детей
Что такое стеноз привратника (пилоростеноз) желудка
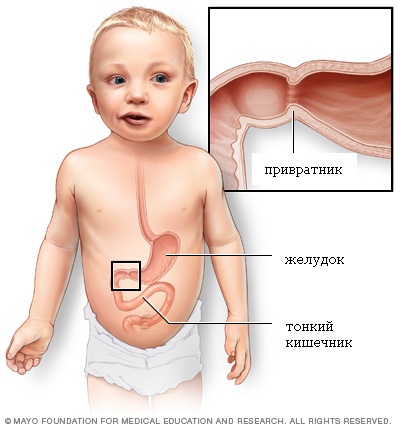
Стеноз привратника (пилоростеноз) является относительно редким заболеванием, поражающим выходное отверстие из желудка в двенадцатиперстную кишку (привратник) у новорожденных детей. Привратником называют мышечный клапан, функция которого состоит в удержании пищи в желудке до тех пор, пока она не будет готова к следующему этапу в процессе пищеварения.
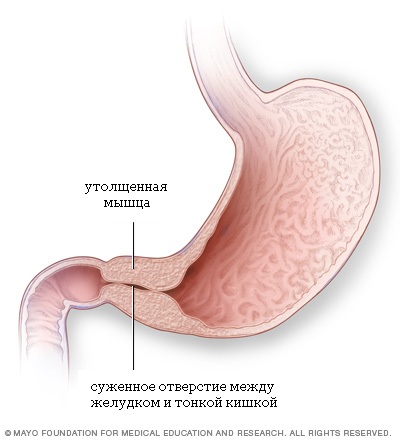
При пилоростенозе происходит утолщение мышцы привратника, что приводит к почти полной невозможности прохождения пищи в тонкий кишечник ребенка. Стеноз привратника проявляется упорной рвотой, обезвоживанием и потерей веса. Дети с этим заболеванием выглядят постоянно голодными. Стеноз привратника может быть вылечен только хирургическим путем.
Нормальная анатомия нижнего отдела желудка и верхнего отдела тонкого кишечника:
Анатомия пилоростеноза:
Симптомы пилоростеноза
Первые признаки стеноза привратника обычно появляются в течение трех-шести недель после родов. Стеноз привратника редко начинает проявляться у детей старше 3 месяцев жизни.
Наиболее вероятные симптомы:
- Рвота. Стеноз привратника часто проявляется рвотой под высоким давлением (рвота фонтаном). При этом виде рвоты грудное молоко или адаптированная молочная смесь из желудка ребенка выбрасывается на расстояние до нескольких метров. Рвота обычно происходит через 30 минут после кормления ребенка. Первые рвоты у младенца могут быть довольно легкими (малым объемом и без высокого давления), но постепенно они становятся все более тяжелыми, по мере увеличения степени сужения отверстия привратника. Иногда в рвотных массах может содержаться кровь.
- Постоянный голод. Дети со стенозом привратника постоянно хотят есть, особенно после рвоты.
- Выраженные сокращения желудка. Вы можете заметить волнообразные сокращения желудка (перистальтику), в виде некоей «волны» на передней стенке живота в верхней его части, возникающие вскоре после кормления, но до рвоты. Они вызваны работой мышц стенки желудка, пытающихся с усилием протолкнуть пищу через суженный привратник, в кишечник.
- Обезвоживание. Ваш ребенок может плакать без слез или стать слишком вялым. Вы можете обнаружить, что он мочится не так часто и не так много, как раньше.
- Изменения в стуле ребенка. Пилоростеноз препятствует прохождению пищи из желудка в кишечник, это приводит к «голодному стулу» — длительным промежуткам между дефекациями (от одной дефекации в 2 дня до одной дефекации в 2 недели).
- Проблемы с набором веса. Стеноз привратника может препятствовать набору веса младенцем, а иногда может приводить даже к потере веса.
Когда обращаться к врачу
Вам следует как можно скорее связаться с вашим врачом, если Вы заметили у вашего новорожденного ребенка:
- Частую рвоту после кормления
- Рвоту фонтаном
- Снижение активности (чрезмерную сонливость) или наоборот — необычную плаксивость и раздражительность
- Крайне редкие мочеиспускания (один раз в 6-8 часов, и малым объемом мочи), или редкие кишечные звуки
- Отсутствие прибавки в весе или даже убыль массы тела.
Причины и факторы риска стеноза привратника
Точные причины стеноза привратника неизвестны, однако известно, что определенный вклад в его развитие вносят генетические и экологические факторы.
Факторы риска
Факторы риска развития пилоростеноза включают в себя:
- Пол. Стеноз привратника чаще встречается у мальчиков, чем у девочек.
- Семейный анамнез. Исследования показали наличие семей с высоким риском пилоростеноза, а также высокий риск развития пилоростеноза у детей, рожденных от матери, у которой уже был ребенок с пилоростенозом.
- Раннее использование антибиотиков. Дети, в первые недели жизни получавшие определенные антибиотики, такие как эритромицин, имеют повышенный риск развития стеноза привратника. Кроме того, дети, рожденные от матерей, которым вводились некоторые антибиотики в конце беременности, также могут иметь повышенный риск развития стеноза привратника.
Осложнения пилоростеноза
Стеноз привратника может привести к:
- Задержке физического и нервно-психического развития младенца.
- Обезвоживанию из-за частых рвот, дисбалансу электролитов в организме младенца. Электролитами называют соли, такие как хлориды и калий, которые циркулируют в жидкостях организма, и регулируют множество жизненно важных функций. Когда ребенок теряет больше жидкости со рвотой, чем получает с едой, происходит дисбаланс электролитов.
- Раздражение желудка. Многократная рвота может раздражать слизистую оболочку желудка вашего ребенка. Это может привести даже к легкому кровотечению.
- Желтуха. Иногда у младенцев с пилоростенозом появляется и нарастает желтуха: кожа и склеры глаз приобретают желтоватый оттенок, за счет отложения в них определенного вещества — билирубина.
Подготовка к визиту врача
Если вы подозреваете у своего ребенка стеноз привратника, вам следует показать ребенка педиатру или детскому хирургу. Вот некоторая информация, которая поможет Вам подготовиться к встречей с врачом.
Запишите любые симптомы своего ребенка, в том числе те, которые, по Вашему мнению, не имеют отношения к предполагаемому пилоростенозу. Попробуйте отслеживать время возникновения рвоты у Вашего ребенка. Она всегда возникает после еды?
Составьте список вопросов, которые хотели бы задать своему врачу, например:
- Какова наиболее вероятная причина этих симптомов у моего ребенка?
- Какие анализы и тесты необходимо провести моему ребенку, чтобы уточнить диагноз? Требуется ли какая-либо специальная подготовка ребенка перед проведением этих анализов и тестов?
- Если хирургическое вмешательство необходимо — можно ли ожидать, что оно полностью исцелит ребенка?
- Является ли операция единственным методом лечения?
- Будут ли необходимы ограничения в диете ребенка после операции? Какие? Как долго?
- Можете ли Вы порекомендовать какие-либо брошюры или печатные материалы, которые я могу взять с собой и изучить дома? Какие сайты Вы рекомендуете мне почитать?
Что можно ожидать от Вашего врача?
Будьте готовы ответить на вопросы вашего врача; скорее всего он спросит:
- Когда у Вашего ребенка впервые начались эти симптомы?
- Эти симптомы повторяются регулярно? С какой частотой? Они возникают только после еды?
- Не замечали ли Вы у ребенка сильный голод сразу после рвоты?
- Бывает ли рвота фонтаном?
- Каков был вес ребенка после рождения, и во все следующие измерения?
Диагностика пилоростеноза
Часто врач сможет прощупать оливково-образное утолщение мышцы привратника мышцы при простом осмотре ребенка. Перистальтические волны на животе ребенка (т.н.»песочные часы» ) являются еще одним верным признаком пилоростеноза.
Ваш врач может также назначить анализы крови, чтобы посмотреть степень обезвоживания.
Как правило, окончательным методом подтверждения пилоростеноза является УЗИ брюшной полости. Иногда требуется рентгенография желудка с предварительным глотанием контрастного вещества (например, бариевой взвеси).
Лечение стеноза привратника
Стеноз привратника обычно лечится хирургической операцией, называемой пилоромиотомией. Хирург подрезает внешний слой утолщенной мышцы привратника вдоль тела желудка, позволяя внутренней подкладке выбухать в разрез. Это открывает канал для прохода пищи в тонкий кишечник (см. картинку №3).
Хирургическое лечение, как правило, не дает никаких осложнений и имеет быстрый заметный эффект.
Хирургическое вмешательство нередко проводят в день выявления диагноза. Если Ваш ребенок обезвожен или имеет электролитный дисбаланс, то он получит внутривенные вливания до начала операции.
Пилоромиотомия часто проводится с помощью мини-инвазивной хирургии. Хирург работает с помощью тонкого инструмента с видеокамерой (лапароскопа), который вводится через небольшой разрез возле пупка Вашего ребенка. Восстановление после лапароскопической операции происходит быстрее, чем восстановление после традиционной открытой операции, и шрам остается значительно меньших размеров.
Техника операции:
Хирург сделает разрез в стенке привратника. Подкладка из привратника начнет выпирать в этот разрез, открывая канал из желудка в тонкую кишку.
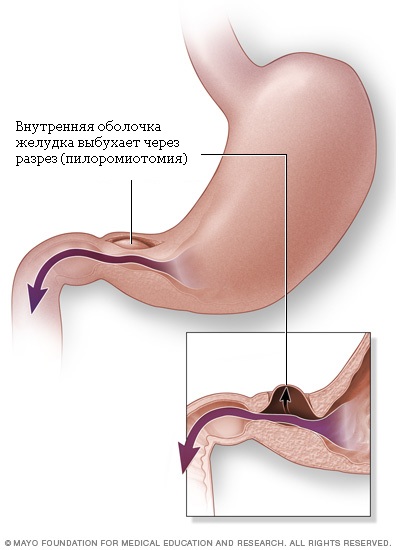
После операции Вашему ребенку может понадобиться внутривенное введение растворов в течение тех нескольких часов, пока он не сможет есть самостоятельно. У многих детей рвота сохраняется несколько часов после операции, это не должно Вас настораживать.
К основным возможным осложнениям этой операции относятся кровотечение и послеоперационная инфекция, однако частота осложнений является низкой. Пилоромиотомия не увеличивает будущий риск заболеваний желудка или кишечника.
Большинство детей могут быть выписаны после операции домой спустя 48 часов. Восстановление после операции занимает около одной недели. Ваш ребенок после операции может просить есть чаще, чем вы привыкли — это совершенно нормально.
Автор: Бутрий Сергей Александрович
Источник