Острый гнойный паротит мкб
Содержание статьи
Гнойный паротит :: Симптомы, причины, лечение и шифр по МКБ-10.
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Классификация
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Гнойный паротит.
Гнойный паротит
Описание
Это микробный воспалительный процесс в околоушной железе. Больные жалуются на появление отеков, при пальпации которых возникает боль. Кожа в проекции ушной слюнной железы гиперемирована. Открытие рта ограничено. Функции глотания, жевания нарушены. Состояние пациентов резко ухудшается. Диагноз включает экстраоральное и интраоральное обследование, исследование пальпации, УЗИ, цитологическое исследование секрета. При обнаружении гнойного паротита показано хирургическое лечение. Основная цель — раскрытие гнойного очага и создание полного оттока экссудата. После операции назначают антибиотикотерапию.
Дополнительные факты
Гнойный паротит — инфекционное воспаление, которое сопровождается образованием гнойных очагов в толще околоушной железы. Болезнь более подвержена пожилым людям, мужчинам и женщинам в равной степени. Чаще постинфекционный процесс сначала поражает одну из апикальных желез, через 2-3 дня характерные симптомы могут появиться в другой. Послеоперационный паротит характеризуется односторонним повреждением. Гнойный паротит диагностируется чаще, чем воспаление поднижнечелюстных или подъязычных желез, что связано с низким уровнем секреции муцина, который оказывает бактерицидное действие.
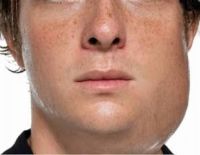
Гнойный паротит
Причины
Причины.
Околоушная железа является самой большой слюнной железой в ретромандибулярной ямке. Гнойный паротит вызывается бактериальной микрофлорой: стафилококками, стрептококками и т. Д. Воспаление вызывается проникновением инфекционных агентов из патологического стада в железу. Основные способы заражения: Реализуется при наличии одонтогенной инфекции в полости рта: налета, кариозных полостей, осложнений кариеса. Инфекция возникает восходящей через устье слюнной железы. При пневмонии с кровообращением при менингите — менингококке — пневмококк может быть вставлен в верхушку железы. Распространение бактерий по гематогенному пути с образованием гнойных очагов характерно для одной из форм сепсис-септикопиемии. Источником инфекции является воспаление носоглотки, гнойное воспаление волосяного фолликула и окружающих тканей. Гнойная рана на коже лобной или височной области также может вызывать абсцессы паротита. Поражение железы происходит из-за распространения контакта инфекции с диффузным гнойным воспалением — флегмонами околоушной жевательной и щечной областей. Реже бактериальный паротит развивается в результате перехода воспаления из периофарингеального пространства в околоушную железу.
Патогенез
При серозном воспалении вследствие отека слизистой оболочки выводного протока нарушается отток секрета, производимого железистой тканью. Застой вызывает серозное воспаление. Вместе с отеком и гиперемией апикальная железа подвергается выраженной инфильтрации лейкоцитов. В просвете выводных протоков обнаружены группы лейкоцитов и дескваматированных клеток некротического эпителия.
Гнойное слияние железистой ткани приводит к образованию микро-абсцессов, которые при плавлении образуют большие полости, полные гнойного экссудата. Сосудистый тромбоз вызывает некроз тканей. Когда капсула растворяется, гнойное содержимое может распространиться на шею, висок, наружный слуховой канал.
Симптомы
Воспаление протекает с образованием болезненного отека в ушной железе, который ухудшается с каждым днем. Кожа в проблемной зоне истончается. Открытие рта затруднено из-за вовлечения жевательных мышц в патологический процесс. Парез лицевого нерва может возникнуть у пациентов с гнойным паротитом.
По мере прогрессирования гнойного паротита отек распространяется вокруг шеи, в подчелюстной зоне, на щеке. Слизистая оболочка вокруг устья выводного протока гиперемирована и опухла. В первые дни секрет не разглашается. На третий день гнойное содержимое может начать выделяться из выводного протока. Общее состояние было насильственно нарушено. Температура тела выше 39 ° С.
Ассоциированные симптомы: Опухание шеи.
Возможные осложнения
Прогрессирование гнойного паротита приводит к таянию капсулы и распространению экссудата на соседние участки. Из-за особенностей лимфатического потока, мокрота может развиваться в пространстве около глотки. Преждевременное лечение у стоматолога-хирурга приводит к распространению патологического очага на шею, с образованием глубокой мокроты вдоль сосудистого пучка.
Тяжелое осложнение гнойного паротита — острый медиастинит — воспаление средостения. Таяние стенок кровеносных сосудов, проходящих через толщину железы, вызывает эрозивное кровотечение. Из-за тромбоза яремных вен и венозных пазух развивается менингит. Поздние осложнения гнойного паротита: образование слюнных свищевых ходов, развитие околоушно-височного гипергидроза.
Диагностика
Диагноз основывается на жалобах пациентов, данных клинического обследования и УЗИ. Из вспомогательных лабораторных методов показаны подробный анализ крови, цитологическое исследование секрета, вырабатываемого железой. Пациент осматривается челюстно-лицевым хирургом-стоматологом: Выявлена асимметрия лица, наличие плотного подковообразного отека в ушной области. Наблюдается тризм — ограниченное открывание рта. Слизистая оболочка вокруг устья стенозного протока отечна и гиперемирована. Из-за высокого напряжения под фасцией, симптом флуктуации отрицательный. Во время массажа протока слюна не выделяется или выделяется капля гнойного экссудата.
• УЗИ слюнных желез. С помощью ультразвуковой диагностики определяется наличие единичных или множественных округлых образований, заполненных гнойным содержимым с зоной инфильтрации по периферии.
• Цитологическое исследование. Значительные скопления нейтрофилов, небольшое количество макрофагов, лимфоцитов и цилиндрических эпителиальных клеток обнаруживаются в секрете. Кровь диагностируется с лейкоцитозом, сдвигом формулы лейкоцитов влево (увеличение количества колотых нейтрофилов и уменьшение сегментированных нейтрофилов), увеличением СОЭ.
Сиалография в гнойной фазе заболевания не показана. Гнойный паротит дифференцируется с острым вирусным паротитом, острым лимфаденитом, обострением паренхиматозного сиаладенита. Кроме того, следует исключить абсцессы и флегматическое воспаление тканей задней области жевания.
Классификация
Лечение направлено на то, чтобы открыть все вспышки с созданием полного дренажа. Разрез производят в месте наибольшего размягчения с учетом направления ветвей лицевого нерва. После рассечения кожи и подкожного жира при разрезе капсулы тупым методом выявляется абсцесс. Гнойное содержимое, некротические ткани удаляются. Полученную полость промывают и осушают. После операции отечность уменьшается, температура снижается, состояние нормализуется.
Лечение
Из назначенных препаратов антибиотики широкого спектра действия, антигистаминные и детоксикационные препараты. В тяжелых ситуациях инфузионная терапия для ослабленных пациентов показана для восстановления объема и состава внеклеточной и внутриклеточной жидкости. Чтобы стимулировать поток слюны, предписывается диета слюны. Физиотерапевтические процедуры при гнойной форме паротита не проводятся. Самонагревание (компрессы, лосьоны) строго запрещено.
Прогноз
Прогноз зависит от времени диагностики заболевания. При раннем лечении, хирургическом вскрытии гнойных очагов, рациональной антибактериальной терапии прогноз благоприятный. Улучшение наблюдается на следующий день после операции. Позднее лечение чревато развитием угрожающих жизни осложнений.
Профилактика
Профилактика гнойного паротита заключается в санации полости рта с целью устранения одонтогенных очагов инфекции. Важно избегать обезвоживания при лечении критически больных пациентов. Чтобы улучшить слюноотделение и минимизировать застой, рекомендуется использовать продукты, стимулирующие слюноотделение.
Список литературы
1. Руководство по хирургической стоматологии и челюстно-лицевой хирургии/ Тимофеев А. А. ‒ 2004.
2. Руководство по общей хирургии/ Ефименко Н. А. – 2006.
3. Хирургическая стоматология и челюстно-лицевая хирургия/ Кулакова А. А. , Робустова Т. Г. , Неробеева А. И. – 2010.
Источник
Эпидемический паротит (свинка)
Эпидемический паротит — это острая инфекция, вызываемая РНК-содержащим вирусом рода Paramyxovirus, преимущественно поражающая слюнные железы и нервные клетки. Возбудитель эпидемического паротита передается воздушно-капельным путем, иногда-контактным путем через предметы, зараженные слюной больного. Клиника свинки начинается с лихорадки и интоксикационных симптомов, на этом фоне нарастает припухлость и болезненность в околоушной области. Достаточно типичная клиника позволяет диагностировать эпидемический паротит без дополнительного обследования. Лечение в основном симптоматическое.
Общие сведения
Эпидемический паротит (свинка) представляет собой острое инфекционное заболевание, протекающее с поражением околоушных слюнных желез и нервной ткани. Естественная восприимчивость людей к инфекции довольно высока, постинфекционный иммунитет стойкий, длительный. Дети раннего возраста страдают редко, ввиду малой вероятности контакта с больными и присутствия материнских антител. В настоящее время преимущественная заболеваемость отмечается в возрастной группе от 5 до 15 лет, болеют чаще лица мужского пола. Заболеваемость повсеместная и всесезонная, с незначительным повышением количества случаев заражения в осенне-зимний период.
Причины
Вирус, вызывающий эпидемический паротит, — РНК-содержащий парамиксовирус — поражает обычно людей, но отмечались случаи заражения собак от своих хозяев. Во внешней среде не стоек, легко погибает при высушивании, повышении температуры, под действием ультрафиолетового облучения. При пониженной температуре окружающей среды может сохранять свою жизнеспособность до года. Резервуаром и источником возбудителя эпидемического паротита является больной человек. Вирус выделяется со слюной и мочой, обнаруживается в крови и ликворе, грудном молоке.
Выделение вируса начинается за 1-2 дня до первых клинических проявлений и продолжается около недели. 25-50% случаев заболевания протекают в стертой или бессимптомной форме, но при этом больные активно выделяют вирус. Возбудитель свинки передается по аэрозольному механизму воздушно-капельным путем. В редких случаях (ввиду нестойкости вируса) возможна передача через предметы быта личного пользования, загрязненные слюной больного человека. Отмечаются случаи вертикального пути передачи вируса от матери к ребенку в дородовом периоде, родах, при лактации.
Симптомы эпидемического паротита
Инкубационный период эпидемического паротита колеблется от нескольких дней до месяца, в среднем он составляет 18-20 дней. У детей в редких случаях могут отмечаться продромальные признаки: головная боль, легкий озноб, миалгии и артралгии, дискомфорт в области околоушных желез, сухость во рту. Чаще всего заболевание начинается остро с быстро развивающейся лихорадки, озноба. Лихорадка обычно сохраняется до недели. Отмечается симптоматика интоксикации: головная боль, общая слабость, бессонница.
Специфическим симптомом свинки является воспаление околоушных слюнных желез, нередко захватываются и подчелюстные и подъязычные железы. Воспаление слюнных желез проявляется припухлостью в зоне их проекции, на ощупь железы тестообразные, болезненные (преимущественно в центральной части). Выраженный отек железы может значительно деформировать овал лица, придавая ему грушевидную форму и приподнимая мочку уха. Кожа над воспаленной железой остается нормального цвета, натянута, с трудом образует складки, лоснится. Как правило, заболевание поражает обе околоушные железы с промежутком в 1-2 дня, в некоторых случаях воспаление остается односторонним.
В околоушной области отмечают ощущение распирания, боль (в особенности в ночное время), могут быть шум и боли в ушах (в результате пережатия евстахиевой трубы), может снижаться слух. Положительный симптом Филатова (выраженная болезненность при надавливании позади мочки уха), являющийся специфичным при диагностике паротита. Иногда выраженная болезненность желез мешает жеванию, в тяжелых случаях может развиться тризм жевательной мускулатуры. Отмечается пониженное слюноотделение. Боль в области желез сохраняется до 3-4 дней, иногда иррадиирует в ухо или в шею, позднее постепенно проходит, отечность регрессирует. Увеличение лимфатических узлов для эпидемического паротита не характерно.
Взрослые переносят свинку более тяжело, у них чаще проявляются продромальные признаки, выше интоксикация, могут отмечаться катаральные явления. Заметно чаще процесс затрагивает подчелюстные и подъязычные слюнные железы, иногда локализуется только в них. Подчелюстная железа, отекая, приобретает вид вытянутой по ходу нижней челюсти припухлости, тестоватой на ощупь и болезненной. Иногда отечность распространяется на шею. Воспаление подъязычной железы характеризуется возникновением припухлости под подбородком, болью и гиперемией слизистой во рту под языком, болезненности при его высовывании. Отек слюнных желез сохраняется у взрослых нередко на 2 недели и более.
Осложнения
Обычно острый период эпидемического паротита протекает легко, но позднее могут обнаружиться такие осложнения, как серозный менингит (иногда – менингоэнцефалит), орхит, эпидидимит, оофорит и острый панкреатит. Имеет место мнение, что эти заболевания являются признаком более тяжелого течения эпидемического паротита, поскольку вирус имеет склонность поражать нервные и железистые ткани.
Диагностика
Диагностика эпидемического паротита (свинки) производится на основании достаточно специфичной клинической картины, лабораторные тесты практически не дают диагностически существенной информации. В сомнительных клинических случаях можно применить серологические анализы: ИФА, РСК, РТГА.
В первые дни заболевания могут применять методику раздельного определения антител к V и S-антигенам вируса. Дополнительным диагностическим критерием служит степень активности ферментов амилазы и диастазы в крови и моче.
Лечение эпидемического паротита (свинки)
Неосложненный эпидемический паротит лечат на дому, госпитализация показана только в случаях тяжелых осложнений, либо в карантинных целях. При развитии осложнений эпидемического паротита показана консультация андролога, гинеколога, отоларинголога и сурдолога. В период лихорадки рекомендован постельный режим вне зависимости от самочувствия, желательно первые дни употреблять жидкую и полужидкую пищу, чаще пить воду или чай. Необходимо тщательно следить за гигиеной рта, полоскать кипяченой водой или слабым раствором соды, тщательно чистить зубы. На область воспаленных желез накладывают сухие согревающие компрессы, можно применять физиотерапевтические методики (УВЧ, УФО, диатермия).
Дезинтоксикационная терапия проводится по показаниям, при тяжелой интоксикации возможно назначение малых доз глюкокортикоидов (стероидная терапия назначается только при стационарном лечении). На ранних сроках заболевания лечебный эффект может дать введение интерферона человека или его синтетических аналогов. Если эпидемический паротит осложняется орхитом, в терапию включается применение суспензориев, первые 3-4 дня на яички помещают холод, в последующем – согревают. Показано раннее назначение глюкокортикостероидов.
Прогноз и профилактика
Прогноз при неосложненном эпидемическом паротите благоприятный, выздоровление наступает в сроки от одной до двух недель (иногда несколько дольше). При развитии двустороннего орхита есть вероятность утери фертильной функции. После перенесения осложнений, связанных с поражением нервной системы, могут остаться парезы и параличи групп мышц, снижение слуха вплоть до глухоты.
Специфическая профилактика осуществляется прививанием живой вакциной ЖПВ планово в возрасте 1 года, в дальнейшем производится ревакцинация в 6 лет. Для специфической профилактики применяют живую вакцину (ЖПВ). Профилактические прививки проводят в плановом порядке детям в возрасте 12 месяцев, не болевшим паротитом, с последующей ревакцинацией в 6 лет тривакциной (корь, краснуха, эпидемический паротит). Вакцинация способствует значительному снижению заболеваемости эпидемическим паротитом и уменьшению риска развития осложнений. По эпидемиологическим показаниям производят вакцинацию лиц более старшего возраста.
Общая профилактика заключается в изоляции больных до полного клинического выздоровления (но не менее 9 дней), в очаге производят дезинфекцию. Карантинные меры по разобщению детских коллективов в случае выявления эпидемического паротита назначаются на 21 день, ранее непривитые дети, имевшие контакт с больным, подлежат вакцинированию.
Источник
ПАРОТИТ — Большая Медицинская Энциклопедия
Паротит (parotitis; греч. para около + us, otos yxo + -itis) — воспаление околоушной слюнной железы. В зависимости от этиологических факторов различают неспецифический, специфический и вирусный Паротит (см. Паротит эпидемический). Кроме того, следует выделять аллергический Паротит.
Неспецифический паротит подразделяют на острый и хронический.
Острый неспецифический паротит
Острый неспецифический паротит возникает вследствие различных причин, к-рые могут быть как местными (травма околоушной железы, попадание инородного тела в проток железы, воспалительные процессы в окружающих железу тканях), так и общими (инфекционные болезни, оперативные вмешательства, особенно на органах брюшной полости).
В гнойном отделяемом из протока воспаленной околоушной железы (см.) обнаруживают стафилококк, пневмококк, диплококк, стрептококк, кишечную палочку и другие микроорганизмы. Сочетание различных микроорганизмов, в т. ч. анаэробов, может явиться причиной гангренозного П. Воспалительный процесс развивается при внедрении возбудителей инфекции из полости рта через устье околоушного протока в ткань железы. Кроме того, возбудители инфекции могут распространяться гематогенно или лимфогенно; это подтверждается нахождением в ткани воспаленной железы микроорганизмов, ставших причиной инф. заболевания, осложнившегося П.
Решающим моментом в патогенезе Паротита считают гипосаливацию, к-рая возникает при ряде инфекционных болезней, после операций, а также в результате местных повреждающих воздействий, напр, травмы околоушной железы.
По данным И. В. Давыдовского, различают три формы острого неспецифического П.: катаральную (серозную), гнойную и гангренозную. При катаральном П. возникает отек, гиперемия, лейкоцитарная инфильтрация железистой ткани, набухание и слущивание эпителия протоков. В протоках железы скапливается вязкий секрет, состоящий из слущенного эпителия и микроорганизмов. При гнойном П. происходит дальнейшее увеличение лейкоцитарной инфильтрации ткани железы, в результате чего возникает гнойное расплавление отдельных ее участков. Одновременно резко уменьшается количество выделяемой слюны, вплоть до полного прекращения слюноотделения. Гангренозный П. характеризуется диффузным гнойным процессом в железе, расплавлением паренхимы и нередко заканчивается гибелью всей железы.
Острый неспецифический П. начинается с появления чувства сухости во рту, припухания железы и болевых ощущений в области железы, усиливающихся при еде. Ухудшается общее состояние, повышается температура. Развитию П., возникающего в результате травмы железы или попадания инородного тела в околоушный проток, предшествует период задержки слюны (см. Сиалостаз), сопровождающийся возникновением приступообразных болей, так наз. слюнной коликой. П. при инф. болезнях развивается обычно во второй половине болезни, после оперативного вмешательства — на 3—4-й день.
При остром серозном Паротите железа при пальпации малоболезненна, кожные покровы с подлежащими тканями не спаяны, цвет их не изменен. Рот открывается свободно. Слизистая оболочка в области устья околоушного протока гиперемирована, слюна из протока не выделяется или ее отделение скудное, а при массировании железы из протока выделяется густая, вязкая слюна.

Рис. 1. Лицо больного с острым паротитом: видна диффузная припухлость в области левой околоушной железы и окружающих ее мягких тканей.
При остром гнойном П. усиливаются боли в области железы, ухудшается общее состояние, нарастают явления интоксикации, температура тела повышается до 38—39°. Припухлость железы увеличивается, распространяется на щечную, подглазничную, височную, подчелюстную области (рис. 1), кожа спаивается с подлежащими тканями, краснеет. При пальпации в области железы определяется плотный болезненный инфильтрат, иногда участки флюктуации. Рот открывается с трудом. В полости рта отмечается значительный отек и гиперемия слизистой оболочки на стороне поражения, а из устья протока — обильное выделение гноя.
Течение острого гангренозного П. тяжелое, сильно выражены явления интоксикации. Наблюдается разлитое гнойное расплавление железы, одновременно гнойный процесс захватывает прилежащие ткани. При вскрытии гнойных очагов и отторжении участков железы возникают свищи. Гангренозный П. чаще наблюдается у ослабленных больных, страдающих тяжелыми хроническими заболеваниями (сахарный диабет, цирроз печени и т. д.).
Осложнения при остром П. могут наблюдаться как в ранние, так и в отдаленные сроки от начала заболевания. К ранним осложнениям относится распространение гнойного процесса в окологлоточное пространство, средостение, прорыв гноя в наружный слуховой проход, гнойное расплавление стенок крупных сосудов, тромбоз яремных вен и мозговых синусов, парез мимических мышц вследствие вовлечения в гнойный процесс лицевого нерва. К поздним осложнениям относятся слюнные свищи (см.) и гипергидроз (см.), выражающийся в повышении функции потовых желез кожи, покрывающей околоушную железу.
Диагноз острого П. ставится на основании анамнеза и характерной клин, картины. Важно своевременно определить начало гнойного расплавления железы и установить показания к оперативному вмешательству.
При остром серозном П. с целью повышения саливации назначают 1% р-р пилокарпина; для ликвидации воспалительных явлений в околоушный проток ежедневно в течение 5—6 дней вводят антибиотики (одновременно их вводят внутримышечно), а также протеолитические ферменты, р-р фурацилина. Антибактериальное лечение сочетают с новокаиновой или тримекаиновой блокадой, для этого ткани, окружающие железу, инфильтрируют р-ром анестетика с антибиотиками или протеолитическими ферментами (4—6 раз на курс). На область железы назначают также инфракрасное (соллюкс) и УФ-облучение, УВЧ-терапию, мазевые повязки. При гнойном П. проводят антибактериальную, противовоспалительную, гипосенсибилизирующую и общеукрепляющую терапию, а при гангренозном дополнительно в зависимости от вида анаэробных возбудителей вводят соответствующие сыворотки (см. Анаэробная инфекция). При гнойном и гангренозном П. показано вскрытие гнойных очагов с последующим их дренированием.
При своевременно начатом лечении воспалительные явления при серозном и гнойном П. удается обычно ликвидировать на 10—15-й день, при гангренозном — на 5 — 6-й неделе. После серозного П. функция железы восстанавливается полностью. Гнойный и гангренозный П. также заканчиваются выздоровлением, но при этом происходит замещение участков железы, подвергшихся нагноению, рубцовой тканью, что приводит к снижению секреции. Иногда острый П. может давать повторные вспышки воспалительного процесса и переходить в хрон. П.
Профилактика Паротита при инфекционных болезнях, а также после операций заключается в уходе за полостью рта, стимуляции слюноотделения, что производится путем орошения слизистой оболочки рта 0,5 — 1% р-ром гидрокарбоната натрия или лимонной к-ты, внутрь назначают 1% р-р пилокарпина.
Хронический неспецифический паротит
Хронический неспецифический паротит чаще возникает как первичное заболевание, реже как исход острого П. Хронический неспецифический П. часто сопутствует заболеваниям, ведущим к снижению неспецифической резистентности организма, таким, как гипертоническая болезнь, полиартриты, заболевания поджелудочной железы и желудка, нервной системы, а также наблюдается при синдроме Шегрена (см. Шегрена синдром), синдроме Микулича (см. Микулича синдром).
При хрон, неспецифическом П. в протоках околоушной железы обнаруживают ту же флору, что и при остром П.
В зависимости от локализации патол. процесса различают паренхиматозный, интерстициальный П. и хрон, сиалодохит.
При паренхиматозном Паротите наблюдается лимфоцитарная инфильтрация стромы железы, расширение, а местами запустевание протоков и концевых отделов железы; просветы других выводных протоков кистозно расширены. В паренхиме железы возникают микроабсцессы, с последующим разрастанием в них грануляционной ткани. При хрон, спало до-хитах (см. Сиаладенит) аналогичные явления развиваются в области главного выводного протока железы. При интерстициальном П. отмечается разрастание межуточной соединительной ткани, замещающей строму железы и сдавливающей паренхиму.

Рис. 2. Лицо больной с хроническим паротитом: видна отграниченная с четкими контурами инфильтрация правой околоушной железы.
Клиническая картина хрон. П. характеризуется длительным бессимптомным течением с периодическими обострениями, когда появляется болезненное, одно- или двустороннее припухание околоушной железы (рис. 2), недомогание, повышение температуры. Особенно эти явления выражены при паренхиматозном П. При массировании железы из околоушного протока обильно выделяется густая слюна с примесью гноя, хлопьев слизи. Интерстициальный П. протекает менее выражено; однако для него характерно стойкое снижение функции железы. При хроническом сиалодохите воспалительный процесс локализуется в околоушном протоке и протоках I—V порядка. Околоушная железа при этом нормальных размеров и консистенции, иногда незначительно увеличена. Околоушный проток утолщен, имеет вид эластичного тяжа, из него обильно выделяется густая, мутная слюна с отдельными комочками слизи.
Наблюдаются те же осложнения, что и при остром неспецифическом П., но встречаются они значительно реже. При длительном течении болезни снижается слюноотделение (см.).
Диагноз хрон, неспецифического П. устанавливается на основании анамнеза и клин, картины заболевания. Для подтверждения диагноза проводят дополнительные исследования, такие как цитол, исследование слюны (см.), сиалографию, радиосиалографию (см. Сиалография, радиоизотопная), эхографию (см. Ультразвуковая диагностика) и сиалометрию.

Рис. 3. Сиалограмма околоушной железы при хроническом паренхиматозном паротите: стрелками указаны многочисленные округлые полости различных размеров.
Для проведения дифференциальной диагностики между отдельными формами хрон. П. и другими заболеваниями, локализующимися в области околоушной железы, используют сиалографию. При этом определяется дефект заполнения протоков железы, возникающий вследствие рубцевания отдельных участков железы после абсцедирования. Равномерное сужение всех протоков железы и увеличение ее размеров характерно для интерстициального П., контуры протоков при этом четкие, ровные; в поздней стадии протоки становятся прерывистыми, а контуры их — неровными. Обнаружение на сиалограмме множественных полостей округлой или неправильной формы с четкими контурами размером от 1 до 10 мм позволяет поставить диагноз паренхиматозного П. (рис. 3). При хрон, сиалодохите на спалограмме определяется неравномерное расширение околоушного протока и протоков I—V порядков, контуры протоков четкие, но неровные. В случае повышенной проницаемости стенок протоков для контрастного вещества у больного можно предположить синдром Шегрена.
Применение пантомографии (см.) в сочетании с сиалографией околоушных желез дает возможность исследовать одновременно обе околоушные железы и установить степень их изменений.
Лечение начинают с введения в околоушный проток лекарственных средств (антибиотиков, протеолитических ферментов, р-ра фурацилина) — ежедневно в течение 5—6 дней. Новокаиновые или тримекаиновые блокады проводят каждые 2 — 3 дня (на курс 10 —12 раз). После курса блокад рекомендуется продольная гальванизация области слюнной железы (30 процедур). Для усиления секреции железы применяют галантамин. Для повышения тонуса слюнных протоков и усиления функции железы проводят диадинамотерапию, амплипульстерапию или флюктуоризацию (см. Импульсные токи).
С целью предупреждения чрезмерного развития соединительной ткани и для рассасывания остаточных инфильтратов назначают электрофорез 6% р-ра йодида калия или лидазы, ультразвук на область железы в сочетании с парафино- или озокеритолечением.
Оперативное лечение при хроническом Паротите применяется редко. В поздних стадиях паренхиматозного П., осложненного частыми обострениями проводится гхаротидэктомия с сохранением ветвей лицевого нерва (см. Околоушная железа). При хрон, сиалодохите эффективно оперативное расширение околоушного протока.
С целью профилактики обострения в протоки железы периодически (курсами) вводят йодолипол, внутрь назначают 2—10% р-р йодида калия.
По данным И. Ф. Ромачевой, полное выздоровление при хрон, неспецифическом П. наблюдается лишь в незапущенных случаях болезни, в остальных случаях отмечается лишь улучшение состояния больных при регулярном диспансерном лечении.
Специфический паротит
Специфический паротит в зависимости от этиологии может быть актиномикозным, туберкулезным и сифилитическим. Встречается редко.
Актиномикозный паротит возникает в результате внедрения лучистых грибков через проток железы (первичный) или при переходе специфического процесса из окружающих тканей (вторичный). Воспалительные явления в железе развиваются медленно. В разных отделах железы периодически возникают абсцедирующие очаги, процесс распространяется на окружающие ткани. Самочувствие больного ухудшается, температура повышается до 38—39°. После вскрытия абсцессов наружу состояние больного стабилизируется до очередного обострения. Диагноз актиномикозного П. ставят на основании исследования гноя, в к-ром находят друзы актиномицетов (см. Актиномикоз). Лечение проводится как при остром неспецифическом гнойном П. в сочетании с иммунотерапией актинолизатом.
Туберкулезный паротит встречается при генерализованных формах туберкулеза легких и лимфатической системы. Заболевание протекает медленно, не имеет характерной клин, картины. Со временем выявляется плотная припухлость с участками размягчения; не исключено абсцедирование. Иногда в процесс вовлекается лицевой нерв. Диагностика туберкулезного П. затруднительна: для обнаружения микобактерий необходимо исследовать пунктат из очагов размягчения или абсцедирования. Лечение специфическое (см. Туберкулез).
Сифилитический паротит чаще наблюдается в третичном периоде сифилиса. Характерно развитие гуммозных очагов в строме железы и сдавление паренхимы. Заболевание протекает медленно, скрыто, не имеет характерных признаков, может симулировать рост злокачественной опухоли. Существенное значение в диагностике сифилитического П. имеет наличие в анамнезе у больного сифилиса, а также проведение серологических реакций. Лечение специфическое (см. Сифилис).
Аллергический паротит
Аллергический паротит представляет собой острое или хрон, воспаление околоушной железы, возникающее вследствие сенсибилизации организма к эндогенным или экзогенным аллергенам. Среди аллергенов, вызывающих П., различают бактериальные антигены из очагов хрон, инфекции, нек-рые лекарственные средства (антибиотики, салицилаты, йод и др.), пищевые продукты (яйца, молоко, мед и т. д.).
В патогенезе аллергического П. ведущая роль принадлежит аллергическим реакциям немедленного типа, но встречаются случаи П., протекающие по типу гиперчувствительности замедленного типа (см. Аллергия).
Аллергический П. начинается остро. Иногда уже при жевании возникает боль в околоушной железе, происходит ее увеличение и уплотнение, затрудняется открывание рта и глотание, снижается слюноотделение, повышается температура тела. В легких случаях эти явления держатся недолго, и уже через 2—3 часа уменьшается отек околоушной железы, исчезает ее болезненность, восстанавливается саливация, нормализуется температура. Заболевание может длиться несколько суток и обычно заканчивается выздоровлением. Встречается и хрон, рецидивирующее течение аллергического П., для к-рого характерно периодическое увеличение железы, задержка секрета в слюнных протоках, болезненность железы при пальпации в период поступления экзогенных аллергенов или сенсибилизации к аутомикрофлоре. В период ремиссии все клин, симптомы сглаживаются или полностью исчезают. Воспаление околоушной железы аллергического генеза часто сочетается с поражением других слюнных желез, а также суставов.
Диагноз устанавливается на основании типичного клин, течения, характерной микроскопической картины секрета железы (наличие в слюне эозинофилов, кристаллов Шарко— Лейдена, разрушенных лимфоцитов), а также специального аллергологического обследования.
Аллергический Паротит следует дифференцировать с эпидемическим П., с П. инфекционного, травматического и послеоперационного происхождения.
После исключения подозреваемых в отношении аллергизирующего воздействия медикаментов и пищевых продуктов, назначают антигистаминные и гормональные средства, проводят симптоматическую терапию, а также лечение очагов хронической инфекции.
Библиография: Зедгенидзе Г. А. Рентгенодиагностика заболеваний слюнных желез, Л., 1953; Клементов А. В. Операции на околоушной слюнной железе, в кн.: Оперативная челюстно-лицевая хирургия, под ред. М. В. Мухина, с. 266, JI., 1963; он же, Паротиты, Калининград, 1967; Ногаллер А. М. Аллергия и хронические заболевания органов пищеварения, М., 1975; Робустова Т. Г. Актино