Оспа в россии у детей
Содержание статьи
Ветряная оспа у детей: симптомы, фото, диагностика, лечение

Согласно статистике, в России миллионы детей дошкольного и школьного возраста ежегодно болеют вирусными заболеваниями. И среди них ветряная оспа (ветрянка) занимает лидирующие позиции. Болезнь характеризуется недомоганием, лихорадкой и зудящей пузырьковой сыпью. Первые симптомы возникают после инкубационного периода, длящегося 21 день. Обычно ветряная оспа у детей проходит легко, однако в частных случаях, развиваются осложнения (пневмония, энцефалит).
После перенесенной инфекции формируется стойкий иммунитет. Но, скрывающийся в организме в нервных клетках вирус, под воздействием определенных факторов, регенерируется и вызывает вторичную инфекцию — опоясывающий герпес (или лишай).
Ветряная оспа у ребенка вызывается вирусом семейства Герпесвирусы — Варицелла-зостер. Передается воздушно-капельным, контактным, а также трансплацентарным путем, в случае заражения женщины во время беременности. Особенность вируса — его летучесть. В закрытом помещении он может распространяться на 20 метров и поражать детей, не болевших ветрянкой ранее, и даже взрослых. Также вирус может «летать» по вентиляционным системам, шахтам лифтов, по лестничным пролетам.
Варицелла-зостер проникает в организм через слизистые оболочки верхних дыхательных путей и попадает в кровь. Затем он проникает в кожу, где начинает активно размножаться, поражая эпителиальный слой, вызывая в нем патологический процесс (пятна, папулы, отслоение эпидермиса).
Чаще ветряная оспа встречается у детей от 6 месяцев до 10 лет. В редких случаях, вирус Варицелла-зостер может поражать и грудничков.
Это сезонное заболевание, чаще дети болеют ветрянкой весной и осенью, когда происходит ослабление иммунитета. Восприимчивость к ней составляет 100%. Заразным ребенок становится за сутки до появления сыпи, что позволяет инфекции свободно распространяться в детском коллективе. Инфекция прекращает распространяться на 6 день после последнего пузырька на теле.
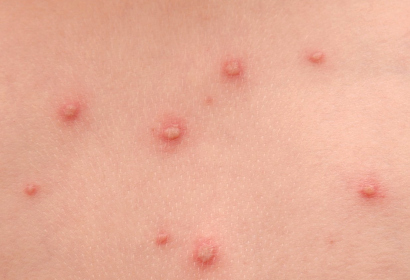 Контактировавшего ребенка с больным ветрянкой изолируют на 21 день.
Контактировавшего ребенка с больным ветрянкой изолируют на 21 день.
После ветрянки формируется иммунитет. Однако при ослабленном иммунитете возможно развитие опоясывающего лишая у ребенка либо повторное заражение, поскольку вирус продолжает находиться в организме в нервных узлах. Полностью избавиться от него, к сожалению, невозможно.
Характерный признак ветрянки у ребенка — появление на теле сыпи с серозным содержимым. Сначала она видна на волосистой части головы и спине. Затем распространяется по всему телу, но, не затрагивая ладони и стопы. Часто сыпь можно наблюдать на слизистых оболочках глаз, рта.
Ветряная оспа начинается внезапно, с резкого повышения температуры до 38-40 °С. Спустя 1-2 часа можно обнаружить несколько 5-6 сантиметровых красных пятнышек на коже в месте, где произошло оседание вируса. Через 5-6 часов на месте пятен образуются пузырьки с прозрачной жидкостью. Со временем количество папул увеличивается и они наблюдаются по всем телу. Заболевшего будет обсыпать ежедневно на протяжении 5 дней.
Помимо повышенной температуры, детей беспокоят сильный зуд, слабость, головная, мышечная боли. Также может наблюдаться увеличение шейных лимфатических узлов.
После 3 дней первые пузырьки начинают подсыхать и на их месте появляются корочки, которые самостоятельно отпадают через 7-14 дней. На коже остается лишь малозаметная розоватая пигментация, которая вскоре бесследно исчезнет.
Нельзя допускать, чтобы больной расчесывал и сдирал корочки. Во-первых, в ранки можно занести бактерии, что приведет к развитию инфекции. Во-вторых, на коже могут остаться мелкие рубцы.
Типичная и атипичная форма
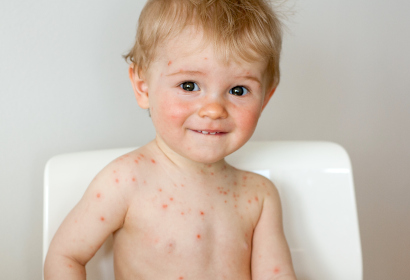 Существуют две формы проявления болезни: типичная и атипичная. При типичном варианте общее состояние больного не нарушается, температура повышается незначительно (до 38 °С). Характерная сыпь при ветрянке наблюдается на коже и слизистых оболочках.
Существуют две формы проявления болезни: типичная и атипичная. При типичном варианте общее состояние больного не нарушается, температура повышается незначительно (до 38 °С). Характерная сыпь при ветрянке наблюдается на коже и слизистых оболочках.
Атипичный вариант болезни делится на формы:
- Рудиментарную. Считается легкой формой ветрянки, характеризующейся появлением небольшого количества сыпи, часто не переходящей в стадию пузырьков, корочек. У ребенка не поднимается температура, не болит голова, не ухудшается самочувствие. Одни врачи полагают, что течение такой формы ветряной оспы достигается благодаря крепкому иммунитету. Другие уверены, что ребенок унаследовал устойчивость к вирусу от родителей.
- Генерализованную. Характеризуется поражением всех внутренних органов. Обычно такая форма развивается у больных с очень слабым иммунитетом. При несвоевременном лечении может угрожать жизни.
- Буллезную. Протекает с возникновением на кожных покровах больших пузырей, наполненных желтовато-мутной жидкостью. При случайном разрыве пузырька образуются язвы, которые долго не заживают. В некоторых случаях, пузырьки могут сливаться в один огромный, при разрыве который оставляет глубокую рану.
- Гангренозную. Встречается крайне редко и только у детей с иммунодефицитом. Вирус поражает глубокие слои кожи с постепенным ее отмиранием. Некроз начинается через несколько дней после возникновения первых высыпаний. Характерный признак — развитие темных фиолетовых ободков вокруг папул. Пузырьки содержат сукровицу, при их разрыве образуется плотная корка, под которой видна глубокая трудно заживающая язва. При данной форме ветрянки высок риск летального исхода, даже при лечении.
Тяжелое течение ветрянки в основном наблюдается у взрослых, новорожденных или детей с сильным иммунодефицитом.
 Типичная форма ветряной оспы диагностируется на основе развернутых клинических признаков. При атипичном течении будут назначены лабораторные исследования:
Типичная форма ветряной оспы диагностируется на основе развернутых клинических признаков. При атипичном течении будут назначены лабораторные исследования:
- клинический и биохимический анализы крови;
- вирусологическая диагностика для определения возбудителя болезни.
Возможные осложнения
В большинстве случаев, ветряная оспа протекает без осложнений. Однако у некоторых больных могут развиться следующие неблагоприятные последствия:
- гнойничковые поражения кожного покрова — фурункулы, флегмоны, абсцессы (возникают по причине проникновения в прыщи патологических микроорганизмов);
- энцефалит — тяжелое поражение центральной нервной системы с приступами судорог;
- миокардит — воспаление сердечной мышцы, характеризующееся появлением болей в области сердца;
- пневмония со множественными очагами на легочной ткани;
- нефрит — воспалительное заболевание почек, развивающееся на завершающей стадии ветряной оспы;
- стоматит — поражение слизистой оболочки рта;
- вульвит или вагинит у девочек по причине наличия высыпаний в этой области.
Обычно эти осложнения возникают у взрослых или детей со слабым иммунитетом. Именно поэтому лучше переболеть ветрянкой в детстве, чем допустить появления ее в зрелом возрасте.
При подозрении на ветрянку необходимо вызвать врача на дом для подтверждения диагноза. Ребенка ограничивают в активных играх, назначают постельный режим и употребление большого количества жидкости (морсы, компоты, чай) для удаления токсинов из организма.
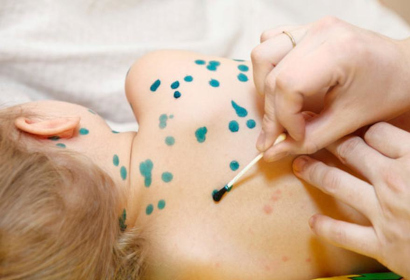 Больному могут прописать противовирусный препарат Интерферон, который снизить внешние проявления ветряной оспы и площадь высыпаний. При тяжелом течении назначается Ацикловир. Для нормализации температуры тела применяют жаропонижающие препараты (Нурофен, Парацетамол).
Больному могут прописать противовирусный препарат Интерферон, который снизить внешние проявления ветряной оспы и площадь высыпаний. При тяжелом течении назначается Ацикловир. Для нормализации температуры тела применяют жаропонижающие препараты (Нурофен, Парацетамол).
Для исключения инфицирования ранок показана их обработка антисептиками — зеленкой или Фукорцином. Нанесение одного из препаратов также помогает выявлять появление новых папул.
Для снижения зуда врач может назначить противогистаминные лекарства (Фенистил, Супрастин).
Антибиотики при ветрянке показаны только в случае присоединения бактериальной инфекции и нагноении сыпи.
Ребенку необходимо коротко подстригать ногти, чтобы он не расчесывал сыпь. Постельное белье менять ежедневно, помещение часто мыть и регулярно проветривать.
Атипичные формы ветряной оспы (кроме рудиментарной) лечатся в больнице.
Можно ли купаться во время заболевания
Раньше врачи запрещали мочить папулы до тех пор, пока не сойдут корочки, считая, что это приводит к образованию еще больших высыпаний и повышает риск развития осложнений. Однако медики доказали, что вода никак не влияет на сыпь, и появление ее на коже будет происходить до тех пор пока организм не выработает к вирусу антитела. Таким образом, купание при ветрянке не запрещается. Вода облегчает зуд, раскрывает поры, очищает кожный покров от загрязнений и пота. После принятия ванны у многих детей наступает облегчение состояния. Но все же при купании важно придерживаться следующего:
- не купать при высокой температуре тела (лучше вообще воздержаться от водных процедур в первые несколько дней болезни);
- нельзя долго лежать, париться в ванне (лучше, если ребенок помоется под душем);
- температура воды не должна быть горячей;
- не использовать гели, мыло (они сушат кожу, что усилит раздражение);
- нельзя тереть тело мочалкой или губкой;
- не вытираться полотенцем (лишь слегка промокнуть тело мягким полотенцем);
- как только высохнет кожа, папулы необходимо обработать антисептиком.
Когда можно гулять больному ветрянкой ребенку
Выходить на улицу можно фактически с первых дней, но при условии отсутствия высокой температуры тела. Так как ветрянка является высокозаразным заболеванием, то гулять разрешено только во дворе (если это частный дом) или на балконе (если это квартира).
После появления последнего пузырька на теле, через 5 дней ребенок становится не заразным и ему можно выйти к окружающим людям.
Когда можно идти в садик и школу после болезни
Если новые прыщики перестали появляться, то уже на 6 день после этого разрешено идти в детский коллектив. В среднем срок от начала болезни составляет примерно 2 недели.
Однако спешить вести ребенка в детский коллектив не стоит. Переболев ветрянкой, он становится «легкой добычей» для патогенных микроорганизмов, так как у него снижен иммунитет. Поэтому, если есть возможность, то рекомендуется оставить его еще на 1-2 недели дома, чтобы укрепить иммунитет.
Профилактика
В качестве профилактики ветряной оспы применяют вакцинацию. Прививку от инфекции начали ставить с 2008 года детям в возрасте 1-2 года. Она позволяет предотвратить развитие болезни даже, если малыш контактировал с больным. Но при условии, если инъекция проведена в течение 72 часов после контакта.
Через неделю после инъекции у ребенка могут появиться слабые признаки ветряной оспы: повышение температуры тела до 38 ˚С, легкое недомогание, незначительные элементы сыпи. Эти проявления болезни не требуют лечения, они пройдут самостоятельно через пару дней.
Ветряная оспа — не безобидное заболевание, как кажется на первый взгляд. Если у малышей она протекает легко, то у подростков и взрослых чревата развитием серьезных осложнений. В некоторых странах больной ребенок не изолируется от здоровых, и продолжает посещать детский коллектив. Возможно это и правильно, ведь лучше переболеть в раннем детстве, чем столкнуться с ней позже, когда риск развития последствий очень велик.
Просмотров: 3048.
Источник
Ветряная оспа: не только детская, совсем не безопасная и очень дорогая болезнь
Ветряная оспа: не только детская, совсем не безопасная и очень дорогая болезнь
Ветряная оспа сейчас — одна из самых частых болезней у детей после ОРВИ и кишечных инфекций1. Распространенное в России мнение о безопасности и даже необходимости «вовремя заразиться ветрянкой» — опасное заблуждение, вызванное недостатком информации о заболевании.
Поделиться
И хотя на первых полосах сегодня — коронавирус, это не значит, что другие инфекции вслед за горожанами ушли на самоизоляцию. Уделяя должное внимание хорошо известным специалистам заболеваниям, мы сможем снизить нагрузку на систему здравоохранения и социальную сферу.
О ветряной оспе, ее особенностях, недооцененных и скрытых опасностях рассказывает Сусанна Михайловна Харит, доктор медицинских наук, профессор, руководитель отдела профилактики инфекционных заболеваний НИИ Детских инфекций Федерального медико-биологического агентства, главный внештатный специалист по вакцинопрофилактике городского Комитета по здравоохранению Санкт-Петербурга.
— Не могли бы вы привести общую картину распространения ветряной оспы по России? Как на фоне остальной страны выглядит Санкт-Петербург?
—Ежегодно в России ветряной оспой заболевает около 800 тысяч человек1. Более 50% случаев ветрянки приходятся на возраст от 3 до 9 лет, к 7 годам инфекцию переносят около 80% детей. «Детский» характер этой инфекции объясняется тем, что практически первая же встреча ребёнка с возбудителем инфекции приводит к заражению, после которого формируется иммунитет. Однако в последнее время наблюдается «взросление» ветряной оспы: уже около 10% заболеваний приходится на детей старше 15 лет и взрослых. У них болезнь протекает значительно тяжелее, возрастает риск осложнений2.
Санкт-Петербург не входит в список территорий с наиболее высоким уровнем заболеваемости ВО, оставаясь в рамках общероссийских показателей. В 2018 году было зафиксировано 596 случаев на 100 тысяч1 населения, в абсолютных цифрах это примерно 32 тысячи заболевших.
— Наблюдается ли сезонность заболевания? С чем может быть связано увеличение или снижение заболеваемости ветряной оспой в Санкт-Петербурге?
Ветряная оспа — болезнь детских коллективов. В течение года наблюдается значительный подъем в осенне-зимний период, с октября по февраль. Дети приходят в детские сады, в школы и начинают болеть. Весной количество случаев закономерно сокращается, но всё ещё достаточно велико. Лето в этом плане наиболее благополучно, но мы регистрируем вспышки и в лагерях отдыха, и случаи заболевания вне организованных коллективов: встретиться с инфекцией можно где угодно и когда угодно.
— Как проявляется и протекает заболевание?
— Ветряная оспа — острое инфекционное заболевание, возбудителем которого является вирус варицелла-зостер3 из группы герпес-вирусов. Он вызывает заболевание только у человека. Путь передачи — воздушно-капельный. Восприимчивость достигает почти 100%4, т.е. из тех, кто контактировал с больным, заболевают практически все. Больные становятся заразными в последние 2 дня инкубационного периода и остаются таковыми в течение 4–5 дней после появления последних высыпаний.
Ветряная оспа имеет характерные клинические проявления5: лихорадку и сыпь (сначала пятно, потом папула (прыщик), везикула (пузырек), корочка). Сыпь появляется 4–5 дней, все это время отмечается повышенная температура. После образования и отпадения корочек человек уже не заразен, но еще может быть нездоров.
Основную опасность для заболевшего представляют осложнения ветряной оспы. К счастью, они встречаются относительно редко, но, учитывая заболеваемость, которая в России ежегодно составляет порядка 800 тысяч случаев, абсолютные цифры тоже будут значительными.
— Кто находится в группе риска по осложнениям? Какие осложнения ветряной оспы могут привести к летальному исходу?
— Трудно прогнозировать, кто среди ранее здоровых будет болеть тяжелее. Фактором риска тяжелого течения является возраст6: например, новорожденные и взрослые. Риск тяжелого течения у взрослых почти в два раза выше, чем у детей.
Особая группа риска2 — люди с ослабленным иммунитетом: с онкологическими заболеваниями, лейкозом, ВИЧ, а также получающие лекарства, которые подавляют иммунитет. Для них ветрянка может оказаться смертельным заболеванием.
Наиболее распространенным осложнением являются кожные инфекции. Зудящая сыпь провоцирует расчесы, возникшие раны являются входными воротами для микробов, которые всегда есть на поверхности кожи. Так может возникнуть гнойное воспаление. В большинстве случаев это не опасно, однако после заживления гнойничков на коже остаются рубцы. Более серьезные проблемы возникают, когда инфицируются элементы сыпи на слизистых глаз, рта, ушей, половых органов. В результате может развиться поражение этих органов7, например, роговицы (кератит) с потерей остроты зрения или слизистой рта с возникновением язв (стоматит). В очень тяжелых случаях, чаще у лиц с иммунодефицитом, поражается слизистая желудочно-кишечного тракта (высыпания, язвочки) — даже с кровотечениями.
Одно из грозных осложнений ветряной оспы — поражение ткани мозга (энцефалит)5. Оно возможно как в периоде высыпания, на 2–8-й дни от появления сыпи, так и в более поздние периоды. Появляются головная боль, рвота, сонливость. Возможно возникновение судорог, расстройства сознания, нарушения походки, дрожания головы, изменяется речь.
При иммунодефиците возможна и ветряночная пневмония2. Она нередко встречается при ветрянке у очень маленьких детей, а также подростков и взрослых. С этим очень тяжелым осложнением связана значительная часть летальных исходов. Симптомы поражения органов дыхания (кашель, одышка, кровохарканье, боль, усиливающаяся при дыхании) обычно возникают спустя 1–6 дней после появления сыпи.
— Наблюдались ли летальные случаи от ветряной оспы в Санкт-Петербурге в последние годы?
— К сожалению, в последние годы число детей, переносящих ветряную оспу с неврологическими проявлениями, энцефалитом растет. Были и летальные исходы у тех, кто считался до болезни здоровыми. В нашем городе умерли два ребенка.
— Как ветряная оспа влияет на социальную сферу?
— Годовой экономический ущерб от ветряной оспы в России составляет порядка 28 млрд руб.1 — это официальные цифры. Каждый случай ветрянки, например, у ребенка — это карантин в детском саду или в школе; скорее всего, еще несколько заболевших из числа его одноклассников; двухнедельный отпуск по уходу за ребенком для одного из родителей; необходимость визита к врачу или, в случае серьезных осложнений, госпитализация. Если вспомнить, что таких случаев по стране сотни тысяч в год, — получается действительно масштабная картина ущерба, который так называемая «безобидная болезнь» наносит обществу.
— Многие считают, что ущерб для себя и для своей семьи можно минимизировать, если переболеть ветрянкой в «удобное» время. Устраивают даже специальные ветряночные вечеринки…
Да, такое еще происходит. Но сознательно инфицировать себя или своего ребенка может быть опасно для здоровья. Сегодня достаточно просто обратиться к врачу и обсудить с ним методы профилактики и лечения ветряной оспы.
Источник
Листая страницы истории вакцинации в России
История вакцинации также как и история человечества неразрывно связана с эпидемиями инфекционных болезней, которые на протяжении многих веков уносили миллионы человеческих жизней. В поисках защиты от инфекционных заболеваний люди испробовали многое – от заклинаний и заговоров до дезинфекционных и карантинных мер. Однако, только с появлением вакцин началась новая эра борьбы с инфекциями.
Прививки в нашей стране делают более 250 лет. Как это происходило в Российской империи и в СССР?
КАК ЕКАТЕРИНА ВТОРАЯ СТАЛА ПЕРВОЙ
Принято считать, что первая в российской истории прививка была сделана 23 октября 1768 года Екатерине П. Прививка была от оспы – страшного заболевания, которое сейчас побеждено именно благодаря вакцинации. А в Х веке эпидемии оспы выкашивали население Европы и России. В отдельные годы от оспы умирало более I миллиона человек. Болезнь не щадила никого, не делая различий между сословиями. Не миновала оспа и российский трон. В 1730 году от оспы в 14-летнем возрасте скончался царь Петр П. И не было действенного способа борьбы с этой напастью.
Императрица Екатерина I обратилась за помощью к специалисту из Великобритании Томасу Димсдейлу, который сделал прививку от оспы императрице и наследнику престола , будущему императору Павлу I. В память об этом важном событии была выбита серебряная медаль с изображением Екатерины Великой , надписью «Собою подала пример» и датой знаменательного события. На лицевой стороне медали «За прививание оспы», которой в ХIХ веке награждали врачей, прививавших от оспы. Сам врач в благодарность от императрицы получил титул наследного барона, звание лейб-медика, чин действительного статского советника и пожизненную ежегодную пенсию.
Кроме того, приглашенный в Россию итальянский балетмейстер Гаспаро Анжиолини поставил на тему прививки императрицы балет «Побежденное предрассуждение», где аллегорические фигуры науки боролись с фигурами суеверий.
Димсдейл позже вернулся в Россию, чтобы сделать прививки внукам императрицы. К этому моменту Российская империя была одним из лидеров в Европе по борьбе с оспой. В то время как в России делали прививки, во Франции умер от оспы король Людовик Х. «Какое варварство, — сказала, узнав об этом Екатерина Великая , — ведь наука уже позволяет лечить эту болезнь».
КАК Н.В. СКЛИФОСОВСКИЙ ОТКРЫЛ В МОСКВЕ ПАСТЕРОВСКУЮ СТАНЦИЮ
До открытия Луи Пастером вакцины с бешенством в России боролись заговорами, выжиганием ран каленым железом и прочими, имеющими мало отношения к науке методами. Например, в «Правительственном вестнике» вышла статья «О лечении водобоязни баней».
Открытие Пастером в 1885 году стало настоящим спасением. В Париж потянулись укушенные бешеными животными люди. Среди первых избежавших благодаря вакцине смерти 2500 человек были 16 из 19 покусанных бешеным волком жителей Смоленской области.
Сохранилась резолюция Александра на письме обер-прокурора Святейшего синода Константина Победоносцева, просившего выделить средства на эти поездки во Францию: «Получите от Танеева 700 рублей. Очень желательно хотя самых опасных послать в Париж к Пастеру, который очень интересуется именно укушениями бешеного волка, так как еще не имел у себя подобного больного». Впоследствии император пожертвовал на открытие Института Пастера в Париже около 199 тысяч франков.
А пастеровские станции вскоре начали открываться по всему миру, и Россия стала одной из передовых в этом отношении стран. Первая станция прививок против бешенства в Российской империи (и вторая в мире) появилась в Одессе 11 июня 1886 года, а уже через месяц такая же была создана в Москве. К её открытию Луи Пастер прислал свой портрет с автографом. Он до сих пор хранится в Московском научно-исследовательском институте вакцин и сывороток им. И.И. Мечникова, открытом на её базе. Одним из инициаторов создания московской станции стал Николай Васильевич Склифосовский. К 1912 году пастеровских станций в России было уже 28, а к 1938 году в СССР – 80 (не считая нескольких сот филиалов). Московская станция стала ведущим центром по борьбе с бешенством в СССР. Тысячи жизней были спасены с того времени с помощью антирабических вакцин.
КАК СОВЕТСКИЕ УЧЕНЫЕ ПОБЕДИЛИ ПОЛИОМИЕЛИТ
В середине ХХ века мир постигла новая катастрофа – полиомиелит. Около 10% заболевших погибали и еще 40% становились инвалидами. От него пострадали президент США Франклин Делано Рузвельт. Писатель-фантаст Артур Кларк, режиссер Фрэнсис Форд Коппола.
В Советском Союзе первые эпидемии начались в 1949 году в Прибалтике, Казахстане, Сибири. Болезнь ежегодно уносила около 12 тысяч жизней.
В 1955 году в США наладили производство вакцины от полиомиелита – вакцины Солка. Тогда же вирусолог Альберт Сэбин создал другую вакцину – более дешевую, эффективную и безопасную. Но испытать её в Америке не было возможности, так как уже была создана хорошая вакцина. В США были командированы советские ученые – Михаил Чумаков и Анатолий Смородинцев. Сэбин и Чумаков договорились продолжить разработку вакцины в Москве. В обычном чемодане из США привезли несколько тысяч доз вакцины и начали делать первые прививки. Испытания вакцины проводились на коллегах, родственниках, на детях и внуках разработчиков. И никто из родственников не был против, все понимали опасность полиомиелита и верили, что вакцина защитит детей от болезни.
Но с разрешением в Минздраве возникли большие сложности – чиновники сомневались, почему американцы отказались от вакцины, а мы должны ее испытывать? Разорвать этот замкнутый круг помогла случайность: оставленный без присмотра телефон кремлевской связи. Михаил Чумаков набрал номер Анастаса Микояна, курировавшего здравоохранение. Микоян спросил: «Это хорошая вакцина?». Чумаков ответил – «Хорошая». «Прививайте». У Микояна тоже были внуки…
За 1,5 года с эпидемией в стране было покончено. В 1960 году этой вакциной в СССР были привиты 77,5 миллионов человек.
В 1963 году Михаил Чумаков и Анатолий Смородинцев получили Ленинскую премию. На ежегодный симпозиум в Институт полиомиелита и вирусных энцефалитов АМН СССР приезжали ведущие ученые мира из США, Японии, Европы и Китая. Вакцину, произведенную институтом, импортировали более 60 стран.
КАК ЯПОНСКИЕ МАТЕРИ ТРЕБОВАЛИ СОВЕТСКУЮ ВАКЦИНУ
В Японии в 50-60-е годы ХХ века разворачивалась настоящая трагедия: в маленькой стране были зарегистрированы тысячи случаев заболевания полиомиелитом. Остановить эпидемию могла только живая вакцина, производимая в СССР. Но регистрация и выдача разрешения на её использование было очень затруднено. Тогда матери больных полиомиелитом детей вышли на улицы, требуя разрешить импорт советской вакцины. Они добились своего: 20 миллионов японских детей были спасены от угрозы заболевания.
По мотивам этой истории в 1988 году режиссер Александр Митта снял советско-японский двухсерийный фильм «Шаг» с Леонидом Филатовым и Комаки Курихарой в главных ролях. Вместе с ними играли Олег Табаков, Елена Яковлева, Владимир Ильин, Гарик Сукачев. В фильме звучит его песня «Моя маленькая бэйба».
По сюжету: Япония, 1959 год, эпидемия. Применяемая в стране вакцина Солка эффективна лишь в 60% случаев, кроме того, её не хватает. Японка Кейко, потерявшая старшего сына, хочет во что бы то ни стало защитить от полиомиелита младшего и решает поехать в СССР, чтобы привезти в Японию новую советскую вакцину.
В Советском Союзе Кейко получает вакцину для себя и покупает еще несколько доз для соотечественников, однако, на таможне её конфискуют: по японским законам любое ввозимое в страну лекарство должно пройти длительную проверку, занимающую два года. Японские матери устраивают акции протеста и требуют ввезти советскую вакцину немедленно, но этому препятствуют бюрократы обоих государств. Усилиями Кейко и других матерей, с одной стороны, и советского доктора Гусева, с другой, удается отправить вакцину в Японию.
КАК КОНФЕТЫ СТАЛИ ЛЕКАРСТВОМ
В 50-60-е годы на кондитерской фабрике имени Марата выпускали конфеты против полиомиелита.
Михаил Чумаков искал лучший способ доставки вакцины в кишечник, чтобы вирус не терялся во рту, где он не размножается, а в большей степени попал по назначению. В итоге он придумал сделать вакцину в форме драже. Уже в марте 1959 года было изготовлено по заказу института антиполиодраже – капсулы из сахара и крахмальной патоки с восковым покрытием. Конфеты весили один грамм и хранились в холодильнике. Дети их полюбили, а квалифицированный персонал для введения вакцины теперь даже и не требовался.
Такие конфеты-вакцины выпускались на фабрике Марата вплоть до конца 60-х. К 20 октября 1968 года (это — День работников пищевой промышленности) в журнале «Огонёк» была помещена заметка «Конфеты против болезни». В ней опубликовали фото работниц и расск4азали о самой интересной продукции фабрики – конфетах-лекарствах, а фабрика стала монополистом в производстве противополиомиелитного драже.
ИНОГДА СТРАШНЫЕ ВИРУСЫ И ЗАБОЛЕВАНИЯ , ОСТАВШИЕСЯ В ПРОШЛОМ, НАПОМИНАЮТ О СЕБЕ
Известный художник – плакатист Алексей Кокорекин в 1959 году путешествовал по Индии. После возвращения из поездки он почувствовал себя плохо, был госпитализирован в Боткинскую больницу, где впоследствии и умер. Диагноз поставили не сразу: в Индии художник заразился натуральной оспой, которую в СССР искоренили ещё в 1936 году. Спецслужбы вычислили все потенциальные контакты умершего – их оказалось около 9 тысяч. Тысячу человек с наибольшим риском заражения изолировали в Боткинскую больницу, а практически все население Москвы (на тот момент это более 6 миллионов человек) срочно вакцинировали. Вспышку удалось локализовать за 19 дней, заболели 46 человек, умерли от оспы – трое – приемщица комиссионного магазина (куда родственники Кокорекина сдали привезенные художником из Индии вещи), санитарка в инфекционном корпусе и врач-инфекционист.
Оспа считается полностью побежденной с 1980 года – случаев заболевания этой болезнью с того времени нет. Но вирус оспы до сих пор хранится в немногих научных лабораториях.
Эпидемия паралитического полиомиелита в Чечне началась в конце мая 1995 года и закончилась в ноябре того же года. Нормализация ситуации связана с массовым применением вакцины на территории республики в 1995 году. Вспышке полиомиелита в Чечне предшествовало полное прекращение вакцинопрофилактики, длившееся три года. Это свидетельствует о том, что нарушение плановой иммунизации в течение нескольких лет ведет к развитию эпидемии.
ДОПРИВИВОЧНАЯ ЭРА ДИФТЕРИИ
Масштабные антипрививочные кампании, к которым присоединяется все большее число молодых родителей, массовая антипрививочная истерия в СМИ на фоне слабо раздающихся голосов защитников вакцинации побуждают ещё раз напомнить о важности профилактических прививок.
Противники вакцинации, громко трубящие о её «грозных» последствиях, почему-то забывают упомянуть о тех временах, когда в мире бушевали эпидемии этого страшного заболевания. Дифтерия – это тяжелейшее заболевание. Смертельный исход ждал до 20% детей и взрослых старше 40 лет и 5-10% людей среднего возраста. В 1920-х годах в Америке во время эпидемии дифтерии погибали от 13 до 15 тысяч человек в год, большинство из которых дети. В 1943 году в Европе дифтерию перенесли 1 миллион человек, из которых 50 тысяч умерли.
В 1974 году Всемирная организация здравоохранения запустила программу иммунизации от дифтерии, результаты которой проявились моментально. Эпидемии стали редкостью.
В начале 1990-х годов в России медицинские чиновники решили пересмотреть существовавший ещё с советских времен список противопоказаний к вакцинации против дифтерии. Он был значительно расширен и в результате этих намерений в 1994 году возникла эпидемия дифтерии. Тогда дифтерией заболели около 40 тысяч человек. Для сравнения в относительно спокойный 1990-й год было зафиксировано всего 1211 случаев заболевания.
ТУБЕРКУЛЕЗ
Вакцина против туберкулеза была создана французскими учеными в 1919 году. Массовая вакцинация новорожденных детей против туберкулеза была начата во Франции только в 1924 году. В СССР такая иммунизация была введена только с 1925 года. Проведение вакцинации позволило значительно снизить заболеваемость туберкулезом среди детей.
СТОЛБНЯК
Мучительное заболевание, смертность от которого может достигать 50%. Заразиться им можно проще простого: отец певца революции В.В. Маяковского уколол палец иглой и умер от столбняка. Токсины, которые выделяют бактерии Клостридии тетани, — яды, приводящие к тоническим сокращениям жевательных мышц, судорогам мимических мышц, а затем к напряжению мышц спины, конечностей, глотки, живота. Вследствие сильных мышечных спазмов нарушается или полностью прекращаются глотание, дефекация, мочеиспускание, кровообращение и дыхание. Около 40% больных погибают в страшных мучениях.
Благодаря массовой вакцинации опасность заболеть столбняком приняла гипотетический характер. Так, в 2012 году в России было зарегистрировано всего 30 случаев заболевания, причем 12 из них имели летальный исход. Около 70% заболевших – люди старше 65 лет, не привитые от столбняка.
«ВСЕМ НУЖНО ОТ СЛОНА ДО МУХИ — ПРИВИВКИ СДЕЛАТЬ ОТ ЖЕЛТУХИ»…
В СССР прививочная кампания поводилась повсеместно. Многие помнят мультфильм 1966 года «Про бегемота, который боялся прививок». По сюжету трусливый бегемот оказался единственным из зверей, сбежавшем из поликлиники. Сначала серый и веселый, затем белый от страха, потом желтый, так как заболел желтухой, а в конце красный от стыда за то, что испугался прививки. Этот забавный мультфильм посмотрели миллионы советских людей.
Какие прививки делали им в то время?
Все родившиеся в то время были привиты от туберкулеза, дифтерии и полиомиелита. Со временем добавились прививки от коклюша, столбняка, кори и паротита. Детей, родившихся до 1979 года, прививали от оспы, а с 1980 года оспа стала считаться ликвидированной во всем мире, и прививку отменили.
В конце 1990-х годов в Национальный календарь ввели двукратную прививку против краснухи, повторную от кори и прививку от гепатита В, а в 2010 годы к ним добавилась прививка от гемофильной инфекции для детей из групп риска и прививка от пневмококковой инфекции.
Массово прививать от ГРИППА в России начали с 1996 года. Теперь вакцинация от гриппа включена в Национальный календарь профилактических прививок и проводится в государственных медицинских организациях бесплатно. Обязательной вакцинации против гриппа подлежат: дети, начиная с 6 месяцев, школьники, обучающиеся в образовательных организациях среднего профессионального и высшего образования, взрослое население, работающее по отдельным профессиям и должностям(работники медицинских организаций, транспорта, торговли, коммунальной сферы),призывники, беременные женщины, лица, старше 60 лет, лица с хроническими заболеваниями (сердечно-сосудистыми, заболеваниями легких,, метаболическими нарушениями и ожирением).
По данным Роспотребнадзора за период с 1996 по 2018 годы, только благодаря вакцинации, заболеваемость гриппом в России снизилась в 196 раз. В 2019 году за счет бюджета запланировано привить от гриппа 45% россиян.
Человечество прошло долгий путь к пониманию природы болезней и понесло значительные потери, пока разрабатывались способы защиты от них. И тем не менее мы справились. Природа постоянно бросает нам новые вызовы, то в виде ВИЧ, то лихорадки Зика. Грипп мутирует каждый год, а герпес умеет прятаться в организме и ждать подходящего момента, никак себя не проявляя. Но работа над новыми вакцинами идет, и с?