Особенности пигментного обмена при желтухе
5. Роль печени в пигментном обмене.Желтухи
В
эритроцитах имеется пигмент красного
цвета – гемоглобин. Эритроциты живут
около 120дней. Стареющие эритроциты
улавливаются клетками РЭС –
ретикулоэндотелиальной системы
(селезенки, купферовскими клетками
печени), в которых начинается распад
гемоглобина. Сначала из гемоглобина
образуется вердоглобин, затем биливердин
(пигмент желтого цвета), который
восстанавливается до билирубина (БР).
БР, образованный в клетках РЭС, называют
свободным (неконъюгированным с
глюкуроновой кислотой), его же называют
непрямым. Он гидрофобен и высоко токсичен.
Выходя в кровь, он связывается с
альбуминами и в таком комплексе
доставляется в печень. В клетках печени
– гепатоцитах БР связывается с
глюкуроновой кислотой, образуя растворимый
в воде связанный или прямой БР. Часть
прямого БР из гепатоцитов выводится в
кровяное русло, а большая часть активным
транспортом выводится в желчные капилляры
и попадает с током желчи в тонкий кишечник
(рис.26). В кишечникеотсвязанного БР
отщепляется глюкуроновая кислота и он
снова становится свободным. Ферменты
кишечной микрофлоры восстанавливают
БР до бесцветного стеркобилиногена,
который, окисляясь, превращается в
стеркобилин – пигмент коричневого
цвета, выводимый с калом. Часть
стеркобилиногена всасывается по
геморроидальным венам, попадает в почки
и, окисляясь, выводится с мочой в виде
стеркобилина мочи (уробилина).
Таким
образом, в норме в крови присутствует
и свободный (из клеток РЭС), и связанный
(из гепатоцитов) БР. Концентрация общего
БР в норме составляет 1,7 – 20 мкмоль/л,
из них 25% приходится на связанный БР и
75% – на свободный. В норме в моче и кале
присутствует стеркобилин, БР в моче
нет, т.к. в крови преобладает сводный,
гидрофобный БР, который не может
выделяться с мочой.Повышение концентрации
БР в крови называется гипербилирубинемией.
При достижении определенной концентрации
он диффундирует в ткани, окрашивая их
в желтый цвет. Пожелтение тканей из-за
отложения в них БР называют желтухой.
Клинически желтуха может не проявляться
до тех пор, пока концентрация БР не
станет выше 50 мкмоль/л. По механизму
развития различают три вида желтух.
Гемолитическая
желтуха (надпеченочная)
– результат
интенсивного гемолиза эритроцитов
(резус-конфликт, переливание несовместимых
групп крови, отравление гемолитическими
ядами, укус змеи). Хотя способность
печени образовывать связанный БР и
выделять его в желчь в 3–4 раза превышает
их образование в физиологических
условиях, из-за усиленного гемолиза
свободного БР образуется так много, что
он не успевает весь захватываться
гепатоцитами и остается в крови. Поэтому
один из главных признаков этой желтухи
– повышение содержания в крови свободного
БР. Это позволяет легко отличить
гемолитическую желтуху от механической
и печеночной желтух. По сравнению с
нормой в печени образуется больше
связанного БР и большее количество его
выделяется в кишечник, что ведет к
усиленному образованию и выделению с
мочой и калом стеркобилина и более
интенсивному их окрашиванию. В моче БР
отсутствует, т.к. в крови накапливается
гидрофобный свободный БР, который не
фильтруется в мочу. Свободный БР легко
преодолевает ГЭБ, поражает головной
мозг, вызывая энцефалопатию.
Механическая,
или обтурационная желтуха (подпеченочная)
развивается при нарушении оттока желчи
в двенадцатиперстную кишку (при
желчнокаменной болезни, опухоли желчного
пузыря, головки поджелудочной железы).
При полной закупорке общего
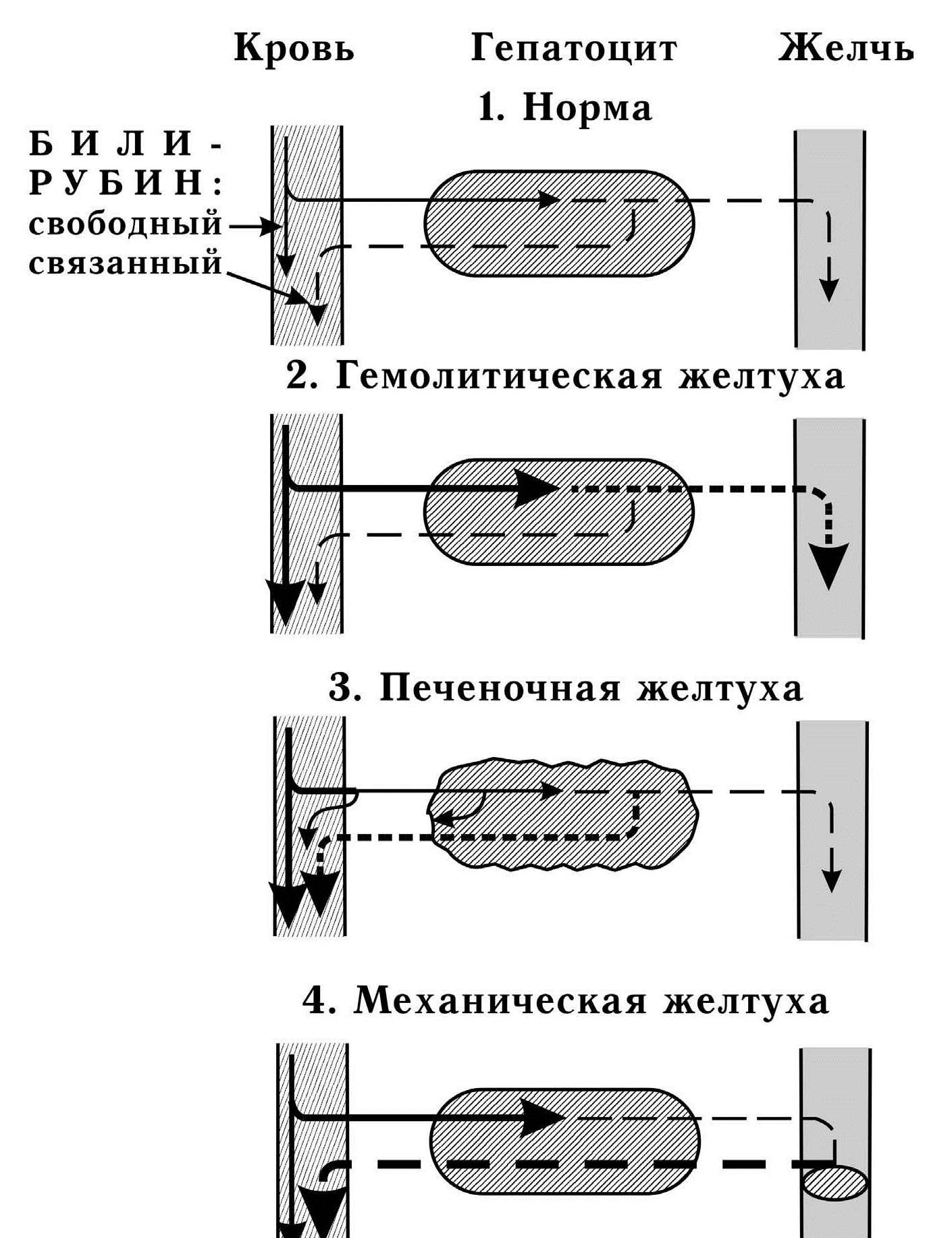
Рис.26.Патогенез
желтух
желчного
протока связанный БР в составе желчи
не поступает в кишечник, поэтому продуктов
его катаболизма – стеркобилинов в моче
и кале нет. Кал обесцвечен. Так как
экскреция связанного БР в желчь нарушена,
происходит его выделение в кровь, поэтому
в крови повышено содержание связанного
БР. Этот растворимый БР экскретируется
с мочой, придавая ей насыщенный
оранжево-коричневый цвет. В сыворотке
крови у больных повышена активность
ферментов эпителия желчевыводящих
путей – щелочной фосфатазы и g-
глутамилтрансферазы.
Печеночная
желтуха обусловлена
повреждением гепатоцитов, например,
при вирусных гепатитах. Пораженные
гепатоциты хуже захватывают свободный
БР из крови и хуже экскретируют его в
желчь против градиента концентрации.
Поэтому при этой желтухе в крови
повышается содержание как свободного,
так и связанного БР, но прирост связанного
более значителен. Поскольку экскреция
желчи в кишечник нарушена, БР в кишечник
поступает меньше, чем в норме, поэтому
количество образующегося стеркобилиногена
также снижено. Кал может быть гипохоличным,
т.е. менее окрашенным. Моча, наоборот,
имеет более интенсивную окраску за счет
присутствия там не только стеркобилина,
но связанного БР, который хорошо растворим
в воде и экскретируется с мочой. В
сыворотке крови больных повышена
активность ЛДГ5,
АлАТ>
АсАТ.
У
новорожденных бывает либо физиологическая,
либо патологическая желтуха. Причины
физиологической: эритроциты плода живут
не 120 дней, а 80. У новорожденного ребёнка
усилен гемолиз эритроцитов, следовательно,
образуется больше гемоглобина и
билирубина. Связывание и удаление
билирубина замедлены из-за возрастной
незрелости печени (отсутствуют некоторые
белки и ферменты). Физиологическая
желтуха неопасна, быстро проходит (~7
дней). Патологическая желтуха новорожденных
чаще всего бывает гемолитической, длится
более 7-ми дней. Возникает у
резус-положительного плода и
резус-отрицательной матери, в тяжелых
случаях может вызвать смерть плода.
Кроме того, патологическая желтуха
может быть связана с нарушением захвата
билирубина гепатоцитами (синдром
Жильбера), нарушением конъюгации с
УДФ-глюкуроновой кислотой – наследственный
дефект глюкуронилтрансфераз (синдром
Криглера-Найяра) или с нарушением
экскреции связанного билирубина в желчь
(синдром Дабина-Джонсона).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Нарушение пигментного обмена. Желтухи
Желтуха (icterus) — окрашивание в желтый цвет видимых слизистых оболочек, кожи и склер, обусловленное отложением в них желчных пигментов. Она обусловлена повышением уровня билирубина в крови. В норме концентрация билирубина в сыворотке крови составляет 3—10 мг/л (или 5—17 ммоль/л). Желтуха выявляется при повышении содержания билирубина в крови свыше 20—
25 мг/л. При выраженной желтухе кожа может приобретать зеленоватый оттенок из-за превращения билирубина в биливердин.
Билирубин образуется в результате катаболизма гемоглобина в стареющих эритроцитах, которые разрушаются в клетках рети- кулоэндотелиальной системы. Таким путем образуется около 80— 85 % билирубина в сутки. В процессе катаболизма гемоглобина вначале от гема отделяется глобин, после чего небелковая часть молекулы разрушается в процессе окисления и превращается при участии микросомальной гемоксигеназы, кислорода и НАДО в биливердин. Под действием биливердинредуктазы из биливердина образуется билирубин. Около 15—20 % билирубина образуется из других источников: разрушение созревающих клеток эритроид- ного ряда в костном мозге (неэффективный эритропоэз), белки ци- тохромы, миоглобин и гемсодержащие ферменты.
Высвобождающийся в плазму крови неконъюгированный гемоглобин фактически весь обратимо связывается с альбумином (одна молекула альбумина связывает две молекулы билирубина) и транспортируется в печень. Печень играет основную роль в метаболизме желчных пигментов. Выделяют три фазы метаболизма: поглощение билирубина печенью; конъюгация и выведение в желчь.
Поглощение — непрямой билирубин, связанный с альбумином, поступает в гепатоцит, где диссоциирует на пигмент и альбумин. Билирубин связывается с цитоплазматическим белком лигандином, что предотвращает его обратный выход в плазму.
Связывание — непрямой билирубин нерастворим в воде, и чтобы иметь возможность выделяться клетками печени в желчь, он должен превратиться в водорастворимые производные, присоединив одну или две молекулы глюкуроновой кислоты при участии фермента билирубинглюкоронилтрансферазы (85 % билирубиндиглюкоро- нида и 15 % билирубинмоноглюкоронида).
Экскреция в желчь — это энергозависимый процесс, осуществляющийся с определенной скоростью в желчные капилляры, а далее в двенадцатиперстную кишку.
После появления в просвете кишки билирубинглюкоронид может экскретироваться в кал или метаболизироваться до уробилиногена и родственных ему веществ. Вследствие своей полярности прямой билирубин не реабсорбируется слизистой оболочкой кишечника, что представляет собой механизм, способствующий освобождению организма от этого пигмента.
Для образования уробилиногена из прямого билирубина необходимо воздействие бактерий, которое происходит в нижнем отделе тонкой кишки и в толстой кишке. Образовавшийся уробилиноген реабсорбируется из тонкой кишки в портальный кровоток и таким образом становится объектом энтерогепатического кругооборота. Часть уробилиногена реэкскретируется печенью в желчь. Остальная его часть поступает в мочу в количестве, не превышающем 4 мг/ сут. При нарушении механизма печеночной экскреции (например, при гепатоцеллюлярном заболевании) или же значительно усиленном образовании билирубина (например, при гемолитической анемии) концентрация уробилиногена в моче может значительно возрастать.
Часть уробилиногена трансформируется в стеркобилиноген, большая часть выделяется с экскрементами, окрашивая их. Часть стеркобилиногена всасывается в нижнем отделе толстой кишки и с кровью геморроидальных вен попадает в общий кровоток. Он хорошо растворим в воде, не связан с белками и поэтому фильтруется почками в мочу, придавая ей соломенно-желтый цвет.
Количество выводимого с калом стеркобилиногена (уробилиногена) в норме колеблется в пределах 50—280 мг/сут. В условиях сниженной экскреции прямого билирубина в кишечник (например, при болезнях печени, обструкции желчного протока) или подавления микрофлоры кишечника антибиотиками выделение стеркобилиногена с калом уменьшается. При гемолитической анемии выведение уробилиногена с мочой и калом, наоборот, резко увеличивается.
Источник
Роль печени в пигментном обмене. Особенности пигментного обмена при желтухах. Наследственные пигментные гепатозы
ЖЕЛТУХИ
Желтуха не самостоятельное заболевание, а симптом многочисленных заболеваний со сложным патогенезом. Желтуха распознается по характерной окраске кожи и слизистых, плазмы крови, которая развивается в результате накопления в крови желчных пигментов — билирубина и его метаболитов. Желтуха раньше всего появляется на склерах глаз, на нижней поверхности языка, на небе.
Пигментный обмен в норме:
Билирубин — продукт метаболизма гемоглобина. За сутки у человека распадается примерно 1% циркулирующих эритроцитов и образуется 80-95% билирубина, что составляет 200-250 мг. 5-20% приходится на шунтовый билирубин, источником которого является миоглобин, цитохромы, каталаза, пероксидаза, а также процессы «неэффективного гемопоэза». Гемоглобин в клетках макрофагальной системы (печень, селезенка, костный мозг) через ряд промежуточных стадий превращается в билирубин, который поступает в кровь. В крови он практически не растворим, поэтому он соединяется с альбуминами плазмы. Следует отметить, что билирубин — жирорастворимое вещество, поэтому комплекс альбумина с липидами обладает большим сродством к билирубину, чем один альбумин: 1 молекула альбумина может связать 2 молекулы билирубина. При нормальном содержании белка в крови 0,7 мг пигмента содержится в 100 мл плазмы. Следует помнить, что многие эндогенные и экзогенные вещества конкурируют с билирубином за связь с белком. Такой способностью обладают сульфаниламиды, салицилаты, кофеин-бензоат натрия. Поэтому указанные препараты могут способствовать нарастанию желтухи. Соединение билирубина с белком носит название непрямой билирубин.Непрямой, т.к. с диазреактивом Эрлиха он взаимодействует после предварительного осаждения белков спиртом. Непрямой билирубин через почечный барьер не проходит, так как это крупномолекулярное соединение.
Обмен билирубина в печени состоит из трех этапов:
- 1. Захват из крови пигмента почечной клеткой.
- 2. Образование коньюгированного билирубина.
- 3. Экскреция почечной клеткой водорастворимых коньюгатов в желчные капилляры.
Эти звенья протекают в строгой последовательности и при нарушении одного нарушаются другие. Захват билирубина печеночной клеткой — активный процесс, который осуществляется богатой АТФ мембраной васкулярного полюса гепатоцита. Это своего рода концентрирующая система. Благодаря этому уровень в крови пигмента постоянен и не превышает 17 мкмоль/л. В момент захвата билирубина его связь с альбумином разрывается.
Далее билирубин, соединяется с глюкуроновой кислотой с участием фермента глюкуронидтрансферазы. В результате образуется билирубин-моноглюкуронид (желчный пигмент-1) и билирубин-диглюкуронид (желчный пигмент-2). Активность коньюгационной системы подвержена большим колебаниям в зависимости от различных факторов. Так, в период новорожденности активность глюкуронид-трансферазы мала и достигает цифр взрослого организма в течение 2-6 недель после рождения. Билирубин, соединенный с глюкуроновой кислотой, носит название прямой (связанный) билирубин.
Экскреция билирубина почечной клеткой обеспечивается активной концентрирующей системой. Основные компоненты экскреторного аппарата — аппарат Гольджи, билиарная мембрана гепатоцита с микроворсинками и, возможно, лизосомами. Функциональные возможности этой системы ограничены и именно эта система является лимитирующим звеном внутриклеточного метаболизма билирубина. Билирубин в составе желчи находится в виде молекулярных агрегатов, состоящих из холестерина, солей желчных кислот, фосфолипидов и незначительного количества белка. В желчи в норме содержится в 100 раз больше билирубина, чем в крови.
С желчью прямой билирубин попадает в желчные пути и в желчный пузырь. Здесь небольшая часть билирубина превращается в уробилиноген, но основной процесс образования этих соединений представлен в кишечнике. В верхних отделах тонкого кишечника уробилиноген всасывается в кровь и через портальную вену снова возвращается в печень, где в гепатоцитах полностью метаболизируется до дипиррольных соединений (пендиопент), так что в кровь и мочу в норме уробилиноген не попадает. Остальная часть билирубина достигает толстого кишечника и превращается, под действием микробной флоры в стеркобилиноген. Основная часть последнего в нижних отделах кишки окисляется и превращается в стеркобилин. За сутки с калом выделяется 10—250 мг стеркобилина. Лишь небольшая часть стеркобилиногена через систему геморроидальных вен поступает в нижнюю полую вену и через почки выводится с мочой.
Желтухи классифицируются:
- 1. Надпеченочная (гемолитическая).
- 2. Печеночная (паренхиматозная и связанная с врожденными нарушениями обмена билирубина в печени).
- 3. Подпеченочная (механическая).
Надпеченочная (гемолитическая) желтуха.
Связана с усиленным гемолизом эритроцитов при гемолитических анемиях, образованием большого количества непрямого билирубина и невозможностью превращения в печени всего непрямого билирубина в прямой билирубин. Максимальный почечный клиренс билирубина у здоровых людей — 38,9±8,5 мг в 1 мин/кг массы тела, но если это количество будет превышено, то наступает увеличение непрямого билирубина в крови свыше 17 мкмоль/л. Непрямой билирубин проявляет сильное токсическое действие при его концентрации свыше 18-20%. Особенно сильно повреждаются клетки мозговых ядер, развивается билирубиновая энцефалопатия. Усиление образования прямого билирубина в печени приводит к большему образованию стеркобилина и интенсивной окраске кала и моча.
При гемолитической болезни новорожденных(резус-несовместимость эритроцитов матери и плода) может развиться билирубиновая энцефалопатия. Свободный билирубин, не включенный в связь с альбумином, проникает через гематоэнцефалический барьер и окрашивает ядра головного мозга — отсюда термин «ядерная» желтуха. «Ядерная» желтуха- тяжелая форма желтухи новорожденных, при которой желчные пигменты и дегенеративные изменения обнаруживают в ядрах больших полушарий и стволах головного мозга. Характеризуется следующим: у новорожденных на 3-6 день жизни исчезают спинальные рефлексы, отмечается гипертонус мышц туловища, резкий плач, сонливость, беспокойные движения конечностей, судороги, нарушение дыхания, может наступить его остановка и смерть. Если ребенок выживает, то могут развиться глухота, параличи, отставание умственного развития
Печеночная (паренхиматозная) желтуха
Поражение паренхимы печени имеет место при развитии гепатитов под действием гепатотропных токсических и инфекционных агентов.
В гепатоцитах нарушается:
- — превращение уробилиногена, поступающего обратно из кишечника в печень, в дипирольные соединения.
- — из-за процесса воспаления, развития отека присоединяется механический компонент, задержка оттока желчи по желчным капиллярам. В результате повреждаются желчные капилляры и печеночные клетки. Все это проходит на фоне повышенной проницаемости микроциркуляторного русла, следовательно, создаются условия для поступления желчи в кровяное русло.
- — нарушается функция захвата и конъюгации непрямого билирубина.
Клинико — лабораторные проявления.
В крови появляются отсутствующие в норме уробилиноген и прямой билирубин, увеличивается содержание непрямого билирубина. У больных паренхиматозной желтухой, кал обесцвечивается, т.к. в кишечник мало поступает желчи и, следовательно, мало прямого билирубина. Моча интенсивнее окрашена за счет появления в ней уробилиногена и прямого билирубина, т.к. это низкомолекулярные соединения и, следовательно, проходят через почечный барьер.
Подпеченочная (механическая) желтуха
При нарушении оттока желчи по желчным капиллярам или нарушении оттока желчи из желчного пузыря при желчекаменной болезни развивается механическая или обтурационная желтуха. В результате повышения давления желчи в желчных капиллярах, механического повреждения печеночных клеток, желчь поступает в кровяное русло. Это приводит к появлению в крови прямого билирубина, соотношение прямого и непрямого билирубина сдвигается в сторону первого. Стеркобилин в моче и кале исчезает т.к. желчь не поступает в кишечник. Кал у таких больных бесцветный из-за отсутствия стеркобилина. В моче также отсутствует стеркобилин, но ее цвет сохраняется за счет появления в ней прямого билирубина.
НАСЛЕДСТВЕННЫЕ ГЕПАТОЗЫ
К наследственным пигментным гепатозам относятся поражения печени, характеризующиеся гипербилирубинемней, связанной с врожденным дефектом метаболизма билирубина на почве генетически обусловленных энзимопатий: синдромы Жильбера, Криглера — Наджара, Дабина-Джонсона и Ротора. Большинство состояний безвредны и делают пациента «более желтым, чем больным», но синдром Криглера-Наджара может быть летальным. Функционально наследственные гепатозы проявляются в основном хронической или интермитирующей желтухой с незначительным непостоянным нарушением функций печени, у значительной части больных имеется морфологическая картина легкого гепатоза.
Источник