Осложнения жкб механическая желтуха
Содержание статьи
Механическая желтуха
Механическая желтуха — желтушный синдром, связанный с нарушением выделения конъюгированного билирубина в просвет кишечника. Проявляется иктеричностью кожи, слизистых, склер, болезненностью в правой подреберной области и эпигастрии, диспепсическими явлениями, ахоличным калом и бурой мочой, холемическим кожным зудом. Диагностируется с помощью биохимического анализа крови, УЗИ гепатобилиарной системы, МСКТ брюшной полости, РХПГ. Для лечения применяется комплексная медикаментозная терапия, хирургические методы временного и постоянного восстановления тока желчи (литотрипсия, стентирование, дренирование, стомирование и др.).
Общие сведения
Синдром механической (подпеченочной, обтурационной, компрессионной, застойной) желтухи — вторичное патологическое состояние, осложняющее течение других заболеваний брюшной полости. У 20% пациентов расстройство связано с наличием желчнокаменной болезни, у 67% — с онкопатологией, у 3% — с другими причинами. До 30 лет желтушный синдром обычно вызывается холецистолитиазом, с 30 до 40 лет соотношение случаев неопухолевой и опухолевой механической желтухи составляет 1:1, после 40 лет преобладают онкологические этиологические факторы. До 82% составляют женщины, у которых холестаз возникает преимущественно на фоне ЖКБ. У мужчин чаще выявляется опухолевая обтурация (до 54% случаев).
Механическая желтуха
Причины механической желтухи
Подпеченочный холестаз — полиэтиологическое синдромальное состояние, вызванное нарушением оттока желчи из печени. У большинства пациентов застой желчи обусловлен механической обтурацией, реже непроходимость желчевыводящих путей имеет динамическое (функциональное происхождение). Специалисты в сфере гастроэнтерологии, гепатологии, хирургии выделяют следующие группы причин подпеченочной желтухи:
- Аномалии развития. Нормальная экскреция желчи становится невозможной при врожденной атрезии желчевыводящих путей. Препятствиями для желчевыделения могут служить кисты общего желчного протока, дуоденальные дивертикулы, расположенные вблизи фатерова соска. Отток желчи существенно замедляется при гипоплазии желчных ходов.
- Невоспалительная патология желчных путей. Подпеченочный холестаз возникает при холангиолитиазе, осложнившем ЖКБ. Нарушение проходимости желчных путей наблюдается при обтурации большого дуоденального сосочка вколоченными камнями, его стенозе, рубцовых стриктурах желчных протоков, сдавливании холедоха кистой головки поджелудочной железы.
- Воспалительные процессы. К значительному сужению или перекрытию путей оттока желчи приводят холангит, острый холецистит, осложнившийся спаечным перипроцессом, панкреатит, острый папиллит. Во всех этих случаях физиологический отток желчи замедляется вследствие отека стенки протоков, паренхимы органов, механического сдавления спайками.
- Объемные образования. При раке головки панкреатической железы, фатерова сосочка, печеночных протоков и холедоха, папилломатозе желчных ходов создаются условия для стойкой механической обтурации желчных путей. Аналогичная ситуация возникает при расположении в воротах печени лимфом, метастатически пораженных лимфатических узлов.
У некоторых пациентов причиной подпеченочной желтухи становятся паразитарные заболевания — желчные ходы могут сдавливаться извне эхинококковыми и альвеококковыми кистами, а попадание гельминтов в просвет протоков приводит к механической обтурации. Крайне редко холестаз развивается из-за сдавления большого дуоденального соска при отеке поджелудочной железы или его закупорке слизистой пробкой, желчной «замазкой».
Патогенез
Пусковым моментом развития механической желтухи является застой желчи, связанный с отсутствием, недоразвитием желчных ходов, их сужением, обтурацией изнутри или сдавливанием извне. При холестазе наблюдается обратное всасывание связанного билирубина в лимфатическую систему, а затем в кровоток через стенки желчных ходов, сообщения между желчными капиллярами и перисинусоидальными пространствами. В результате в крови повышается содержание прямого билирубина, холестерина, возникает холемия, кожа и слизистые приобретают желтый цвет, окрашиваясь желчными пигментами.
За счет выделения водорастворимого конъюгированного билирубина почками моча приобретает характерную темную окраску («цвет пива»), в ней появляются желчные кислоты. Застой усугубляется внутрипеченочной желчной гипертензией. При достижении уровня 270 мм вод. ст. желчные капилляры расширяются, их стенки повреждаются, что способствует попаданию компонентов желчи непосредственно в кровоток. Вторичное поражение гепатоцитов сопровождается нарушением захвата и конъюгации непрямого билирубина, что приводит к увеличению его уровня в плазме. Поскольку при полной механической обтурации желчь не поступает в кишечник и не подвергается дальнейшей трансформации, в кале и моче не определяется уробилин. Из-за отсутствия стеркобилина стул становится обесцвеченным.
Симптомы механической желтухи
Основными признаками заболевания являются интенсивное желтое окрашивание кожных покровов, слизистых и склер, тупые, постепенно усиливающиеся боли в правом подреберье и эпигастральной области, диспепсические расстройства (тошнота, рвота, снижение аппетита). Патогномоничный симптом механической обструкции желчевыводящих протоков — обесцвечивание кала, сочетающееся с темной окраской мочи. У большинства больных развивается сильный кожный зуд, который не поддается медикаментозной терапии. При желтухе, связанной с воспалительными процессами в желчных протоках, может выявляться гипертермия. При опухолевой природе заболевания у пациентов наблюдается резкая потеря массы тела вплоть до кахектического состояния.
Осложнения
Угнетение дезинтоксикационной функции печени при желтухе приводит к накоплению в крови аммиака, ацетальдегидов, что проявляется в виде синдрома эндотоксемии. В результате нарушается микроциркуляция, происходят дистрофические изменения в органах, в тяжелых случаях возникает ДВС-синдром. Самое опасное осложнение механической желтухи — формирование печеночно-почечной недостаточности, которая является частой причиной смерти пациентов. Вследствие проникновения токсинов в головной мозг через гематоэнцефалический барьер формируется печеночная энцефалопатия, которая проявляется ухудшением когнитивных функций, нарушениями сознания, дискоординацией движений. Избыточное накопление желчных кислот также может приводить к изменению свойств сурфактанта и нарушениям газообмена в легких.
Диагностика
Постановка диагноза механической желтухи не представляет затруднений при наличии характерной клинической картины. Диагностический поиск направлен на оценку тяжести состояния пациента и выявление основного заболевания, которое привело к блокировке выведения желчи. План обследования включает следующие лабораторные и инструментальные методы:
- Биохимический анализ крови. Основной признак — значительное (в несколько раз) повышения уровня прямого билирубина. Также при желтухе наблюдается возрастание показателей щелочной фосфатазы и холестерина, что указывает на синдром холестаза. Иногда отмечается увеличение печеночных трансаминаз, альдолазы, лецитина, липопротеинов.
- УЗИ печени и желчного пузыря. Ультразвуковое исследование позволяет обнаружить структурные изменения печеночной паренхимы (повышение или снижение эхогенности ткани), утолщение стенки желчного пузыря, дилатацию протоков. При сонографии определяют конкременты, которые вызывают механический блок выделения желчи в кишечник.
- МСКТ органов брюшной полости. При помощи послойного исследования тонкими срезами (0,625 мм) с последующим трехфазным контрастным усилением визуализируют взаимное расположение и размеры печени, поджелудочной железы, желчного пузыря. Компьютерная томография дает возможность выявить камни и новообразования, вызывающие развитие желтухи.
- Ретроградная холангиопанкреатография. Внутривенное контрастирование желчевыводящих протоков проводится для обнаружения конкрементов, которые на холангиограмме представлены в виде теней. При наличии противопоказаний возможно выполнение чрескожной холангиографии, особо ценной при подозрении на опухолевую природу желтухи.
В клиническом анализе крови зачастую обнаруживается повышение СОЭ до 20 мм/час и умеренный лейкоцитоз, может наблюдаться снижение эритроцитов и гемоглобина. Дополнительно проводят исследование крови на альфа-фетопротеин, концентрация которого повышается при наличии злокачественного новообразования. В лабораторном анализе мочи при механической закупорке желчевыводящих путей отсутствует уробилин. При затруднениях в постановке диагноза производят лапароскопию.
Дифференциальную диагностику осуществляют с печеночной и гемолитической желтухой, врожденными ферментопатиями, сопровождающимися повышением уровня билирубина в крови (синдромом Жильбера, Дабина-Джонсона), желтушностью кожи при длительном приеме акрихина. Помимо наблюдения гастроэнтеролога или гепатолога больному рекомендован осмотр абдоминального хирурга, инфекциониста, невропатолога, гематолога, онколога, анестезиолога-реаниматолога.
Лечение механической желтухи
На первом этапе при подпеченочном холестазе назначается комплексная терапия, позволяющая ликвидировать застой желчи, купировать эндотоксикацию и стабилизировать состояние пациента. Схема медикаментозного лечения включает гепатопротекторы, аминокислоты, репаранты, анаболические средства, витаминные препараты. В более тяжелых случаях обтурационной желтухи целесообразно применение кортикостероидов, инфузионной терапии с массивным вливанием коллоидных и кристаллоидных растворов, кровезаменителей. При выраженной интоксикации рекомендованы гемосорбция, плазмаферез, гемодиализ.
Для профилактики острых гастроинтестинальных язв назначают блокаторы протонной помпы, антацидные и обволакивающие средства. При риске развития острого холангита показано введение карбапенемов, цефалоспоринов 3-4 поколения и других антибактериальных средств широкого спектра действия, способных проникать в желчь. Для экстренной декомпрессии желчных путей используют хирургические подходы:
- Малоинвазивные инструментальные вмешательства. Эффективными способами устранения включений, блокирующих желчевыделение, являются литотрипсия конкрементов желчных протоков, эндоскопическое удаление камней в сочетании с ретроградной панкреатохолангиографией и рассечением устья фатерова соска, назобилиарное дренирование при РПХГ. При наличии стриктур и стенозе применяются эндоскопические техники — стентирование холедоха, бужирование желчных протоков, баллонная дилатация сфинктера Одди. Чрескожное транспеченочное дренирование желчевыводящих ходов позволяет выполнить декомпрессию при невозможности проведения манипуляции через эндоскоп.
- Операции на билиарной системе. Показаниями для прямых хирургических вмешательств на высоте желтухи являются сочетание желтушного синдрома с острым панкреатитом, случаи механической обтурации при поражении холедоха. При сохраненной проходимости пузырного протока для отведения желчи выполняется открытая, лапароскопическая, пункционная холецистостомия. Осуществление холедохотомии обеспечивает восстановление проходимости общего желчевыводящего протока. При сложной патологии с поражением нескольких органов более эффективным методом декомпрессии желчевыводящей системы может стать наружное дренирование желчных путей по Холстеду, Керру.
После стабилизации состояния пациента для окончательного устранения предпосылок механической обтурации путей желчевыделения на втором этапе лечения патологии, осложнившейся подпеченочной желтухой, применяют хирургические методы. При обструкции камнем общего протока производят холедохолитотомию — радикальное вмешательство, позволяющее восстановить желчевыделение. Извлечению камня может предшествовать холецистэктомия, проведенная наиболее подходящим для конкретного больного способом (лапароскопическая, открытая, SILS-операция, вмешательство из мини-доступа). При локальной злокачественной неоплазии показана холецистэктомия с резекцией ложа желчного пузыря и лимфодиссекцией.
Наложение билиодигестивных анастомозов (холедоходуоденостомия, холедохоэнтеростомия, холецистогастростомия, холецистодуоденостомия, холецистоэнтеростомия) используют при опухолевых процессах и грубой рубцовой деформации желчных протоков. Объем оперативного лечения при обструктивной гепатобилиарной, гастроинтестинальной и других видах хирургической патологии выбирают с учетом соответствующих медицинских протоколов.
Прогноз и профилактика
Вероятность полного выздоровления зависит от тяжести основного заболевания и наличия интеркуррентных патологий. При своевременном лечении смертность не превышает 5%, прогноз относительно благоприятный. При вынужденном проведении оперативного вмешательства на высоте механической желтухи уровень летальности достигает 10-30%. Меры специфической профилактики не разработаны. Для предупреждения развития желтухи необходимо осуществлять раннюю диагностику и адекватную терапию состояний, которые могут вызывать механическую закупорку холедоха, фатерова соска, выполнять плановую санацию при наличии в полости желчного пузыря мелких конкрементов.
Источник
Желчнокаменная болезнь и её осложнения. Механическая желтуха. Оперативная тактика.
Желчнокаменная болезнь — заболевание, обусловленное образованием камней (конкрементов) в желчном пузыре или желчных протоках. Заболевание проявляется характерными симптомами желчной (билиарной, печеночной) колики в ответ на преходящую обструкцию конкрементом пузырного протока или общего желчного протока и сопровождается спазмом гладких мышц и внутрипротоковой гипертензией.
В англоязычной литературе выделяют 2 нозологии, касающихся образования конкрементов в билиарной системе: холелитиаз и холедохолитиаз.
Холелитиаз — образование одного или нескольких камней в желчном пузыре. Наличие желчных конкрементов может быть асимптоматичным или вызывать желчную колику, но не приводит к диспепсическим симптомам. Осложнением холелитиаза является калькулезный холецистит — воспаление желчного пузыря на фоне наличия в нем конкркментов. При этом возможен выход желчных конкрементов в желчные пути с их обструкцией, инфицирование и воспаление желчных путей — холангит, а также развитие панкреатита.
Холедохолитиаз — это образование или появление конкрементов в желчных путях. Данное состояние может сопровождаться желчной коликой, обструкцией желчных путей, развитием панкреатита или инфекцией желчных путей (холангит).
Различают первичные конкременты (обычно пигментные), образующиеся непосредственно в желчных путях, и вторичные конкременты (обычно холестериновые), образующиеся первоначально в желчном пузыре и затем мигрирующие в желчные пути.
Диагностика желчнокаменной болезни обычно основана на проведении УЗИ желчного пузыря. Для постановки диагноза часто прибегают к использованию ЭРПХГ или МРПХГ.
Клиника и осложнения.
Желчнокаменная болезнь может протекать медленно или характеризоваться быстрым прогрессирующим течением с различными осложнениями. Стадии желчнокаменной болезни Выделяют 3 стадии желчнокаменной болезни (ЖКБ):
Первая стадия ЖКБ — физико-химическая. Может протекать бессимптомно в течение многих лет, проявляется только при исследовании желчи, в которой обнаруживаются «холестериновые хлопья», кристаллы солей, а концентрация желчных кислот и фосфолипидов снижена. Такая желчь называется литогенной. Камней в желчном пузыре нет. Вторая стадия ЖКБ — латентное бессимптомное камненосительство. Характеризуется теми же физико-химическими изменениями в желчи, что и первая фаза, однако с наличием камней в желчном пузыре. Большинство желчных камней, находящихся на дне желчного пузыря остаются бессимптомными, однако продвижение конкрементов и повреждение слизистой оболочки желчного пузыря приводят к прогрессированию заболевания. Третья стадия ЖКБ — клиническая. Обычно возникает при попадании камня в пузырный проток, что приводит к отеку стенки желчного пузыря с кровоизлияниями и возможным изъязвлением. Клинически описывается как «желчная колика» — симптомокомплекс, характеризующийся внезапно возникшими острыми болями в правом подреберье или эпигастральной области, иррадиирующими в правую ключицу, в правую руку и в спину.
Осложнения желчнокаменной болезни. К основным осложнениям относятся:
Обтурация конкрементом пузырного или общего желчного протока.
Острый холецистит и холангит. В свою очередь острый холецистит может осложняться:
Эмпиемой желчного пузыря;
Водянкой желчного пузыря;
Гангреной желчного пузыря;
Перфорацией желчного пузыря;
Желчным перитонитом;
Образованием пузырно-кишечных свищей;
Билиарной непроходимостью кишечника.
Вклинение конкремента в просвет большого сосочка двенадцатиперстной кишки.
Острый билиарный панкреатит.
Хронический холецистит.
Механическая или обтурационная желтуха — осложнение патологических процессов, нарушающих отток желчи на различных уровнях желчевыводящих протоков. Диагностический алгоритм при механической желтухе:

ЛЕЧЕНИЕ МЕХАНИЧЕСКОЙ ЖЕЛТУХИ
Хирургическая тактика лечения МЖ зависит от степени тяжести механической желтухи и наличия сопутствующих патологий [7)].
Главные задачи лечения механической желтухи:
— Ликвидация холестаза;
— Профилактика и лечение печеночно-почечной недостаточности.
Учитывая высокую летальность на высоте желтухи, целесообразно хирургическое лечение проводить в два этапа (схема 3).
Хирургическая тактика при холедохолитиазе в зависимости от степени печеночной недостаточности.
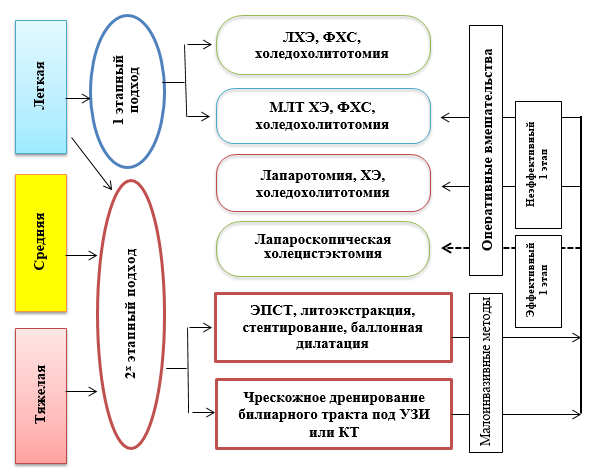
Первый этап: малоинвазивные методы, направленные на ликвидацию холестаза, в сочетании с комплексной консервативной терапией. В случае отсутствия эффекта и нарастания желтухи необходимо выполнять срочные декомпрессионные вмешательства в течение 2-3 суток с момента госпитализации.
Второй этап: по мере разрешения желтухи при более благоприятных обстоятельствах проводят радикальные хирургические операции, если малоинвазивные вмешательства не явились окончательным способом лечения.
Оптимальные схемы (варианты хирургической тактики) лечения механической желтухи при различных заболеваниях.
Холедохолитиаз: · ЭРХПГ — ЭПСТ — литострипсия, литоэкстракция, дренирование — плановая холецистэктомия. · Реже ЧЧХГ — ЧЧХС — литоэкстракция через наружный дренаж — холецистэктомия. · При неэффективности и высоком риске осложнений ЭРХПГ (протяженные стриктуры, большие камни): ЧЧХГ — ЧЧХС — разрешение желтухи — лапароскопическое или открытое вмешательство на протоках (литоэкстракция, анастомозы). |
Стриктуры протоков: · ЭРХПГ — бужирование — стентирование (протяженность менее 2 см — ограниченные) · ЧЧХГ — ЧЧХС — стентирование (протяженность менее 2 см — ограниченные) · ЧЧХГ — ЧЧХС — наложение анастомоза (протяженность более 2 см — тубулярные) |
Воспалительное заболевание с желтухой (панкреатит, холецистит): · ЭРХПГ — ЭПСТ — дренирование — лечение воспаления · ЧЧХГ — ЧЧХС — дренирование — лечение воспаления |
Опухоль: · ЭРХПГ — ЭПСТ — стентирование — лечение опухоли · ЧЧХГ — ЧЧХС — наложение соустья |
Малоинвазивные инструментальные методы лечения МЖ
Известно, что у пациентов старше 70-80 лет показатели смертности при открытой операции и ревизии ОЖП составляет около 4-10%, и может достигать 20% [1)21)-1)23)]. Поэтому, как и при любом хирургическом вмешательстве, оценка операционного риска должна быть оценена. Там, где этот риск высокий, эндоскопическую терапию следует рассматривать в качестве альтернативы.
Учитывая высокую летальность при операциях на высоте желтухи, при наличии тяжелой сопутствующей патологии пациентам легкой, средней, особенно тяжелой степени тяжести МЖ целесообразно начинать с ЭПСТ, экстракции конкрементов, как первый этап операции. При наличии противопоказаний к радикальной операции (второй этап), эндоскопическую методику дренирования желчных путей у таких пациентов можно применить как альтернативный метод лечения МЖ.
Источник