Описание кори и краснухи
Содержание статьи
Корь, краснуха
Корь, краснуха… Кажется, мы уже и забыли про эти заболевания и они стали казаться нам чем-то несерьёзным, давно прошедшим. Может, именно по этой причине некоторые мамы начинают размышлять, а почему это медики так упорно настаивают на вакцинации? Заболевших-то давно не видели. Да и заболевания кажутся какими-то несерьезными. Так это или не так, нужно подробно разобраться.
Корь — это острое инфекционное заболевание, характеризующееся общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, носоглотки, верхних дыхательных путей, характерной сыпью. Возбудитель кори — вирус. Во внешней среде неустойчив: погибает при комнатной температуре в течение 5-6 часов. Единственный источник заражения — больной человек. Распространение вируса происходит при чихании, кашле, разговоре с капельками слюны.
Кто чаще болеет корью. В последнее время в связи с массовой противокоревой иммунизацией детей все чаще стали болеть корью взрослые, отличительной чертой которой является выраженная интоксикация и преобладание симптомов поражения центральной нервной системы. Инкубационный период составляет в среднем 9 дней.
Клиническая картина. Заболевание начинается остро с симптомов общей интоксикации: температура повышается до 38°С и выше, нарушается аппетит, сон, появляется вялость, головная боль, раздражительность. В первые же часы заболевания присоединяются обильный насморк, чихание, сухой грубый лающий кашель. Голос становится осипшим, развивается конъюнктивит. Затем, обычно на 13-14день, за ушами, на спинке носа, на щеках появляется сыпь от нежно-розового до насыщенного красного цвета, которая быстро распространяется на все лицо и шею. На следующий день она появляется на теле, а далее — на руках и ногах. Одновременно резко усиливаются все симптомы общей интоксикации и катаральные явления.
Осложнения при кори. Самые частые осложнения — воспаление легких, носоглотки, конъюнктивы. У каждого десятого ребенка заболевание осложняется пневмонией или тяжелым отитом; у каждого тысячного ребенка развивается энцефалит (воспаление головного мозга).
Профилактика кори: наиболее мощным, доступным и эффективным методом борьбы, с инфекцией является вакцинация. По эпидемическим показаниям вакцинация необходима всем контактировавшим с больным корью, у которых нет достоверных сведений о сделанной коревой прививке, перенесенной в прошлом кори. Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации.
Краснуха — вирусная болезнь, характеризующаяся мелкопятнистой сыпью, увеличением лимфоузлов, умеренно выраженной лихорадкой и поражением плода у беременных. Возбудитель краснухи — вирус, во внешней среде нестоек, быстро погибает при высушивании, под влиянием ультрафиолетовых лучей, дезинфицирующих веществ. Единственный источник заражения — только человек. Заражение происходит воздушно-капельным путем (у беременных — трансплацентарно).
Кто чаще болеет краснухой. В связи с массовой иммунизацией детей распределение по возрасту не так очевидно, чаще взрослые, особенно опасно заболевание для беременных! Инкубационный период длится от 11 до 24 дней (чаще 16-20).
Клиническая картина. Начинается краснуха с увеличения затылочных лимфатических узлов и повышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 — 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная, розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Осложнения при краснухе. При приобретенной краснухе наиболее частым осложнением являются артриты. У взрослых больных они наблюдаются чаще, чем у детей (30 % у мужчин, 5 — 6 % у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после исчезновения сыпи и держатся 5-10 дней. Очень высока опасность инфицирования беременной. Риск для зародыша тем более велик, чем раньше случается заражение во время беременности: в течение 1-го триместра риск повреждения зародыша равен примерно 25 %, после четвёртого месяца он сводится к нулю. Первичная материнская инфекция проходит незамеченной в 50 процентах случаев. Заражение матери краснухой может повлечь за собой синдром множественных пороков — синдром (триада) Грега, включающий в себя поражения сердечнососудистой системы, глаз и слухового аппарата.
Профилактика краснухи. Наиболее мощным, доступным и эффективным методом борьбы с инфекцией является вакцинация.
Как мы видим, заболевания серьёзные и относиться к нам с пренебрежением просто нельзя. Характер у них вполне «взрослый»! А вот предупредить заболевания очень просто. Вакцинируют детей от кори, краснухи и эпид.паротита в возрасте 1 год и 6 лет! Иммунитет стойкий, сама вакцина очень редко вызывает осложнения. Так что уважаемые мамы, подумайте, от каких угроз вы можете избавить своего малыша, соблюдая рекомендации своего педиатра!
Врач-эпидемиолог Бондарев Алексей Викторович
Источник
Краснуха
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
Общие сведения
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией.
Характеристика возбудителя
Краснуху вызывает РНК-содержащий вирус рода Rubivirus. Вирус мало устойчив к факторам внешней среды, легко инактивируется под действием ультрафиолетового облучения, нагревания, химических дезинфицирующих средств. Вирус может сохранять свою жизнеспособность в течение нескольких часов при комнатной температуре, легко переносит замораживание.
Резервуаром и источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. При врожденной краснухе у детей возбудитель выделяется с секретом слизистой носоглотки, мочой (иногда с фекалиями).
Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. Возможно заражение контактно-бытовым путем при общем пользовании игрушками, посудой. Заражение через руки и предметы быта эпидемиологически не значимо. При заражении краснухой беременных осуществляется трансплацентарная передача инфекции плоду. Ввиду слабой стойкости вируса заражение краснухой требует более тесного общения, нежели передача возбудителей ветряной оспы, кори.
Естественная восприимчивость человека — высокая. В особенности — у женщин детородного возраста, преимущественно 20-29 лет. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, иногда — поврежденные кожные покровы. Размножение и накопление вируса происходит в регионарных лимфатических узлах. Размножившийся вирус распространяется с током крови, поражая другие лимфатические узлы и оседая в кожных покровах, при этом провоцируя иммунный ответ. Сформировавшиеся антитела атакуют вирус и очищают организм. Постинфекционный иммунитет стойкий, пожизненный.
Симптомы краснухи
Инкубационный период краснухи составляет 10-25 дней. Заболевание у взрослых обычно начинается с продромальных признаков: повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. В особенности характерны высыпания на ягодицах, спине, разгибательных поверхностях конечностей, в редких случаях выявляется мелкая единичная энантема слизистой оболочки рта (пятна Форхейма). Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
В период высыпания температура тела сохраняется в пределах нормы, либо повышается до субфебрильных цифр, отмечается полилимфаденит. Иногда имеют место миалгии и артралгии, могут проявляться симптомы диспепсии, умеренная гепатоспленомегалия. Женщины часто отмечают симптоматику полиартрита. Сыпь обычно сохраняется около 4 дней, после чего быстро исчезает, не оставляя последствий. В целом краснуха у взрослых протекает практически так же, как и у детей, но тяжесть и продолжительность течения обычно более значительна, более яркая катаральная симптоматика, обильная сливная сыпь, признаки лимфоаденопатии менее выражены, могут вовсе не отмечаться больными.
Осложнения краснухи
Осложнения при краснухе не часты, как правило, возникают в результате присоединения бактериальной инфекции. Преимущественно среди таковых встречаются вторичные пневмонии, ангины, отиты. Иногда краснуху осложняет артрит, тромбоцитопеническая пурпура. У взрослых в редких случаях возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция не оказывает заметного влияния на организм матери, но имеет крайне неблагоприятные последствия для плода: начиная от врожденных пороков развития до внутриутробной смерти. Вероятность формирования пороков развития напрямую зависит от срока беременности, на котором произошло заражение краснухой. Та же зависимость прослеживается в отношении возникновения врожденной краснухи: у матерей, заболевших на 3-4 неделе беременности, риск патологии младенца составляет 60%, при поражении женщины после 13-14 недели — сокращается до 7%.
Диагностика краснухи
Методам специфической серологической диагностики краснухи имеют ретроспективное диагностическое значение, поскольку производится исследование парных сывороток с интервалом в 10 дней. Определяют нарастание титров иммуноглобулинов М и G с помощью РСК, ИФА, РТГА или РИА.
Кроме того, серологический анализ и постановка реакции бласттрансформации лимфоцитов производится у беременных женщин, имевших контакт с лицами, больными краснухой, для выявления инфицированности и вероятности поражения плода. Анализ сыворотки крови беременной женщины производят в максимально ранние сроки и не позднее 12 дня после контакта с больным. Выявление иммуноглобулинов G в эти сроки обычно свидетельствует о перенесении ранее инфекции и имеющемся иммунитете к ней, что позволяет безбоязненно сохранять беременность. Появление антител только во второй сыворотке (преимущественно иммуноглобулины М) говорит об имеющем место активном инфекционном процессе, могущем негативно сказаться на развитии плода.
К неспецифическим методам лабораторной диагностики краснухи можно отнести общий анализ крови. Картина крови, как правило, показывает лимфоцитоз при общей лейкопении, повышение СОЭ. У взрослых в крови могут обнаруживаться плазмоциты. Дополнительные методы диагностики при краснухе необходимы в основном при подозрении на развитие осложнений. Диагностика пневмонии проводится при помощи рентгенографии легких. При неврологических нарушениях проводят ЭЭГ головного мозга, реоэнцефалографию, Эхо-ЭГ. Возникновение отита требует консультации отоларинголога.
Лечение краснухи
Как правило, краснуха лечиться амбулаторно, госпитализация осуществляется только в случае развития опасных осложнений. Этиотропного лечения краснухи не разработано, в большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшегося иммунного ответа.
Терапия в случаях тяжелого течения заключается в назначении симптоматических и патогенетических препаратов (дезинтоксикационная терапия, жаропонижающие средства седативные, антигистаминные препараты). При развитии краснушного артрита назначается хлорохин на 5-7 дней. Развитие неврологических осложнений служит показанием к назначению преднизолона, дегидратационной терапии. Врожденная краснуха на сегодняшний день лечению не поддается.
Прогноз и профилактика краснухи
В подавляющем большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением без каких-либо последствий. Ухудшается прогноз в случае развития краснушного энцефалита. Особое значение имеет краснуха в акушерской практике. Перенесение инфекции матерью может иметь крайне неблагоприятные последствия для плода. Разнообразие вероятных пороков развития плода (врожденная катаракта, глухота, пороки сердца, микроцефалия и др.) при краснухе беременных тем шире, чем раньше имело место заражение.
Специфическая профилактика краснухи в развитых странах производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
Источник
Корь (краснуха) – Общая информация
Что такое корь?
Корь — заразное инфекционное заболевание, которое вызывает сыпь по всему телу. Это заболевание еще называют коревой краснухой. Такое заболевание очень редко встречается в США, потому что детям делают от него прививки.
Что вызывает развитие кори?
Развитие кори вызвано вирусом. Заболевание распространяется, когда инфицированный человек кашляет, чихает или если Вы пьете или едите с зараженным человеком из одной посуды. Вирус кори передается воздушно-капельным путем. Это означает, что Вы можете заразиться корью, если находитесь рядом с кем-то, кто заражен вирусом, даже если этот человек не кашляет и не чихает прямо на Вас.
Вы можете распространять вирус остальным за 4 дня до появления сыпи и через 4 дня после того, как появилась сыпь. Этот вирус чаще всего распространяется, когда люди подхватывают вирус, но еще не знают, что заболели.
Какие симптомы?
Первыми симптомами кори напоминают серьезную простуду — высокая температура, насморк, чихание, воспаленное горло, отрывистый и сухой кашель. Лимфоузлы на шее могут опухнуть.
Лимфоузлы
Лимфоузлы — это часть лимфатической системы, в них содержится лимфатическая жидкость, питательные вещества и результаты обмена между тканями тела и потоком крови. Лимфатическая система также является очень важной частью иммунной системы, которая защищает тело от болезней.
Лимфоузлы (их еще иногда называют лимфатические железы) фильтруют лимфатическую жидкость по мере того как она проходит через них, отфильтровывая бактерии, вирусы, и другие инородные тела, которые не разрушаются специальными белыми кровеносными тельцами под названием лимфоциты. Лимфоузлы встречаются по одиночке или группами; они могут быть маленькими, как булавочная головка, или же крупными, как оливка. Группы лимфоузлов можно прочувствовать на шее, в паховой области и в подмышечных впадинах. Большинство лимфоузлов в теле нельзя прочувствовать.
Если часть тела инфицирована, близлежащие лимфатические узлы опухают, т.к. они собирают и разрушают инфицирующие организмы. Например, если у человека воспалено горло, то лимфатические узлы на шее могут опухнуть и стать нежными.
Рак распространяется через лимфатическую систему.
Вы можете чувствовать сильную усталость, у Вас может быть диарея, красные и воспаленные глаза. По мере того, как симптомы будут ослабевать, во рту у Вас появятся красные пятна, а по всему телу высыплет сыпь.
Сыпь от кори
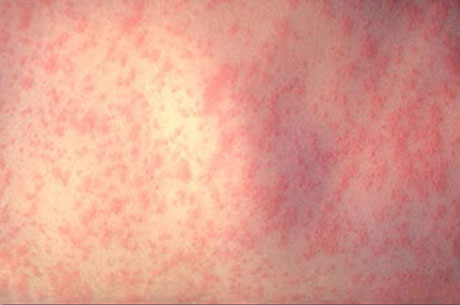
Корь — инфекционное заболевание, которое вызывает появление красной сыпи, которая не чешется, но покрывает все тело. Еще симптомы кори напоминают грипп — высокий жар. Корь редко встречается в Канаде и Соединенных Штатах из-за программы распространенной иммунизации.
Когда корью болеют взрослые, то они хуже переносят это заболевание, чем дети.
Обычно, если Вы вступали в контакт с кем-то, кто болеет корью, то симптомы у Вас могут проявится через 8-12 дней. Это называется инкубационным периодом.
Как ставится диагноз корь?
Доктор спросит Вас о симптомах и проведет осмотр. Обычно доктору хватает этой информации для того, чтоб определить болеете Вы корью или другой болезнью. Доктор также может сделать анализ крови, чтоб проверить наличие вируса кори.
Если Вы считаете, что у Вас корь, то очень важно связаться с доктором, чтоб он сообщил о заболевании в местное отделение здравоохранения.
Каковы способы лечения?
Обычно корь постепенно проходит сама по себе. Большинство людей могут справиться с симптомами в домашних условиях. Домашнее лечение состоит из приема медикаментов для снижения жара. Также необходимо много отдыхать и пить большое количество жидкости.
Большинство людей начинают чувствовать себя лучше через 2 недели.
Можно ли предотвратить развитие кори?
Вакцина от кори защищает против вируса. Вакцину от кори обычно вводят в детстве одновременно с вакциной от свинки и краснухи, или от свинки, кори и оспы.
Некоторые родители боятся давать ребенку вакцину от кори, свинки и краснухи, потому что слышали, что эта вакцина вызывает развитие аутизма.
Аутизм
Аутизм — инвалидность из-за развития, в результате которой человек не может общаться и контактировать с представителями общества. При аутизме различные части мозга не могут работать вместе. Аутизм на каждого человека влияет по-разному, также различается и степень тяжести заболевания.
Дети, болеющие аутизмом, могут научиться говорить позже, чем дети их возраста или могут не научиться говорить вообще. Дети с аутизмом обычно осуществляют меньше зрительного контакта, чем другие дети. Они часто настаивают на однотипности и повторяемости и не любят перемен.
У людей, страдающих аутизмом, может быть необычная реакция восприятия. Они могут быть сильно устойчивы к боли или же могут быть чрезмерно чувствительны к звукам или прикосновениям. Объятия могут быть для них болезненными, а мягкие и тихие звуки — слишком жесткими. Определенные запахи и типы освещения могут их сильно перетруждать.
И хотя аутизм — пожизненное заболевание, симптомы могут ослабляться по мере того, как ребенок взрослеет и проходит курс лечения.
Ученые провели многочисленные и всесторонние исследования и выяснили, что между вакциной от кори, свинки и краснухи и аутизмом не существует никакой связи.
Очень важно, чтоб Вашему ребенку сделали вакцинацию, потому что в некоторых случаях корь может вызвать серьезные осложнения, например, пневмонию.
Пневмония
Пневмония — воспаление легких, чаще всего вызванное инфицированием бактерией или вирусом. При пневмонии могут возникнуть сложности с дыханием, потому что легкие должны усиленнее работать, чтобы получить достаточное количество воздуха, необходимое для тока крови.
Симптомы пневмонии, вызванной бактерией, часто начинаются очень неожиданно и могут последовать за инфекцией верхних дыхательных путей, например, инфлюэнца (грипп) или простуда. К общим симптомам относят жар, кашель при котором из легких может выделяться цветная слизь (слюна), быстрое и часто отрывистое дыхание.
У людей постарше могут быть другие симптомы, либо же симптомы могут проявляться в более мягкой форме. Основной признак пневмонии у людей постарше — изменение способности думать (замешательство или расстройство сознания), или же ухудшение болезни легких, которыми уже болеют престарелые люди.
К симптомам пневмонии, которая не вызвана бактерией, относят жар, кашель, затрудненное дыхание и возможно выделение слизи.
Для лечения пневмонии, вызванной бактерией, используют антибиотики.
В редких случаях корь даже может привести к развитию припадков и менингита.
Припадки
Припадки — неожиданные вспышки анормальной электрической активности в мозгу, которые могут повлиять на умение человека контролировать мускулы, движения, речь, зрение, сознание. Последствия припадков зависят от личной реакции человека, а также от типа припадков, их частоты и серьезности.
При некоторых видах припадков человек может упасть на землю в конвульсиях, при которых мускулы будут сжиматься или безконтрольно резко двигаться. Некоторые наоборот могут застыть и перестать двигаться, у них будут двигаться только некоторые мускулы, они могут ощущать странные запахи или видеть непонятные картины, которых не видят окружающие.
Иногда припадки являются признаком развития другой проблемы, например, высокой температуры (особенно у детей), удара, инфекции, низкого содержания сахара в крови (гипогликемия), очень низкого кровяного давления, или опухоли в мозгу.
Менингит
Менингит — это инфицирование жидкости (цереброспинальная жидкость) и тканей (мягких мозговых оболочек), которые окружают мозг и спинной мозг. Развитие менингита обычно вызвано вирусом или бактерией.
Менингит может начать развиваться как осложнение от другой болезни, например, из-за инфекции ушной или носовой пазухи, или из-за ранения. Менингит может передаваться от одного человека к другому и может быть в мягкой или опасной форме. Для людей определенного возраста и для людей, подверженных развитию менингита, рекомендуют использовать менингококковою вакцину. Эта вакцина помогает предотвратить некоторые типы менингита.
Грибок — наиболее распространенная причина менингита среди людей со слабой иммунной системой (например, люди, болеющие СПИДом). В редких случаях менингит может быть вызван паразитами или неожиданной реакцией на медицинские препараты. Бактерия, которая вызывает менингит, может передаться от беременной женщины ребенку во время родов.
Лечение зависит от того, какова причина развития заболевания и от того, насколько серьезной является форма заболевания. Бактериальный менингит — обычно это более серьезное заболевание, чем вирусный менингит. У человека состояние, представляющее опасность для жизни и требующее срочной медицинской помощи, если:
У него сильно болит голова и при этом немеет шея, развивается жар, тошнота и рвота.
У человека сильная чувствительность к свету (фотофобия).
Сильная сонливость.
У человека чувство смущения, повышенное беспокойство и раздражительность.
Изменения зрения.
Родничок на голове ребенка опух и при этом ребенок не плачет.
Припадки.
Если Вы попали под воздействие кори и не были привиты, то можете предотвратить развитие заболевания с помощью инъекции иммуноглобулина.
Иммуноглобулин
Иммунный глобулин (который еще называют иммуноглобулин или гамма глобулин) — протеин, содержащийся в человеческой крови и в жидкостях тканей. Эти протеины напоминают антитела, которые помогают иммунной системе распознать и разрушить инородные субстанции, например, бактерии и вирусы.
Иммуноглобулин могут давать, чтоб предотвратить развитие заболеваний, после контакта с больным человеком. Этот препарат также могут давать людям с определенными расстройствами иммунной системы, чтоб предотвратить развитие инфекционных заболеваний. Иммуноглобулин обычно берут из крови людей, которые оправились после определенного заболевания. Например, иммуноглобулин для предотвращения развития инфекционного заболевания гепатит А берется из крови людей, которые переболели гепатитом А.
Защита, обеспечиваемая инъекцией иммуноглобулина длиться от нескольких дней до нескольких месяцев, в зависимости от заболевания.
Детям, младше 12 месяцев, беременным женщинам и людям со слабой иммунной системой, которая не может бороться с инфекциями, могут сделать инъекцию иммуноглобулина, если они входили в контакт с теми, кто болеет корью.
Ослабленная иммунная система
Иммунная система — это природная защитная система тела, которая помогает бороться с инфекциями. Ослабленная иммунная система не функционирует должным образом и не может эффективно защитить человека от инфекции.
При некоторых заболеваниях и при приеме некоторых медицинских препаратов иммунная система ослабевает. Сюда могут относить:
Употребление или злоупотребление наркотиками или алкоголем.
Определенные заболевания или состояния. Диабет, рак, ВИЧ/СПИД, или состояние при котором тело определяет свои собственные ткани как вредные (аутоиммунные нарушения) — все это только некоторые примеры.
Химиотерапия или радиотерапия.
Некоторые медицинские препараты, например, кортикостероиды или те, которые подавляют иммунную систему, которые принимают после трансплантации органов.
Хирургическое вмешательство для удаления селезенки (спленэктомия).
Если Вы болели корью, то не можете повторно заразиться этим заболеванием. Большинство людей, рожденных до 1956 года переболели корью.
Источник