Народное лечение хронического паротита
Содержание статьи
ечение паротита народными средствами и методами
Лечение паротита народными средствами
Народная медицина предлагает несколько средств, которые помогают облегчить течение паротита и избежать осложнений. Эти рецепты направлены на снятие воспаления слюнных желез, облегчение общего состояния ребенка, дезинфекцию полости рта.
Лечение паротита компрессами

Местно на область воспаления за ушами можно прикладывать сухое тепло (теплую повязку), помогает компресс с подсолнечным маслом или водочный компресс, а также ихтиоловая мазь, которая наносится на припухшую кожу ежедневно.
Для лечения паротита рекомендуют также применять льняное семя. Для приготовления такого компресса необходимо залить 100 граммов семян льна кипящей водой (100 мл), поставить на медленный огонь и варить в эмалированной посуде до получения густой, кашицеобразной смеси. После того как кашица остынет, нужно переложить средство в стеклянную банку и смешать со столовой ложкой меда, а затем закрыть банку крышкой. Из кашицы непосредственно перед применением делают лепешки и накладывают на область слюнных желез. Важно добавить, что согревающие компрессы можно использовать только при нормальной температуре тела ребенка.
Лечение паротита настоями лекарственных трав

Для лечения паротита народными методами рекомендуется применение внутрь настоев из лекарственных трав. Известно несколько рецептов, которые помогают облегчить симптомы заболевания и улучшить самочувствие ребенка. Кроме того, при паротите показано потребление значительного количества жидкости для повышения слюноотделения, а значит, все нижеприведенные рецепты будут как нельзя кстати.
Рецепт 1. Для приготовления настоя необходимо взять 1 столовую ложку липового цвета и залить её 200 мл кипящей воды. После того как сырье настоялось 15 минут, средство процеживают и дают пить ребенку по 1/3 стакана три раза в сутки.
Рецепт 2. Полторы столовых ложки липового цвета заливают одним стаканом кипящей воды и дают настояться 20 минут. Смесь процеживают и поят больного по 1/3
стакана три раза в сутки.
Рецепт 3. Одну чайную ложку листьев шалфея заливают стаканом кипятка, настаивают сырье 30 минут и процеживают. Средство принимают в виде теплого чая по 1/3
стакана три раза в сутки. Настой можно использовать и для полоскания полости рта.
Рецепт 4. В качестве народного лечения паротита можно использовать ещё одно общеукрепляющее и витаминное средство – отвар шиповника. Пять столовых ложек сырья (растертых плодов) заливают литром холодной воды. Прокипятив средство в течение 10 минут, отвар настаивают восемь часов, после чего принимают в течение одной недели, добавляя мед, варенье или сахар.
Лечение паротита полосканиями из лекарственных трав
Для дезинфекции полости рта при лечении паротита помогают отвары из лекарственных трав, являющихся природными антисептиками. Народная медицина для лечения паротита рекомендует применять смесь из шалфея и ромашки. Для приготовления настоя необходимо взять одну столовую ложку сырья и залить его стаканом кипятка. Настояв средство в течение 30 минут, его процеживают и дают остыть. Рот рекомендуется полоскать антисептиком каждый раз после еды.
Источник: Газета ЗОЖ, всеукраинская газета-целительница «Бабушка»
Читайте также:
 | Причины и симптомы паротита Эпидемический паротит относится к острым инфекционным вирусным заболеваниям, сопровождающимся воспалительным процессом больших слюнных желез. Чаще всего воспаляются околоушные слюнные железы, реже (10% случаев) – поднижнечелюстные и подъязычные. В некоторых случаях заболевание даёт осложнение на нервную систему… |
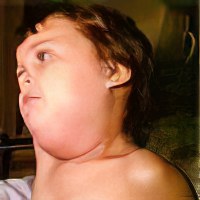
 | Гнойный паротит Гнойный паротит сопровождается гнойным воспалением околоушной слюнной железы. В секрете железы при микробиологическом исследовании можно обнаружить стафилококки и стрептококки. К путям распространения инфекции относят стоматогенный (инфекция распространяется в ротовой полости), гематогенный (инфекция разносится с током крови) и… |
 | Осложнения при паротите Паротит может стать причиной серьезных осложнений. В большинстве случаев при своевременном лечении паротита и грамотном подходе к терапии заболевания воспалительный процесс ограничивается слюнными железами и не распространяется на другие органы, но тем не менее риск осложнений при паротите остается… |
 | Профилактика паротита Эпидемический паротит относится к вирусным инфекционным заболеваниям, он сопровождается интоксикацией организма и воспалением слюнных желез. В более редких случаях от паротита страдают другие железы организма, некоторые внутренние органы или нервная система… |
Источник
Паротит. Лечение паротита народными средствами
Здравствуйте дорогие гости и читатели медицинского блога «Рецепты народной
медицины»!
Паротит – это воспаление околоушной слюнной железы, бывает двух видов –
эпидемический и неэпидемический паротит. Сегодня мы поговорим о неэпидемическом
паротите, который в отличие от эпидемического паротита обычно вызывается
бактериями, главным образом стафилококком и стрептококком и развивается только с
одной стороны.
Паротит неэпидемический – причины развития и симптомы болезни
● Неэпидемический паротит может возникнуть вследствие травмы или попадания
инородного тела, например, маленькой рыбной косточки; закупорки протока
скопившимися загрязнениями на зубных протезах или образовавшимся слюнным камнем.
Иногда воспаление околоушной слюнной железы возникает после ангины,
переохлаждения, пародонтоза, гриппа, различных простудных заболеваний – ОРВИ и
ОРЗ.
● При паротите отмечаются болезненность, которая усиливается при жевании;
припухлость щеки, начиная от уха, повышение температуры тела, общее недомогание.
Паротит – лечение консервативное
● При выявлении паротита нужно немедленно начинать лечение, потому что есть
большой риск распространения гнойного процесса. Возможно проникновение гнойного
отделяемсого в слуховой проход, стекание его в грудную клетку через шею, а также
тромбоз кровеносных сосудов головного мозга.
● Больному необходим постельный режим. Лечащий врач в большинстве случаев
больному паротитом назначает антибиотики. Например, амоксиклав – дважды в сутки
в течение десяти-четырнадцати дней. Наиболее эффективными признаны инъекционные
формы антибактериальных препаратов: цефтриаксон и цефазолин. Одновременно
пациент принимает антигистаминные препараты, как зиртек – по 10 мг один раз в
сутки.
● Иногда в тяжелых случаях приходится прибегать к хирургическому вмешательству с
вскрытием и дренированием очага инфекции. Врач может проводить промывание
слюнного протока рапствором какого-то антисептика. Существует также метод
вакуумного дренирования.
Паротит. Лечение паротита народными средствами
● Хорошим вспомогательным средством для лечения неэпидемического паротита
считается полоскание настоем шалфея лекарственного:
— залейте две чайные ложки сухой измельченной травы шалфея двумя стаканами
кипятка и дайте настаиваться в течение одного часа, после процедите. Проводите
орошения от 4-х до 5-ти раз в сутки.
● В самом начале заболевания эффективны частые полоскания теплым раствором
пищевой соды – на стакан воды пол чайной ложки.
● С третьего или четвертого дня болезни следует подключить лекарственные
средства, необходимые для очищения слюнной железы и улучшения оттока слюны. Для
этих целей подойдут лимоны или клюква, которые желательно употреблять в виде
несладкого морса или натурального сока.
● Как и при любой другой болезни, нельзя забывать о необходимости укрепления
иммунитета. Об этом вы подробно узнаете в статье «Как укрепить иммунитет
народными средствами». Рацион питания должен быть сбалансирован и содержать
большое количество витаминов и полезных микроэлементов. Весьма важно включать в
меню больного паротитом овощи, фрукты, растительное масло (кукурузное,
оливковое, подсолнечное нерафинированное), крупы и рыбу жирных сортов. Можно
дополнять пищевой рацион витаминными комплексами типа Берокка плюс по одной
таблетке один раз в сутки в течение двух-четырех недель.
● В некоторых случаях неэпидемический паротит может приобрести характер
хронического процесса. Успех и длительность лечения таких больных зависит
существенно от причины, послужившей развитию недуга и возможностей ее
устранения.
Выздоравливайте поскорее, и дай вам Бог!!!
Источник
Паротит хронический
Паротит (parotitis; анат. [glandula] parotis околоушная железа + -itis) — воспаление околоушной железы. Вызывается различными микроорганизмами, попадающими в железу через околоушный проток из полости рта, гематогенным или лимфогенным путем, а также из расположенных рядом с железой очагов воспаления. Важную роль в развитии паротита играет снижение общей реактивности организма. Воспаление околоушной железы может протекать остро и хронически.
Признаки
Клинически отмечаются припухлость, болезненность околоушной железы, уменьшение слюноотделения. Заболевание характеризуется медленным прогрессированием, невыраженностью симптомов, однако приводит к стойкому снижению функции железы. Обострения клинически проявляются болевыми ощущениями, сухостью во рту, припухлостью околоушной железы, выделением при ее массировании густой мутной солоноватой слюны с примесью гноя и слизи, симптомами интоксикации.
Описание
Хронический паротит чаще возникает как первичное заболевание, этиология и патогенез которого изучены недостаточно. Реже бывает исходом острого паротита. Хронический паротит — одно из проявлений синдрома Шегрена и синдрома Микулича. Протекает с обострениями, сменяющимися ремиссиями: поражается преимущественно интерстиций, паренхима или система выводных протоков (сиалодохит).
Хронический интерстициальный паротит, в большинстве случаев развивающийся на фоне заболеваний, связанных с нарушением обмена веществ, характеризуется разрастанием межуточной соединительной ткани, замещающей строму железы, что приводит к сдавливанию паренхимы и нередко ее атрофии.
При хроническом паренхиматозном паротите, развитие которого связывают с врожденными изменениями слюнных протоков, угнетением факторов неспецифической защиты организма, активизацией внутриротовой инфекции и др., наблюдается расширение, а местами запустевание выводных протоков и концевых отделов желез, образование в паренхиме микроабсцессов с последующим разрастанием на их месте грануляционной ткани. Процесс может протекать бессимптомно и обнаруживаться случайно. Нередко заболевание протекает волнообразно.
При хроническом сиалодохите морфологические изменения обнаруживаются в основном в околоушном протоке. Процесс характеризуется периодическим припуханием околоушной железы, болью в области железы при приеме пищи, утолщением выводного протока, в поздней стадии выделением большого количества густого секрета нередко с комочками слизи.
Диагностика
Диагноз устанавливают на основании клинической картины, данных лабораторного и инструментального исследований, среди которых наибольшее значение имеет рентгенологическое. С помощью обзорной неконтрастной рентгенографии может быть обнаружено лишь увеличение пораженной железы. Важнейшую роль в диагностике играет сиалография. При преимущественном поражении паренхимы на фоне тени увеличенной железы определяются измененные мелкие протоки (расширенные или суженные, с нечеткими контурами, иногда напоминающие мох или веточки, покрытые инеем), околоушный проток сохраняет свою форму. Отмечается неравномерное контрастирование железистой ткани, появление дефектов контрастирования, обусловленных воспалительными инфильтратами и участками рубцевания. В развернутой стадии заболевания образуются сиалоангиэктазии в виде неправильной или округлой формы скоплений рентгеноконтрастного вещества размерами до нескольких миллиметров. При развитии микроабсцессов выявляются одиночные (иногда множественные, но немногочисленные) скопления рентгеноконтрастного вещества, располагающиеся за пределами протоков, в ряде случаев имеющие свищевой канал. При преобладании поражения крупных протоков на фоне их общего расширения местами определяются сужения и перетяжки, обусловленные спазмом или рубцовыми изменениями, задержка опорожнения протоков от рентгеноконтрастного вещества. На более поздних этапах заболевания расширения протоков приобретают шаровидную или веретенообразную форму, что придает им вид четок.
Для оценки секреторной и выделительной функции околоушных желез может быть применено радионуклидное исследование (радиосиалография) с использованием 99mTc — пертехнетата. Используют ультразвуковые методы диагностики, проводят цитологическое исследование слюны.
Лечение
Лечение хронического паротита направлено на ликвидацию воспаления в железе и предупреждение его рецидивов, улучшение функции железы, повышение реактивности организма. В околоушный проток в течение 5—6 дней вводят антибиотики, раствор фурацилина, протеолитические ферменты, каждые 2—3 дня проводят новокаиновые и тримекаиновые блокады (на курс 10—12 процедур), продольную гальванизацию области слюнной железы. Для усиления секреции железы применяют галантамин, для повышения тонуса слюнных протоков — диадинамические токи. С целью рассасывания воспалительных инфильтратов назначают ультразвук, аппликации парафина или озокерита на область железы. В ряде случаев (например, при частом рецидивировании паренхиматозного паротита) производят резекцию железы или паротидэктомию, при хроническом сиалодохите — оперативное расширение околоушного протока.
Полного выздоровления при хроническом паротите не наступает. При длительном течении процесса снижается слюноотделение.
Профилактика
Профилактика включает гигиенический уход за полостью рта, лечение хронических заболеваний.
© Медицинская энциклопедия РАМН
Источник
имптомы хронического паротита и его лечение
Симптомы хронического паротита и его лечение
а) Симптомы и клиника хронического паротита. Симптомы чаще имеют односторонний характер или альтернируют, но иногда отмечаются отек и выраженная болезненность обеих поднижнечелюстных слюнных желез. Болеют в основном дети. Слюна имеет «млечный» вид, представляет собой гной и имеет соленый вкус. Часто отмечается тризм. Обострения наступают через различные промежутки времени. В период между обострениями симптомы отсутствуют, но околоушная железа обычно плотная.
б) Причины и механизмы развития. Различают два типа сиаладенита:
Необструктивный сиаладенит: характерны воспаление ацинусов слюнной железы и картина «яблони в цвету» на сиалограммах.
Обструктивный сиаладенит: полагают, что в развитии этого типа сиаладенита играют роль врожденная эктазия протоков слюнной железы и перидуктальный поствоспалительный стеноз.
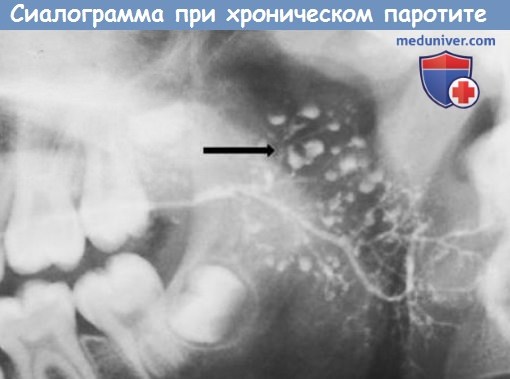
в) Диагноз ставят на основании анамнеза и клинического течения заболевания. На сиалограммах отмечается характерная картина «яблони в цвету». Протоковая эктазия часто обусловливает картину «нити бус» или «виноградной грозди». В сомнительных случаях выполняют биопсию.
г) Лечение. Парентеральное назначение антибиотиков может сократить длительность болезненных симптомов, связанных с обострением. Введение антибиотиков в проток слюнной железы в остром периоде болезненно и поэтому не рекомендуется. Больным показывают, как следует массировать пораженную слюнную железу.
Важен тщательный уход за полостью рта и применение средств, стимулирующих секрецию слюны. Лигирование протока околоушной железы помогает лишь больным с необструктивным сиаладенитом и сниженной секрецией или ее отсутствием. Вмешательство у детей с обструктивным сиаладенитом проводят по строгим показаниям.
Лигирование протока целесообразно лишь в том случае, если секреция полностью отсутствует, в противном случае после операции могут образоваться ретенционные кисты. При частых рецидивах паротита и выраженном болевом синдроме выполняют паротидэктомию с сохранением лицевого нерва. Выделить околоушную железу в этих случаях бывает трудно из-за сращений.
д) Течение хронического паротита. При длительном течении паротита секреция слюны может прекратиться из-за рубцовой облитерации паренхимы, что приводит к облегчению симптомов. Прогноз у детей значительно более благоприятный, так как симптомы заболевания в период полового созревания во многих случаях исчезают.
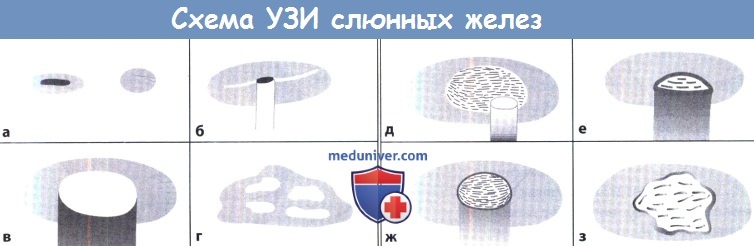
Упрощенная схема сонографической картины (по H.Behrbohm, Берлин, Германия):
а Внутрижелезистые лимфатические узлы.
б Слюнной камень, отбрасывающий дистальную акустическую тень (особенно при расширенном протоке).
в Киста с анэхогенным содержимым и феноменом дистального усиления.
г Признаки хронического воспаления: железы различных размеров и с негомогенной эхотекстурой паренхимы.
д Опухоль Уортина имеет гладкие резко очерченные контуры и состоит из солидного и кистозного компонентов.
е Острый воспалительный процесс и абсцесс железы: железа увеличена, имеет диффузную гипоэхогенную паренхиму. Для абсцесса характерна толстая стенка, внутренние эхосигналы, акустическая тень и дистальное усиление.
ж Доброкачественные опухоли, например плеоморфные аденомы, представляют собой гладкостенные образования с резко очерченными границами, гомогенной гипоэхогенной эхотекстурой и слабым дистальным усилением.
з Злокачественная опухоль в типичных случаях имеет размытые фестончатые края, негомогенную гипоэхогенную эхотекстуру и признаки перитуморозной инфильтрации.
— Также рекомендуем «Симптомы миоэпителиального сиаладенита (синдрома Шегрена) и его лечение»
Оглавление темы «Заболевания слюнных желез»:
- Симптомы опухоли Кюттнера и ее лечение
- Симптомы хронического паротита и его лечение
- Симптомы миоэпителиального сиаладенита (синдрома Шегрена) и его лечение
- Симптомы синдрома Микулича и его диагностика
- Симптомы саркоидоза слюнных желез
- Симптомы синдрома Хеерфордта и его лечение
- Симптомы синдрома Мелькерссона-Розенталя и его лечение
- Симптомы туберкулеза слюнных желез и его лечение
- Симптомы облучения слюнной железы (лучевого сиаладенита) и его лечение
- Симптомы камня в слюнной железе и его лечение
Источник
Лечение паротита (свинки) народными средствами и методами
.jpg) Паротитом называется воспаление околоушной слюнной железы, острое заразное заболевание. Более известным и распространенным названием является другое название этого заболевания — свинка. Подробнее о симптомах этого недуга смотрите тут.
Паротитом называется воспаление околоушной слюнной железы, острое заразное заболевание. Более известным и распространенным названием является другое название этого заболевания — свинка. Подробнее о симптомах этого недуга смотрите тут.
Симптомы: паротит характеризуется припуханием околоушных желез, общим недомоганием и повышением температуры. Вслед за железой опухает вся половина лица так, что мочка уха смещается кверху.
Чаще свинкой заболевают дети дошкольного и школьного возраста.
Что происходит? Часто паротит возникает как осложнение после некоторых острых инфекционных заболеваний, таких как пневмония, скарлатина и др.
Начало заболевания паротитом характеризуется повышением температуры до 39 °С, возникновением сильных головных болей и общего недомогания. Слюнные железы начинают опухать через 2—3 дня после начала заболевания, сначала обычно с одной стороны, а затем и с другой. Появляется боль при открывании рта. Опухоль держится от 3 до 10 дней, затем проходит.
Грудные дети эпидемическому паротиту практически не подвержены. Возбудитель заболевания содержится в слюне, и поэтому заразиться можно, лишь находясь в непосредственном контакте с больным.
Во внешней среде вирус быстро погибает, поэтому невозможно заражение при пользовании общими предметами, бельем, игрушками.
Заболевание обычно распространяется в осенне-зимний период. Нередки вспышки инфекции в коллективах, которые состоят из лиц, не болевших ранее свинкой. Первые признаки заболевания проявляются на 10—23-й день после заражения. Увеличиваются околоушные слюнные железы, чаще всего с обеих сторон.
Припухлости на вид неровные, так как отекает подкожная клетчатка. При ощупывании в центре припухлости определяется болезненное уплотнение.
В некоторых случаях происходит увеличение подчелюстных и иногда подъязычных слюнных желез. Овал лица изменяется. Больному больно жевать и глотать. Самочувствие ухудшается, температура тела повышается до 38 °С.
Могут появиться головная боль, рвота, боли в животе. С 3— 4-го дня припухлость начинает уменьшаться, одновременно снижается температура, через 8—10 дней симптомы обычно полностью исчезают.
Ребенок является источником заражения в течение 9 дней с момента проявления первых симптомов заболевания. Осложнениями эпидемического паротита могут быть орхит, панкреатит, серозный менингит.
Обычно их признаки проявляются через несколько дней после начала заболевания. При орхите у юношей отмечаются отечность и болезненность яичек и мошонки. При панкреатите возникают сильные боли в левом подреберье и в области желудка.
При серозном менингите поражаются мозговые оболочки (чаще на 3—6-й день с начала заболевания), поднимается температура, появляются рвота, сильная головная боль. При легких формах эпидемического паротита все симптомы проходят через 6—7 дней с начала болезни, при тяжелых формах — на 9— 10-й день.
Если в процесс болезни вовлечены несколько слюнных желез и другие органы, болезнь затягивается на 2—3 недели. При подозрении на заболевание свинкой нужно обязательно вызвать врача для точного постановления диагноза и назначения лечения.
Как и во многих детских заболеваниях, опасна не сама болезнь, а ее возможные осложнения. Среди известных осложнений паротита можно перечислить такие как воспаление половых органов (яичек у мальчиков и яичников у девочек), воспаление шейных лимфатических узлов, а также нарушения в работе зобной, щитовидной и поджелудочной желез.
Что делать? Пока не спадет опухоль, желательно соблюдать постельный режим. На околоушные слюнные железы необходимо ставить согревающие компрессы. Питание в течение болезни — жидкое и полужидкое.
Паротит обычно проявляется через 2—3 недели после заражения. Им можно заразиться повторно, так что желательно избегать контактов с больными, даже если вы уже перенесли заболевание.
Рецепты
Народная медицина рекомендует для лечения паротита принимать настой цветков липы (столовую ложку с верхом на стакан кипятка настоять в течение получаса, процедить) и шалфея (чайную ложку на стакан кипятка настоять в течение получаса, процедить). Пить по полстакана 3 раза в день. Настой шалфея хорошо также использовать как полоскание.
Лечение эфирными маслами
Для облегчения дыхания ребенка можно капнуть 3—4 капли пихтового масла на горящую лампочку в комнате и дать подышать ему несколько минут испарениями.
Настой первоцвета
Требуется:
1 ст. ложка сухой травы первоцвета, 200 мл воды.
Способ приготовления.
Собранный весной первоцвет высушить, сухую траву залить кипятком, настоять в течение 30 мин, после чего процедить.
Способ применения.
Принимать в качестве дополнительного источника витаминов А и С по 1/4 стакана 3 раза в день за полчаса до еды.
Витаминный настой
Требуется:
по 1 чайной ложке листьев мяты, корней пиона уклоняющегося, листьев лесной земляники, листьев черники, листьев малины, листьев черной смородины, листьев яблони, листьев вишни, цветков одуванчика, цветков липы, цветков мать-и-мачехи, цветов и плодов ежевики, плодов боярышника, плодов черноплодной и красной рябины, 1 л воды.
Способ приготовления.
4 ст. ложки смеси залить кипятком в литровом термосе, на стоять 3 ч, процедить.
Способ применения.
Принимать по 1/2 стакана 3 раза в день, как поливитаминное общеукрепляющее средство. Принимать с осторожностью при аллергической предрасположенности.
Настой шалфея
Требуется:
1 ст. ложка травы шалфея, 250 мл воды.
Способ приготовления.
Измельченную траву залить кипятком, настоять 30 мин, процедить.
Способ применения.
Полоскать горло и полость рта 3—4 раза в день.
Травяной целебный настой
Требуется:
3 ст. ложки плодов шиповника, 3 ст. ложки листьев крапивы, 2 ст. ложки плодов брусники, 500 мл воды.
Способ приготовления.
Высушить и по отдельности тщательно измельчить плоды брусники, листья крапивы, плоды шиповника. Все тщательно перемешать. Взять 2 ст. ложки смеси, заварить кипятком, настоять 3—4 ч и процедить,
Способ применения.
Пить по 1/2 стакана 2 раза в день, для повышения иммунитета.
Обновлено: 2019-07-09 21:11:10
Источник