Мкб 10 прививка от ветрянки
Содержание статьи
Ветряная оспа: код по МКБ 10
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. В статье краткое руководство для врача по диагностике и лечению болезни.

Ветряная оспа (код по МКБ 10 В01) — острая инфекционная болезнь, «детская инфекция», поражающая кожу и слизистые, передающаяся воздушно-капельным или трансплацентарным путями.
Микроорганизм, вызывающий ветряную оспу и опоясывающий лишай, относится к вирусам герпеса III типа — Varicella Zoster Virus.
↯ Как проводить медосмотр доноров по новому приказу в системе для врачей «Консилиум»
Источник инфекции — больной ветряной оспой или опоясывающим герпесом.
Период контагиозности — 24 часа до появления первых высыпаний, все время, пока сохраняется сыпь, и еще около 4-х дней после ее исчезновения.
Восприимчивость к вирусу близка к ста процентам, поэтому контакт не болевшего ранее человека с больным практически всегда ведет к развитию заболевания. Чаще болеют дети.
К возрасту 15 лет процент перенесших ветрянку людей достигает показателя 70-90%.
В группу риска входят дошкольники, посещающие образовательные учреждения, младшие школьники, педагоги основного и дополнительного образования, тренера, врачи-педиатры.
На странице врача-инфекциониста в Системе Консилиум вы найдете актуальные клинические рекомендации, стандарты медпомощи и случаи из практики. Другие документы можно найти в разделах системы, воспользовавшись поиском.
Классификация. Коды по МКБ-10
Ветряная оспа (код МКБ 10 В01) относится к разделу «Вирусные инфекции, характеризующиеся поражениями кожи и слизистых оболочек (B00-B09)».
Ветрянка без осложнений отнесена в группу В01.9. Отдельными подрубриками обозначены ветряная оспа с менингитом (В01.0), с энцефалитом (В01.1), с пневмонией (В01.2), с другими осложнениями (В01.8).
Действует двойная кодировка — по основному заболеванию и по осложнению (например, ветряная оспа с пневмонией относится еще и в рубрику J17.1).
Отдельная группа Р35.8 — врожденная ветряная оспа.
Клинически ветрянка характеризуется по нескольким критериям:
Тип:
- типичная
- атипичная (включая рудиментарную, пустулезную, буллезную, геморрагическую, гангренозную и генерализованную или висцеральную формы);
Тяжесть (легкий, средний, тяжелый варианты);
Течение:
- осложненное;
- с присоединением вторичной инфекции;
- с обострением хронической соматической патологии.
Симптомы ветрянки у детей и взрослых
Заболевание начинается с периода инкубации, который длится порядка 2-х недель. Продромальный период у взрослых длится около 24 ч, реже удлиняется до 48.
Патогномоничной симптоматики не имеет, характеризуется слабостью, снижением аппетита, головной болью, иногда рвотой, лихорадкой, катаральными явлениями (кашель, першение в горле, насморк).
У детей продрома длится меньше или может вовсе отсутствовать, симптоматика смазана и не интенсивна. Ребенок становится вялым и плаксивым, может проявляться субфебрилитет.
После начинается период высыпаний. Его длительность зависит от формы и степени тяжести заболевания.
Сыпь при ветрянке характерная и обычно не оставляет сомнений в диагнозе даже у лиц без медицинского образования.
☆ Лабораторные методы исследования при ветрянке, таблица в Системе Консилиум.
 Скачать документ сейчас
Скачать документ сейчас
Сыпь
Начинает появляться на туловище, затем распространяется на конечности и в последнюю очередь и в небольших количествах на лицо и слизистые.
Развивается пятно небольшого размера, а после — пузырек. Его середина приподнимается над поверхностью здоровой кожи, инфильтрации основания нет.
Сначала внутри пузырька прозрачная жидкость, которая позже становится мутной, а к концу вторых суток элемент начинает подсыхать.
Пузырьки появляются волнообразно, с интервалами в 1-2 дня (что соответствует времени подсыхания, т.е. новые элементы заметно отличаются от старых, что позволяет следить за их количеством).
Образуется желтоватая корочка, которая потом отпадает, оставляя после себя здоровую кожу. Только очень крупные, поврежденные (попытки выдавить, расчесы) или загноившиеся элементы оставляют небольшие шрамики, обычно не уродующие внешний вид (в отличие от натуральной оспы).
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
Другая симптоматика
Интоксикационный синдром включает головную боль, слабость, отказ от еды. Взрослые больные сонливы, раздражительны, дети плаксивы и беспокойны.
Лихорадка достигает 37,5-38°С при легкой форме, 38-39°С при средней, 39°С и выше при тяжелой.
Характерен параллелизм между подъемом температуры и волной высыпаний, что обуславливает неправильный характер лихорадки. Чем более обильная сыпь, тем выше температура.
Однако при легких формах болезни пациенты часто остаются активными, их общее состояние не страдает. В этом случае очень важно объяснять им важность карантина, поскольку такие больные, выходя в общественные места, несут значительную угрозу заражения.
Сыпь может не беспокоить пациентов, а может зудеть и приносить значительный дискомфорт. Иногда элементы нагнаиваются, что вызывает болезненные ощущения.
Появление сыпи на конъюнктиве глаза бессимптомно, а вот высыпания на слизистой полости рта и глотки провоцируют боль при зевании и глотании.
Атипичные формы заболевания
Обычно заболевание протекает абсолютно доброкачественно, не оставляет последствий и воспринимается пациентами как неотъемлемая часть детского возраста.
Опасны некоторые атипичные формы и осложненная ветрянка (код по МКБ 10 В01.0, 1, 2, 8).
- Пустулезная форма. Наслаивается вторичная бактериальная микрофлора, в результате чего отмечаются повторение лихорадки, тяжелая интоксикация. После сыпи остаются рубчики.
- Буллезная форма. Отличается тяжелой интоксикацией и образованием больших вялых пузырей.
- Геморрагическая форма. Бывает у детей, проходящих лечение кортикостероидами или цитостатиками. Характеризуется геморрагическим типом содержимого пузырьков, кровоизлияниями в кожу, слизистые, носовыми кровотечениями, меленой и гематемезисом. Состояние осложняют явления нейротоксикоза.
Эти формы, хоть и протекают тяжелее типичной, при своевременном и адекватном лечении заканчиваются без значительных последствий.
Лекарственные препараты для лечения ветряной оспы, скачать перечень в Системе Консилиум
Наиболее тяжелые типы болезни и осложнения
Гангренозная форма: пузырьки с геморрагическим содержимым, некротические изменения с кровянистыми корками. После их отшелушивания становятся видны глубокие язвы, склонные увеличиваться в размерах, сливаться друг с другом.
Генерализованная (висцеральная) форма характерна для новорожденных, не получающих материнское молоко. Симптомы — выраженный нейротоксикоз, образование везикул и очагов некроза на внутренних органах, в т.ч. головном мозге, полиорганная недостаточность. Часто заканчивается летально.
Осложнения объясняются присоединением бактерий. Это очаги нагноения, абсцессы и флегмоны при инфицировании кожи, конъюнктивит при заражении слизистой глаз. Проникновение флоры в лимфатическую систему ведет к лимфадениту и сепсису. Возможно развитие ветряночной пневмонии. Могут быть задеты почки, печень, сердце, суставы. Наиболее характерное осложнение с учетом тропности вируса — поражение центральной и периферической нервной системы.
Лечение ветряной оспы
Диагностика по клинике, крайне редко прибегают к лабораторным методикам (ИФА, вирусология, ПЦР, ИЦХ, серология).
Немедикаментозная терапия — полупостельный режим с карантином, гигиена, отдых, проветривание помещения. Обильное питье, диета №13.
Местно обработка пузырьков антисептиками. При отсутствии осложнений и нетяжелой форме заболевание лечение на этом закончено. При необходимости добавляется симптоматическая терапия — жаропонижающие, антигистаминные препараты.
Тяжелые, осложненные и атипичные формы лечатся строго в стационаре с применением комплексных мер, осуществляемых в т.ч. в отделении реанимации.
Применяются противовирусные средства. Присоединение вторичной микрофлоры требует использования антибиотиков. Важны дегидратационные и десенсибилизирующие воздействия.
Специфическая профилактика — живые аттенуированные варицелло-зостерные вакцины «Окавакс» и «Варилрикс».
Открыт бесплатный доступ к Школе Врача и Академии качества медпомощи
Дни открытых дверей в Школе Врача и Академии качества медпомощи. Активируйте доступ сейчас, чтобы бесплатно пройти уроки и получить новые инструменты для работы.
Новые документы врача: скачайте бесплатно |
Алгоритмы лечения, протоколы первичного приема, новые формы ИДС, памятки для пациентов и врачей — читайте и скачивайте материалы на www.provrach.ru
Источник
VARICELLA VACCINE (LIVE)
(ВАКЦИНА ПРОТИВ ВЕТРЯНОЙ ОСПЫ ЖИВАЯ)
Фармакологическое действие
Вакцина против вируса Varicella zoster живая аттенуированная.
Если после проведения вакцинации у пациента обнаруживаются антитела, это расценивается как признак развившейся защиты против заболевания.
Показания активного вещества ВАКЦИНА ПРОТИВ ВЕТРЯНОЙ ОСПЫ ЖИВАЯ
Профилактика ветряной оспы у перечисленных ниже категорий людей, при условии, что они не переболели ветряной оспой: здоровые дети, начиная с возраста 9 месяцев; пациенты группы высокого риска (в т.ч. при остром лейкозе, на фоне терапии иммунодепрессантами, пациенты, которым планируется произвести трансплантацию органа, при хронических заболеваниях); здоровые люди, проживающие в тесном контакте с заболевшими.
Режим дозирования
Доза зависит от возраста.
Вводят п/к или в/м.
Вакцину вводят в область дельтовидной мышцы или в переднебоковую область бедра.
П/к вводят пациентам с нарушениями свертываемости крови (например, тромбоцитопения или любое другое нарушение коагуляции).
Не вводят внутрикожно.
Внутрисосудистое введение вакцины недопустимо.
Побочное действие
Возможно: незначительное повышение температуры тела (чаще наблюдалось в течение первых 6 недель после вакцинации; проходило быстро, применения жаропонижающих средств не требовалось), везикуло-папулезная сыпь (чаще возникала в течение первых 3 недель после вакцинации, наблюдалось не более 10 элементов; как правило возникает у пациентов с лейкозами и иммунодефицитом), головная боль, лихорадка, парестезии, утомляемость; возможны аллергические реакции (в т.ч. анафилактический шок, бронхоспазм).
Противопоказания к применению
Острое заболевание, сопровождающееся повышением температуры тела, лимфопения (менее 1200/мкл), а также наличие других симптомов клеточного иммунодефицита, беременность, повышенная чувствительность к неомицину при его системном применении, повышенная чувствительность к вакцине.
Применение при беременности и кормлении грудью
При беременности введение вакцины противопоказано.
Вакцинацию следует проводить за 3 месяца до предполагаемого срока наступления беременности.
Данные о безопасности применения вакцины в период лактации отсутствуют.
Женщинам детородного возраста следует избегать беременности в течение 3 месяцев после вакцинации.
Вакцинированные пациенты, у которых выявляются высыпания в течение 3 недель после вакцинации, должны исключить любые контакты с беременными женщинами (особенно в течение I триместра беременности).
Особые указания
В случае острого заболевания, сопровождающегося повышением температуры тела, вакцинацию следует отложить. Инфекция в легкой форме не является противопоказанием для вакцинации.
Вакцину следует вводить в условиях, позволяющих провести неотложную терапию в редких случаях развития анафилактических реакций на введение вакцины. По этой причине вакцинируемый должен быть под медицинским наблюдением в течение 30 минут после вакцинации.
После применения данной вакцины (как и других вакцин против инфекций, вызванных вирусом Varicella zoster) наблюдались случаи развития инфекции, течение которой было более легким и сопровождалось менее выраженной лихорадкой, меньшим количеством высыпаний, по сравнению с невакцинированными пациентами.
В исключительно редких случаях была зарегистрирована передача вируса вакцины. Поэтому вакцинированные лица должны избегать контактов с пациентами группы высокого риска (например, с пациентами с лейкозами или с пациентами, получающими лечение иммунодепрессантами), особенно если через 2-3 недели после иммунизации появилась кожная сыпь.
Вакцинацию следует проводить не менее чем через 3 месяца после терапии иммуноглобулинами или после переливания крови, поскольку вследствие пассивного приобретения антител к вирусу Varicella zoster применение вакцины может быть неэффективным.
Если вакцинация проводится в острой фазе лейкоза, необходимо прервать химиотерапию на срок, равный одной неделе до и одной неделе после вакцинации. Кроме того, как правило, не вакцинируются пациенты в период проведения им рентгенотерапии.
Иммунизация таких пациентов обычно проводится тогда, когда они находятся в состоянии полной гематологической ремиссии основного заболевания. При этом необходимо удостовериться, что общее количество лимфоцитов составляет не менее 1200/мкл, и что не выявляются симптомы, указывающие на недостаточность клеточного иммунитета.
Пациенты, получающие терапию иммунодепрессантами (включая применение кортикостероидов) по поводу злокачественных солидных опухолей или по поводу тяжелых хронических заболеваний (почечная недостаточность, аутоиммунные заболевания, коллагенозы, тяжелая бронхиальная астма), предрасположены к заболеванию ветряной оспой в тяжелой форме. Иммунизация таких пациентов обычно проводится в период полной гематологической ремиссии заболевания. При этом необходимо удостовериться, что общее количество лимфоцитов составляет не менее 1200/мкл, и что не выявляются симптомы, указывающие на недостаточность клеточного иммунитета.
Пациентам, которым планируется произвести трансплантацию органа, вакцинацию следует проводить за несколько недель до начала проведения терапии иммунодепрессантами.
Пациенты с хроническими заболеваниями, такими как метаболические и эндокринные расстройства, хронические заболевания легких и сердечно-сосудистой системы, муковисцидоз и нервно-мышечные нарушения, предрасположены к заболеванию ветряной оспой в тяжелой форме.
Пациентам группы высокого риска после вакцинации можно рекомендовать периодически определять уровни антител против ветряной оспы, для выявления случаев необходимости повторной вакцинации.
Чтобы заранее предупредить возможность развития инфекционного заболевания у лиц из группы высокого риска, рекомендуется вакцинировать также неиммунизированных лиц, которые проживают в тесном контакте с заболевшими ветряной оспой, или с пациентами группы высокого риска. В эту категорию входят родители, а также братья и сестры пациентов группы высокого риска, врачи, средний и младший медицинский персонал, а также другие лица, проживающие в тесном контакте с заболевшими.
Лекарственное взаимодействие
Следует избегать назначения салицилатов в течение 6 недель после вакцинации, т.к. сообщается о развитии синдрома Рейе после их применения при инфекции, вызванной вирусом Varicella zoster.
Не допускать смешивания вакцины с другими вакцинами в одном шприце.
Пациентам группы риска данную вакцину не следует вводить в одно и то же время с другими живыми аттенуированными вакцинами.
Между введением данной вакцины и противокоревой вакцины (или вакцинных препаратов, содержащих противокоревую вакцину) следует соблюдать интервал, по крайней мере, 1 месяц, т.к. считается, что противокоревая вакцина может вызывать кратковременное подавление клеточного иммунитета.
Источник
B01 Ветряная оспа [varicella]
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Список литературы
- Основные медицинские услуги
- Клиники для лечения
Названия
B01 Ветряная оспа [varicella].
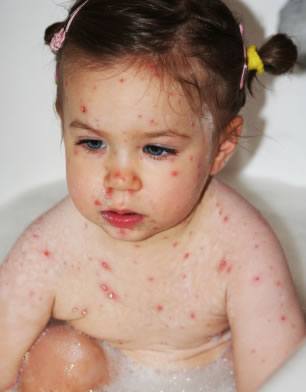 Сыпь при ветрянке
Сыпь при ветрянке
Описание
Ветряная оспа. Детская инфекция, которая вызывает повышение температуры и пузырьковые высыпания по всему телу.
Поражает главным образом непривитых детей от 2 до 10 лет. Пол, генетика, образ жизни значения не имеют.
Вирус передается воздушно-капельным путем через кашель и чихание инфицированных людей, а также при непосредственном контакте с волдырями.Если у человека нет иммунитета к этой инфекции, он может заразиться и заболеть либо ветряной оспой либо опоясывающим герпесом.
У детей болезнь обычно протекает легко, но симптомы ее могут быть более тяжелыми у грудных детей, подростков и взрослых.Очень тяжело ветряная оспа протекает у людей с пониженным иммунитетом, таких, как больные СПИДом.
Симптомы болезни появляются через 1-3 недели после заражения. У детей болезнь часто начинается с небольшого повышения температуры или головной боли; у взрослых ее начальные проявления могут быть похожи на грипп. По мере прогрессирования инфекции начинают появляться следующие симптомы:
1. Сыпь в виде россыпи мелких красных пятнышек, которые сразу начинают зудеть и превращаются в наполненные жидкостью пузырьки. В течение 24 часов пузырьки лопаются, на их поверхности образуются корочки. Новые пузырьки продолжают появляться в течение 1-6 дней. Высыпания могут или распространяться по всему телу, или поражать лишь некоторые участки кожи головы и тела.
2. В некоторых случаях самый большой дискомфорт во время приема пищи вызывают волдыри в полости рта, которые затем превращаются в язвы.
Самым распространенным осложнением ветряной оспы является бактериальная инфекция расчесанных пузырьков. Другие возможные осложнения — пневмония, которая чаще бывает у взрослых и (крайне редко) — воспаление головного мозга. Развитие осложнений наиболее вероятно у новорожденных и у людей, иммунитет которых ослаблен в силу различных причин.
Ветряную оспу обычно диагностируют по виду сыпи. Детям с легкой формой инфекции нужен покой и меры по снижению температуры. Для уменьшения зуда можно применять жидкость от солнечных ожогов. Для профилактики бактериальной инфекции больному следует обрезать ногти и стараться не расчесывать пузырьки.К пациентам из группы риска. Грудничкам, подросткам и больным со сниженным иммунитетом — необходимо немедленно вызвать врача при первых симптомах ветряной оспы. Для уменьшения развития инфекции можно принимать противовирусные препараты, но они эффективны только на ранних стадиях болезни.
Дети обычно выздоравливают в течение 10-14 дней с момента появления сыпи, но у них могут остаться шрамики на местах расчесанных пузырьков, инфицированных бактериями.
У людей, переболевших ветряной оспой, иммунитет к этой болезни остается на всю жизнь.
Список литературы
• Полный медицинский справочник/Пер. С англ. Е. Махияновой и И. Древаль.- М.: АСТ, Астрель, 2006.- 1104 с.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник