Менингококковый менингит у детей симптомы профилактика
Содержание статьи
Менингококковый менингит
Менингококковый менингит – это форма менингококковой инфекции, которая характеризуется гнойным воспалением мягкой и арахноидальной оболочек головного мозга. Заболевание сопровождается типичной триадой клинических признаков (головной болью, лихорадкой и рвотой), менингеальными знаками, общемозговыми и общетоксическими симптомами. Менингит может сочетаться с менингококцемией, осложняться инфекционно-токсическим шоком, недостаточностью надпочечников, энцефалитом. Решающее значение в диагностике играют методы лабораторной идентификации возбудителя. Основу лечения составляет антибактериальная и патогенетическая терапия.
Общие сведения
Менингококковую природу имеют 80% первичных бактериальных менингитов. В виде спорадических случаев или небольших вспышек патология регистрируется повсеместно. Наибольшая распространенность отмечается в странах Африки и Азии – только в «менингитном поясе» (от Сенегала до Эфиопии) ежегодно выявляют около 30 000 заболевших. В западных странах жители страдают с частотой 0,9-1,5 случаев на 100 тыс. населения, общемировая статистика свидетельствует о 0,5 млн. пораженных. Пик заболеваемости обычно приходится на зимне-весенний период. Менингит может развиваться в любом возрасте, но большинство случаев диагностируются у детей и подростков (80%), молодых людей – без существенных гендерных отличий.
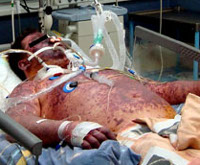
Менингококковый менингит
Причины
Этиологическим фактором менингококкового менингита является менингококк – Neisseria meningitidis. Это парно расположенная шаровидная грамотрицательная бактерия (диплококк), окруженная капсулой с ресничками. Возбудитель обладает низкой устойчивостью к факторам внешней среды, быстро погибает под действием ультрафиолетовых лучей, высоких и низких температур. Менингококки относятся к аэробам, чувствительны к показателям pH, дезинфицирующим агентам.
Микроб имеет сложную антигенную структуру. Различают 13 серогрупп N. meningitidis, отличающихся составом специфического капсульного полисахарида. Наиболее распространены штаммы групп A, B, C, в последнее время регистрируют рост частоты выявления бактерий с антигенами Y и W-135. Возбудителю присуща высокая изменчивость: он подвергается L-трансформации с потерей капсулы, показывает гетероморфный рост, приобретает резистентность к химиопрепаратам.
Главным фактором патогенности менингококка считается эндотоксин – липоолигосахаридный комплекс, выделяющийся при разрушении микробной клетки. Возбудитель способен вырабатывать и ряд других повреждающих веществ (гемолизин, протеазы, гиалуронидазу), проникать сквозь гематоэнцефалический барьер. Фиксация к назофарингеальному эпителию происходит благодаря ресничкам, а капсула защищает бактерию от механизмов фагоцитоза.
Предрасположенность к развитию менингококкового менингита формируется в условиях снижения местной и общей резистентности организма. Факторами риска признаются врожденный дефицит комплемента, ВИЧ-инфекция, анатомическая или функциональная аспления. Слизистая оболочка носоглотки повреждается при курении и ОРВИ, что повышает риск бактериальной инвазии. Распространению инфекции способствует большая скученность населения.
Патогенез
Передача возбудителя происходит воздушно-капельным путем от больных менингококковой инфекцией или бессимптомных носителей. Входными воротами становится слизистая носоглотки, где развивается первичный воспалительный процесс. В 10-20% случаев микробы, преодолев защитные механизмы, проникают в кровоток, где размножаются, инициируя кратковременную бактериемическую фазу. В субарахноидальные пространства головного мозга нейссерии заносятся гематогенным путем, реже – лимфогенно, периваскулярно и периневрально через пластинку решетчатой кости.
При размножении менингококка развивается вначале серозно-гнойное, затем гнойное воспаление мягкой и паутинной оболочек. Чаще всего поражаются конвекситальные поверхности и основание головного мозга, иногда процесс распространяется в спинальном направлении. Макроскопически мягкая оболочка выглядит отечной, гиперемированной, мутной, поверхность мозга будто покрыта шапочкой из гноя. Микроскопическая картина представлена выраженной инфильтрацией полиморфноядерными мононуклеарными клетками. Спаечный процесс может вызвать закупорку путей ликворооттока.
Классификация
Согласно клинической классификации менингококковой инфекции, менингит относится к ее генерализованным формам. С учетом выраженности патологического процесса инфекция может протекать в легкой, среднетяжелой, тяжелой или крайне тяжелой формах. Менингит, вызванный N. meningitidis, является гнойным. Клинически он представлен следующими вариантами:
- Классический. Инфекционный процесс имеет изолированный характер, поражаются только мягкая и паутинная оболочки головного мозга.
- Смешанный. Картина менингита дополняется признаками воспаления мозгового вещества (менингоэнцефалита), бактериемией (менингококцемией).
- Осложненный. Сопровождается развитием локальных и системных осложнений, обусловленных влиянием воспалительных изменений или токсинов возбудителя.
По длительности патологический процесс бывает острым (до 3 месяцев), затяжным (до полугода), хроническим (свыше 6 месяцев). В зависимости от локализации пораженных церебральных структур менингит подразделяется на конвекситальный (большие полушария), базальный (нижняя поверхность) и спинальный. Дополнительно выделяют ограниченную и тотальную формы.
Симптомы менингококкового менингита
Началу болезни обычно предшествует назофарингит, но симптомы могут возникнуть внезапно, на фоне полного благополучия. С большим постоянством в клинической картине обнаруживают так называемую менингеальную триаду – головные боли, лихорадку, рвоту. Температура резко поднимается до 40-42° C, сопровождается сильным ознобом. Мучительные головные боли носят диффузный давяще-распирающий или пульсирующий характер, локализуются преимущественно в лобно-теменной области, усиливаются в ночное время, при перемене положения головы, действии внешних раздражителей.
Рвота при менингококковом менингите возникает без предшествующей тошноты, «фонтаном», не приносит облегчения. Клиническая картина дополняется кожной гиперестезией, повышением чувствительности к звуковым, световым и болевым стимулам, запахам. Иногда уже в первые часы болезни возникают тонико-клонические судороги. Важное место в структуре общемозговых симптомов занимает психомоторное возбуждение и нарастающие расстройства сознания – от оглушения до комы.
Среди объективных симптомов на первое место выходят менингеальные знаки, которые появляются в самом начале заболевания и быстро прогрессируют. Наиболее постоянными являются ригидность затылочных мышц, симптомы Кернига и Брудзинского (верхний, средний, нижний). У детей отмечают признак Лесажа, выбухание и пульсацию родничка. Пациент принимает вынужденную позу – лежа на боку с запрокинутой назад головой и подтянутыми к животу коленями. Выраженность менингеального синдрома может не соответствовать тяжести патологии.
При неврологическом осмотре часто выявляют асимметрию сухожильных и кожных рефлексов, ослабляющихся по мере нарастания интоксикации, патологические стопные знаки. Базальные менингиты сопровождаются поражением черепных нервов, особенно III, IV, VII, VIII пар. Наличие стойкого красного дермографизма говорит о сопутствующих вегетативных расстройствах. Признаками интоксикации являются вначале тахикардия, а затем относительная брадикардия, гипотония, приглушенность сердечных тонов. У пациентов учащается дыхание, язык обложен грязно-коричневым налетом, сухой.
Осложнения
Крайне неблагоприятным вариантом является молниеносное течение болезни с отеком-набуханием головного мозга. Ситуация угрожает вклинением стволовых структур в большое затылочное отверстие черепа, что ведет к нарушению витальных функций. Медленное разрешение гнойного воспаления опасно развитием гидроцефалии, у детей младшего возраста могут возникать церебральная гипотония, субдуральный выпот.
Результатом тяжелых или сочетанных форм менингококкового менингита становятся инфекционно-токсический шок, острая надпочечниковая недостаточность. При запоздалом или неадекватном лечении гнойный процесс переходит на эпендиму желудочков и мозговое вещество, осложняясь вентрикулитом (эпендиматитом), энцефалитом. В поздние сроки отмечается риск глухоты, эпилепсии, задержки психомоторного развития у детей.
Диагностика
Установить происхождение менингококкового менингита на основании клинических данных удается при его сочетании с бактериемией. На вероятную этиологию изолированных форм болезни косвенно указывает эпидемиологическая и анамнестическая информация (наличие назофарингита, контакт с больным). Точную верификацию патологии обеспечивают лабораторно-инструментальные методы:
- Клинические анализы. Гемограмма показывает выраженный лейкоцитоз со сдвигом формулы влево, анэозинофилию, ускорение СОЭ. В спинномозговой жидкости отмечается полиморфноядерный плеоцитоз, снижение концентрации глюкозы, повышение белка. Изменения в анализе мочи неспецифичны, свидетельствуют о токсических явлениях.
- Бактериоскопия и посев. Менингококки выявляются в нейтрофилах при прямой бактериоскопии окрашенных по Граму мазков. Посев ликвора на сывороточный агар или другие питательные среды дает возможность уточнить культуральные, ферментные, антигенные свойства возбудителя, определить его чувствительность к антибиотикам.
- Серологические тесты. После выделения менингококка идентифицировать его по серогруппам можно при постановке реакции агглютинации. Для обнаружения антител в крови применяют РНГА, экспресс-диагностику проводят с помощью ИФА, методов встречного иммуноэлектрофореза.
- Молекулярно-генетический анализ. В дополнение к стандартным процедурам используют ПЦР, позволяющую выявить бактериальную ДНК. Это быстрый и чувствительный диагностический тест. Особую ценность он приобретает при невозможности выделить возбудителя из ликвора или крови.
- Нейровизуализация. Показаниями для церебральной томографии могут быть нарушения сознания, очаговые неврологические симптомы. КТ головного мозга подтверждает ликворную гипертензию, внутримозговые кровоизлияния, церебральный отек. МРТ с контрастированием предпочтительнее, так как лучше визуализирует менингеальную оболочку, субарахноидальное пространство.
В качестве дополнительного исследования при судорогах для регистрации биоэлектрической активности мозга назначают ЭЭГ. Помощь в диагностическом поиске оказывают офтальмолог (осмотр глазного дна), инфекционист. Заболевание необходимо дифференцировать с менингитами иной этиологии, эпидуральным абсцессом, субдуральной эмпиемой. Следует исключать энцефалиты, острый рассеянный энцефаломиелит, субарахноидальную гематому.
Лечение менингококкового менингита
Любые формы генерализованной инфекции сопряжены с высокой опасностью летального исхода и тяжелых осложнений. Поэтому менингококковый менингит должен рассматриваться как неотложное состояние, требующее срочной госпитализации в профильный стационар. Обычно пациенты сразу попадают в палату интенсивной терапии под круглосуточное наблюдение специалистов. Им показан строгий постельный режим. Основой лечения является фармакотерапия:
- Этиотропная. Центральное место отводится антибиотикотерапии препаратами пенициллинового (бензилпенициллином, ампициллином) или цефалоспоринового ряда (цефтриаксоном, цефотаксимом). Альтернативными медикаментами выступают карбапенемы, хлорамфеникол. Сначала назначается эмпирическая терапия, которая затем корректируется с учетом данных антибиотикочувствительности.
- Патогенетическая. Для купирования отека головного мозга используются глюкокортикоиды, осмотические и петлевые диуретики (маннитол, фуросемид). Гемодинамическая нестабильность и токсикоз требуют инфузионной поддержки (кристаллоидами, коллоидами, плазмой), введения вазопрессоров, оксигенотерапии. В тяжелых случаях проводят экстракорпоральную детоксикацию.
- Симптоматическая. В комплексном лечении менингококкового менингита применяют симптоматические препараты. При судорожной активности показаны антиконвульсанты (диазепам, натрия оксибутират). Высокую лихорадку купируют жаропонижающими средствами.
Выписка из стационара осуществляется при полном клиническом выздоровлении. Все пациенты, перенесшие менингококковый менингит, должны находиться под диспансерным наблюдением невролога с прохождением регулярного обследования. Последствия и остаточные явления устраняются комплексной реабилитацией, которая включает физиотерапию, лечебную гимнастику, когнитивную коррекцию.
Прогноз и профилактика
При своевременной специфической терапии менингококкового менингита прогноз относительно благоприятный, сочетанные и осложненные формы существенно ухудшают исход. Генерализованная инфекция всегда сопряжена с риском жизнеугрожающих состояний – даже на фоне лечения уровень летальности составляет 10-15%. Плохими прогностическими факторами считают очаговую неврологическую симптоматику, нарушение сознания, лабораторные сдвиги (анемию, тромбоцитопению, лейкопению).
Профилактика подразумевает воздействие на все звенья эпидемического процесса. В отношении источника инфекции проводят раннее выявление, изоляцию и лечение больных, санацию носителей. Разорвать механизмы передачи помогают санитарно-гигиенические мероприятия, дезинфекция в очаге. Для создания специфического иммунитета у восприимчивых лиц рекомендуют вакцинацию против менингококковой инфекции. Повышению неспецифической резистентности способствует закаливание, своевременная терапия респираторных заболеваний.
Источник
Менингококковая инфекция у детей: симптомы, профилактика, диагностика
Менингококковая инфекция, без сомнения, является одним из самых опасных инфекционных заболеваний у детей. Несмотря на все достижения современной медицины, достаточно часто случается гибель маленьких пациентов от этого заболевания. Начинается оно в большинстве случаев как обыкновенное ОРВИ, но уже в течение нескольких часов состояние ребенка прогрессивно ухудшается, нарастает специфическая симптоматика, приводя родителей в полную растерянность. Драгоценное время уходит, а запоздалая госпитализация нередко не может компенсировать уже упущенные возможности.
Возбудитель инфекции
Возбудителем данного заболевания является менингококк. Существует 12 серогрупп этой бактерии. Тяжелые формы инфекции вызывают 6 из них (A, B, C, W, Y и X). В России наиболее распространен серотип А. Данный микроб очень хитер: он имеет защитную полисахаридную капсулу, которая окружает его и предохраняет от воздействия иммунной системы человека. Особенно опасна встреча с данным микробом детям до 5 лет. Новорожденные и дети до 3 месяцев, находящиеся исключительно на грудном вскармливании, подвержены заболеванию меньше, так как они защищены материнскими антителами, попадающими к ним через молоко.
Причины
Менингококковая инфекция поражает детей в определенные сезоны, чаще зимой и осенью. При этом каждые 10-15 лет происходят массовые вспышки заболеваемости. Причина вспышек в том, что менингококк с годами мутирует (изменяется), а коллективный иммунитет не успевает приспособиться к его видоизмененной форме.
Инфекция передается только воздушно-капельным путем от человека к человеку, проникая через слизистую верхних дыхательных путей. Источником инфекции может быть как больной любой формой инфекцией, так и ее здоровый носитель. Дети до 3 лет никогда не бывают просто носителями инфекции, они могут только заразиться и переболеть обычно генерализованной формой инфекции.
Наиболее часто распространение инфекции происходит в местах большого скопления людей, преимущественно в детских коллективах (сады, школы, группы развития, оздоровительные лагеря, детские медицинские учреждения).
Носителями или больными, переносящими менингококковый назофарингит (не угрожающая жизни локальная форма инфекции), часто являются пожилые люди. Они могут даже не подозревать об имеющимся у них опасном микробе. Так достаточно часты случаи заболевания маленьких детей генерализованными формами инфекции после посещения и обильных поцелуев у бабушек и дедушек. обладая информацией об этом факте, родители должны пресекать близкие контакты в виде обильных поцелуев в лицо пожилых родственников с детьми первых 5 лет жизни.
В открытом пространстве инфекция долго не живет, поскольку боится:
- солнечных лучей;
- сухой среды;
- холода;
- высоких температур (выше 50 по цельсию).
Во всех этих случаях она просто погибает.
Формы заболевания и симптомы.
Инкубационный период — время от попадания инфекции в организм до появления первых клинических симптомов — составляет от 2 до 10 дней. В среднем, 4 — 5 дней.
В зависимости от возраста ребенка, состояния его иммунной системы и наличия/отсутствия сопутствующих заболеваний может развиться локализованная или генерализованная форма болезни.
К локализованным формам относятся:
Бессимптомное носительство: менингококк остается на слизистой, размножается и периодически выделяется во внешнюю среду. Сам пациент не болеет, но является заразным для окружающих.
- Острый менингококковый назофарингит: воспаление ограничивается слизистой носоглотки.
Развиваются они в случае, если защитные силы организма справляются с инфекцией, и она не попадает в кровь. Чаще такими формами болеют старшие дети и подростки с хорошим иммунитетом.
К генерализованным формам относятся:
- Менингит
- Менингоэнцефалит
- Менингококковый сепсис — заражение крови (менингококцемия).
Развиваются они, если возбудителю удается преодолеть местную иммунную защиту на слизистых оболочках носоглотки, и он попадает в кровь. С током крови и по лимфатическим сосудам бактерии разносятся по организму, проникают в кожу, почки, надпочечники, легкие, оболочки головного мозга, в сердце. Размножение и гибель менингококков приводит к выбросу эндотоксина — токсичного продукта распада бактерий, который разрушает стенки сосудов, приводя к образованию кровоизлияний на коже и слизистых оболочках. Первоначально они напоминают сыпь — красноватые точки на коже или слизистых полости рта, носоглотки, иногда глаз, а затем принимают типичный вид кровоизлияний, не исчезающих при надавливании, склонных к слиянию, приводящих к формированию участков некроза кожи.
Этот же бактериальный токсин приводит к развитию отека мозга и обширным кровоизлияниям во внутренние органы.
Существуют также смешанные ( сочетание, например, менингита и сепсиса) и редкие формы (менингококковый полиартрит, менингококковая пневмония, перикардит, иридоциклит и др.)
Клиническая картина
Клиническая картина определяется формой заболевания. Локализованный формы отличаются легким, среднетяжелым или даже бессимптомным течением. Генерализованные — практически всегда тяжелое или крайнетяжелое состояние.
Носительство протекает без жалоб, возбудитель обнаруживается только при лабораторном обследовании.
Острый менингококковый назофарингит практически не отличим от ОРВИ (повышение температуры, слабость, головная боль, сонливость, насморк со слизисто-гнойным отделяемым, боли в горле при глотании). Он может закончиться выздоровлением, переходом в носительство или стать причиной развития генерализованных форм заболевания. Появление даже единичных геморрагических высыпаний свидетельствует от генерализации процесса даже при хорошем самочувствии ребенка и требует немедленной госпитализации машиной скорой помощи в инфекционный стационар.
Если заболевание принимает генерализованную форму, то симптоматика меняется. Заболевание развивается крайне быстро. Причем, чем младше ребенок, тем меньше времени есть у медиков на то, чтобы оказать ему помощь.
При менингокоцемии (сепсисе) наиважнейшим симптомом является характерная сыпь в виде пятен сине-багровой окраски, не исчезающих при надавливании, быстро распространяющихся по всему телу и имеющих склонность к слиянию. Эти пятно есть ничто иное, как кровоизлияние. Причем такая сыпь в некоторых случаях может быть первым и единственным признаком инфекции — остальные симптомы попросту не успевают развиться, и ребенок погибает от тяжелейшего инфекционно-токсического шока, причем температура тела может быть даже пониженной
Именно поэтому при обнаружении даже единичного элемента подобного характера даже на фоне хорошего самочувствия ребенка необходимо немедленно вызывать скорую помощь. Менингококковая инфекция — это повод к помещению ребенка в условия реанимации.
Тоже самое касается и различного рода кровотечений, в том числе, и носовых, развившихся у заболевшего ребенка. Любой больной ребенок, переносящий ОРВИ, с кровотечением должен быть немедленно обследован для исключения менингококковой инфекции.
Менингококовый менингит и менингоэнцефалит отличается тяжелым течением в сравнении с вирусными менингитами. Заболевание также развивается крайне быстро. Порой, одних суток достаточно, чтобы получить развернутую клиническую картину.
К симптомам менингита относятся:
- тошнота и отвращение к еде;
- рвота, не связанная с приемом пищи и не приносящая облегчения;
- фебрильная лихорадка
- ничем не купируемая головная боль
- обезвоживание и постоянное чувство жажды;
- свето- и звукобоязнь;
- дезориентация;
- галлюцинации;
- сильная головная боль;
- вынужденная поза — поза «легавой собаки» ( ребенок может лежать с запрокинутой головой и подтянутыми ногами, сильно плакать при попытке изменить положение)
- могут присоединятся судороги и учащение дыхания, связанное с вовлечением в патологический процесс дыхательного центра
- при вовлечении в процесс сосудистого центра развивается брадикардия. Таким образом, наблюдается парадоксальная реакция: замедление ЧСС при повышении температуры тела
При любых подозрениях на менингококковую инфекцию нужно сразу же вызвать скорую помощь.
Диагностика
Менингококковая инфекция у детей проблематично диагностируется из-за схожести начальных симптомов с другими заболеваниями.
Самым информативным методом диагностики считается взятие пробы ликвора (спинномозговой жидкости). После пункции образец исследуют с помощью ряда анализов. В нормальном состоянии ликвор прозрачный, бесцветный, как вода. При поражении инфекцией он мутнеет. Другие показатели ликвора, указывающие на менингококк:
- повышенное содержание белка;
- пониженное содержание глюкозы;
- наличие бактерий менингококка;
- наличие гноя.
Кроме ликвора исследуют кровь, мочу и слизь из носоглотки. В качестве дополнительных методов диагностики используют НСГ (УЗИ головного мозга у младенцев, КТ, ЭЭГ). Лечением занимаются инфекционисты, неврологи, кардиологи, реаниматологи.
Визуально врач может предварительно диагностировать менингококковую инфекцию по характерным высыпаниям на теле ребенка и определить степень тяжести, чтобы правильно выбрать тактику лечения на догоспитальном этапе и этапе транспортировки ребенка в медучреждение.
Лечение
Крайне важно как можно раньше поставить предварительный диагноз и начать лечение на догоспитальном этапе. Ребенку с подозрением на менингококковую инфекцию немедленно (еще дома) вводится антибиотик, подходящий для борьбы с грамм «-» микроорганизмами, и максимально разрешенная для данного возраста доза глюкокртикостероидных гормонов. Далее, ребенок транспортируется строго в лежачем положении в машине скорой помощи (не папа везет!!!) в инфекционный стационар. Ребенка несут на носилках, а не он идет своими ногами по лестнице, даже при хорошем самочувствие, так как инфекционно-токсический шок может развиться стремительно.
Для лечения менингококковой инфекции применяют следующие группы препаратов:
- глюкокортикоиды;
- антибиотики, к которым чувствителен возбудитель;
- мочегонные средства;
- противосудорожные;
- медикаменты, повышающие давление;
- препараты для поддержания сердечной деятельности
- препараты, предотвращающие образование тромбов
- витамины;
- иммуномодуляторы.
Проводится мощнейшая дезинтоксикационная терапия.
Когда состояние стабилизируется, врач назначает следующие препараты:
- поливитамины;
- ноотропные препараты;
- средства, улучшающие микроциркуляцию
Для реабилитационного периода подходят различные физиотерапевтические процедуры, например, УВЧ, магнитотерапия, электрофорез, массаж.
Питание во время лечения также играет роль. Нельзя заставлять малыша насильно есть. Пища должна быть сбалансированной, есть нужно небольшими порциями по 5-6 раз в день.
Последствия и осложнения
Менингококк может вызвать ряд серьезнейших осложнений.
К осложнениям острого периода заболевания относятся:
- отек легких;
- токсический шок;
- отек головного мозга;
- острая сердечная недостаточность;
- почечная недостаточность;
- острый отек и набухание головного мозга
- эпендиматит (поражение оболочки, выстилающей желудочки мозга)
К последствиям перенесенного заболевания относятся:
- задержка развития;
- церебрастенический синдром (быстрая утомляемость, ухудшение памяти, снижение познавательной активности);
- неврозоподобные состояния (навязчивые движения, заикания, страхи, головные боли, нарушения сна, головокружения, чрезмерная возбудимость);
- эпилептиформные припадки;
- стойкая очаговая неврологическая симптоматика
Избежать последствий можно при своевременном лечении.
Если ребенок перенес менингококковую инфекцию, то у него вырабатывается стойкий иммунитет. После полного выздоровления малыша его должны осмотреть педиатр и невролог и дать свое заключение. Примерно через месяц после полного излечения ребенка допускают в учебные учреждения. После перенесенной инфекции необходимо наблюдаться у специалистов.
Профилактика
Предотвратить заболевание менингококковым менингитом можно, если сделать прививку. Это не обязательная вакцина и делается она по личному желанию. Однако ее необходимо сделать, если в окружении ребенка кто-то уже болеет менингитом, либо если планируется поездка в страны, где эта болезнь распространена.
Уже заболевшие должны быть помещены в специальные отдельные палаты в инфекционном отделении больницы. Если у ребенка назофарингит, он также должен пребывать на карантине, но можно обойтись домашними условиями.
Чтобы не заразиться менингококком, нужно придерживаться простых мер профилактики:
- избегать мест массового скопления людей в период вспышки менингита;
- укреплять иммунитет;
- следить за гигиеной.
В детских садах должна чаще проводиться влажная уборка. Если больной ребенок находится дома, необходимо чаще проветривать помещение, а также кипятить его одежду и постельное белье, посуду также нужно ополаскивать в кипятке.
Читайте также: как проявляется свинка у ребенка
Источник