Менингит у детей пункция
Содержание статьи
иагностика менингита у детей. Люмбальная пункция
Диагностика менингита у детей. Люмбальная пункция
Диагноз острого пиогенного менингита подтверждается при исследовании СМЖ, в типичных случаях — наличием микроорганизмов (при окрашивании мазков по Граму и при посеве), нейтрофильного плеоцитоза, повышения уровня белка и снижения концентрации глюкозы. При подозрении на бактериальный менингит необходима люмбальная пункция (ЛП).
Противопоказания для экстренной люмбальной пункции (ЛП) включают:
1) признаки повышения ВЧД (кроме выбухающего родничка), например признаки поражения III или VI черепных нервов в сочетании со снижением уровня сознания, или гипертония и брадикардия в сочетании с дыхательными нарушениями;
2) тяжелые сердечно-легочные нарушения, требующие реанимационных мероприятий для лечения шока, или риск ухудшения сердечно-легочных нарушений в положении, необходимом для ЛП;
3) инфекционное поражение кожи в области люмбальной пункции (ЛП). Тромбоцитопения — относительное противопоказание для ЛП. Если ее проведение отсрочено, необходима эмпирическая антибиотикотерапия. Лечение не должно откладываться до получения результатов КТ (назначаемой для выявления абсцесса мозга или при признаках повышения ВЧД). В этих случаях ЛП может проводиться после купирования внутричерепной гипертензии и исключения абсцесса мозга.
Посев крови должен проводиться у всех пациентов с подозрением на менингит и позволяет выявить бактерии — возбудители менингита в 80-90 % случаев.

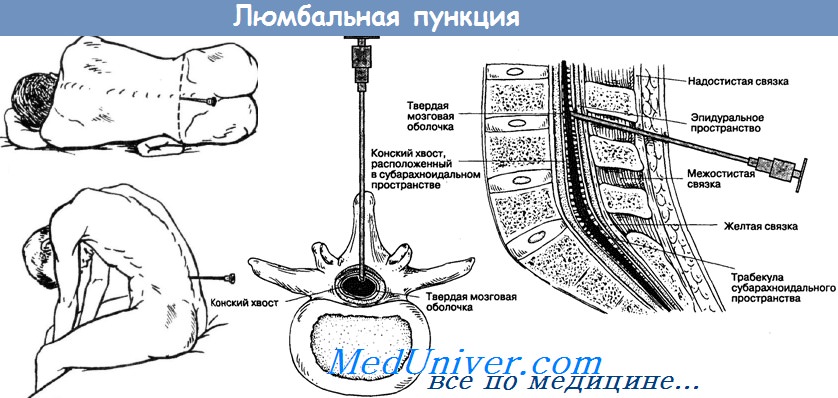
Люмбальная пункция при менингите
Люмбальная пункция (ЛП) обычно проводится у пациента, лежащего на боку, в согнутом положении. Игла с мандреном вводится в межпозвоночное пространство на уровне LIII-LIV или LIV-LV. После проникновения иглы в субарахноидальное пространство степень сгибания спины уменьшается для измерения ВЧД, хотя у плачущего ребенка результат измерения может быть неточным. В случае высокого давления необходимо ограничится забором небольшого объема СМЖ, чтобы избежать резкого снижения ВЧД.
Содержание лейкоцитов в СМЖ обычно превышает 1000 в 1 мкл, в типичных случаях преобладают нейтрофилы (75-95 %). Мутная СМЖ указывает на то, что уровень лейкоцитов превышает 200-400/мкл. У здоровых новорожденных в норме может быть до 30 лейкоцитов в 1 мкл, однако у детей более старшего возраста, не страдающих вирусным или бактериальным менингитом, количество лейкоцитов в СМЖ не превышает 5/мкл. У детей обоих возрастных групп в норме в ликворе доминируют лимфоциты или моноциты.
Примерно у 20 % пациентов с острым бактериальным менингитом уровень лейкоцитов в СМЖ не превышает 250 в 1 мкл; плеоцитоз может отсутствовать у пациентов с сочетанием тяжелого сепсиса и менингита, что служит неблагоприятным прогностическим признаком. Плеоцитоз с преобладанием лимфоцитов возможен на ранней стадии острого бактериального менингита и, напротив, нейтрофильный плеоцитоз может определяться на ранних стадиях острого вирусного менингита.
Сдвиг в сторону лимфоцитарно-моноцитарного звена неизбежно возникает через 8-24 ч после первой люмбальной пункции (ЛП). Окрашивание по Граму дает положительный результат у большинства (70-90 %) пациентов с бактериальным менингитом.
Травматичная люмбальная пункция (ЛП) затрудняет диагностику менингита. При повторной люмбальной пункции (ЛП) в межпозвоночном пространстве на более высоком уровне СМЖ может быть менее геморрагической, однако обычно все равно содержит эритроциты. Травматичная ЛП может оказывать влияние на интерпретацию уровня лейкоцитов и белка в СМЖ, однако результат окрашивания мазков по Граму, результат посева и уровень глюкозы в ликворе могут не меняться.
Хотя предлагаются методы коррекции результатов анализа СМЖ в случае содержания эритроцитов в ликворе, надежнее полагаться на результаты бактериологического анализа, а не делать выводы на основании содержания белка и лейкоцитов в ликворе, полученном при травматичной ЛП.
Видео техники люмбальной (спинномозговой) пункции
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Также рекомендуем «Дифференциация бактериального менингита у детей. Трудности диагностики»
Оглавление темы «Менингит у детей»:
- Морфология и патофизиология бактериального менингита у детей
- Патогенез бактериального менингита. Механизмы развития
- Клиника и симптомы менингита у детей. Судороги
- Диагностика менингита у детей. Люмбальная пункция
- Дифференциация бактериального менингита у детей. Трудности диагностики
- Лечение бактериального менингита у детей. Антибиотики
- Кортикостероиды при бактериальном менингите у детей. Контроль внутричерепного давления (ВЧД)
- Осложнения лечения менингита у детей. Прогноз
- Профилактика менингита у детей. Вакцины — прививки
- Вирусный менингоэнцефалит у детей. Причины
Источник
юмбальная пункция у детей. Исследование спинномозговой жидкости
Люмбальная пункция у детей. Исследование спинномозговой жидкостиИсследование спинномозговой жидкости (СМЖ) необходимо для подтверждения диагноза менингита, энцефалита и субарахноидального кровоизлияния, а также помогает в диагностике демиелинизирующих, дегенеративных, коллагенно-сосудистых заболеваний, выявлении опухолевых клеток в субарахноидальном пространстве. Подготовка пациента к люмбальной пункции имеет большое значение для успешного проведения исследования. Опытный помощник врача помогает пациенту принять нужное положение, а также удерживает и успокаивает его во время исследования. Пациент должен лежать на боку во время исследования, кожу тщательно очищают с помощью йода, спирта и обкладывают место пункции стерильными салфетками. Врач должен быть в медицинском халате и перчатках. Ассистент сгибает шею и ноги пациента для увеличения межпозвонковых промежутков. Наилучшее место прокола при люмбальной пункции (ЛП) — промежуток LIII-LIV или LIV-LV — определяется при проведении воображаемой горизонтальной линии, соединяющей гребни подвздошных костей. Анестезию кожи и глубжележащих тканей выполняют с помощью инъекции местных анестетиков или накладывая на кожу за 30 мин до начала исследования специальный пластырь, содержащий местные анестетики — лидокаин и прилокаин (ЭМЛА). Для ЛП используют острую иглу со скошенным концом, калибром 22 G, длиной 2,5-5,0 см с мандреном. Иглу вводят в горизонтальной плоскости затем направляют несколько вверх. Мандрен часто удаляется, игла вводится медленно, чтобы не пропустить момент попадания иглы в cyбарахноидальное пространство. Момент прохождения иглы через твердую мозговую оболочку и попадания в субарахноидальное пространство ощущается как провал. Давление спинномозговой жидкости можно определить манометром; в норме в положении лежа, в расслабленном состоянии оно составляет примерно 100 мм водн. ст. Когда пациент лежит на боку в согнутом положении, давление СМЖ варьирует от 60 до 180 мм водн. ст. Давление СМЖ наиболее часто повышается, если пациент кричит, не вступает в контакт с врачом и оказывает сопротивление во время ЛП. При измерении давления СМЖ максимально верный результат можно получить, если ребенок лежит в удобном положении, при этом голова и ноги разогнуты. У новорожденных пункция возможна в вертикальном положении, так как снижение вентиляции и нарушение перфузии, приводящие к остановке дыхания, в этой возрастной группе наиболее часто возникают в положении лежа. Противопоказания люмбальной пункции включают: В первом случае после люмбальной пункции возможно транстенториальное вклинение или вклинение миндалины мозжечка в большое затылочное отверстие. До проведения люмбальной пункции необходимо исследование глазного дна для исключения отека диска зрительного нерва. Во втором случае выявляются такие симптомы, как децеребрационная ригидность или декортикационная поза, генерализованные тонические судороги, патологические изменения размера зрачка и реакции зрачка на свет, отсутствие окулоцефалической реакции и стойкая девиация глаз. Вклинение также сочетается с дыхательными нарушениями, включая гипервентиляцию, дыхание Чейна-Стокса, атактическое дыхание, апноэ и остановку дыхания. Этим детям требуются неотложная терапия, внутривенное введение антибиотиков (в соответствии с предполагаемым возбудителем) и транспортировка в палату интенсивной терапии; до стабилизации состояния и применения методов нейровизуализации ЛП противопоказана. ЛП — основная диагностическая процедура у детей с подозрением на бактериальный менингит в отсутствие признаков сепсиса и шока или симптомов вклинения мозга.
Поскольку состояние ребенка с нелеченным бактериальным менингитом может быстро ухудшаться, промедление с люмбальной пункцией и адекватной антибиотикотерапией до получения результатов КТ может негативно повлиять на прогноз (варьирующий от выздоровления до тяжелых осложнений и летального исхода). В третьем случае, редкие ситуации, люмбальная пункция временно откладывается, если пациент находится в критическом состоянии, так как эта процедура может спровоцировать остановку сердца и дыхания. В этих случаях берут кровь для посева, назначают антибиотики и поддерживающую терапию. При стабилизации состояния ЛП возможна без вреда Для здоровья пациента. В четвертом случае, если необходимо срочное исследование спинномозговой жидкости у пациента с инфекционным поражением кожи в месте люмбальной пункции, показана пункция Желудочков или большой цистерны опытным врачом. В пятом случае тромбоцитопения со снижением содержания тромбоцитов менее 20×109/л может вызвать неконтролируемое кровотечение в субарахноидальное или субдуральное пространство. В норме спинномозговая жидкость бесцветная, как вода. Мутная спинномозговая жидкость указывает на повышение уровня лейкоците или эритроцитов в ликворе. В норме содержание лейкоцитов в спинномозговой жидкости составляет 5 в 1 мкл, а у новорожденных может достигать 15/мкл. Полинуклеарные лейкоциты (нейтрофилы) у детей в СМЖ норме отсутствуют, их наличие всегда указывает на патологию, в то время как у новорожденных в норме их содержание может достигать 1-2 в 1 мкл. Выявление полинуклеарных клеток заставляет предположить патологический процесс. Повышение уровня полинуклеарных лейкоцитов характерно для бактериального менингита или для начальной стадии асептического менингита. Лимфоцитоз в СМЖ характерен для асептического, туберкулезного и грибкового менингита, демиелинизирующих заболеваний, опухолей головного и спинного мозга, аутоиммунных заболеваний и встречается при раздражении менингеальных оболочек химическими агентами (например, после миелографии, интратекального введения метотраксата). Окраска по Граму необходима при подозрении на бактериальный менингит. Окраска на кислотоустойчивые бактерии (по методу Циля-Нельсена) показана при подозрении на туберкулезный или грибковый менингит. Проводится посев ликвора на соответствующие среды в зависимости от клинических данных и результатов исследования СМЖ. В норме спинномозговая жидкость не содержит эритроцитов. Их наличие указывает на нарушение техники проведения люмбальной пункции (травма сосуда, так называемая путевая кровь) или субарахноидальное кровоизлияние. В случае примеси крови в СМЖ необходимо срочно центрифугировать ликвор. Светлая надосадочная жидкость указывает на травматичное проведение ЛП, а ксантохромная — на субарахноидальное кровоизлияние. Если в процессе проведения ЛП кровянистая СМЖ постепенно становится светлой, это указывает на то, что она содержит путевую кровь. Наличие выщелоченных эритроцитов не позволяет дифференцировать путевую кровь и субарахноидальное кровоизлияние. Причинами ксантохромии, кроме субарахноидального кровоизлияния, могут служить гипербилирубинемия, каротинемия и значительное повышение уровня белка в СМЖ. В норме уровень белка в спинномозговой жидкости варьирует от 40-60 мг/дл у детей до 120 мг/дл у новорожденных. В норме уровень белка в спинномозговой жидкости снижается до нормальных значений, характерных для детей, к 3 мес. жизни. Повышение уровня белка возможно при многих заболеваниях, включая инфекции, аутоиммунные, сосудистые и дегенеративные заболевания, а также опухоли головного и спинного мозга. Примесь путевой крови в СМЖ приводит к повышению уровня белка примерно на 1 мг/дл на каждую 1000 эритроцитов в 1 мкл. Повышение уровня IgG в СМЖ, который в норме составляет примерно 10 % от содержания общего белка в ликворе, наблюдается при подостром склерозирующем панэнцефалите, постинфекционном энцефаломиелите и, в некоторых случаях, при рассеянном склерозе. При подозрении на рассеянный склероз показано исследование олигоклональных антител в ликворе. Уровень глюкозы в спинномозговой жидкости составляет примерно 60 % от уровня глюкозы в крови у здорового ребенка. Для того чтобы избежать ошибок в интерпретации соотношения уровня глюкозы в крови и спинномозговой жидкости при подозрении на менингит, рекомендуется исследование уровня глюкозы в крови до ЛП, пока ребенок находится в относительно спокойном состоянии. Снижение уровня глюкозы в СМЖ выявлялось при диффузном поражении менингеальных оболочек, особенно при бактериальном и туберкулезном менингите. Кроме того, распространенные неопластические процессы с вовлечением менингеальных оболочек, субарахноидальное кровоизлияние, грибковый менингит и, в некоторых случаях, асептический менингит могут вызвать снижение уровня глюкозы в ликворе. Возможно исследование спинномозговой жидкости для выявления специфических антигенов (например, реакция агглютинации), а также для исключения метаболических заболеваний (например, определение уровня лактата, аминокислот, эндолазы). Видео техники люмбальной (спинномозговой) пункцииРедактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 — Также рекомендуем «Пункция субдурального пространства, желудочков у детей» Оглавление темы «Неврологические нарушения у детей»:
|
Источник
актериальный менингит у детей: причины, клиника, диагностика, лечение
Бактериальный менингит у детей: причины, клиника, диагностика, лечениеМенингит — это воспаление оболочек мозга. Он подтверждается наличием воспалительных изменений (нейтрофилов) в СМЖ. Бактериальный менингит. Более 80% пациентов с бактериальным менингитом в Великобритании младше 16 лет. Бактериальный менингит у детей остаётся тяжёлым инфекционным заболеванием с уровнем летальности 5-10%. У более 10% выживших имеются стойкие неврологические нарушения. Патофизиология бактериального менингита. Бактериальная инфекция оболочек мозга развивается обычно на фоне бактериемии. В настоящее время считают, что повреждение оболочек обусловлено, главным образом, не свойствами возбудителя, а реакцией макроорганизма на инфекцию. Выделение медиаторов воспаления и активация лейкоцитов в сочетании с повреждением эндотелия приводят к отёку мозга, повышению ВЧД и снижению внутримозгового кровотока. Микроорганизмы, вызывающие бактериальный менингит, различаются в зависимости от возраста ребёнка. Микроорганизмы, вызывающие бактериальный менингит в зависимости от возраста ребёнка:
Клинические признаки бактериального менингитаПервые симптомы менингита неспецифичны, что затрудняет раннюю диагностику. У детей грудного и младшего возраста может быть сочетание лихорадки, снижения аппетита, рвоты, беспокойства, сонливости, вялости, судорог или нарушения сознания. Выбухающий родничок, ригидность затылочных мышц и выгибание спины (опистотонус) являются поздними симптомами. Старшие дети, способные говорить, как правило, описывают классические симптомы менингита — головную боль, ригидность мышц затылка и светобоязнь. Ригидность затылочных мышц может наблюдаться у некоторых детей с тонзиллитом и шейной лимфаденопатией. Поскольку у детей с менингитом бывает также септицемия, то наблюдаются симптомы шока, включающие тахикардию, замедленное капиллярное время, олигурию и гипотензию. Геморрагическую сыпь у лихорадящих детей любого возраста следует расценивать как проявление менингококкового сепсиса, даже если ребёнок в это время ещё не выглядит достаточно больным и нет проявлений менингита. Диагностика бактериального менингитаЛюмбальная пункция выполняется в целях анализа СМЖ и подтверждения диагноза, бактериологического посева, выделения микроорганизма и его чувствительности к антибиотикам. Если существует любое из противопоказаний люмбальную пункцию проводить нельзя, поскольку в таком случае манипуляция может вызвать дислокацию и вклинение миндалин мозжечка в большое затылочное отверстие. При необходимости люмбальную пункцию можно проводить после стабилизации состояния ребёнка. Хотя на этой стадии микроорганизмы редко дают рост в культуре, всё же цитологические и биохимические изменения определяются в анализе в течение нескольких дней после начала лечения. Даже если невозможно проведение люмбальной пункции, бактериологический диагноз можно установить как минимум в 50% случаев при посеве крови, скрининге антигена или ПЦР. Необходимо также исследовать мазок из зева и соскоб с элементов кожной сыпи. Серологический диагноз можно установить по анализу сыворотки ребёнка в течение 4-6 нед после заболевания. Лечение бактериального менингитаПри менингите у ребёнка абсолютно обязательной является неотложная антибактериальная и поддерживающая терапия. Выбор антибиотиков зависит от наиболее вероятного возбудителя. Препаратами выбора являются цефалоспорины III поколения (цефотаксим, цефтриаксон), охватывающие спектр наиболее распространённых бактерий. Устойчивость пневмококков к пенициллину и цефалоспоринам, хотя все ещё редкая в Великобритании, быстро повышается в некоторых регионах. Для увеличения чувствительности пневмококков следует добавить рифампицин или ванкомицин. В некоторых странах, где цефалоспорины III поколения применяются редко, но возможная устойчивость возбудителя к этим препаратам не позволяет надеяться на монотерапию, ампициллин и хлорамфеникол являются альтернативой. Если ребёнок младше 3 мес, цефтриаксон (или цефотаксим — при желтухе новорождённых) следует сочетать с ампициллином, который используют против Listeria monocytogenes. Длительность курса антибактериальной терапии зависит от возбудителя заболевания и улучшения клинической картины. Детям старше 30 дней вместе с антибиотиками вводят дексамета-зон, снижающий риск таких осложнений, как глухота. Если у ребёнка менингит вызван микроорганизмом, от которого он был привит, его необходимо обследовать на скрытый иммунодефицит. Осложнения бактериального менингита• Потеря слуха. Воспалительное поражение волосковых клеток улитки может вызвать глухоту. Все дети, перенёсшие менингит, должны своевременно пройти аудиологическое обследование, поскольку у детей, потерявших слух, может быть успешно использован слуховой аппарат или проведена имплантация искусственной улитки. • Очаговый инфаркт мозга. Может вызывать фокальные или мультифокальные судороги, которые впоследствии могут перейти в эпилепсию. • Гидроцефалия. Может появиться при нарушении резорбции СМЖ. Необходима шунтирующая операция. Профилактика бактериального менингитаПрофилактическое лечение рифампицином проводится всем членам семьи, бывшим в контакте с менингококковым менингитом, и всем детям младшего возраста для профилактики инфекции Haemophylus influenzae в домашних условиях. В том случае, если пациент получал цефалоспорины III поколения, для такой профилактики нет необходимости, поскольку выполнена эрадикация назофарингеального носительства. Если члены семьи контактировали с больным менингитом, вызванным менингококком группы С, их следует привить конъюгиро-ванной вакциной против менингококка группы С (МеnС). Видео определения менингеальных симптомовРедактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 — Также рекомендуем «Специфические причины менингита у детей. Менингококковый, туберкулезный, вирусный менингиты» Оглавление темы «Детские болезни»:
|
Источник