Менингит серогруппы а и с
Содержание статьи
Менингококковая инфекция
Менингококковая инфекция – инфекционная болезнь, совмещающая целую группу заболеваний, которые имеют разнообразные клинические проявления: от назофарингита до менингококкового сепсиса и менингита. Объединяет их то, что все они вызываются менингококками, которые переносятся воздушно-капельным путем. Менингококковая инфекция представляет опасность, так как широко распространена, скоротечна, может вызывать тяжелые осложнения и привести к летальному исходу.
Общие сведения
Менингококковая инфекция – инфекционное заболевание, имеющее типичные клинические проявления в виде поражения слизистой оболочки носоглотки. Для этой болезни характерно распространение процесса, что приводит к специфической септицемии и гнойному лептоменингиту. Менингококковая инфекция распространилась по всем странам мира, в которых наблюдаются как спорадические случаи, так и эпидемические вспышки, бывают и эпидемии. Самое большое распространение менингококковая инфекция получила в странах Центральной Африки, Южной Америки, в Китае. Вспышки этого заболевания часто возникают там, где большая скученность населения сочетается с антисанитарными условиями обитания.
В нашей стране заболеваемость менингококковой инфекцией стабилизировалась и в среднем держится на уровне 5 на 100 тысяч населения. Как показывает географический анализ, есть несколько неблагополучных зон, где показатель заболеваемости более высок. Это, в первую очередь, дальневосточные области, расположенные рядом с границей Китая и Монголии. Другой регион, который дает стабильно высокий уровень заболеваемости – Мурманская и Архангельская области.
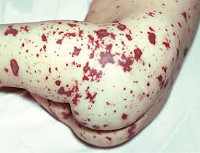
Менингококковая инфекция
Этиология и патогенез
Возбудителем менингококковой инфекции является менингококк Neisseria meningitidis. Это грамотрицательный диплококк, не имеющий жгутиков и капсул и не образующий спор. Менингококки хорошо видны на окрашенных анилиновыми красками препаратах из чистой культуры. Они располагаются парно, как два боба, обращенных друг к другу вогнутой поверхностью. Оптимальная температура для роста менингококков – 37 °С. Во внешней среде они малоустойчивы, быстро погибают при воздействии солнечных лучей, дезинфицирующих средств, при высыхании и понижении температуры до 22 °С. Различают несколько серологических типов менингококков, основными из которых считаются четыре: А, B, C, D.
В результате воздушно-капельного механизма распространения инфекции менингококки проникают в носоглотку, полость рта, верхние дыхательные пути здоровых людей, затем гематогенным путем начинают распространяться в организме. В патогенезе менингококковой инфекции решающую роль играет комбинация процессов токсического и септического характера с присоединившимися аллергическими реакциями.
Заражение менингококковой инфекцией
Единственный источник возбудителя менингококковой инфекции — человек с клинически выраженными признаками болезни, а также носитель менингококков. Путь передачи менингококков — аспирационный. Распространение инфекции происходит при разговоре, чиханье, кашле, когда с капельками слизи возбудители попадают в окружающее больного воздушное пространство. Способствует заражению тесный контакт между людьми, особенно в закрытом помещении.
Менингококковая инфекция характеризуется некоторой сезонностью. Число заболевших в сырое и холодное время года увеличивается, достигая пика в марте-мае. Для менингококковой инфекции типичны периодические подъемы заболеваемости, имеющие интервалы в 10-15 лет. Болезнь может поражать людей практически любого возраста, но преимущественно болеют дети. Они составляют почти 70% от общего количество всех больных. Большое значение в развитии менингококковой инфекции имеет ослабленная иммунная система человека.
Классификация
Соответственно клинической классификации менингококковую инфекцию делят на локализованную и генерализованную. К локализованным формам относят менингококконосительство, острый назофарингит и изолированную менингококковую пневмонию. Генерализованные формы: острая и хроническая менингококкемия, менингококковый менингоэнцефалит, менингококковый менингит. Существуют редкие формы: менингококковый артрит или полиартрит, менингококковый эндокардит и иридоциклит. Частое распространение получили смешанные формы менингококковой инфекции.
Симптомы менингококковой инфекции
Инкубационный период при менингококковой инфекции длится от 1 до 10 дней, в среднем 2-3 дня. При менингококконосительстве чаще всего состояние здоровья не нарушается. Обычно болезнь начинается остро, однако у некоторых больных бывает продромальный период: слабость и потливость, головная боль и небольшое повышение температуры.
Менингококковый острый назофарингит может иметь субклиническое течение, когда отсутствуют клинические симптомы. Также он может протекать в легкой, среднетяжелой и тяжелой форме. Чаще всего встречается легкая форма назофарингита со слабой интоксикацией и субфебрильной температурой. При среднетяжелой форме температура повышается до 38-38,5 °С. У больных наблюдается такая симптоматика общей интоксикации, как головная боль и головокружение, слабость и разбитость. Наряду с этими симптомами дополнительно возникают першение и боли в горле, заложенность носа и небольшие слизисто-гнойные выделения, изредка сухой кашель. Кожные покровы обычно сухие и бледные. Тяжелое течение назофарингита проявляется высокой температурой, которая достигает 39 °С и более. Кроме головной боли наблюдается рвота, часто присоединяются менингеальные симптомы. Назофарингит нередко может предшествовать развитию генерализованных форм заболевания.
Менингококковый менингит обычно начинается остро с озноба и повышения температуры до 38-40 °С. Общее состояние больного резко ухудшается. Основной жалобой являются сильнейшие головные боли, отмечается светобоязнь. Быстро появляются и прогрессируют менингеальные симптомы. Отмечается ригидность затылочных мышц, положительный симптом Кернига и другие. Характерны двигательное беспокойство, гиперемия лица, горячая на ощупь кожа, красный дермографизм, иногда наблюдается гиперестезия кожи. Больной занимает в постели вынужденную позу, для которой характерно запрокидывание назад головы и подтягивание ног к животу.
При менингококковом менингите может наступить расстройство сознания и психические нарушения. Возможны бред, возбуждение, галлюцинации или адинамия, заторможенность, сопор, даже кома. У детей часто возникают судороги, иногда гиперкинезы. У большинства больных отмечается угнетение или усиление периостальных и сухожильных рефлексов, а также их неравномерность, происходит поражение черепных нервов. Может развиться гнойный лабиринтит, который приводит к полной потере слуха. Реже бывает неврит зрительного нерва.
Менингококкемия представляет острый менингококковый сепсис, для которого типично острое начало, высокая лихорадка, ряд септических явлений, в том числе значительные изменения в деятельности сердечно-сосудистой системы, раннее появлением сыпи и тяжелое течение. Сыпь появляется чаще на туловище и нижних конечностях в виде розеолезных и папулезных элементов интенсивно-розового или слегка синюшного оттенка. Кроме того, на коже бывают разной величины геморрагические элементы и звездчатые красные пятна, переходящие в некроз.
При менингококкемии отмечаются кровоизлияния в конъюнктивы, склеры и слизистые оболочки носоглотки. У больных могут наблюдаться носовые, маточные, желудочные кровотечения, субарахноидальные кровоизлияния, микро- и макрогематурия. В отдельных случаях возникают артриты и полиартриты. Тяжелая менингококкемия у взрослых часто сочетается с менингитом.
Менингококковый менингоэнцефалит характеризуется судорогами и нарушением сознания уже с первых дней болезни, нередко появляются зрительные или слуховые галлюцинации. Для него типичны ранние параличи и парезы.
Осложнения
Диагноз менингококковой инфекции
Чтобы поставить правильный диагноз, необходимо изучить клиническую картину заболевания. Принимают во внимание также эпидемиологические данные, анамнез, результаты лабораторных исследований крови и цереброспинальной жидкости, взятой путем люмбальной пункции. При подозрении на менингококконосительство или менингококковый назофарингит проводят бактериологическое исследование слизи, которую собирают с задней стенки глотки. Используют также иммунологические методы.
Дифференциальный диагноз следует проводить с другими заболеваниями. Назофарингит дифференцируют с острыми вирусными инфекциями, ангиной, фарингитом. Смешанную форму менингококковой инфекции и менингококкемию сравнивают с другими инфекционными болезнями. Менингококковый менингит дифференцируют с гнойными менингитами другой этиологии.
Лечение менингококковой инфекции
При менингококковой инфекции необходима ранняя госпитализация в специализированные отделения инфекционной больницы. При развитии осложнений больных определяют в отделение реанимации. В случаях выраженной интоксикации, лихорадки назначают антибиотики. В тяжелых случаях проводят противошоковые мероприятия, дегидратационную и дезинтоксикационную, противосудорожную терапию. Назначают анальгетики, применяют кортикостероиды, оксигенотерапию, искусственную вентиляцию легких и другие средства. По показаниям используют витамины, ноотропные препараты и сердечные гликозиды. Выписка из стационара может быть произведена после исчезновения клинических симптомов, при наступлении выздоровления и отсутствии в бактериологических исследованиях слизи из зева и носа менингококков.
В большинстве случаев при своевременном лечении менингококковой инфекции прогноз благоприятен. По статистике летальные исходы возможны при таких осложнениях, как отек и набухание головного мозга, инфекционно-токсический шок. Остаточные явления встречаются у пациентов, лечение которых было начато только в поздние сроки заболевания. Могут быть функциональные нарушения нервно-психической деятельности. Пациентам, перенесшим менингококковую инфекцию показано амбулаторное наблюдение и долечивание у невролога.
Профилактика менингококковой инфекции
Важно вовремя поставить диагноз больным с разными видами менингококковой инфекции и госпитализировать их. Противоэпидемическими мерами является выявление носителей инфекции и проведение им санации носоглотки. Большое значение для профилактики имеет повышение иммунитета людей. За теми, кто был в контакте с больным, устанавливается медицинское наблюдение и проводится бактериологическое обследование. По показаниям осуществляется вакцинация комплексной полисахаридной вакциной против менингококков серологических групп А и С, иммунитет от которой сохраняется в течение 3-5 лет. Повторную иммунизацию при угрозе эпидемии можно проводить через три года.
Источник
Эпидемиология менингококковой инфекции в России и мире на современном этапе
Эпидемиология менингококковой инфекции в России и мире на современном этапе
А.Е. Платонов, И.С. Королева, К.О. Миронов
ЦНИИ эпидемиологии МЗ РФ, Москва
Эпидемическая обстановка по менингококковой инфекции (МИ) в последние 5 лет была в целом благополучной и эта инфекция ушла с первых страниц газет и специализированных научных журналов. В России заболеваемость генерализованными формами менингококковой инфекции (ГФМИ) стабилизировалась на уровне до 2,0-2,3 на 100 тыс. населения [2]. Тем не менее, географический анализ показывает, что в настоящее время существует несколько зон, в которых сохранялось неблагополучие по МИ. В первую очередь, это группа дальневосточных областей, расположенных недалеко от границы с Китаем и Монголией (Хабаровский и Приморский край, Магаданская и Амурская область, Бурятия и др.). Здесь заболеваемость в отдельные годы достигала 6-8 случаев на 100 тыс. населения. Другим регионом со стабильно высокой заболеваемостью, от 3 до 4 на 100 тыс., является север европейской части России — Архангельская и Мурманская области.
Заболеваемость менингококковой инфекцией в мире по-прежнему определяется, в первую очередь, эпидемиями в странах «менингитного пояса»: Буркина-Фасо в 2001-2003 гг., Нигере в 2002-2003 гг., Эфиопии в 2001-2002 гг., Бенине в 2001 г., Судане в 1999 г. и других. Однако число заболевших МИ на африканском континенте в год не превышало 20-30 тыс., то есть было почти в 10 раз ниже, чем во время эпидемии в 1995-1996 гг. В Европе наивысшая заболеваемость, от 6 до 13 на 100 тыс. населения, наблюдалась в островных государствах — Исландии, Ирландии, Северной Ирландии и Мальте, а также в Шотландии. Заболеваемость от 3 до 6 на 100 тыс. населения регистрировалась в некоторые годы в Англии и Уэльсе, Бельгии и Голландии, Испании. Для большинства названных стран был характерен абсолютный и относительный рост заболеваемости, вызванной менингококками серогруппы С. В Новой Зеландии продолжалась, начавшаяся в 1991 г. эпидемия МИ с показателем заболеваемости около 14 на 100 тыс., при этом большинство выделенных менингококков имело антигенную формулу В:4:Р1.7,4 и принадлежало к генетической линии III, комплексу ST41/44 (см. ниже). В прочих странах высокий уровень заболеваемости МИ или ее угрожающий подъем не наблюдался. Тем не менее, в эти благополучные годы произошел ряд важных событий, дополняющих наши представления об эпидемиологии менингококковой инфекции и перспективах борьбы с ней, в том числе, с помощью вакцинопрофилактики.
Конъюгированная с белком-носителем полисахаридная вакцина против менингококков серогруппы С. С учетом роста МИ, вызванной менингококками группы С, была разработана вакцина, которую мы для краткости будем называть MenC. В отличие от обычной полисахаридной вакцины, MenC вакцина иммуногенна для детей первых месяцев жизни и должна обеспечивать пожизненный иммунитет. С 2000 г. она применяется для массовой вакцинации детей и молодежи до 18-25 лет в Великобритании, Ирландии, Испании; с 2002 г. — также в Исландии, Бельгии и Голландии. В результате, заболеваемость, вызванная менингококками группы С, в соответствующих возрастных группах в данных странах упала на 80% и более, а общий вклад менингококков группы С в заболеваемость МИ снизился с 30-50% до 10-20% [8]. В европейских странах, не применяющих MenC, рост заболеваемости, вызванный менингококками группы С, продолжился в 2000-2003 гг. В России и других странах СНГ данная вакцина не зарегистрирована.
Конъюгированная с белком-носителем полисахаридная вакцина против менингококков серогруппы А (MenA). В 2001 г. фондом Гейтса было выделено 70 млн. долларов на разработку и производство MenА вакцины, способной ограничить заболеваемость МИ в развивающихся странах Африки. Предполагается, что эта задача может быть выполнена в течение 5 лет.
Рост заболеваемости МИ, вызванной менингококками «редких серогрупп», в Африке. С 2000 г. в Африке наблюдается резкий подъем заболеваемости МИ, вызванной менингококками серогруппы W135, хотя ранее считалось, что эти менингококки ответственны только за спорадические случаи. В 2003 г. от 10 до 50% случаев МИ в Буркина-Фасо, Нигерии, Нигере, Бенине, Мали были обусловлены менингококками группы W135 [4]. Это создает сложности для программ экстренной вакцинопрофилактики: стоимость четырехвалентной (A+C+W135+Y) или трехвалентной (A+C+W135) полисахаридной вакцины намного превышает стоимость обычной моновалентной (А) вакцины. Более того, современные мощности позволяют производить около 2 млн. доз поливалентной вакцины в год, что заметно ниже потребности, поскольку только в охваченных эпидемией областях проживают десятки миллионов людей. Еще хуже выглядит долгосрочная перспектива: конъюгированная MenА вакцина, в разработку которой вкладывается столько сил и средств, в складывающейся ситуации может не решить проблему борьбы с МИ в Африке. Дополнительно усложняют ситуацию вспышки МИ, вызванной менингококками серогруппы Х, в 1997 г. в Нигере и в 2000 г. в Гане [5]. Против менингококков данной серогруппы вакцин не существует. В 1995-1997 гг. в Африке проводилась массовая вакцинация менингококковой А+С вакциной, что, наряду с другими факторами, могло вызвать вытеснение из популяции бактерий «обычных» серогрупп и замещение их менингококками «редких» серогрупп.
Эпидемиология в глобальном мире: проблема хаджа. В марте 2000 г. более 1,7 млн. мусульман совершили хадж (паломничество) в Саудовскую Аравию. Уже во время и в месте хаджа имела место крупная вспышка МИ: 206 случаев, из них не менее 90 случаев, вызванных менингококками серогруппы W135. Летальность достигала 30%. К августу было зарегистрировано более 400 случаев заболевания МИ среди пилигримов и контактных с ними лиц в 16 странах Западной Европы, Америки, Азии, в первую очередь, во Франции и Великобритании [6].
Генетическое исследование доступных изолятов показало, что они принадлежат к одной разновидности менингококков серогруппы W135, а именно к так называемому клональному комплексу ST11 (антигенная формула W135:2a:p5,2), причем, представители этого клона встречались на территории Африки и других стран мира и до 2000 г. Более того, приблизительно с 1980 г. менингококки серогрупп В и С, принадлежащие клональному комплексу ST11 и имеющие серосубтиповую формулу 2a:P5,2, неоднократно вызывали эпидемические вспышки МИ в Северной Америке и Европе. Хадж 2001 года вновь сопровождался вспышкой W135 инфекции и выносом ее за территорию Саудовской Аравии. В этой связи с мая 2001 г. вакцинация четырехвалентной (A+C+W135+Y) вакциной является обязательной для паломников. Однако и это не решило проблему полностью: если заболеваемость среди паломников до введения мероприятий по вакцинопрофилактике составляла порядка 30 на 100 тыс. населения и стала пренебрежимо малой после введения вакцинации, заболеваемость среди контактных с ними лиц осталась в 2001 г. на том же уровне — порядка 25 на 100 тыс. Это не удивительно, поскольку прямые исследования показали, что уровень носительства менингококков W135 комплекса ST11 среди возвратившихся домой вакцинированных паломников составил в 2001 г. около 15%, а среди членов их семей — до 4%. Более того, около 20% случаев W135-ST11 инфекции, регистрировавшихся в Великобритании, Франции, Сингапуре после хаджа, не имели выявляемых эпидемиологических связей с паломниками, то есть происходил вынос инфекции в популяцию в целом. При этом, по-прежнему остается абсолютно непонятным, какие эпидемиологические, иммунологические или социальные механизмы сдерживают в последние десятилетия развитие серьезных вспышек, вызванных менингококками серогрупп А и W135, на территории Европы и Северной Америки, куда эти патогенные бактерии постоянно заносятся. При этом экспансия W135-инфекции на территории Африки в 2000-2003 гг. вполне может быть отчасти обусловлена разносом данных менингококков паломниками-мусульманами.
Полезный инструмент молекулярно-генетического расследования: мультилокусное секвенирование-типирование (МЛСТ). Выше уже упоминались генетические характеристики штаммов менингококков, для получения которых с 1997 г. все шире используется метод МЛСТ. Детально суть метода изложена в других публикациях [1, 3]: для целей этой статьи важно, что каждому исследованному изоляту присваивается определенный генетический «штрих-код», называемый «аллельным профилем» или, что то же самое, «сиквенс-типом», сокращенно — ST. Близкородственные штаммы имеют один и тот же «аллельный профиль»; штаммы родственные, но в меньшей степени, имеют похожие «аллельные профили» и объединяются в «клональные комплексы» или, иными словами, в генетические субгруппы. Имеется постоянно пополняющаяся международная база данных, которая в январе 2004 г. содержала сведения о «сиквенс-типах» 4624 штаммов, их месте и времени изоляции, а также во многих случаях их серосубтипах и серотипах, определенных генетическими и/или серологическими методами. Поэтому, когда штамм, изолированный в Буркина-Фасо или Москве, получает в результате применения МЛСТ свой сиквенс-тип, с помощью этой базы данных в течение нескольких минут можно найти его ближайшего родственника среди ранее изученной мировой коллекции штаммов.
Менингококковая инфекция в России: проблемы и перспективы.
В современном мире вероятность заноса в Россию новых патогенных клонов менингококка более чем высока. В совместных с зарубежными коллегами генетических исследованиях нами было выявлено по меньшей мере два таких случая. Эпидемический подъем семидесятых годов в Москве был вызван менингококками группы А генетической субгруппы III сиквенс-типа 5, занесенными из Китая. Этот подъем был частью «первой пандемии» менингококковой инфекции после второй мировой войны, охватившей СССР, Северную Европу, Латинскую Америку и Китай, в которых выделялись родственные клоны менингококков.В 1982-1995 гг. в Москве выделялись штаммы группы А субгруппы Х и субгруппы VI, которые рассматриваются нами как штаммы, типичные для эндемической заболеваемости в Восточной Европе. Штаммы субгруппы III в 1983-1993 гг. в Москве полностью исчезли. В 1993 г. в Китае впервые был выделен штамм группы А субгруппы III сиквенс-типа 7. Этот клон вызвал эпидемии в Монголии в 1994-1995 гг. и в Африке в 1995-2001 гг. В Москве представитель данного клона менингококков был впервые изолирован в 1994 г., а с 2000 г. он обнаруживается и в Европе. Эти результаты заставили специалистов высказать опасения о начале «третьей пандемии» менингококковой инфекции [3]. В 1996 г. в Москве имел место рост заболеваемости МИ, обусловленный именно этим клоном, который выделяли как от вьетнамских, так и от российских пациентов. Достаточно неожиданным оказалось то, что в 1998-2003 гг. штаммы «эпидемической» субгруппы III вновь практически не выявлялись от больных в Москве (только 1 штамм из 25 изученных менингококков серогруппы А); 13 штаммов принадлежало субгруппе VI и 11 — субгруппе X [7]. Во время небольшого подъема заболеваемости в 2003 г. были выделены, в основном, штаммы субгруппы Х. Несмотря на отсутствие данных, представляется весьма вероятным, что менингококки группы А субгруппы III обуславливают высокую заболеваемость МИ в российских регионах, граничащих с Китаем и Монголией, и могут распространяться оттуда
Дополнительную опасность представляют «неизвестные эпидемии» в государствах Средней Азии. Во время командировки одного из авторов в Узбекистан и Киргизию выяснилось, что в 1997-98 гг. в этих странах имел место серьезный подъем заболеваемости МИ, до 20 случаев на 100 тыс. населения и выше, однако эта информация своевременно не была донесена ни до ВОЗ, ни до эпидемиологов России. Ситуация в Казахстане нам неизвестна. В целом, для слежения за появлением и распространением высоковирулентных и высокопатогенных клонов менингококков необходимо объединение усилий микробиологов и эпидемиологов России, координируемое Российским центром по эпидемиологическому надзору за менингококковой инфекцией и гнойными бактериальными менингитами МЗ РФ, а также внедрение и широкое применение разработанных с участием специалистов ЦНИИ эпидемиологии технологий генотипирования бактерий, в первую очередь наиболее перспективной из них — метода мультилокусного секвенирования-типирования.
В 2000-2003 гг. в Москве, по данным проводимого нами эпиднадзора, число случаев МИ, вызванной менингококками группы W135, не возросло. Выявленные случаи были эпидемиологически не связаны с хаджем, а изоляты не принадлежали «эпидемическому» клональному комплексу ST11. Тем не менее, штаммы W135-ST11 могли быть занесены в регионы с мусульманским населением Поволжья и Северного Кавказа. Так или иначе, необходимо иметь достаточное количество доз A+C+W135+Y вакцины для иммунизации российских мусульман-паломников, а также для предотвращения связанных с хаджем возможных вспышек МИ.
С учетом того, что заболеваемость МИ на территории России приблизительно в одинаковой пропорции обусловлена менингококками 3 основных серогрупп А, В и С, представляется перспективным использование современных конъюгированных с белком полисахаридных вакцин MenC и MenА, предпочтительнее в комбинированном варианте MenА+MenC. Напротив, вакцины против менингококков серогруппы В, создаваемые на Западе, могут оказаться малопригодными для применения в России. В наиболее близкой к широкому применению вакцине в качестве антигена использованы серосубтиповые белки наружной мембраны; вакцина представляет собой генно-инженерный конструкт, в котором одновременно представлено 6 различных белков, несущих 12 антигенных детерминант [9]. Подобные серосубтиповые антигены характерны для европейских штаммов. Однако по данным наших серологических и генетических исследований около половины менингококков серогруппы В, выделяемых от больных МИ в Москве, не несут ни одного из этих антигенов и только четверть имеет два из них.
История исследования эпидемиологии менингококковой инфекции насчитывает более 100 лет и свидетельствует, что межэпидемический период рано или поздно, как правило, достаточно неожиданно сменяется эпидемическим подъемом. Необходимо использовать годы передышки для того, чтобы провести испытание и лицензирование менингококковых вакцин нового поколения и достаточно уверенно смотреть в будущее, несмотря на то, что менингококковая инфекция еще долго будет спутником человечества.
Литература
- Платонов А.Е., Шипулин Г.А. Платонова О.В. Генетика 2000, Т.36, 5:597-605.
- Чернышова Т.Ф., Скирда Т.А., Мишина А.И. и др. ЗНИСО 2003, 5:5-11.
- Achtman M., van der Ende A., Zhu P. et al. Emer. Infect. Dis. 2001, 7:420-427.
- Decosas J., Koama J.B. Lancet Infect. Dis. 2002, 2:763-765.
- Gagneux S.P., Hodgson A., Smith T.A. et al. J. Infect. Dis. 2002, 185:618-626.
- Gold R. Clin. Infect. Dis. 2003, 36:684-686.
- Platonov A.E., Mironov K.O., Koroleva I.S., Chystyakova G.G. 13th International Pathogenic Neisseria conference. D.A.Caugant, E.Wedege (eds). Oslo, 2002, P. 389.
- Samuelson S. Commun. Dis. Public Health 2002, 5:178-180.
- Vermont C.L., van Dijken H.H., Kuipers A.J. et al. Infect. Immun. 2003, 71: 1650-1655.
© А.Е. Платонов, И.С. Королева, К.О. Миронов, 2004
Источник