Менингит при повреждение головы
Содержание статьи
Глава XI. Осложнения черепно-мозговой травмы
Медицинская реабилитация
Клиническая классификация выделяет следующие осложнения ЧМТ:
I. Черепно-мозговые осложнения:
1. Воспалительные:
— посттравматический менингит;
— посттравматический менингоэнцефалит;
— посттравматический вентрикулит;
— посттравматическая эмпиема;
— посттравматический абсцесс;
— посттравматический флебит;
— посттравматический остеомиелит;
— посттравматические осложнения со стороны мягких тканей головы (нагноение ран, подкожные флегмоны, абсцессы и др.).
2. Прогие:
— посттравматическая гранулема;
— посттравматические тромбозы синусов и вены;
— посттравматические отсроченные нарушения мозгового кровообращения;
— посттравматический некроз костей черепа и мягких покровов головы.
II. Внегерепные осложнения:
1. Воспалительные:
— пневмония;
— эндокардит;
— пиелонефрит;
— гепатит;
— сепсис;
— другие.
2. Трофигеские:
— кахексия;
— пролежни;
— отеки;
— другие.
3. Другие осложнения со стороны внутренних органов и систем организма:
— нейрогенный отек легких;
— легочный дистресс-синдром взрослых;
— аспирационный синдром;
— шок;
— жировая эмболия;
— тромбоэмболия;
— коагулопатия (ДВС-синдром);
— острые стресс-язвы желудочно-кишечного тракта;
— острый несахарный диабет;
— иммунологические осложнения и др.
Наиболее частым и ранним осложнением черепно-мозговой травмы является посттравматический менингит.
Посттравматический менингит
Посттравматический менингит бывает первичным и вторичным. При первичном менингите патогенная флора проникает в мозговые оболочки непосредственно в момент травмы. Вторичный менингит развивается вследствие распространения воспалительного процесса из зоны энцефалита, из поврежденных придаточных пазух носа, других источников инфекции гематогенным путем.
Развитие менингита в остром периоде ЧМТ может наблюдаться на 1 — 2-е или 8 — 9-е сутки. При черепно-мозговой травме на фоне субарахноидального кровоизлияния, общего тяжелого состояния пострадавшего повышается температура тела до фебрильных цифр. Усиливается головная боль, возникает или возобновляется рвота, нарастает психомоторное возбуждение, тахикардия, гиперестезия. Больной занимает в кровати характерное положение «легавой собаки». Чаще всего это вынужденное положение на боку с приведенными к животу ногами и запрокинутой назад головой. Оболочечные симптомы резко выражены.
В крови отмечается нейтрофильный лейкоцитоз со сдвигом формулы влево, высокие показатели СОЭ. Ликвор при осмотре мутный, выявляется нейтрофильный плеоцитоз, повышенное содержание белка. Для практического врача полезна классификация менингитов в зависимости от содержания клеток в ликворе.
Принято выделять:
— серозные менингиты — содержание клеток 200 — 300 в 1 мкл;
— серозно-гнойные менингиты — 400 — 600 клеток в 1 мкл;
— гнойные менингиты — число клеток превышает 1000 в 1 мкл.
Для правильной интерпретации данных ликворологических исследований необходимо знать их норму (рис. 74).
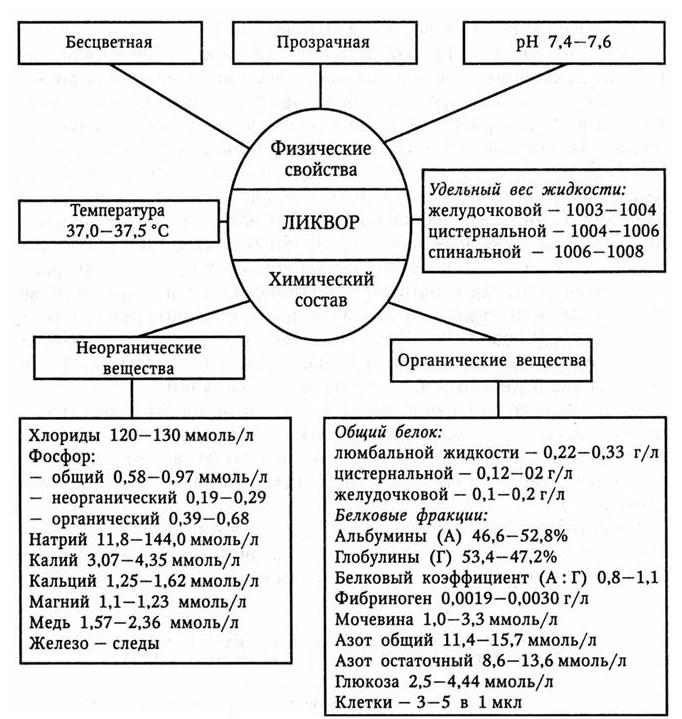
Рис. 74. Нормальные свойства и состав спинномозговой жидкости
Лечение посттравматического менингита комплексное, включающее в себя следующие основные направления:
— антибактериальная терапия;
— дегидратация;
— стимуляция собственного и создание пассивного иммунитета;
— физиотерапевтическое лечение.
Ведущим направлением является проведение рациональной и адекватной антибактериальной терапии. При этом обязательно должны быть учтены:
1) чувствительность патогенной микрофлоры;
2) индивидуальная переносимость пациентом выбранного антибиотика;
3) возможный путь введения антибиотика;
4) фармакодинамика, фармакокинетика конкретного антибиотика для адекватного подбора кратности введения и суточной дозы.
Практика показывает, что в большинстве случаев врач не имеет возможности сразу же правильно назначить антибактериальную терапию. Антибиотикограмма, как правило, может быть получена через 2 — 3 дня после забора ликвора. Как же поступать в таких случаях? Некоторые авторы советуют начинать с внутримышечного введения больших доз пенициллина (до 30 000 000 ед. в сутки). Более целесообразно
рокого спектра, оказывающих бактерицидное действие как на грамположительную, так и на грамотрицательную флору. При этом не следует начинать сразу же с назначения антибиотиков резерва, препаратов IV — V поколения. После того как будет получена информация о чувствительности микрофлоры, следует назначать наиболее подходящие антибиотики, но опять же в сочетании.
Хотя в последнее время множество публикаций отрицают явные преимущества эндолюмбального введения антибиотиков в сравнении с внутримышечным и внутривенным, мы считаем все же оправданными ежедневные пункции с выведением ликвора и введением антибиотиков.
При пункции выводится около 10 мл ликвора (при отсутствии противопоказаний) и вводится раствор антибиотика. Важно соблюдать дозу препарата, вводимого эндолюмбально (табл. 8).
Таблица 8
Дозы антибиотиков и способы их введения (по Б. А. Самотокину, Ю. Н. Подколзину, 1980)
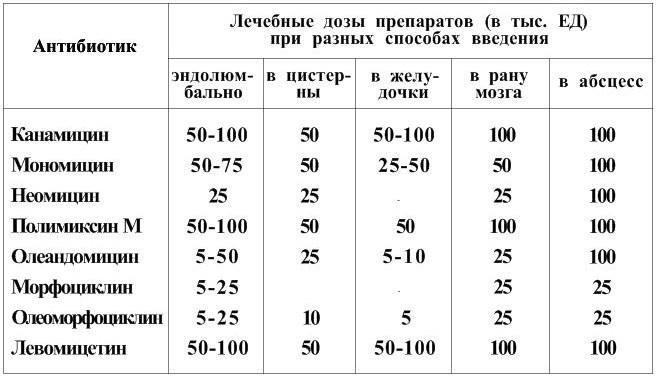
На этапе квалифицированной помощи интракаротидное и внутрижелудочковое введение антибиотиков трудновыполнимо, однако знать о таких способах лечения нужно.
В комплексной терапии менингита обязательным является применение сульфаниламидных препаратов (бисептол и др.). Длительное применение антибиотиков требует применения противогрибковых препаратов (нистатин, леворин).
Дегидратационная терапия с применением фуросемида (лазикса), осмотических диуретиков (гипертонические растворы), онкодиуретиков (одногруппная плазма, альбумин) проводится под контролем уровня ЦВД, ВЧД, осмолярности плазмы до тех пор, пока ликворное давление не будет установлено на уровне 100 — 120 мм вод. ст. Параллельно проводится внутривенное введение жидкости (глюкоза, реополиглюкин, белковые и жировые препараты, витамины) в объеме 2 — 2,5 л с положительным суточным диурезом.
У таких больных важным компонентом в лечении является иммунотерапия. С целью создания пассивного иммунитета вводится ежедневно в течение 7 сут. внутримышечно антистафилококковый гаммаглобулин по 6 — 8 доз, антистафилококковая плазма внутривенно.
Физиотерапевтическое лечение предполагает применение ультрафиолетового облучения ран головы, крови. По показаниям применяются экстракорпоральные методы детоксикации (гемосорбция, плазмосорбция, плазмоферез).
При способности пациента принимать пищу — полноценное высококалорийное питание, при наличии бульбарных расстройств или глубокого угнетения сознания — зондовое кормление.
Неинфекционные осложнения черепно-мозговой травмы в остром периоде
К неинфекционным осложнениям относятся: наружное кровотечение, кровопотеря, шок, образование ликворных свищей с истечением ликвора, отек и набухание мозга, ишемические расстройства мозга, расхождение швов, острое пролабирование головного мозга. Неинфекционные осложнения при ЧМТ наблюдаются примерно у 7 — 9 % пострадавших.
Лизис сосудистых тромбов, аррозия сосудов в ране могут привести к кровотечению как к наружному, так и внутричерепному с формированием внутричерепных гематом. При этом отмечается пропитывание раны кровью, гипохромная анемия. В результате повышения внутричерепного давления появляются признаки сдавления и дислокации мозга.
Наружное кровотечение останавливается перевязкой, коагуляцией кровоточащих сосудов. Внутричерепные гематомы удаляются, проводится тщательный гемостаз, устанавливается приливно-отливная промывная система. Операция проводится щадяще, но радикальная по объему.
Шок при изолированной черепно-мозговой травме бывает редко. Однако множественные ранения головы, сопровождающиеся кровотечением, могут вызвать шок. Следует отметить, что основную роль в возникновении шока играет кровопотеря.
Признаками шока при ЧМТ будет его проявление на фоне нарушенного сознания: давление может быть нормальным, тахикардия относительная. У больных определяется снижение пульсового давления, удлинение времени «бледного пятна», олигурия, снижение ОЦК, ЦВД.
При выведении больных с ЧМТ из шока используются солевые гипертонические растворы в сочетании с декстранами, восполняется кровопотеря и ОЦК. При этом обязательно назначение дегидратирующих средств.
Профилактика и лечение ранних осложнений при черепно-мозговой травме
Осложнения при ЧМТ в значительной мере отягощают течение раневого процесса, влияют на сроки и исходы лечения пострадавших. В целях профилактики и купирования ранних осложнений в мозге и его оболочках применяются различные методы лечения.
Проблема первичной хирургической обработки открытой ЧМТ сводится к решению, как правило, основных вопросов: показаниям, срокам, технике и месте первичной операции (трепанации черепа), которые предопределяют последующее течение раневого процесса и обусловливают выздоровление больного. В условиях мирного времени пострадавших необходимо доставлять в больницы, имеющие хорошую хирургическую и анестезиолого-реанимационную службы. При отсутствии нейрохирурга в больнице его необходимо вызвать.
Необоснованно повышенная хирургическая активность хирургов районных и городских больниц при отсутствии надлежащих условий в них, достаточного рентгеновского оборудования, оснащения соответствующим инструментарием, возможности длительной госпитализации и наблюдения специалистов приводит к высокому проценту ранних осложнений после первичных хирургических вмешательств, выполненных на этапах квалифицированной помощи.
Что же делать с теми больными, у которых рана нагноилась, где произошел прорыв инфекции? Попытаться ли купировать гнойный процесс или произвести обработку черепно-мозговой раны, невзирая на инфекцию в ране, чтобы убрать источник нагноения? Для этого используется постоянное промывание мозговой раны с помощью различных приливно-отливных систем из полихлорвиниловых трубок как с профилактической, так и с лечебной целью. Хорошим эффектом обладают двойные полихлорвиниловые трубки без создания вакуума, одна из которых по одноразовой системе для переливания крови промывает рану мозга, другая — выводит из раны сгустки крови, детрит и др. Охлажденная жидкость (фурацилин, физиологический раствор + антибиотики и ферменты) как биологический препарат приводит к быстрому очищению раневого канала и более гладкому послеоперационному течению.
Системы для промывания ран выполняют функцию очищения раны и могут контролировать ВЧД. При необходимости создать повышенное давление в ране (релапс мозга, опасность кровотечения) «колено» для отлива возвышается на 20 — 30 см над головным концом кровати. Этим приемом достигается наличие постоянного определенного количества раствора в полости раны. Постепенное опускание трубок приводит к снижению давления жидкости в ране. У больных с повышением ВЧД «колено» для промывания устанавливается на уровне головы, при необходимости на 5 — 10 см выше или ниже.
Количество влитой и вылитой промывной жидкости должно быть одинаковым. Промывные растворы (физиологический раствор, фурацилин, антибиотики и др.) необходимо отводить в закрытые системы. Дренажные трубки целесообразно выводить не через рану, а через контрапертуры. Это предупреждает инфицирование ран по трубкам. Перфузия проводится со скоростью 4 — 6 мл/мин.
Помимо этого вводятся антибиотики внутримышечно, внутривенно, эндолюмбально в больших дозировках. Целесообразно применять антибиотики широкого спектра, а также после определения чувствительности микрофлоры. При местном лечении гнойных ран используют повязку с сорбентами (гранулированный или волокнистый уголь, альгипор, коламонг) и протеолитическими ферментами с целью физического очищения раны.
Эти препараты благодаря своей большой гигроскопичности хорошо дренируют рану, способствуют ее очищению, а в сочетании с протеолитическими ферментами и антибиотиками подавляют микрофлору раны, способствуют освобождению от некротических масс, сгустков крови и мозгового детрита. Особенно показано применение такой повязки при гнойных ранах.
Ликворея. По данным литературы, частота травматической ликвореи колеблется от 5 до 10 %. Формирование фистулы, сообщающей полость черепа с внешней средой, создает угрозу развития гнойно-септических осложнений. Наиболее часто ликворея возникает при переломах основания черепа в области решетчатой пластинки, лобных пазух, глазниц, пирамид височных костей, сопровождающихся нарушением целостности ТМО. Ликворея может быть явной и скрытой. При явной ликворее больной или врач отмечает выделение прозрачной жидкости из наружных слуховых проходов или носовых ходов. Для дифференциальной диагностики между банальным насморком и ликвореей применяется проба «носового платка». Смоченный ликвором платок после высыхания остается мягким, а пропитанный отделяемым слизистой носа становится жестким.
В диагностике назальных и ушных ликворных свищей применяют рино- и отоскопию. Таким образом, возможна визуальная диагностика локализации наружных фистул. Для верификации внутренних фистул применяется краниография, томография, пневмоцистернография, вентрикулография. Однако это уже удел специализированных стационаров. А в остром периоде, на этапе ЦРБ, лечение ликвореи консервативное. Оно заключается в ограничении принимаемой жидкости и соли, придании голове больного возвышенного положения, дегидратации, разгрузочных люмбальных пункциях с введением по 10 — 20 мл воздуха и непременном применении антибиотиков.
Лечение ликвореи в отдаленном периоде хирургическое.
Источник
Удар по голове. Кому грозит вирусный менингит и как от него спастись
Головной мозг человека имеет несколько оболочек, которые выполняют роль своеобразных защитных «чехлов». Твердая оболочка прилегает к костям, а паутинная и мягкая или сосудистая — соприкасается с самим мозгом. Оба этих барьера защищают его от инфекций и повреждений. Их воспаление — это грозное и опасное заболевание — менингит. Одним из самых частых вариантов этой болезни является вирусный или, как его иначе называют, серозный.

Провокаторы не дремлют
Заболеть вирусным менингитом человек может в любом возрасте. Особенно подвержены ему те, у кого ослаблен иммунитет. Вызвать недуг могут такие инфекции, как ветрянка, паротит, корь. Нередко причиной заражения вирусным менингитом становятся энтеровирусы, цитомегаловирусы и даже вирус герпеса.
Риск заболеть выше у тех, кто перенес травмы головы или спины, а еще тех, кто страдает нарушениями центральной нервной системы. Если же это все отмечается на фоне сниженного иммунитета, то вероятность получить грозный недуг вырастает в разы.
Вирусный менингит распространяется воздушно-капельным путем, поэтому заразиться им можно практически где угодно — в местах общего пользования, бассейнах и т.д. Также он легко передается через немытые руки, ведь именно так и распространяются кишечные инфекции.
Узнать в лицо
Нередко распознать проявления менингита сразу не получается. Из-за этого теряется драгоценное время, а разрушительное воздействие на мозг продолжается. Врачи же говорят, что есть ряд характерных симптомов, которые точно скажут, что у человека такое грозное и смертельно опасное заболевание.

Инкубационный период при менингите 2-10 дней с момента заражения. При этом симптомы могут быть крайне разнообразными. Начинается болезнь остро — с резкого подъема цифр на градуснике до 40. Сопровождается такая лихорадка сильнейшей головной болью, неукротимой рвотой, от которой легче не становится. У человека наблюдается общая слабость и упадок сил, иногда он жалуется на чувство оглушенности. Если болезнь прогрессирует, могут отмечаться потери сознания.
Также менингит характеризуется болью в мышцах и их напряжением. Нередко позу человека, лежащего в постели, сравнивают с пистолетом — он не может распрямить конечности, наклонить голову вперед или назад. У больного увеличиваются лимфоузлы. У детей развитие менингита может сопровождаться воспалением сердечной мышцы. А также больные нередко отмечают катаральные признаки проблемы — риниты, фарингиты и ларингиты.
При взятии анализов можно будет отметить повышение лейкоцитов в крови, а сама формула сдвигается вправо. Ликвор при этом отличается прозрачностью, при взятии пункции он будет течь тоненькой струйкой, т.к. из-за воспаления в мозгу повышается внутричерепное давление.
Все менингиальные признаки обусловлены сокращением мышц, которое развивается как ответ на раздражение оболочек.

Страх рецидива
При правильно подобранном лечении и вовремя начатой терапии избавиться от симптомов такой патологии можно всего лишь за неделю. При этом от болезни даже и следа не останется. Однако необходимо учитывать, что тем больным, которые перенесли вирусный менингит, придется всю жизнь очень внимательно относиться к себе, т.к. такой вариант болезни может рецидивировать. При этом повторный случаи отличаются более тяжелым течением.

Комплексная терапия
Взрослые могут лечиться от вирусного менингита дома. Госпитализации подлежат лишь некоторые категории граждан, среди которых:
- Дети
- Беременные
- Пожилые люди
- Пациенты с иммунодефицитом
Именно эти люди относятся к особой группе риска, у которых болезнь может дать серьезные осложнения и закончиться летальным исходом.
Терапия в данном случае используется комплексная. Так, например, для укрепления иммунных сил организма нередко предлагают применять иммуноглобулины внутривенно. Основная часть лечения направлена на устранение симптомы, т.к. специфических противовирусных препаратов от менингита такого типа еще нет. Однако, если он вызван энтеровирусами, врачи могут назначать стандартные варианты терапии от вирусов. Если же менингит является следствием герпеса, в этом случае предлагают специальные противогерпесные средства. Для снятия болей назначают спазмолитики и анальгетики. Рвоту также «укрощают» специальными препаратами. Тут важно учитывать, что все лечение обязательно должен предлагать только врач. Никакого самолечения в данном случае недопустимо.
Если параллельно отмечаются расстройства пищеварительной системы, советуют подключить к процессу терапии ферменты и назначают диету.
Профилактические мероприятия
Одним из основных мероприятий по профилактике передачи вирусного менингита является соблюдение гигиены. Это значит, что надо как можно чаще мыть руки, реже встречаться с людьми, больными инфекционными заболеваниями, в разгар эпидемий не посещать мест массовых скоплений людей. Также стоит опасаться энтеровирусов и хорошо мыть овощи и фрукты, а также уделить внимание обеззараживанию питьевой воды.
Нужно вовремя обращаться к врачу при наличии признаков заболевания. Особенно важно поскорее обратиться за помощью в том случае, если в доме находятся люди из группы риска. Тем же, кто контактировал с больным, стоит в качестве меры профилактики проколоть иммуноглобулины или использовать интерфероны в течение недели.
Источник