Менингит пневмококковый инкубационный период
Содержание статьи
Пневмококковый менингит
Пневмококковый менингит — воспаление церебральных оболочек, вызванное пневмококком. Характеризуется тяжелым течением с развитием менингоэнцефалита и отека мозга, высоким процентом инвалидизации перенесших его пациентов и летальностью, без своевременного лечения достигающей 50%. Диагностика проводится путем изучения анамнеза заболевания, оценки неврологического статуса пациента, анализа результатов люмбальной пункции и исследования цереброспинальной жидкости. Лечение осуществляется стационарно, включает этиотропную антибактериальную терапию, дезинтоксикацию, дегидратацию, симптоматическое, сосудистое и нейротропное лечение; по показаниям — мероприятия по укреплению иммунитета. Специфическая профилактика заключается в вакцинации против пневмококковой инфекции.
Общие сведения
В структуре гнойных менингитов пневмококковый менингит занимает второе место, первое принадлежит менингиту менингококковой этиологии. Особенности пневмококка как возбудителя приводят к тому, что пневмококковый менингит имеет тяжелое течение, отличается частым развитием осложнений, высокой инвалидизацией и смертностью больных. До появления антибиотиков летальность пациентов с этой формой менингита достигала 100%. По данным отечественной неврологии на сегодняшний день смертность при пневмококковом менингите составляет около 18%, а при запоздало начатом лечении может достигать 50%. Учитывая, что заболевание поражает преимущественно детей в возрасте до 10 лет, вопрос его предупреждения и лечения являются актуальной проблемой как педиатрии, так и медицины в целом.
Пневмококковый менингит
Этиология и патогенез
Возбудителем выступает пневмококк (Streptococcus pneumoniae). Инфицирование происходит воздушно-капельным путем от носителей пневмококка или больных различными видами этой инфекции (пневмококковой пневмонией, менингитом, отитом, мастоидитом или синуситом пневмококковой этиологии). Пневмококковый менингит развивается при попадании возбудителя в мозговые оболочки. Последнее может происходить 2 путями: при проникновении пневмококка непосредственно из слизистой носоглотки сразу же после инфицирования или при его гематогенном заносе из первичного очага пневмококковой инфекции при среднем гнойном отите, гайморите, пневмонии и т. п.
Факторами особой патогенности пневмококка являются его капсула и тейхоевая кислота, содержащаяся в его клеточной стенке. Наличие капсулы препятствует осуществлению такого защитного механизма макроорганизма как фагоцитоз. Взаимодействие тейхоевой кислоты с С-реактивным белком обуславливает активацию системы комплимента и выработку островоспалительных медиаторов. При этом резко увеличивается сосудистая проницаемость, образуется экссудат, в котором формируются фибриновые сгустки. Находящиеся в этих сгустках пневмококки оказываются недоступными для выработанных против них антител. В связи с этим уже на ранней стадии менингита из оболочек мозга они проникают в его вещество, приводя к развитию менингоэнцефалита. Выраженный экссудативный компонент вызывает возникновение отека головного мозга. Это сопровождается снижением церебрального кровотока и повреждением мозгового вещества.
Симптомы пневмококкового менингита
Клиника менингита складывается из общеинфекционных, оболочечных (менингеальных) и общемозговых симптомов. Общеинфекционный синдром характеризуется вялостью, фебрильной температурой с ознобами, анорексией и отказом от питья, бледностью кожи. Возможна гектическая температура с колебаниями в 2-3°С. Отмечается изменение пульса со склонностью к брадикардии, приглушение сердечных тонов, колебания АД. При развитии сепсиса пневмококковый менингит сопровождается сыпью на коже. Высыпания имеют геморрагический характер, могут дебютировать розеолезно-папулезными элементами. В отличие от сыпи при менингококковом менингите пневмококковая сыпь является более стойкой, при выздоровлении ее обратное развитие происходит не так быстро.
В общемозговом синдроме преобладает головная боль (цефалгия). Она носит распирающий диффузный характер, иногда локализуется преимущественно в лобно-височных зонах головы. Сопровождается повторной или многократной не приносящей пациенту облегчения рвотой, расширением венозной сети на веках и голове. Возможны расстройства сознания, варьирующие от психомоторного возбуждения до сопора и комы. Могут наблюдаться различной выраженности судороги от подергивания мышц до генерализованного эпиприступа. У грудничков отмечается расхождение черепных швов, выбухание родничков, типичный «мозговой» крик, отличающийся своей пронзительностью и монотонностью. Развитие менингоэнцефалита приводит к появлению на фоне общемозговой симптоматики очаговых симптомов — глазодвигательных расстройств, атаксии, гемипареза, гиперкинезов.
Менингеальный симптомокомплекс характеризуется вынужденным положением пациента — с запрокинутой назад головой, согнутыми и приведенными к телу конечностями. Наблюдается гиперакузия, гиперестезия и светобоязнь. Типична ригидность мышц затылка, определяющаяся при пассивном наклоне головы больного так, чтобы его подбородок приблизился к груди. Отмечаются т. н. менингеальные симптомы. Симптом Кернига — невозможность пассивного полного разгибания ноги в колене, если она согнута в бедре, проверяется лежа на спине. Симптом Брудзинского I — сгибание бедра и голени при попытке пассивного сгибания головы пациента. Симптом Брудзинского II — аналогичное сгибание ног в момент надавливания врачом на лонное сочленение пациента. Симптом Брудзинского III — попытка согнуть ногу в колене приводит к сгибанию в колене и приведению к животу второй ноги. Симптом Мондонези — болезненность при надавливании на закрытые верхние веки. Симптом Бехтерева — болезненность поколачивания скуловой дуги.
У грудных детей определяется симптом Лессажа — подтягивание к животу ножек при удержании ребенка за подмышки в подвешенном вертикальном положении. В раннем детском возрасте полный оболочечный синдром встречается достаточно редко. Чаще всего при менингите у детей грудного возраста наряду с симптомом Лессажа выявляется затылочная ригидность, реже — симптом Кернига.
Варианты течения
Острый пневмококковый менингит манифестирует резким подъемом температуры до 39-40°С и стремительным нарастанием общеинфекционных симптомов. Наблюдается общемозговой симптомокомплекс — интенсивная головная боль, беспокойство, рвота, у грудничков — «мозговой» крик. Менингеальный синдром, как правило, возникает на 2-3 сутки болезни. Прогрессирует угнетение сознания, возникает очаговая симптоматика. На 3-4 день отмечается судорожно-коматозный статус. Возможна дислокация церебральных структур с вклинением мозгового ствола в большое затылочное отверстие, что может явиться причиной смерти.
Пневмококковый менингит, появляющийся на фоне первичного очага пневмококковой инфекции, отличается подострым и малосимптомным началом. Но протекает он более тяжело, чем первичная острая форма и чаще приводит к смертельному исходу. Обычно это обусловлено поздним распознаванием менингита и соответственно запоздалым началом его терапии.
Адекватное и своевременно начатое лечение приводит к некоторому улучшению состояния пациента уже к концу 1 недели заболевания. В течение 2 недель происходит регресс общемозговой и оболочечной симптоматики. Однако зачастую пневмококковый менингит имеет затяжное течение или отмечаются его рецидивы. Ликвор санируется на 3-4 недели заболевания.
Диагностика пневмококкового менингита
Анамнез и клиническая картина заболевания, данные неврологического исследования зачастую позволяют установить наличие менингита. Если в анамнезе имеются данные о пневмококковом характере имеющейся в организме инфекции (воспаления легких, отита и т. п.), то можно предположить пневмококковый менингит. Однако точно верифицировать диагноз невролог может только после результатов бактериологического анализа цереброспинальной жидкости.
С целью получения цереброспинальной жидкости проводят люмбальную пункцию, в ходе которой оценивают характер истечения ликвора и измеряют его давление. Как правило, пневмококковый менингит сопровождается повышением ликворного давления выше 150 мм вод. ст. Цереброспинальная жидкость теряет свою прозрачность, может быть беловатой, мутной или иметь зеленоватый оттенок. В ней обнаруживается повышенное содержание белка, плеоцитоз за счет нейтрофилов и лимфоцитов, изменение содержания хлоридов и глюкозы. При изучении мазков ликвора под микроскопом выявляются расположенные парами и окруженные оболочкой ланцетоподобные или овальные пневмококки. Бактериологическое исследование проводится путем посева ликвора и мокроты (при ее наличии) на специальные среды. Оно позволяет дифференцировать пневмококковый менингит от других видов стрептококковой инфекции. При развитии сепсиса пневмококки выявляются и в бакпосеве крови.
Лечение пневмококкового менингита
Пневмококковый менингит требует безотлагательного комплексного стационарного лечения. Пациенту необходим строгий постельный режим, высококалорийное химически и механически щадящее питание. В качестве этиотропного лечения широко применяются бензилпенициллин, цефтриаксон и цефотаксим. К препаратам второго ряда относятся тетрациклины, ванкомицин, сульфаниламиды. Дезинтоксикационная терапия включает оральную регидратацию (обильное питье чаев, морса) и инфузию растворов глюкозы и NaCl, декстрана, солевых р-ров. Если пневмококковый менингит возник у ослабленного ребенка, показано введение свежезамороженной плазмы, лейковзвеси, проведение УФОК.
Важное значение в профилактике и лечении отека головного мозга имеет назначение мочегонных средств (фуросемида, 15% р-ра манитола). Для улучшения церебрального кровообращения используют винпоцетин и пентоксифиллин. С целью поддержания метаболизма нервной ткани и восстановления связей между нейронами при выздоровлении применяют нейрометаболиты и ноотропы (глицин, пиридитол, пирацетам, гопантеновая кислота). Длительность курса сосудистой и нейротропной терапии может составлять до 6 мес.
Прогноз и профилактика
Исход менингита во многом определяет своевременность его выявления и начала этиотропного лечения. К сожалению, несмотря на проводимое лечение, пневмококковый менингит у детей зачастую приводит к отставанию психофизического развития и формированию стойкого неврологического дефицита в виде парезов, тугоухости, амавроза и др. Летальный исход наблюдается при развитии отека мозга, легочно-сердечной недостаточности центрального генеза, сепсиса с ДВС-синдромом.
Наиболее эффективным способом предотвращения заболевания является вакцинация. Специфическая профилактика путем введения пневмококковой вакцины рекомендована детям в течение первых 2-х лет жизни, детям из группы риска в возрасте 2-5 лет, людям среднего возраста с пониженным иммунитетом и лицам старше 65 лет.
Источник
Пневмококковая инфекция
Пневмококковая инфекция — инфекция, вызванная бактерией Streptococcus pneumoniae, известной как пневмококк.
Возбудитель
Пневмококк является обычным представителем микрофлоры слизистой оболочки верхних дыхательных путей человека.
Streptococcus pneumoniae (S. pneumoniae) или пневмококк, попадая в организм может поражать различные части тела, в связи с чем инфекция будет иметь различные проявления.
В Российской Федерации доминируют следующие серогруппы/серотипы: 1, 3, 6а, 7f, 23 (обладает повышенной устойчивостью к антибактериальным препаратам), 18.
Источник инфекции
Заболевший пневмококковой инфекцией (любой формой) или бактерионоситель.
Пути передачи
Пневмококки передаются главным образом воздушно-капельным путем во время кашля, чихания, в разговоре и, попадая в первую очередь в носоглотку, стремительно там размножаются.
Группы риска
Риск инфицирования выше в тех семьях, где есть дети.
Пневмококковая инфекция — основная причина детской смертности до года и одна из основных причин смерти детей до 5 лет.
Вероятность летального исхода выше у взрослых в возрасте 65 лет и старше.
Наиболее тяжело инфекция протекает у пожилых людей и у людей с сопутствующими заболеваниями (хронические бронхообструктивные, онкогематологические, сердечно-сосудистые заболевания, астма, сахарный диабет, ВИЧ и другие), у курящих и страдающих алкоголизмом.
Инкубационный период
1-3 суток.
Период заразности
Заболевший человек наиболее заразен в период разгара заболевания, так как именно в этот период происходит активное выделение бактерий.
Бактерионоситель является источником инфекции для окружающих на протяжении всего бессимптомного носительства, которое может продолжаться от 2 недель до 4 месяцев.
Клиника
Пневмококковая инфекция может протекать в легкой форме. Но наиболее опасно то, что эта инфекция может быстро приобретать тяжёлое течение. Независимо от того, вызывает ли инфекция пневмонию, сепсис или менингит, начальные симптомы могут быть общими для всех форм инфекции: внезапное начало лихорадки, озноб, кашель, одышка, боль в груди, ригидность затылочных мышц и дезориентация. Симптомы могут быть менее специфичными у пожилых людей, вследствие чего они могут не распознать своевременно начало инфекции и не обратиться вовремя за медицинской помощью.
Попадая в легкие с током крови, пневмококки могут вызвать пневмонию; попадая кровоток, они могут вызвать сепсис, проникая с током крови в мозг, они могут вызвать менингит. Пневмококки могут вызывать инфекцию среднего уха (средний отит) и синусит.
Форма пневмококковой инфекции, при которой развиваются остеомиелит, септический артрит, перикардит, эндокардит называется инвазивной. Неинвазивная форма характеризуется развитием отитов, пневмоний и других проявлений, но без бактериемии.
Один из наиболее опасных вариантов течения пневмококковой инфекции — пневмония. Заболевшего беспокоит кашель, одышка, боли в груди, проблемы с дыханием.
При пневмококковом менингите заболевший жалуется на сильнейшую головную боль, возникает спутанность сознания, тошнота, светобоязнь. При осмотре отмечается ригидность затылочных мышц.
Чем опасно заболевание
Осложнения пневмококковой инфекции опасны для жизни заболевшего.
Осложнения пневмококковой пневмонии — дыхательная недостаточность, эмпиема, плеврит, пневмоторакс, перикардит. Выжившие после пневмококкового менингита могут иметь тяжёлые неврологические последствия. В 50% случаев развивается снижение слуха.
Диагностика
Диагностика острой формы пневмококковой инфекции основана на сборе анамнеза и осмотра заболевшего.
Микробиологическая диагностика пневмококковой инфекции заключается в исследовании на наличие пневмококка спинномозговой жидкости, крови, мокроты, жидкости из полости среднего уха.
Лечение
Госпитализации подлежат заболевшие из групп риска, а также те, у кого развились осложнения инфекции. Для лечения пневмококковой инфекции проводится антибактериальная терапия.
Профилактика
Наиболее эффективная мера профилактики пневмококковой инфекции — вакцинация, которая проводится детям и взрослым из групп риска в соответствии с Национальным календарем профилактических прививок и календарем профилактических прививок по эпидемическим показаниям.
Схема вакцинации
Первая прививка против пневмококковой инфекции делается ребенку в возрасте 2 месяцев, далее в 4.5 месяца.
Ревакцинация проводится в 15 месяцев.
Вакцинация детей, которым иммунопрофилактика против пневмококковой инфекции не была начата в первые 6 месяцев жизни, проводится двукратно с интервалом между прививками не менее 2 месяцев.
Вакцинация по эпидемическим показаниям проводится детям в возрасте от 2 до 5 лет, взрослым, относящимся к группам риска, — это призывники, лица старше 60 лет, страдающие хроническими заболеваниями легких, лица старшего трудоспособного возраста, проживающие в организациях социального обслуживания.
Вводится одна доза однократно.
Прививка против пневмококковой инфекции может вводиться одновременно с другими вакцинами, кроме БЦЖ.
Противопоказания к вакцинации
Противопоказаниями к проведению вакцинации против пневмококковой инфекции — сильные реакции на предыдущее введение вакцины , острые заболевания, обострения хронических заболеваний.
Реакция на введение вакцины
Вакцинация против пневмококковой инфекции в большинстве случаев переносится хорошо, однако иногда возникают местные реакции (болезненность в месте введении инъекции), легкое недомогание, повышение температуры.
Неспецифическая профилактика
Неспецифическая профилактика пневмококковой инфекции заключается в недопущении контактов с заболевшими, соблюдении правил личной гигиены (мытьё рук, регулярное проветривание помещений, влажная уборка), а также ведение здорового образа жизни.
Источник
Пневмококковая инфекция
Что такое пневмококковая инфекция?
Пневмококковая инфекция — это заражение человеческого организма пневмококком, бактерией Streptococcus pneumoniae. Всего существует больше 90 серотипов этих бактерий. При этом 90% случаев тяжелой пневмококковой инфекции у детей и 60% случаев заражения взрослых вызывает 8 серотипов, включенных в вакцину против пневмококка.
Далеко не всегда бактерия вызывает заболевание. Человек может быть носителем S.pneumonia и не знать об этом. Особенно часто пневмококк переносят дети.
В детских садах доля носителей пневмококковой инфекции может достигать 60%, в начальных классах школы — 35%. У взрослых частота носительства составляет 5-7%, но при проживании с детьми она вырастает до 30%.Носительство подразумевает наличие возбудителя в микрофлоре верхних дыхательных путей. Важно помнить, что даже бессимптомные носители могут распространять инфекцию и заражать других людей.
Носительство пневмококка может перейти в болезнь при определенных условиях. Это может быть снижение иммунитета, низкая сопротивляемость организма, переохлаждение, переутомление и стресс. Часто пневмококковая инфекция становится осложнением другого заболевания: например, ОРВИ или простуды. То, как заболевание будет развиваться, зависит от спровоцировавших его факторов. Если снижен местный иммунитет, инфекция вызовет воспаление легких. Если бактерии попадут в кровь, возможно развитие бактериемии.
По данным ВОЗ, до 5%случаев детской смертности в возрасте до 5 лет связаны с пневмококком.
Причины пневмококковой инфекции
Пневмококковая инфекция развивается из-за заражения Streptococcus pneumoniae. После инфицирования бактерии размножаются на слизистых оболочках верхних дыхательных путей. Пневмококк может вызывать серьезные заболевания сразу же после завершения инкубационного периода или спустя некоторое время, при появлении дополнительных провоцирующих факторов: сезонная простуда, ослабление иммунитета, переутомление, стресс.
Пути передачи
Заразиться пневмококком можно от его носителя, даже если у него нет симптомов болезни. Болезнь передается в основном воздушно-капельным путем: во время разговора, при кашле или чихании. Человек легко заражается пневмококком, особенно при тесном контакте с тем, кто уже заболел (рис. 1).
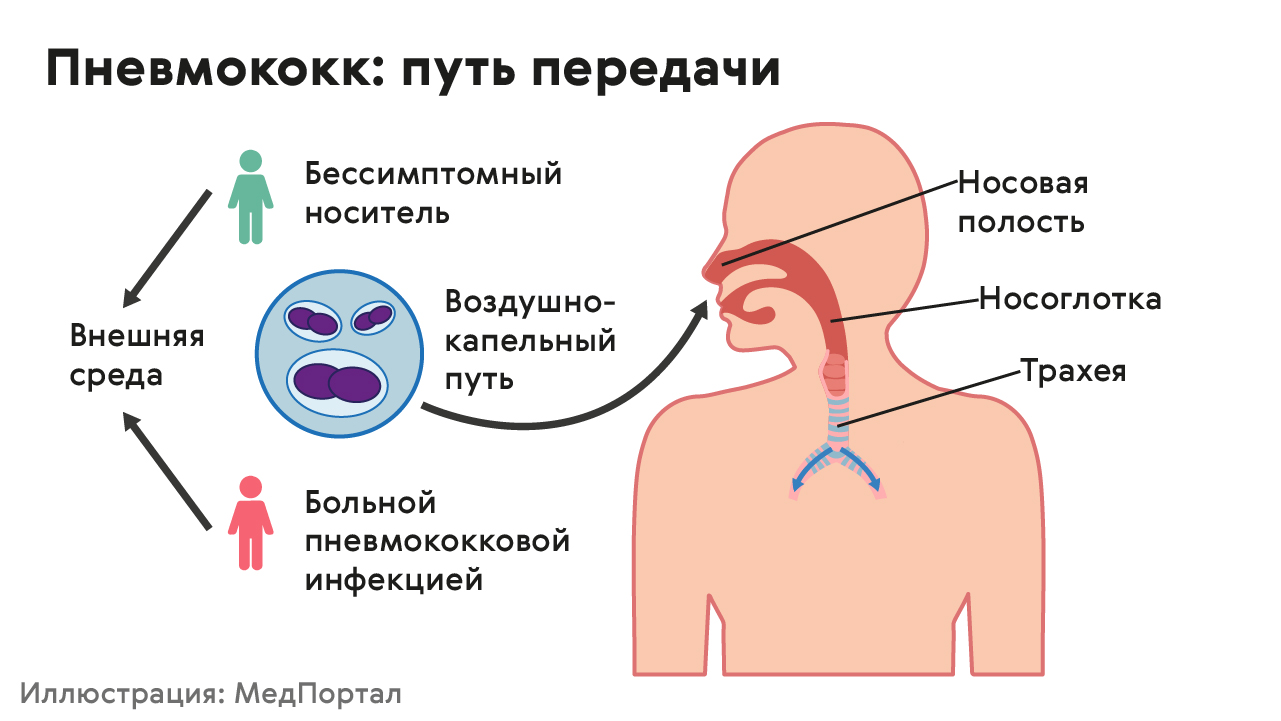 Рисунок 1. Пути передачи пневмококка. Источник: МедПортал
Рисунок 1. Пути передачи пневмококка. Источник: МедПортал
Кто в группе риска?
Любой человек может заразиться пневмококковой инфекцией. Для некоторых людей выше и опасность заражения пневмококком, и риск появления тяжелых заболеваний из-за него. В группе риска по пневмококку:
- Дети младшего возраста. Инфекция особенно опасна для детей младше 2 лет и часто провоцирует у них воспаление легких, менингит в тяжелой форме, острый отит.
- Пожилые люди переносят пневмококковую инфекцию тяжелее, даже если у них нет хронических болезней.
- Люди с бронхитом, хронической обструктивной болезнью легких, другими заболеваниями органов дыхания чаще заболевают пневмонией в случае заражения пневмококком.
- Люди со сниженным иммунитетом. Инфекция опасна для больных ВИЧ, пациентов стационаров, которые проходят долгое лечение, для людей с сахарным диабетом, болезнями печени, сердечно-сосудистой системы, другими хроническими заболеваниями, а также для тех, кто проходит курс химиотерапии при лечении онкологических заболеваний.
- Курящие. Курение снижает местный иммунитет, что увеличивает риск заразиться и делает течение болезни более тяжелым.
Заболевания, которые способны вызвать пневмококки
Пневмококковая инфекция может быть причиной различных заболеваний (рис. 2), как относительно легких (отит, внебольничная пневмония, бронхит), так и тяжелых, угрожающих жизни (менингит, бактериемия, тяжелая пневмония). До 2020 года пневмококковая инфекция становилась причиной до 70% от общего числа пневмоний. Также она вызывает средний отит (25% от всех случаев отита), гнойный менингит (до 15% случаев заболевания), эндокардит и перикардит, артрит, сепсис и другие тяжелые болезни.
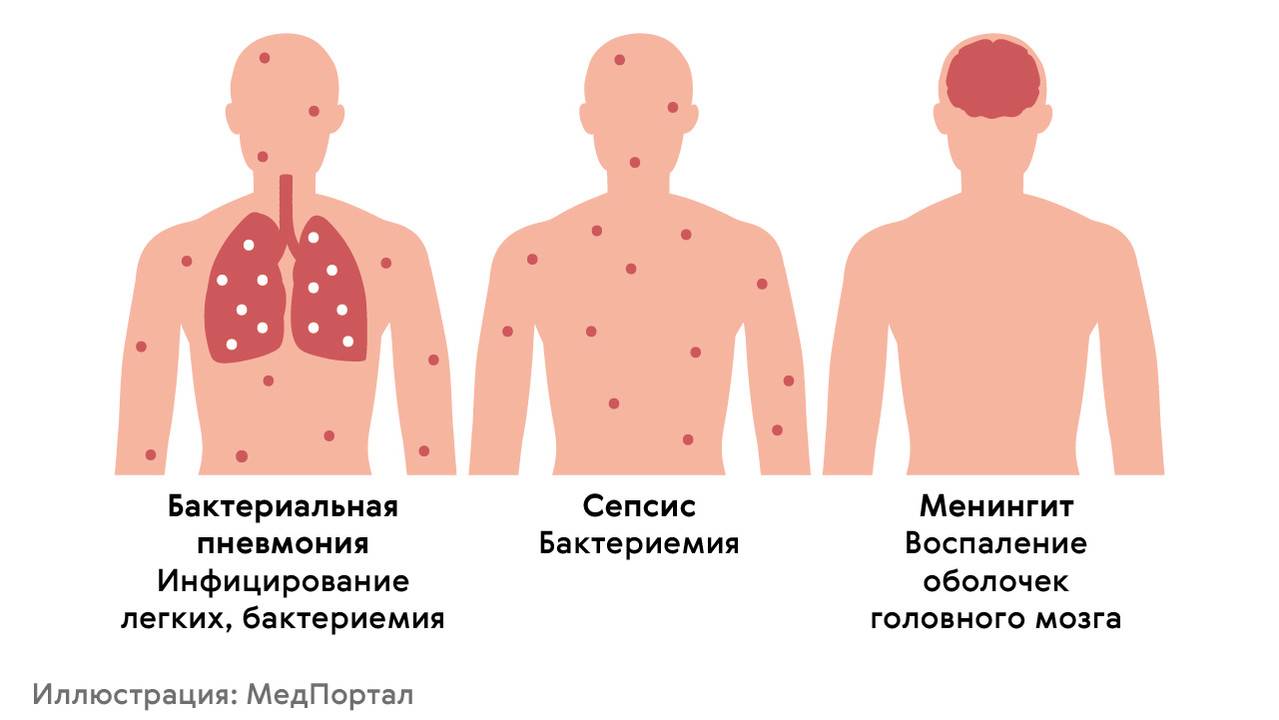 Рисунок 2. Заболевания, вызываемые пневмококком. Источник: МедПортал
Рисунок 2. Заболевания, вызываемые пневмококком. Источник: МедПортал
Бактериальная пневмония
Бактериальная пневмония — это воспаление легких, которое может сопровождаться дыхательной недостаточностью, лихорадкой, тяжелым кашлем. До 2020 года заражение пневмококком являлось самой частой причиной пневмоний: на него приходилось 38% от общего числа амбулаторных случаев. Воспаление легких опасно тяжелыми осложнениями: образованием гноя в легких и скоплением жидкости в плевральной полости, развитием заболеваний сердца, вторичного менингита, бактериемии.
Важно! Бактериальная пневмония, вызванная пневмококком или другими бактериями, отличается от вирусной. Вирусная форма может развиваться как осложнение гриппа или парагриппа, аденовирусной или новой коронавирусной инфекции. При лечении вирусной пневмонии не используют антибиотики — они неэффективны и могут быть опасными. Исключение — случаи, когда вирусная пневмония осложняется бактериальной инфекцией. Обычно вызванное вирусами воспаление легких протекает легче, реже требует госпитализации. При любом виде пневмонии, и при вирусной, и при бактериальной, необходимо сразу же обращаться к врачу, выполнять все его назначения и рекомендации, связанные с лечением.
Пневмококковый острый средний отит
В 30-40% случаев острый средний отит у детей вызван пневмококковой инфекцией. При этом заболевании инфицированная жидкость скапливается в среднем ухе, а его слизистая оболочка воспаляется. Острый средний отит может вызывать тугоухость, перфорацию барабанной перепонки, нарушение вестибулярного равновесия. Он также опасен распространением воспаления.
Пневмококковый менингит
Опасное заболевание, при котором воспаляются оболочки головного мозга. Вторичный менингит возникает из-за распространения инфекции от других очагов. Даже при своевременном лечении менингита высок риск смерти и опасных осложнений, среди которых: потеря слуха, парезы, параличи, нарушения умственного развития.
Бактериемия
При бактериемии бактерии распространяются с кровью, поражая органы и ткани. Она может быть первичной или развиваться на фоне любых других заболеваний, связанных с пневмококковой инфекцией. Бактериемия может привести к смерти, особенно у детей (показатель летальности — 15-20%, риск крайне высок среди детей с ослабленным иммунитетом и менингитом) и у пожилых людей (в этой группе летальность составляет 30-40%).
Параназальный синусит
При поражении пневмококком может воспаляться слизистая оболочка околоносовых пазух. Воспаление может стать хроническим, и на его фоне могут развиваться абсцессы, тромбофлебит, тромбоз.
Пневмококковый сепсис
Опасное осложнение, при котором развивается заражение крови и есть риск тяжелого повреждения органов. Риск развития сепсиса особенно высок для детей в возрасте до 5 лет. Состояние может проявляться снижением температуры, слабостью и заторможенностью, рвотой, неспособностью принимать пищу. По данным ВОЗ, показатель смертности среди детей при развитии пневмококкового сепсиса может достигать 20%.
Симптомы
Течение пневмококковой инфекции может быть бессимптомным или легким. Болезнь становится опасной, если она вызывает воспаление легких, менингит, бактериемию или другие осложнения. Независимо от того, какими они будут, в начале болезни может появляться сильная лихорадка с ознобом, одышка и кашель, боль в груди. У пожилых людей симптомы могут быть менее выраженными, и поэтому им особенно важно контролировать самочувствие и вовремя обращаться к врачу.
Точные проявления пневмококковой инфекции зависят от того, какое именно заболевание развивается на ее фоне:
- Пневмония: температура повышается до 38-39°C, появляется слабость, озноб, возможны мышечные боли, боль в груди, одышка. Сопровождается влажным кашлем с отделением мокроты.
- Менингит: начинается с резкого повышения температуры до 40°C и постоянной головной боли (ощущения могут быть распирающими). Позже может появиться рвота, высокая чувствительность к свету, звукам, запахам и другим раздражителям. Изменяется психическое состояние: человек может казаться оглушенным, заторможенным, впадать в ступор, а затем в кому. У маленьких детей при бактериальном менингите возникает сильная раздражительность. Возможно появление судорог.
- Острый средний отит: при заболевании повышается температура тела, появляется боль в области уха, чувствительность к звуковым раздражителям становится более острой.
- Сепсис: при заражении крови повышается температура тела, появляются головные боли, слабость. Симптомы могут зависеть от того, какие именно органы поражены (сердце, легкие, кишечник, почки, головной мозг и другие). У маленьких детей сепсис может проявляться снижением температуры тела, сильно выраженной слабостью, отказом от еды и рвотой.
Диагностика
Основной способ диагностики пневмококковой инфекции — лабораторные исследования. Для анализа чаще берут кровь или спинномозговую жидкость. Возможно исследование мокроты, гнойного отделяемого, полученных с помощью пункций жидкостей при отите, синусите, отделяемого из ран, других биологических материалов. Пневмококк выявляют путем микроскопии, бактериологического посева, теста на специфические антитела, на наличие генетических фрагментов пневмококка. Возможно проведение тестов для определения чувствительности к антибиотикам.
Врач проведет осмотр и опрос, оценит симптомы. Он может назначить дополнительные обследования:
- При подозрении на бактериальный менингит. Если у ребенка младше 5 лет температура тела повышается до 38°C и есть хотя бы один менингиальный признак (нарушенное сознание, повышенный тонус и болезненность затылочных мышц), назначают анализ спинномозговой жидкости. Если она мутная или есть лейкоцитоз, диагноз подтверждают, выполняя посев или идентификацию пневмококка с помощью ПЦР-диагностики и лабораторных тестов.
- При подозрении на пневмонию. При появлении лихорадки, кашля, затруднения дыхания назначают рентгенографию или флюорографию, чтобы оценить состояние органов грудной клетки. Для подтверждения пневмококковой пневмонии проводят бактериологический посев крови или плевральной жидкости.
- При подозрении на сепсис. Заражение крови у взрослых может проявляться лихорадкой, ухудшением общего самочувствия, одышкой, снижением артериального давления, спутанностью сознания. У детей в возрасте до 5 лет сепсис проявляется снижением температуры, слабостью, рвотой, конвульсиями (наличие как минимум двух из этих признаков позволяет поставить диагноз). Для его повреждения выполняют бактериологический посев.
Лечение
Для лечения пневмококковой инфекции используется антибактериальная терапия. Ее дополняют симптоматическим лечением, которое зависит от появившихся из-за пневмококка заболеваний и их осложнений.
Важно! Пневмококк становится все более устойчивым к антибактериальной терапии. Это может делать его лечение неэффективным. Причина роста устойчивости к антибиотикам в их неправильном приеме, в использовании лекарств без назначения врача, в несоблюдении назначенной дозировки или продолжительности курса. Всего за 7 лет, в период с 2004 по 2011 год, устойчивость штаммов пневмококка к антибиотикам значительно выросла: к пенициллинам с 11 до 29%, к макролидам с 7 до 26%, к ко-тримоксазолу с 40,8 до 50%. Это ухудшает прогноз лечения для тех, у кого пневмококковая инфекция протекает в тяжелой форме.
Антибиотики назначают с учетом данных о резистентности к ним штаммов пневмококка, распространенных в конкретном регионе. Для антибактериальной терапии могут применяться бета-лактамные антибиотики, макролиды, тетрациклины, респираторные фторхинолоны. Предпочтительными являются бета-лактамные и макролидные антибиотики, но есть много распространенных по всему миру штаммов пневмококка, устойчивых к ним. Врач учитывает это, а также особенности течения болезни, назначая антибактериальную терапию.
Для симптоматического лечения могут использоваться:
- жаропонижающие,
- обезболивающие,
- нестероидные противовоспалительные,
- антигистаминные средства.
В случае развития бактериальной пневмонии врач может назначить муколитики — препараты, которые разжижают мокроту и упрощают ее выведение из легких при кашле. Также могут использоваться бронхолитические, кардиопротекторные, мочегонные препараты. Параллельно с антибиотиками врач назначит пробиотики для сохранения нормальной микрофлоры органов пищеварения.
В период лечения важно соблюдать постельный режим, пить больше жидкости, сбалансированно питаться. Лечение на дому возможно только при легком течении болезни. Если пневмококковая инфекция провоцирует тяжелое заболевание (тяжелую бактериальную пневмонию, менингит, бактериемию, сепсис и другие), необходима госпитализация. Она также рекомендована тем, кто находится в группе риска: детям в возрасте до 5 лет, пожилым людям, тем, у кого ослаблен иммунитет и людям с тяжелыми хроническими заболеваниями.
Профилактика
Главный способ профилактики пневмококковой инфекции — вакцинация (рис. 3). В России с 2014 года вакцинопрофилактика от пневмококка внесена в Национальный календарь прививок и проводится для детей в возрасте старше 2 месяцев. Иммунизация выполняется двумя вакцинами:
- Превенар-13. Защищает от заражения 13 наиболее опасными серотипами пневмококка, включая устойчивые к антибактериальной терапии. Иммунизация вакциной Преванар-13 проводится в 2 месяца с последующей ревакцинацией в 4,5 и в 15 месяцев. Вакцина может использоваться для детей в возрасте до 5 лет. Если первая прививка выполняется позже, чем в 2 месяца, схему вакцинации врач назначает индивидуально.
- Пневмо-23. Используется для вакцинации людей из групп риска: часто и подолгу болеющие дети старше 2 лет, взрослые старше 65 лет, люди с ослабленным иммунитетом, с тяжелыми хроническими болезнями.
Вакцина Пневмо-23 является полисахаридной. Это значит, что антитела вырабатываются в результате реакции на полисахариды, покрывающие пневмококк. Сама бактерия в составе вакцины отсутствует — ее имитируют полисахариды, являющиеся частью ее оболочки. Конъюгированная вакцина Превенар-13 для формирования иммунного ответа кроме полисахаридов использует белок-носитель, и это ускоряет реакцию, помогает дольше сохранять эффект иммунизации. Однако она защищает от меньшего числа серотипов возбудителя.
Важно! Детей чаще прививают конъюгированными вакцинами, они формируют более устойчивый иммунитет и защищают на более долгий срок. Взрослых вакцинируют полисахаридными вакцинами, ревакцинация взрослых против пневмококка проводится каждые 5 лет.
Для профилактики пневмококковой инфекции и ее осложнений также могут использоваться неспецифические меры: укрепление иммунитета, прием витаминов, ведение здорового образа жизни, исключение контактов с болеющими людьми.
 Рисунок 3. Профилактика пневмококка. Источник: МедПортал
Рисунок 3. Профилактика пневмококка. Источник: МедПортал
Заключение
Пневмококковая инфекция может быть опасной для маленьких детей, пожилых людей, людей с хроническими болезнями или сниженным иммунитетом. Чтобы не заразиться ею, важно проходить вакцинацию. Чтобы вылечить инфекцию без тяжелых последствий, необходимо вовремя обращаться к врачу и соблюдать его назначения, и, особенно, в отношении антибактериальной терапии.
Источники
- Larry M. Bush , MD. Pneumococcal Infections // MSD -2019
- Yaprivit. Пневмококковая инфекция.
- Всемирная организация здоровья. Стандарты организации эпиднадзора за управляемыми инфекциями. Пневмококковая инфекция. — 2018
Источник