Менингит нос как лечить
Содержание статьи
Осложнение — менингит. Как распознать сфеноидит и быстро его вылечить?
Сфеноидит — диагноз не такой частый, как многие другие в ЛОР-практике. Но при этом не менее опасный, а нередко даже более. Из-за смазанной симптоматики его нередко путают с другими болезнями и теряют время. О том, в чем особенность данной патологии, почему не нужно доводить до осложнений и почему хронический вариант болезни крайне негативно влияет на качество жизни человека, АиФ.ru рассказал к. м. н., врач-оториноларинголог высшей категории Владимир Зайцев.
Клин в носу
Сфеноидит по врачебным определениям имеет несколько названий. «Вообще, когда говорят про сфеноидит, имеют в виду клиновидную пазуху. Есть несколько понятий в медицине одного и того же анатомического образования — основная пазуха, сфеноидальная пазуха, клиновидная пазуха. Основной она называется потому, что находится фактически в основании черепа, максимально глубоко по центру. Клиновидная — потому что имеет характерную форму. Если же на латыни, то мы говорим про сфеноидальную пазуху. Но все это по сути одно и то же», — говорит Владимир Зайцев.

Как отмечает ЛОР-врач, сфеноидит по частоте проявлений является самым редким вариантом среди синуситов. По статистике, он встречается в 3-5% случаев. При этом необходимо понимать, что недооценивать его нельзя, так как его последствия крайне негативны. «Начинается такое воспаление стандартно: сначала возникает воспаление полости носа при попадании инфекции, обычно представляет собой картину острого ринита, затем инфекция и воспаление уходят не в гайморову пазуху, а в сфеноидальную. Как правило, это происходит, если соустье, соединяющее пазуху и полость носа, открыто. В результате инфекция туда попадает и приводит к развитию воспаления», — объясняет оториноларинголог.
Подобная ситуация может развиться, когда человек неправильно промывает нос. Например, слишком сильно давит на флакон — образуется давление, и все попадает не туда, куда следовало бы. «Либо бывает такое состояние, когда человек просто превентивно решил промыть нос, то есть промывать нечего, но все равно помыть хочется. Тут важно понимать, что соустье находится в состоянии клапана, когда пропустить через себя раствор может, он проходит в пазухи, а вот обратно раствор уже выйти не может», — говорит Зайцев.
Ситуацию ухудшает состояние, когда пазуха сильно воспалена, а человек слишком активно жмет на дозатор флакона. Соустье здесь работает плохо, раствор остается за соустьем и вызывает сильное воспаление.

Симптомы сфеноидита
Важно понимать, какие именно ощущения будет испытывать человек при сфеноидите. Ведь нередко патологии носа распознают по боли в области лица, которые ощущает человек. «При сфеноидите не разовьется боли в области лба, у человека не будет болеть переносица, он не будет ощущать тяжести и болезненности в области щек, у него станет болеть затылок», — говорит Владимир Зайцев. И вот тут-то и начинается потеря времени на своевременное лечение, так как многие списывают головную боль на переутомление, а иногда и на изменение давления.
При этом люди даже могут пойти к врачу, но не к тому: кто-то отправляется к терапевту, кто-то — к офтальмологу, чтобы проверить состояние глазного дна и давления. Как правило, тут все нормально. «По сути же такому пациенту требуется лучевая диагностика — тот же рентген, но лучше КТ, показывающие объемное изображение. Вариант синус-сканирования здесь уже не подойдет, так как сфеноидальную пазуху невозможно увидеть с помощью ультразвука пазух», — говорит Зайцев. При этом выбор метода — рентген или КТ — должен осуществлять врач, исходя из симптоматики, жалоб и прочих данных.
Если сфеноидит с экссудатом, врач увидит стекание гноя по задней стенке глотки. Также он может использовать эндоскопию, с помощью которой определит наличие проблемы — аппарат позволит увидеть, течет ли из соустья слизисто-гнойное содержимое, тогда диагноз будет понятен. КТ можно использовать как дополнение, чтобы определить, есть ли гной внутри.
Вообще, картину сфеноидита определяют по комплексу признаков. «Если человек чувствует, что у него снизилось обоняние, что присутствует заложенность носа, а по глотке что-то стекает, если есть боль в затылке — монотонная, давящая, постоянная, ухудшающаяся с течением времени, когда могут помогать только обезболивающие, а по окончании действия препарата боль возвращается, стоит заподозрить сфеноидит», — отмечает оториноларинголог.

Как лечат
Если есть гнойные выделения, 100% требуются антибиотики, которые обязательно назначает только врач. «Как правило, терапию сфеноидита лучше проводить в условиях стационара. Но это может быть на усмотрение врача. Если специалист имеет достаточно опыта и необходимое оборудование, то он может наблюдать пациента амбулаторно, правда, человеку придется ходить к врачу каждый день», — говорит Владимир Зайцев.

Осложнения
Сфеноидит, отмечает оториноларинголог, чреват своими осложнениями. «В первую очередь это риногенный менингит. Мозг рядом, гной может легко попасть к нему. На втором месте фронтит, дальше этмоидит и как вариант осложнения — гайморит. Правда, стоит понимать, что внутричерепные осложнения тоже наступают не так часто, потому что для этого необходимо, чтобы гноя было много», — говорит Владимир Зайцев. Но если вдруг ситуация дошла до менингита, то тут возможны и реанимация, и даже гибель человека.
Важно не допустить перехода заболевания в хроническое. «Если сфеноидит становится хроническим, то у человека уже не будет нормальной жизни, качество ее будет настолько плохое, что жить полноценной и здоровой жизнью ему будет сложно. Ведь любое переохлаждение сразу же станет приводить к развитию всех этих симптомов и рисков», — говорит Владимир Зайцев. А значит, надо бросать все силы на излечение, если поставлен такой диагноз — искоренить проблему надо полностью и сразу, пока она в остром периоде.
Имеются противопоказания, необходимо проконсультироваться с врачом
Источник
ÐенингиÑ: к ÑÐµÐ¼Ñ Ð¼Ð¾Ð¶ÐµÑ Ð¿ÑивеÑÑи легкий наÑмоÑк
Дети часто болеют различными простудными заболеваниями. Это естественная реакция: так их иммунная система учится распознавать и бороться с возбудителями вирусных недугов. В большинстве случаев все эпизоды простуды заканчиваются для них благополучно. Однако есть одно коварная болезнь, которая представляет реальную опасность для жизни ребенка — менингит. Что же это такое? Как его заподозрить матери или отцу в домашних условиях, чтобы не опоздать, когда дорога каждая минута? Подробности в новой статье на портале MedAboutMe.
Что такое менингит
Менингит — нейроинфекционное заболевание, при котором поражается мягкая мозговая оболочка головного мозга. Регистрируют его не так и часто: около 10 случаев на 100000 населения. Правда статистика учитывает людей всех возрастов, а развивается он чаще всего у малышей в возрасте до 5 лет. Поэтому распространенность в педиатрии гораздо выше.
Фатальность заболевания заключается в том, что есть прямая зависимость прогноза от возраста малыша: чем младше ребенок, тем больше риск смерти. Однако коварство болезни заключается еще и в том, что, даже если наступило выздоровление, нередко развиваются пожизненные нарушения работы различных отделов головного мозга, приводящие к снижению чувствительности или двигательной активности. Ребенок может остаться на всю жизнь слепым, глухим, со сниженным интеллектом или другими совершенно различными осложнениями.
Каковы причины менингита
Менингит — это заболевание, которое практически никогда не бывает первичным. То есть оно является осложнением того или иного инфекционного недуга, а ими дети болеют очень часто. Среди потенциальных возбудителей три основные группы.
- Вирусы — ECHO, Коксаки, кори, краснухи, ветрянки, гриппа, полиомиелита, герпеса и др. Обычно вначале ребенок заболевает классической формой одной из этих болезней и при отсутствии правильного лечения, либо выраженном снижении иммунитета, развивается осложнение в виде менингита. Ни одно из них не начинается сразу с поражения мозговых оболочек.
- Бактерии — менингококки, пневмококки, гемофильная палочка, стафилококки, энтеробактерии и др. Обычно данные микробы попадают к мозговым оболочкам гематогенным путем из первичного источника. Ими могут быть уши, миндалины, бронхи, легкие, почки, полость рта и др. То есть менингит является осложнением большого количества бактериальных инфекционных заболеваний: отита, ангины, гайморита, фронтита, периодонтита, тяжелого бронхита, пневмонии, пиелонефрита и др. Однако тут есть одно исключение: менингококковый менингит, который развивается молниеносно и поражение мозговых оболочек начинается спустя несколько часов с момента инфицирования.
- Грибы и простейшие. У относительно здоровых детей менингит такого происхождения возникает крайне редко. Исключение составляют дети с врожденным иммунодефицитом, ВИЧ-инфекцией, после лучевой и химиотерапии.
Как заподозрить менингит: основные симптомы
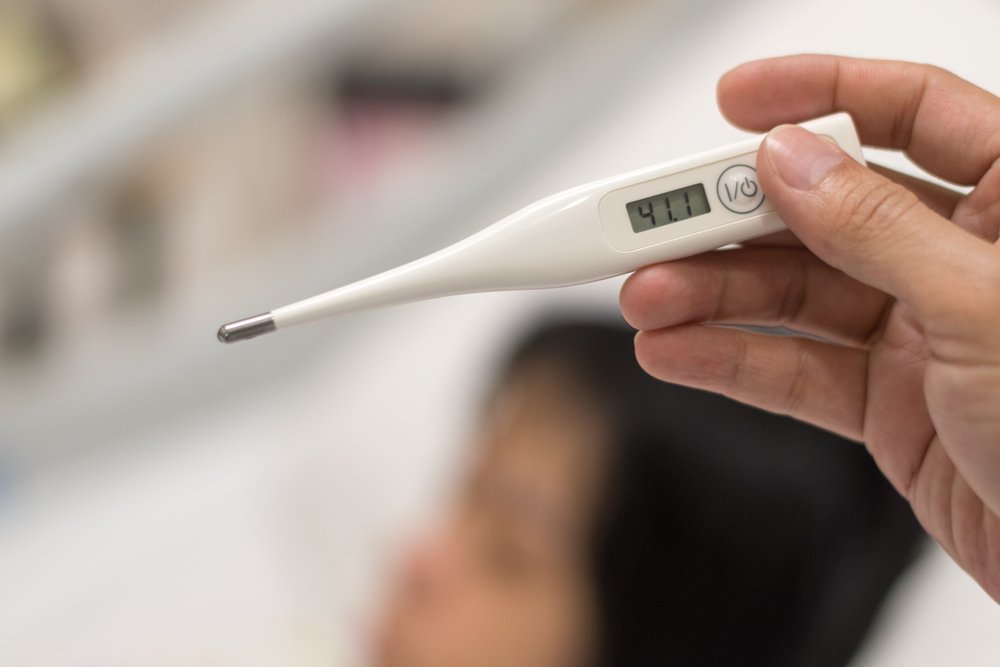
Первые признаки менингита должны знать все родители без исключения. Прогноз при данном заболевании часто зависит от того, насколько быстро была начата медицинская помощь от момента появления симптомов. Иногда счет идет действительно на часы или даже минуты (это касается в первую очередь менингококкового менингита). Вот те симптомы, которые должны насторожить мать и отца ребенка.
- Ребенок стал жаловаться на крайне сильную головную боль. Конечно во время вирусной инфекции голова у детей болит нередко и это проявление интоксикации. Однако при менингите боль настолько сильная, что малыш может пронзительно кричать, особенно, если он еще не умеет говорить и объяснить родителям свое состояние.
- На высоте головной боли возможна рвота, но она не приносит малышу облегчения.
- Лихорадка достигает фебрильных цифр (40-41 градус) и на фоне приема жаропонижающих она не снижается до нормального уровня, а лишь снижается на 1-2 градуса.
- Присутствует в той или иной мере нарушение сознания. Ребенок стал сонлив, на вопросы отвечает с задержкой или вообще не реагирует. Все время старается прилечь. Отсутствие реакции на болевые раздражители должно стать поводом для мгновенного вызова скорой. Для этого необходимо ущипнуть малыша за кожу плеча, надавить ногтем на кожу в области грудины или лба.
- Светобоязнь, неприятие громких звуков. Ребенок старается закутаться в одеяло, под подушку, чтобы не видеть света лампы и не слышать разговора взрослых.
- Появились судороги. Они могут проявляться легким подергиванием мышц, которое родители часто ошибочно принимают за озноб. Иногда ребенок просто замирает на одном месте — смотрит вперед, перестает дышать и двигаться, так длится несколько секунд или минут. В тяжелом случае — это генерализованный эпилептический припадок.
- При менингите дети часто принимают вынужденное положение на боку с запрокинутой головой.
- Можно визуально увидеть набухание большого родничка у маленьких детей.
- На коже появилась геморрагическая (ярко красная) сыпь с неровными краями. Если прижать ее стаканом, то она не бледнеет — это верный признак коварного менингококкового менингита.
Не обязательно, что у больного менингитом будут все эти признаки. Однако наличие хотя бы одного из них служит показанием для вызова скорой помощи. Не стоит пытаться вести ребенка в больницу самостоятельно: неотложная медицинская помощь ему может понадобится уже в пути, так как каждая секунда при этой болезни очень дорога.
Какие тесты могут помочь определить наличие менингита
Еще до приезда скорой родители могут провести ряд тестов, которые дают возможность определить наличие у ребенка менингита.
- Если малыш лежит на спине и ему согнуть ногу в тазобедренном суставе, он не сможет разогнуть ее в колене.
- Ребенок не сможет безболезненно достать подбородком до грудины: это движение вызовет у него резкий приступ боли.
- Младенцы до года обычно занимают вынужденное положение на боку, запрокидывают голову. Если попытаться уложить его на спину, он пронзительно закричит и постарается принять максимально щадящую для себя позу обратно.
- Тест со стаканом и геморрагической сыпью позволяет с 99% вероятностью заподозрить менингококковый менингит. Однако в этом случае счет идет на минуты, данное заболевание дает самый большой процент летальных исходов среди всех форм менингита.
Есть ли защита от менингита

К сожалению, ежегодно от этой болезни умирают тысячи детей по всему миру. Ни один способ защиты не дает 100% гарантии. Иногда менингококковая инфекция может проявляться у взрослого человека банальным насморком, и он заразит ей ребенка, к которому зашел в гости всего на несколько минут. А для малыша она смертельно опасна и уже спустя пару дней он окажется в отделении реанимации.
Существующая вакцина от пневмококковой, менингококковой инфекции, гемофильной палочки, кори, краснухи, паротита значительно снижает риск заболевания, хоть и не устраняет его полностью. Ребенок переболеет ей в легкой форме, как взрослый человек. Однако она позволит сохранить ему жизнь и значительно снизит риск серьезных осложнений.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Источник
Лечение менингита
Менингит — это тяжелое инфекционное воспалительное заболевание оболочек головного и/или спинного мозга. Возбудителем менингита могут быть бактерии, вирусы, патогенные грибы и некоторые простейшие. Заболевание имеет яркую клиническую картину (высокая температура, головная боль), при появлении которой необходимо срочно обратиться к врачу. Современными медицинскими средствами менингит хорошо поддается лечению.
Однако, очень важно обратиться за медицинской помощью незамедлительно, так как заболевание имеет высокую тенденцию к прогрессированию и может привести к тяжелым последствиям и гибели пациента. При появлении первых признаков менингита можно обратиться за помощью в Юсуповскую больницу. Опытные доктора быстро поставят диагноз и начнут лечение. Своевременное обращение в больницу позволит выиграть время и избежать серьезных последствий.

Симптомы
Прогнозы при диагнозе менингит зависят от своевременности диагностики и начала лечения. Первыми признаками заболевания являются:
- головная боль;
- резкое повышение температуры тела;
- приступы тошноты и рвоты. При этом после рвоты облегчения у больного не наступает;
- онемение мышц в области шеи;
- чувство слабости и общее недомогание;
- вялость, возбуждение. Иногда могут появляться галлюцинации;
- отсутствие аппетита;
- диарея.
К этим симптомам добавляются следующие:
- чувство давления в области глаз;
- боли при надавливании в области бровей, под глазом или в зоне тройничного нерва;
- воспаление лимфатических желез;
- симптом Брудзинского – при наклоне головы или надавливании на различные части тела, ноги и другие части тела движутся рефлекторно;
- симптом Кернига – ноги в коленном суставе перестают разгибаться по причине напряжения задней группы мышц бедра;
- симптом Бехтерева – при простукивании по скуловой дуге сокращаются лицевые мышцы;
- симптом Менделя – возникновение болевых ощущений при надавливании на область наружного слухового прохода;
- симптом Пулатова – при простукивании черепа у пациента проявляется боль;
- симптом Лесажа – у маленьких детей большой родничок напряжен и пульсирует. Если взять малыша подмышки, то он запрокидывает голову назад и рефлекторно поджимает к животу ножки.
Можно выделить и неспецифические симптомы менингита, среди которых:
- судороги мышц тела;
- повышение артериального давления;
- снижение слуха;
- нарушение зрительной функции – возможно двоение в глазах, косоглазие, птоз, нистагм;
- насморк, кашель, боли в горле;
- брадикардия и тахикардия;
- повышенная раздражительность;
- сонливость.
Диагностика
Перед тем, как лечить менингит, врач должен выяснить этиологию заболевания. С этой целью назначается проведение дополнительных исследований:
- общего анализа крови – для выявления воспалительных изменений;
- общего анализа мочи – тяжелое течение менингита и сепсис могут привести к поражению почек;
- спинномозговой пункции с исследованием ликвора;
- биохимического анализа крови – для определения степени поражения внутренних органов;
- бактериологического посева слизи из носоглотки для выявления менингококка, пневмококка;
- бактериологического исследования цереброспинальной жидкости и крови – при подозрении на гнойный менингит;
- исследования кала для выявления энтеровирусов и вирусов полиомиелита (ПЦР);
- анализ крови для выяснения кислотно-щелочного равновесия, свертывающей системы – назначается при тяжелом течении менингита и инфекционно-токсическом шоке.
Кроме того, врачу могут понадобиться и результаты других исследований:
- электрокардиограммы сердца – при тяжелом состоянии больного и симптомах поражения сердечной мышцы;
- рентгенографии грудной клетки – при подозрении на пневмонию, часто сопровождающую пневмококковый менингит.
Лечение
Врачи Юсуповской больницы придерживаются принципов лечения пациентов с менингитами, которые предусматривают предотвращение дальнейшего распространения патологического процесса и профилактику развития осложнений. Неврологи индивидуально подходят к лечению каждого пациента. Комплексная терапия включает:
- этиотропное лечение (уничтожение бактерий, вызвавших воспаление мозговых оболочек);
- дезинтоксикационную терапию;
- мероприятия, направленные на снижение внутричерепного давления;
- противовоспалительную терапию кортикостероидными гормональными препаратами;
- лечение внутричерепных и экстракраниальных осложнений;
- купирование судорожного синдрома;
- нормализацию температуры тела.
Антибиотики при менингите у взрослых на догоспитальном этапе применяют только в случаях, когда экстренная доставка пациента в Юсуповскую больницу невозможна по каким-либо объективным причинам в течение 2,5 или 3 часов. Введение антибиотиков при менингите в более ранние сроки (до 60 минут) обосновано только при наличии веских подозрений на менингококковую природу заболевания при сочетаниях симптомов менингита с неисчезающими при надавливании геморрагическими высыпаниями.
Антибиотики при бактериальном гнойном менингите вводятся только парентерально. Антибактериальные таблетки при менингите не эффективны. При подозрении на менингококковую природу заболевания антибиотики при менингите вводят только на фоне налаженной противошоковой терапии при наличии сосудистого доступа в связи с высоким риском нарушения кровоснабжения тканей и развития острой надпочечниковой недостаточности на фоне низкого артериального давления.
На догоспитальном этапе лечения менингита вводят цефалоспорины третьего поколения. Пенициллин при менингите в данном случае менее эффективен, поскольку в России не проводится обязательная вакцинация от гемофильной инфекции и геморрагическая сыпь может быть проявлением менингита, вызванного гемофильной палочкой, нечувствительной к пенициллину. При наличии сведений о тяжелых аллергических реакциях у пациента на бета-лактамные антибиотики, вводят левомицетина сукцинат натрия (хлорамфеникол). Введение антибиотика не является поводом для задержки с госпитализацией пациента.
Больным бактериальным гнойным менингитом эмпирическую антибактериальную терапию начинают не позднее, чем через час после поступления в клинику неврологии. Если у пациента выявлены противопоказания к немедленному проведению люмбальной пункции, антибиотики при менингите начинают вводить сразу после забора образца крови для бактериологического исследования. При стабильном состоянии пациента, отсутствии противопоказаний к проведению цереброспинальной пункции, возможности получения ликвора в течение одного часа с момента поступления пациента в клинику неврологии, антибактериальную терапию начинают после цистоскопического исследования мазков спинномозговой жидкости, окрашенных по Грамму.
При эмпирическом подборе антибиотиков пациентам, страдающим менингитом, неврологи учитывают:
- возраст пациента;
- состояния, предшествующие заболеванию (пороки развития, травмы, нейрохирургические вмешательства, иммунодефицитные состояния, кохлеарную имплантацию);
- наличие вакцинации от менингококка, гемофильной палочки, пневмококка;
- возможность контактов с инфекционными больными;
- пребывание в странах с высоким уровнем заболеваемости бактериальным менингитом;
- региональные особенности возбудителей, вызывающих нейроинфекционные заболевания.
Антибиотики при менингите неустановленной причины
При наличии неблагоприятного фона, предшествующего менингиту, новорожденным и детям до одного месяца назначают следующие антибиотики при менингите: ампициллин и аминогликозид (гентамицин) или цефотаксим. При подозрении на пневмококковую природу заболевания показано применение ванкомицина.
У детей от 3 месяцев до 18 лет менингит вызывают преимущественно пневмококки, гемофильная палочка, менингококки. Пациентам назначают антибиотики, которые относятся к цефалоспоринам третьего поколения (цефотаксим или цефтриаксон). При подозрении на пневмококковую природу менингита, если в регионе присутствуют штаммы бактерий, устойчивые к цефалоспоринам, в схему лечения добавляют ванкомицин или рифампицин. Если у пациента развился менингит на фоне перелома черепа, причиной воспаления мозговых оболочек могут быть пневмококки, гемофильная палочка, β-гемолитический стрептококк. В этом случае неврологи Юсуповской больницы применяют комбинацию цефалоспоринов третьего поколения с ванкомицином.
При проникающей травме головы, после нейрохирургических вмешательств возбудителями менингита являются золотистый стафилококк, аэробные грамотрицательные бактерии. Они наиболее чувствительны к комбинации ванкомицина с цефепимом, цефтазидимом или меронемом. Если менингит развился после установки шунта, эффективны те же сочетания антибиотиков.
В начале заболевания менингитом схожая симптоматика (нарушение сознания, судороги, лихорадка, менингеальные симптомы) и результаты исследования цереброспинальной жидкости (смешанный плеоцитоз) не позволяют исключить вирусный энцефалит. Врачи Юсуповской больницы во всех сомнительных случаях, до результатов окончательного обследования пациента одновременно с антибактериальной терапией назначают ацикловир внутривенно. После проведения лабораторных исследований, уточнения природы менингита, проводят коррекцию антибактериальной терапии.

Антибиотикотерапия при установленном возбудителе менингита
Если при исследовании спинномозговой жидкости, полученной во время первой люмбальной пункции, лаборанты идентифицируют возбудителя менингита, врачи Юсуповской больницы назначают антибиотики, к которым чувствительны выявленные микроорганизмы. На менингококки действуют цефотаксим, цефтриаксон, пенициллин. Альтернативными антибактериальными препаратами являются антибиотики меронем, хлорамфеникол. При развитии септического шока, полиорганной недостаточности, врачи отдают предпочтение цефалоспоринам.
Основными антибиотиками, которые врачи назначают для лечения пациентов с менингитом пневмококкового происхождения, являются цефотаксим и цефтриаксон. В качестве резервных антибиотиков используют цефепим, меронем и хлорамфеникол. При циркуляции в регионе штаммов, устойчивых к пенициллину, назначают комбинированную антибиотикотерапию цефалоспоринами третьего поколения в сочетании с ванкомицином либо рифампицином.
Гемофильная палочка b типа не чувствительна к пенициллину. Если она является причиной менингита, неврологи назначают ампициллин, цефотаксим, цефтриаксон или хлорамфеникол. В качестве альтернативных антибиотиков применяют цефепим или меронем. Стрептококки серотипа В чувствительны к антибиотику цефотаксиму. Неврологи Юсуповской больницы индивидуально подбирают дозы и кратность введения антибиотиков в зависимости от возраста пациента. При криптококковом менингите применяют 5-флуцитозин и амфотерицин В, а при туберкулезном – пиразинамид, рифампицин, изониазид и этамбутол.
Длительность антибактериальной терапии устанавливают индивидуально для каждого пациента в зависимости от причины менингита, особенностей течения заболевания и наличия осложнений. Средние сроки терапии антибиотиками в зависимости от возбудителя менингита при неосложненном течении заболевания, следующие:
- менингококковый менингит – 7 дней;
- гемофильный – от 7 до 10 дней;
- пневмококковый – от 10 до14 дней;
- листериозный – 21 день;
- стрептококковый (группы В) – 14 дней.
При бактериальном менингите, вызванном грамм-отрицательными энтеробактериями или синегнойной палочкой, антибиотики вводят в течение 21 дня. Отменяют антибиотики при полном обратном развитии симптомов менингита и нормализации показателей спинномозговой жидкости. При менингококковом менингите антибиотикотерапию прекращают при отсутствии возбудителей инфекции в спинномозговой жидкости и смывах с носоглотки.
Комплексное лечение менингитов
Кроме антибиотиков при менингите врачи Юсуповской больницы назначают пациентам глюкокортикоиды. Дексаметазон вводят до начала антибиотикотерапии или одновременно с первой дозой антибиотика. Если есть показания к назначению дексаметазона после начала лечения антибиотиками, его вводят в первые 4 часа после инъекции антибактериального препарата. Дексазон не назначают позднее 12 часов с начала терапии менингита антибиотиками.
При назначении глюкокортикоидов неврологи учитывают, что, уменьшая выраженность воспалительных изменений в оболочках мозга, они способствуют снижению проницаемости гематоэнцефалического барьера для антибактериальных препаратов и приводят к снижению концентрации антибиотиков в субарахноидальном пространстве. Этот факт особенно учитывают при использовании ванкомицина у пациентов с пневмококковым менингитом. Длительное применение глюкокортикоидов у больных менингитом приводит к угнетению иммунной системы и может вызвать развитие вторичных бактериальных осложнений, активацию вирусных инфекций. При признаках септического шока, проявлениях острой надпочечниковой недостаточности также назначают глюкокортикоиды.
Дезинтоксикационную терапию назначают с целью поддержания объема циркулирующей крови, адекватного снабжения кровью тканей головного мозга. При проведении инфузионной терапии врачи используют изотонические растворы натрия хлорида, глюкозы или декстрозы, раствор Рингера. Всем больным менингитом в Юсуповской больнице не реже одного раза в сутки проводят контроль уровня глюкозы в крови.
При признаках шока экстренно болюсно внутривенно за 5-10 минут вводят натрия хлорид. При сохраняющейся или прогрессирующей симптоматике повторно вводят 0,9% раствор натрия хлорида или 5% человеческий альбумин. Если симптоматика продолжает сохраняться после введения жидкости в объеме 40 мл/кг, проводится третье введение 0,9% натрия хлорида либо 5% человеческого альбумина в течение 5-10 минут. При неэффективности проводимых мероприятий пациента немедленно переводят на искусственную вентиляцию легких, подключают вазоактивные препараты и продолжают инфузионную терапию.
Для инфузионной терапии при нарастающем повышении внутричерепного давления и угрозе развития отека головного мозга используют раствор маннитола с последующим назначением фуросемида для предотвращения синдрома «отдачи». При развитии судорог пациентам вводят диазепам или мидозал. Если развивается судорожный статус, применяют вальпроаты (конвулекс, депакин). При сохраняющейся эпилептической активности пациентов подключают к аппарату искусственной вентиляции легких и вводят натрия оксибутират или натрия тиопентал. С целью иммунокоррекции используют внутривенные иммуноглобулины, обогащенные IgM – пентаглобин. Они эффективны в первые сутки заболевания. При развитии у пациентов острой почечной недостаточности проводят сеансы плазмафереза.
Пройти курс адекватной терапии менингита антибиотиками можно, предварительно осуществив запись и позвонив по телефону Юсуповской больницы. Врачи клиники индивидуально подбирают схему антибактериальной терапии, применяют антибиотики, обладающие минимальным спектром побочных эффектов. Своевременное адекватное лечение антибиотиками позволяет предотвратить осложнения менингита.

Реабилитация
Пациентам Юсуповской больницы, перенесшим менингит, требуется наблюдение невролога в течение 2 последующих лет. Регулярный осмотр в первый год должен проводиться 1 раз в 3 месяца, затем 1 раз в 6 месяцев. Восстановление после менингита является сложным, комплексным и многогранным процессом.
Одним из составляющих реабилитационного периода после менингита является диета, направленная на восстановление сил больного, не вызывая раздражения желудочно-кишечного тракта. Предпочтительными способами приготовления пищи являются варка, в том числе на пару, тушение, запекание. Рекомендуется использовать в пищу мясо нежирных сортов: крольчатину, куриное мясо, телятину, нежирную рыбу. Овощи и фрукты должны быть термообработанными, чтобы предупредить раздражение чувствительной слизистой оболочки грубой клетчаткой. Употребление молочных продуктов необходимо для дополнительного обогащения организма белком. Больным рекомендуется пить кисели, компоты, некрепкий чай.
Важная роль в восстановлении организма больного, перенесшего менингит, отводится физиотерапии. Врачи Юсуповской больницы назначают проведение классического массажа, различных аппаратных методик. Электрофорез витаминов и лекарственных средств способствует расслаблению либо стимуляции нужных мышечных групп. Пациентам с координаторными и когнитивными нарушениями назначается применение электросна, магнитотерапии, магнитно-лазерной терапии для восстановления функций ЦНС. Подбором индивидуальных физиотерапевтических методик, направленных на лечение последствий перенесенного менингита, в Юсуповской больнице занимаются квалифицированные врачи-физиотерапевты в зависимости от показателей состояния пациента.
Отдельной и обширной областью восстановления после менингита является лечебная физкультура. Квалифицированные врачи ЛФК Юсуповской больницы разрабатывают для пациентов индивидуальные программы, способствующие восстановлению навыков движения.
Бытовая адаптация пациентов обеспечивается с помощью эрготерапии. Данная комплексная методика направлена на восстановление амплитуды, силы и координации движений.
Восстановить внимание, память и логическое мышление помогает когнитивная терапия.
Реабилитация после менингита является долгим и кропотливым процессом, для эффективности которого требуются опыт и знания врачей, которыми в полной мере обладают специалисты Юсуповской больницы, а также настойчивость, последовательность и терпение пациентов.
Общие схемы восстановления направлены на то, чтобы облегчить симптомы, улучшить функции и общее состояние больного. Кроме того, они способствуют улучшению двигательной, сенсорной, когнитивной и поведенческой функции.
Юсуповская больница в Москве является современной многопрофильной клиникой, в которой предлагаются услуги по медицинскому обслуживанию и уходу на высочайшем уровне. В клинике неврологии Юсуповской больницы проводится комплексная диагностика и лечение менингита с применением современного и высокоточного оборудования, позволяющего выявить заболевание на ранней стадии и подобрать максимально эффективную схему лечения для каждого пациента.
Записаться на диагностику и лечение к врачу Юсуповской больницы, узнать стоимость предоставляемых медицинских услуг можно по телефону или на сайте клиники. Врач-координатор ответит на все ваши вопросы.
Осложнения
Заболевание характеризуется острым течением, начинается с повышения температуры тела. Больные жалуются на сильную головную боль, рвоту, которая не приносит облегчения.
Присоединяется, так называемый, менингеальный синдром с одним из самых очевидных симптомов менингита – ригидностью мышц затылка. У больных развивается сонливость, светобоязнь, головокружение, в некоторых случаях – судороги и даже потеря сознания.
Самым частым и относительно безобидным последствием менингита является астенический синдром, который проявляется беспричинным недомоганием, слабостью, сниженным настроением. Он может длиться от 3 месяцев до 1 года.
Однако, по данным современных исследователей, у 30% пациентов, перенесших менингит, болезнь вызвала развитие следующих осложнений:
- интеллектуальных нарушений;
- парезов, параличей;
- потери зрения;
- потери слуха (нейросенсорной тугоухости);
- гидроцефалии;
- судорожного синдрома;
- ишемического инсульта.
Записаться на диагностику и лечение к врачу Юсуповской больницы, узнать стоимость предоставляемых медицинских услуг можно по телефону или на сайте клиники. Врач-координатор ответит на все ваши вопросы.
Источник