Механизм желтухи при гепатите
Содержание статьи
Желтуха — Лекции по общей патологической анатомии — Медицинская учебная литература
Желтуха — это патологическое состояние, сущностью которого является желтая окраска тканей за счет накопления в них билирубина. Обычно желтуха появляется при повышении содержания в крови билирубина в 3 раза и более по сравнению с нормой.
Классификация.
Следует различать 4 вида желтух:
- гемолитическую (надпеченочную);
- паренхиматозную (печеночную);
- механическую (подпеченочную);
- гипоальбуминемическую.
Встречаемость.
В повседневной практике желтухи нередки и встречаются при инфекционных гепатитах и ряде других заболеваний печени, тяжелых отравлениях, гемотрансфузионных конфликтах, опухолях общего желчного протока и головки поджелудочной железы, некоторых формах желчно-каменной болезни и др.
Условия возникновения желтухи.
- Условием возникновения надпеченочной желтухи является массивный (обычно внутрисосудистый) распад эритроцитов, который может наблюдаться при гемотрансфузионных конфликтах, отравлении гемолитическими ядами, некоторых инфекционных заболеваниях, таких как малярия, лептоспироз, сепсис. Иногда транзиторная гемолитическая желтуха отмечается при травмах с массивным кровоизлиянием в мягкие ткани и внесосудистым гемолизом.
- Условием возникновения печеночной желтухи являются воспалительные и токсические поражения печени, сопровождающиеся гибелью некоторого числа гепатоцитов.
- Условием возникновения механической желтухи является обтурация (закупорка) (например, камнем) или сдавление извне (например, опухолью)
- общего желчного протока или
- общего печеночного протока или
- правого или левого долевых печеночных протоков.
- Условием возникновения гипоальбуминемической желтухи является массивная кровопотеря с восполнением объема циркулирующей плазмы кристаллоидами (абсолютная недостаточность альбумина). Другим вариантом может быть связывание части альбумина с поступившим в кровоток значительным количеством токсинов или лекарственного вещества (относительная недостаточность альбумина).
Механизмы возникновения.
Гемолитическая желтуха. В норме свободный гемоглобин из распадающихся эритроцитов захватывается клетками системы фагоцитирующих мононуклеаров, в которых перерабатывается в свободный билирубин. Так называемый свободный (несвязанный с глюкуроновой кислотой) билирубин в крови находится в связке с альбумином, который не позволяет ему выходить в ткани и транспортирует его в печень, где гепатоцитами свободный билирубин перерабатывается в связанный (билирубиндиглюкуронид) и поступает в желчь. Смысл этих преобразований в организме — освободиться от обломков эритроцитов путем перевода неполяризованного нерастворимого в воде свободного билирубина в поляризованный водорастворимый связанный, который может быть выведен с желчью. В условиях массивного гемолиза обычной емкости транспортного альбумина не хватает для необычных количеств свободного билирубина, и тот начинает поступать в ткани, окрашивая их в желтый цвет. Бытующее представление о связи гемолитической желтухи с невозможностью со стороны гепатоцитов преобразовать дополнительные количества свободного билирубина в связанный не соответствует действительности. При этом виде желтухи содержание билирубина в крови повышено.
Паренхиматозная желтуха. При гепатитах и других поражениях печени часть гепатоцитов некротизируется (рис.1). При этом нарушается целостность желчных капилляров, образованных “спииками” гепатоцитов, и часть связанного билирубина поступает не в желчные проточки, а в пространства Диссе, а оттуда — в лимфу и кровь. Не подвергшиеся некрозу гепатоциты тем не менее подвергаются дистрофическим изменениям и не могут в должном объеме связывать свободный билирубин. Поэтому при паренхиматозной желтухе в крови повышено содержание как свободного, так и связанного билирубина.
При механической желтухе возникает препятствие для оттока желчи из печеночных ацинусов (рис.2). Желчь в желчных капиллярах раздвигает контакты между гепатоцитами и проникает в пространства Диссе, а далее в лимфу и в кровь. Считается возможным и трансгепатоцитарный обратный ток желчи за счет изменения электрического заряда на мембранах гепатоцитов. Кроме того часть желчи под повышенным давлением па уровне портальных триад (рис.З) просачивается в соединительную ткань триад, а далее — в находящиеся здесь лимфатические капилляры, попадая затем в кровь. При этом виде желтухи характерно повышение содержания в крови связанного билирубина.
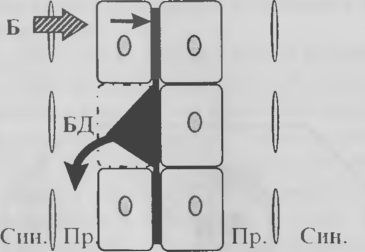
Рис.1. Паренхиматозная желтуха.
Механизм формирования гипербилирубинемии при паренхиматозной (печеночной) желтухе. При некрозе гепатоцитов желчь из желчных канальцев, а, следовательно, и связанный билирубин (билирубин-диглюкуронид — БД) попадает в пространства Диссе(Пр.), а оттуда — в лимфу и в кровь. Связывание с глюкуроновой кислотой свободного билирубина (Б) в дистрофически измененных гепатоцитах также страдает. Син-просвет синусоида.
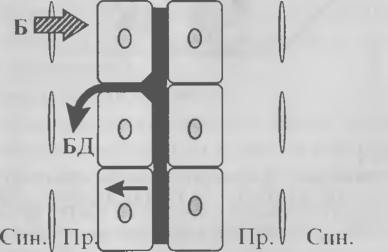
Рис.2. Механической желтуха
Механизмы формирования гипербилирубинемии при механической желтухе.
- Желчь, а следовательно, и связанный билирубин (билирубин-диглюкуронид — БД), находящаяся под давлением в желчных капиллярах, расслаивая межэпителиальные контакты, поступает в пространства Диссе (Пр.), а оттуда — в лимфу и в кровь.
- При изменении полярности мембран гепатоцитов возможен трансгепатоцитарный обратный ток билирубина и желчных кислот. Механизмы формирования гипербилирубинемии при механической желтухе.
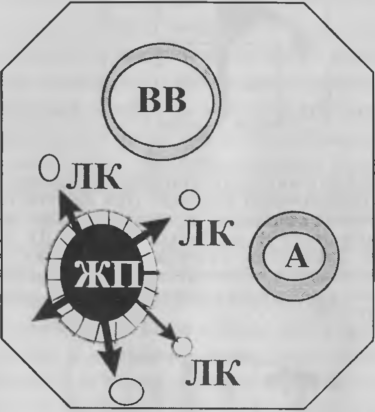
Рис.3.
- В портальных, трактах желчь из расширенных желчных проточков (ЖП) просачивается в в строму, откуда по лимфатическим капиллярам (ЛK) поступает в лимфу и далее — в кровь. А — артериола. ВВ — веточка воротной вены.
Гипоальбуминемическая желтуха развивается либо при потере с кровью больших объемов альбумина, либо при поступлении в кровь значительных количеств ядов или лекарственных препаратов, которые связываются с альбумином. В обоих случаях емкости оставшегося альбумина не хватает для фиксации и транспортировки свободного билирубина, и он поступает в ткани. Такого рода желтуха может наблюдаться даже при нормальном содержании билирубина в крови.
Макроскопическая картина.
При желтухе кожа, слизистые и серозные оболочки, ткань органов имеет желтый оттенок. Единственным органом, который не подвергается желтушному окрашиванию, остается головной мозг, так как гематоэнцефалический барьер непроницаем для билирубина.
По цвету кожи с известной долей точности можно судить о характере желтухи: при гемолитической желтухе она имеет лимонный цвет, при механической — желто оранжевый (шафранный).
Микроскопическая картина.
Желтухи на микроскопическом уровне не выявляются. При механической желтухе в печени в триадах видны расширенные, заполненные темно-желтым пигментом желчные проточки, в ткани ацинуса видны расширенные, в норме неразличимые желчные капилляры, образованные “спинками” гепагоцитов, заполненные таким же пигментом. Глыбки этого же пигмента — билирубина — выявляются в цитоплазме части гепатоцитов. Все это, разумеется, признаки холестаза, но не желтухи.
Клиническое значение.
Сама по себе желтуха не отражается на состоянии органов и тканей: токсичность билирубина не доказана, а люди с некоторыми наследственно обусловленными доброкачественными гипербилирубинемиями (синдром Жильбера и др.), сопровождающимися желтухой, лишь весьма условно могут считаться больными. При механической желтухе в кровь поступает не только билирубин, но и желчные кислоты, что нарушает свертываемость крови и может сопровождаться кровотечениями и геморрагическим синдромом.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Механизм развития различных видов желтухи (патогенез синдрома)
ГОУ СПО
Тольяттинский медицинский колледж
Методическая
разработка
лекционного
занятия
Синдром «Желтухи»
Дисциплина: «Синдромная
патология»
Специальность: 060101«Лечебное
дело»
Преподаватель:
Андрианов Б.А.
Рассмотрено
и утверждено
на заседании
ЦМК № 5
Протокол №
от
Председатель
ЦМК
_____________Мещерякова
М.Д.
Тема: Синдром
«Желтухи»
Цели лекции.
Учебные:
после изучения данной темы студент
должен знать:
— определение и
сущность синдрома «желтухи»
— основные причины
возникновения желтушного синдрома
— механизм развития
(патогенез) желтушного синдрома
— виды желтухи и
классификацию желтушного синдрома
— основные заболевания
(нозологические формы), сопровождающиеся
желтушным синдромом
—
дифференциально-диагностические
критерии заболеваний, проявляющихся
желтушным синдромом
Воспитательные:
после изучения данной темы студент
должен осознавать:
— необходимость
изучения данной темы и ее связь с
дальнейшей практической работой
— свою значимость
и значимость профессии медицинского
работника
— чувство
удовлетворения от полученных знаний и
умений
— мотивацию к
познавательной деятельности
Лекция подготовлена
в монологическом варианте
Время занятия –
2 академических часа (90 мин.)
Этапы | ||||
Название этапа | Описание этапа | Цель этапа | Время (мин) | |
1. Введение | Дается определение | Создать и | 5 | |
2. Патогенетиче-ский | Даются (напоминаются) | Использовать патогенез | 10 | |
3. Клинические | Дается клиника | Сформировать | 30 | |
4. Заболевания, у | Вспомнить Акцентировать | Акцентировать | 35 | |
5. | В | Закрепление материала | 10 | |
Л
и т е р а т у р а,
используемая
для подготовки лекции
и рекомендуемая
для самостоятельного изучения
Чиркин А.А., Окороков
А.Н., Гончарик И.И. Диагностический
справочник терапевта. Учебная литература.
Минск, Беларусь, 1994. – 688 с.Шелехов К.К.,
Смолева Э.В., Степанова Л.А. Фельдшер
скорой помощи. Учебник для студентов
медицинских училищ и колледжей.
Ростов-на-Дону: «Феникс», 2003. – 448 с.Смолева Э.В.,
Степанова Л.А., Кабарухина А.Б., Барыкина
Н.В. Пропедевтика клинических дисциплин.
Учебник для студентов медицинских
училищ и колледжей. Ростов-на-Дону:
«Феникс», 2002. – 448 с.Тобулток Г.Д.,
Иванова Н.А. Синдромная патология,
дифференциальная диагностика и
фармакотерапия. Учебник для студентов
медицинских училищ и колледжей. М.:
ФОРУМ – ИНФРА – М, 2004. – 336 с.Смолева Э.В., Дыгало
И.Н., Барыкина Н.В., Аподиакос Е.Л.
Синдромная патология, дифференциальная
диагностика и фармакотерапия.
Ростов-на-Дону: «Феникс», 2004. – 640 с.Нагнибеда А.Н.
Синдромная патология, дифференциальная
диагностика и фармакотерапия. Учебник
для медицинских колледжей и училищ.
Санкт-Петербург: СПЕЦЛИТ, 2004. – 383с.
Синдром
«Желтухи»
План лекции.
Определение, общее
представление и классификация желтушного
синдрома
2. Механизм развития
различных видов желтухи (патогенез
синдрома)
3. Клинические
проявления различных видов желтухи
4.
Дифференциально-диагностические
критерии основных заболеваний с
желтушным
синдромом и принципы лечения
5. Заключение.
Синдром
«Желтухи»
Желтухой
называется
окрашивание в желтый цвет кожи, склер
и слизистых, обусловленное повышенным
содержанием билирубина в крови и тканях.
Определение,
общее представление и классификация
желтушного синдрома
Причиной любой
желтухи является нарушение равновесия
между образованием и выделением
билирубина.
Обычно этот
синдром относят к заболеваниям печени,
хотя он может проявляться при заболеваниях
и поражениях многих органов и систем.
Если заглянуть в Большую Медицинскую
Энциклопедию, можно найти около 60
наименований различных видов желтухи.
Тем не менее, самая популярная классификация
предусматривает три основных
патогенетических вида желтушного
синдрома.
Причинная
классификация:
Надпеченочная
, или гемолитическая
желтуха, где первично поражается
эритропоэтическая система и гиперпродукция
билирубина в подавляющем большинстве
случаев связана с повышенным распадом
эритроцитов (наследственные
и приобретенные
гемолитические анемии, токсические
желтухи, симптоматические желтухи –
как проявление других заболеваний –
малярии, токсоплазмоза, лейкоза, лучевой
болезни и т.п.)Печеночная
желтуха (синонимы: паренхиматозная,
гепатоцеллюлярная, гепатическая,
гепатогенная), где первично поражаются
гепатоциты и гипербилирубинемия связана
с на рушением метаболизма и транспорта
билирубина внутри клеток печени (острые
и хронические гепатиты, синдром Жильбера,
циррозы печени, раковые опухоли самой
печени).Подпеченочная
желтуха (синонимы: механическая,
обтурационная, резорбционная, застойная,
ахолическая), где первично поражаются
преимущественно внепеченочные желчные
протоки и гипербилирубинемия обусловлена
затруднением или блокадой внепеченочного
транспорта билирубина (желчнокаменная
болезнь, дискинезии желчевыводящих
путей, рак головки поджелудочной железы
и т.п.)
Для того чтобы
понять механизм развития желтушного
синдрома, необходимо вспомнить, что
помимо меланина («натуральный краситель»,
который вырабатывается клетками
эпидермиса – меланоцитами, и придает
темный цвет нашей коже), в организме
вырабатывается еще один натуральный
пигмент, избыток которого придает коже
желтоватый оттенок – это билирубин.
Именно избыток, потому что нормальное
содержание в крови этого пигмента (вы
помните – 8,5 – 20,5 мкмоль/л) – дает
нормальный цвет кожи (в какой-то степени
наша кожа имеет желтый оттенок). А вот
повышение количества билирубина крови
приводит к появлению желтушного цвета
(в первую очередь – склер, потом кожи
ладоней и потом всей поверхности кожи).
Давайте вспомним, из чего и как образуется
в организме билирубин? А для этого
необходимо вспомнить основы эритропоэза.
В норме билирубин
является продуктом распада эритроцитов,
а точнее гемоглобина. Эритропоэз, т.е.
образование эритроцитов, происходит в
организме постоянно, ежеминутно и
ежесекундно. Одни эритроциты отмирают
и им на смену приходят другие. Каждый
день распадается около 1% всех эритроцитов.
В селезенке (орган, который называют
«кладбищем эртроцитов») и в костном
мозге из «погибших» красных кровяных
телец образуется гемоглобин, который
расщепляется на глобин,
гемосидерин и гематоидин.
Глобин и гемосидерин, содержащий железо,
вначале распадаются на аминокислоты,
а затем вновь участвуют в образовании
эритроцитов. А гематоидин
вначале
превращается в биливердин,
а затем в билирубин.
Это пока свободный,
не связанный билирубин.
Он не растворим
в воде (а
значит, не может выделяться с мочой), он
же дает непрямую
реакцию по
Вандер-Бергу
и поэтому называется не
прямым.
Этот свободный
билирубин
составляет 75% всего билирубина в
организме.
Для удобства
запоминания используем
«5 не»: не связанный (не конъюгированный),
не растворимый в воде, не выделяется с
мочой, не прямой,
Затем этот
билирубин, проходя через печень,
связывается с глюкуроновой кислотой
(т.е. конъюгируется, т.к. этот процесс
связывания с глюкуроновой кислотой
называется конъюгацией, или конъюгированием)
и после этого, попадая в желчь, становится
водорастворимым,
а значит может
выделяться с мочой,
и называется теперь связанным
(конъюгированным), и прямым,
т.к. дает прямую
реакцию по Вандер-Бергу.
Отбрасывем «5
не» изапоминаем:
связанный, растворимый в воде, выделяется
с мочой, прямой, конъюгированный.
Но это еще не
весь процесс. Так как прямой билирубин
находится в желчи, он по печеночным
протокам через желчный пузырь попадает
в кишечник, где происходит разрыв связи
с глюкуроновой кислотой (т.е. он вновь
на некоторое время становится свободным)
и под влиянием микрофлоры кишечника
вначале превращается в стеркобилиноген
и уробелиноген,
а следом в стеркобелин
(именно стеркобелин окрашивает кал в
темный цвет) и в уробелин
(который, всасываясь в кровь, проходя
через почки и выделяясь с мочой, окрашивает
мочу в темный цвет).
При всех видах
желтухи
гипербилирубинемия
является результатом нарушения
динамического равновесия между скоростью
образования и выделения билирубина.
Проще говоря, когда на каком-то уровне
метаболизм билирубина нарушается, в
крови появляется его избыток –
гипербилирубинемия – это и есть желтуха.
А в зависимости от того, на каком уровне
происходит это нарушение – и желтуха
будет разная (см. классификацию). И
симптоматика будет разная – желтушный
оттенок кожи от лимонно – желтого до
темно – желтого; цвет кала от ахоличного,
т.е. светлого, обесцвеченного до темно
– коричневрго; цвет мочи – от светлого
или соломенно – желтого до темного.
Именно эти клинические преоявления,
помимо лабораторных данных, могут
участвовать в дифференциальной
диагностике различных видов желтухи.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Желтухи и гепатиты: разбираемся в причинах
1 сентября 201928122 тыс.
Предлагаю обсудить ещё одну важную тему — тему вирусных гепатитов. Но, прежде чем углубиться в этот вопрос, давайте разберемся в причинах желтух и убедимся, что желтуха — не всегда гепатит.
Что такое желтуха
Снова получается много теории, но вы же любите такие статьи, правда?
Желтуха — это окрашивание в жёлтый цвет кожи и слизистых оболочек.
Истинная желтуха всегда связана с избыточным содержанием в крови билирубина — пигмента, который образуется при разрушении красных кровяных телец (эритроцитов), претерпевает определенные изменения в печени, а затем выводится из организма при помощи желчи.
Если на каком-то из этапов жизни билирубина происходит сбой, его концентрация в крови может увеличиваться, что приведёт к развитию желтухи. На основании этого выделяют три вида желтух.
#1 Надпеченочная (гемолитическая) желтуха
Она связана с тем, что по какой-то причине эритроциты разрушаются быстрее и сильнее, чем обычно. С гибелью эритроцитов связано развитие не только желтухи, но ещё и анемии. Поэтому такие больные, не только жёлтые, но ещё и бледные. Кожа приобретает характерную лимонную окраску.
#2 Печёночная (паренхиматозная) желтуха
Её причины — это самые разные заболевания печени, которые препятствуют трансформации билирубина и/или приводят к разрушению печеночных клеток. Именно сюда и относятся гепатиты, в том числе вирусные, которым я планирую посвятить несколько следующих публикаций.
#3 Подпеченочная (обтурационная) желтуха
Она возникает, когда на пути у уже образовавшейся в печени желчи, возникает механическое препятствие (чаще всего, камень или опухоль).
Желчь не может покинуть желчные протоки, что приводит к их повреждению и выходу в кровь компонентов желчи, в том числе билирубина.
И напоследок
Кроме истинной, бывает и псевдожелтуха, которая связана с нарушением обмена каротина, а не билирубина. Её главное внешнее отличие — желтеет только кожа, но не меняют окраску слизистые.
Гепатиты
Теперь поговорим о гепатитах — одной из самых частых причин желтух.
По аналогии с другими “-итами”, гепатит — это не название заболевания, а термин, дословно означающий “воспаление печени”. Давайте разберемся в причинах этого состояния.
Инфекционный гепатит
Любые поражения печени, связанные с микроорганизмами. Подробнее — ниже.
Токсический гепатит
Повреждения в результате прямого воздействия на печень различных токсических веществ (здесь особое место занимают алкогольный гепатит и лекарственно-индуцированные поражения).
Аутоиммунный гепатит
Связан с агрессией иммунной системы против клеток печени.
Неалкогольный стеатогепатит
Одна из стадий жирового перерождения печени, развивающегося на фоне инсулинорезистентности и метаболического синдрома.
Инфекционные гепатиты
Самая многочисленная и распространенная группа гепатитов — инфекционные. Среди них, безусловно, доминируют вирусные гепатиты. Под этим термином подразумеваются повреждения печени вирусами A, B, C, D и E, обладающими способностью поражать только или преимущественно клетки печени — гепатоциты.
Но и другие вирусные инфекции, вместе с основными симптомами, могут сопровождаться гепатитом. Например, инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барр, или ЦМВ-инфекция (чаще врожденная), а также желтая лихорадка и некоторые другие геморрагические лихорадки, аденовирусная инфекция, ВИЧ-инфекция и т.д.
Кроме того, гепатиты могут быть проявлением бактериальных инфекций (лептоспироз, сифилис, иерсиниоз, брюшной тиф и другие сальмонеллезы, бруцеллез, листериоз и т.д), а также инфекций, вызванных простейшими и гельминтами (например, амебиаз, эхинококкоз) и даже грибами (при выраженном иммунодефиците).
Вот такой обширный спектр причин, по которым может развиваться гепатит. Понимаю, что вы ждёте от меня конкретики, но я рада, что вам уже известно, насколько принципиально разными по происхождению бывают желтухи и как сильно могут отличаться в зависимости от причин гепатиты.
Вирусные гепатиты от А до Е
И наконец, мы подобрались к самому интересному — вирусным гепатитам (ВГ).
Выделяют 5 основных вирусов, вызывающих гепатит:
- А
- B
- C
- D
- E.
Общим для них является способность поражать преимущественно клетки печени. В то же время вирусные гепатиты довольно разнородные по многим характеристикам заболевания.
Дальше будем обсуждать подробно наиболее актуальные частные вопросы этих инфекций. Но сейчас хочу обратить ваше внимание на некоторые принципиальные для общего понимания сути моменты.
Виды гепатитов
Глобально все ВГ можно разделить по механизму передачи на две группы: А, Е и B, C, D.
Гепатиты А и Е
У них которых механизм фекально-оральный, как у кишечных инфекций. Чаще всего заражение происходит через загрязненную воду и продукты питания.
Нередко они протекают в виде групповых случаев, семейных вспышек или вспышек внутри коллективов.
Гепатиты B, C, D
Вторую группу составляют гемоконтактные гепатиты B, C, D, инфицироваться которыми можно при попадании крови или её компонентов, а также других биологических жидкостей больного человека в кровь здорового.
Острые и хронические
Также ВГ бывают острые и хронические. При этом А и Е всегда протекают остро и не могут переходить в хронические формы. В отношении B, C и D возможны оба варианта течения. ⠀⠀⠀⠀⠀
Острые ВГ могут протекать легко и даже бессимптомно и заканчиваться выздоровлением, а могут — тяжело или молниеносно, что чревато развитием острой печеночной недостаточности вплоть до летальных исходов.
Еще один вариант развития событий после острого гепатита, актуальный только для гемоконтактных вирусов, — переход в хроническую форму. Хронические ВГ опасны своим зачастую бессимптомным течением, что затрудняет их выявление. Любой нелеченный хронический ВГ в конечном итоге приводит к развитию цирроза и/или рака печени.
Против гепатитов А и В существуют хорошо изученные и широко использующиеся в мире вакцины. Также в Китае с 2011 г. есть вакцина против гепатита Е, но рекомендации по её применению на сегодняшний день ограничены.
Гепатиты и цирроз
«А причем тут цирроз?», — спросите вы. Давайте разберемся.
Любой хронический гепатит — это прогрессирующее заболевание, которое с течением времени приводит к структурным изменениям ткани печени — происходит замещение гепатоцитов соединительной тканью.
Это значит, что место “рабочих лошадок” занимают структуры, не выполняющие никаких функций. Такой процесс называется фиброзом.
Выделяют четыре стадии фиброза:
- умеренный (F1 и F2)
- тяжелый (F3)
- цирроз печени (F4).
Эти стадии при нелеченном хроническом гепатите с течением времени переходят одна в другую, пока не сформируется цирроз.
Скорость этого процесса зависит от многих факторов, в том числе от причины гепатита (вирусы, алкоголь, аутоиммунные поражения, жировое перерождение, генетические заболевания, сочетанные поражения), тяжести течения и активности гепатита, возраста начала болезни, генетической предрасположенности и так далее.
На большинство этих факторов можно так или иначе повлиять. Либо исключить полностью (вирусный гепатит С, алкогольный или любой другой токсический гепатит), либо снизить активность процесса (гепатит В, аутоиммунные поражения, жировая болезнь).
В первом случае — прогрессирование фиброза прекращается и, наоборот наступает регенерация. Во втором случае — фиброзирование замедляется или останавливается, в зависимости от степени контроля.
⠀⠀⠀⠀⠀
Печень — очень благодарный орган. Если Вы заботитесь о ней, исключая/минимизируя факторы, вызывающие ее воспаление, то она восстанавливается не только функционально, но и структурно. Это в той или иной мере возможно на всех стадиях фиброза, кроме цирроза.
Цирроз печени на сегодняшний день неизлечим, единственный способ лечения — трансплантация печени. Именно поэтому крайне важно решать вопросы лечения хронических гепатитов до формирования цирроза печени.
В следующих постах я детально разберу наиболее частые вопросы, связанные с разными видами вирусных гепатитов.
Источник