Механическая желтуха опухоль клацкина
Содержание статьи
Опухоль Клацкина
Опухоль Клацкина — редко встречающееся злокачественное поражение небольшой анатомической области, крайне важной для жизнедеятельности не только печени, но и всего организма, оттого уже на ранней стадии клинические проявления могут быть тяжелыми.
Что такое опухоль Клацкина
Опухоль Клацкина обобщённо — это рак ворот печени, а точнее — карцинома, развившаяся в желчных протоках, или холангиокарцинома.
Печеночные ворота — место вхождения внутрь органа более двух артерий с нервами, выхода наружу нескольких крупных вен, множества лимфатических сосудов и желчных протоков. Ворота небольшие по размеру — от 6 до 18 квадратных сантиметров.
Из каждой печеночной доли исходит по крупному желчному протоку, они сливаются в общий желчный проток. Опухоль Клацкина развивается либо в долевом протоке, либо в общем жёлчном протоке, протяжённость которого не превышает 5 см при несколько меньшем диаметре.
В воротах может развиться и опухоль печени, и протока или желчного пузыря, и метастазы в лимфоузлы. Все структуры взаимодействуют, поэтому при локальном новообразовании диагноз позволяет поставить только микроскопия опухоли.
Опухоль Клацкина не может развиться в ткани печени, она появляется только в слизистой оболочке протока, но быстро прорастает внутрь печени, сдавливая её сосуды и нервы, перекрывая просветы долевых желчных протоков.
Разновидности новообразования
Опухоли желчных протоков, формирующих разветвленный билиарный тракт, анатомически разделяют на внутрипеченочные и внепеченочные, а карцинома Клацкина всегда внепеченочная. Большинство холангиокарцином возникает в желчном пузыре, и только треть в протоках. Половину всех протоковых раков составляют опухоли Клацкина.
Опухоль Клацкина по клеточной структуре в 90% случаев состоит из трансформировавшегося железистого эпителия, частота плоскоклеточного рака — менее 5%, ещё реже в этой области встречаются саркомы и лимфомы.
По типу роста в протоке различают следующие варианты:
- Чаще всего раковые клетки распространяются внутри стенки протока, циркулярно сужая просвет без образования четко очерченной опухоли. Такие новообразования называются склерозирующими, они типичны для протокового рака внепеченочной локализации.
- Гораздо реже раковая опухоль растёт в просвет протока в виде полипа, такую форму обозначают как папиллярная. Как правило, при таком типе течение опухоли Клацкина несколько благоприятнее, потому что рядом располагающиеся анатомические структуры вовлекаются в конгломерат чуть позже, сначала опухоль оттесняет их в сторону.
- Нодулярный вариант представляет собой смесь двух предшествующих, когда конгломерат опухоли сдавливает проток, но не типичен для злокачественного поражения внепеченочных протоков.
Опухоль Клацкина рано дает метастазы в лимфатические узлы ворот.
Развитие диагностики с внедрением КТ и МРТ позволило не только раньше выявлять патологии ворот печени, но и расширило спектр паллиативных вмешательств на билиарных протоках, что потребовало унификации анатомической классификации. Задачу отчасти выполняет система Бисмут-Колетт (Вismuth-Corlette), взявшая за основу расположение ракового образования относительно места слияния правого и левого печеночного протока в общий — бифуркацию.
По классификации Бисмут-Колетт:
- рак в общем протоке обозначается как I тип, по статистике самый частый — до половины всех случаев холангиокарциномы;
- опухоль бифуркации — II тип у каждого пятого больного;
- карцинома одного долевого — III тип, в зависимости от стороны поражения добавляется литера «А» или «В»;
- двустороннее вовлечение — IV, соотнести которое с традиционной классификацией TNM не представляется возможным.
Причины возникновения
У большинства пациентов развитию опухоли Клацкина предшествовали заболевания билиарного тракта — холангиты инфекционной, чаще всего паразитарной природы, или аутоиммунного характера. В отличии от злокачественного новообразования желчного пузыря, не найдено доказательств какой-либо связи с желчнокаменной болезнью.
Давно замечена высокая заболеваемость холангиокарциномой зараженных определенными гельминтами — печеночной двуусткой, паразитирующей в печени и поддерживающей хроническое воспаление протоков с исходом в склерозирование.
В качестве потенциального фактора риска опухоли общего желчного протока признаются воспалительные заболевания кишечника, чаще всего неспецифический язвенный колит, встречающийся у каждого двухсотого больного опухолью Клацкина.
Традиционно не исключается соучастие в злокачественной трансформации хронических гепатитов, как вирусных, так и алиментарных при злоупотреблении алкоголем, цирроза и жирового перерождения печени при ожирении. Курение сегодня признается одним из ведущих факторов риска любой злокачественной опухоли органов билиарного тракта.
Предполагается и наследственная предрасположенность, но из-за редкости заболевания достоверных доказательств этому пока не нашли.
Поскольку российская статистика учитывает все злокачественные новообразования билиарного тракта, без разделения на возникшие в протоке или желчном пузыре, по приблизительным подсчётам опухоль Клацкина ежегодно диагностируется у 1000-1200 россиян и не имеет гендерных предпочтений.
Симптоматика
Опухоль ворот печени по стадиям классифицируется отдельно от остальных анатомических структур билиарного тракта:
- Стадия 0 или in situ представляет собой выраженную дисплазию внутрипротоковой слизистой, как правило. это диагностическая находка при удалении желчного пузыря;
- 1 стадия — раковые клетки не выходят за пределы стенки протока, то есть, это четко отграниченное и сугубо внутрипротоковое поражение;
- 2 стадия — распространение злокачественного процесса за пределы желчного протока, но без вовлечения близлежащих анатомических структур, то есть раковые клетки могут быть только в окружающей жировой клетчатке;
- 3 стадия — распространение рака на сосуды или метастазы не более чем в трёх лимфатических узлах ворот при любом размере первичной опухоли;
- 4 стадия — при любом размере новообразования имеются метастазы в 4 лимфоузлах или отдалённые, в том числе печеночные, метастазы.
В подавляющем большинстве случаев главное проявление холангиокарциномы желчного протока — нарушение его проходимости с развитием механической желтухи. Симптомы желтухи фактически становятся проявлением опухоли Клацкина: изменение цвета кожи и белков глаз, кожный зуд, светлый кал при темной моче и, конечно, нарастающие симптомы интоксикации с повышением температуры тела.
До появления желтушности пациента может беспокоить прогрессивно нарастающая слабость и снижение аппетита при ощущении тяжести в правом подреберье. Характерна плохая переносимость жирных, жареных и мучных блюд, в том числе подташнивание, отрыжка горьким. Возможны эпизоды спастических болей в правом подреберье в сочетании с тошнотой и рвотой, нарушение стула — чаще диарея.
До развития желтухи биохимический анализ крови может выявить повышение уровня билирубина и трансаминаз, в моче появляются желчные кислоты. Опухолевые маркеры не характерны для холангиокарцином, но возможно небольшое повышение уровня СА 19-9, отражающее любую патологию билиарного тракта.
Диагностика
На первом этапе выявить новообразование ворот печени можно при обычном УЗИ брюшной полости, это общепризнанный метод скрининга билиарной патологии.
КТ точнее УЗИ «находит» патологию в области ворот и дифференцирует изменения анатомии.
Сочетание УЗИ с эндоскопией не только хорошо визуализирует зону поражения, но и позволяет выполнить биопсию новообразования. При невозможности получения образца опухолевой ткани при эндоУЗИ, через прокол брюшной стенки выполняется чреспеченочная холангиография — заполнение протока контрастным для рентгена веществом. Морфологическая верификация обязательна, особенно при невозможности проведения операции. В части случаев клеточный материал новообразования получают при диагностической лапароскопии, которая также помогает уточнить техническую возможность выполнения радикальной операции.
Для определения степени вовлечения сосудов печеночных ворот может потребоваться их ангиографическое исследование. Уточняющая диагностика распространённости ракового поражения — МРТ брюшной полости с контрастированием, в том числе контрастирование желчных протоков при МРХПГ.
Критерии 100% достоверности диагноза холангиокарциномы:
- Опухоль на УЗИ, КТ или МРТ;
- Гистологическая верификация рака;
- Исключение других раков, метастазировавших в лимфоузлы ворот печени.
Лечение опухоли Клацкина
Радикальный метод лечения опухоли Клацкина — резекция части печени единым блоком с поражённым протоком. При хорошем состоянии пациента и высокой вероятности рецидива резекцию дополняют послеоперационной лучевой терапией, полугодовой профилактической химиотерапией, либо их сочетанным применением.
Более чем в 80% случаев заболевание выявляется в неоперабельной стадии. Через печеночные ворота проходят наиважнейшие для жизни органа сосуды и нервы, поэтому даже небольшой опухолевый конгломерат, особенно в совокупности с метастазированием в воротные лимфоузлы, способен серьезно нарушить их функционирование. Когда раковый инфильтрат прорастает общую печеночную артерию и воротную вену, формируя в последней тромботические массы, операция невозможна.
Противопоказание к радикальной операции — механическая желтуха вследствие внутрипротокового опухолевого стеноза, в этом случае на первом этапе проводится срочное дренирование, в том числе с установкой стента в суженый проток. После нескольких недель активной парентеральной терапии, проводимой до полной нормализации биохимических показателей крови, повторно обсуждается вопрос о возможности резекции пораженного раком участка.
В большинстве случаев при невозможности хирургического вмешательства проводится лучевая терапия на фоне приема капецитабина, после завершения облучения продолжается химиотерапия гемцитабином. При метастатической стадии возможна только длительная химиотерапия.
Тактика лечения при холангиокарциноме всегда индивидуальна и определяется мультидисциплинарным консилиумом.
Паллиативная помощь
Паллиативной терапии подлежит осложненное механической желтухой нарушение проходимости общего желчного протока, когда из-за раковой инфильтрации окружающих анатомических структур технически невозможно выполнить хирургическое вмешательство.
На первом этапе восстанавливается отток желчи — для декомпрессии в проток устанавливается стент или с помощью дренажа формируется обходной путь. При улучшении состояния на втором этапе возможно проведение внутрипротоковой фотодинамической терапии. Клинические исследования продемонстрировали значительное улучшение состояния и увеличение общей продолжительности жизни после нескольких сеансов фотодинамической терапии в сочетании с паллиативной химиотерапией.
ФДТ предполагает заблаговременное внутривенное введение специального фотосенсибилизующего препарата, накапливающегося в опухолевой ткани, с последующим лазерным облучением зоны поражения. Манипуляция выполняется с помощью эндо-УЗИ, что позволяет таргетное — узконаправленное воздействие с одновременным визуальным контролем эффективности процедуры. Ещё одно преимущество ФДТ — возможность многократного применения до полного уничтожения ракового конгломерата. Спектр противопоказаний для фотодинамической терапии настолько узок, что позволяет применять её у тяжелых пациентов.
У каждого второго со стентом или дренажом на фоне химиотерапии появляются симптомы обострения хронического воспаления билиарной системы или гепатита, вследствие застоя желчи, поэтому с паллиативной целью проводится активная симптоматическая терапия.
Прогноз жизни
Пятилетняя выживаемость после радикальной операции составляет не более 10%, потому что в ближайшие два года у двух из трех оперированных пациентов возникает рецидив рака или отдаленные метастазы. Пережившие 3 года после операции имеют хорошие шансы жить долго, вероятность рецидива на этом сроке минимальна — не выше 5%.
Неблагоприятный прогноз не является основанием для отказа в помощи На сегодняшний день существует достаточный спектр паллиативных вмешательств, не только улучшающих состояние пациента, но и продляющих ему жизнь. Если вам отказали в терапии, обращение в Европейскую клинику — это ваш шанс на жизнь.
Список литературы:
- Бредер В.В., Косырев В.Ю., Ледин Е.В. /Практические рекомендации по лекарственному лечению билиарного рака// RUSSCO, 2017; 3(suppl.2).
- Cong W.M. /Surgical pathology of hepatobiliary tumors// Springer, 2017.
- Eckel F., Schmid R.M. /Chemotherapy in advanced biliary tract carcinoma: a pooled analysis of clinical trials //Brit J of Cancer, 2007; 96.
- Hundal R., Shaffer E.A. /Gallbladder cancer: epidemiology and outcome// Clin Epidemiol, 2014; 6.
- Murakami Y., Uemura K., Sudo T., et al. /Prognostic Factors After Surgical Resection for Intrahepatic, Hilar, and Distal Cholangiocarcinoma// Ann of Surg Oncol, 2011; 18.
- Zografos G., Farfaras A., Zagouri F., et al. /Cholangiocarcinoma: principles and current trends// Hepatobil Pancr Dis Inter, 2011; 10(1).
Источник
Опухоль Клацкина
Опухоль Клацкина (синонимы: рак в области ворот печени, воротная, хилярная, перихилярная холангиокарцинома) — разновидность холангиокарциномы, злокачественной опухоли, которая развивается из клеток, выстилающих изнутри стенки желчных протоков. Это агрессивное новообразование длительно протекает бессимптомно, зачастую диагностируется на поздних стадиях и сопровождаются неблагоприятным прогнозом. Единственный способ избавиться от опухоли Клацкина — радикальное хирургическое вмешательство, но на момент установления диагноза более чем у половины больных его уже невозможно выполнить. Чаще всего этот тип холангиокарциномы обнаруживают у людей старше 60 лет.

Наш эксперт в этой сфере:
Врач-онколог, химиотерапевт,
заведующий отделением онкологии
Позвонить врачу
Холангиоцеллюлярный рак — злокачественные опухоли желчного пузыря и желчных протоков — составляет 3% от всех онкологических заболеваний. В России ежегодно диагностируются 3-4 тысячи новых случаев. В зависимости от того, в каких желчных протоках развивается злокачественная опухоль, выделяют три разновидности холангиокарцином:
- Холангиокарцинома ворот печени (опухоль Клацкина) — самая частая разновидность, на нее приходится 50-70% всех случаев. Воротами печени называют поперечную борозду на нижней поверхности органа. Через нее в печень входят воротная вена и печеночная артерия, нервы, выходят лимфатические сосуды, печеночный желчный проток. Печень состоит из двух долей: правой и левой. От них собирают желчь два долевых протока. Сливаясь, они образуют общий печеночный проток. В области этого соединения и возникает опухоль Клацкина. Свое название она получила по фамилии американского врача Джеральда Клацкина (Клатскина), который ее впервые описал.
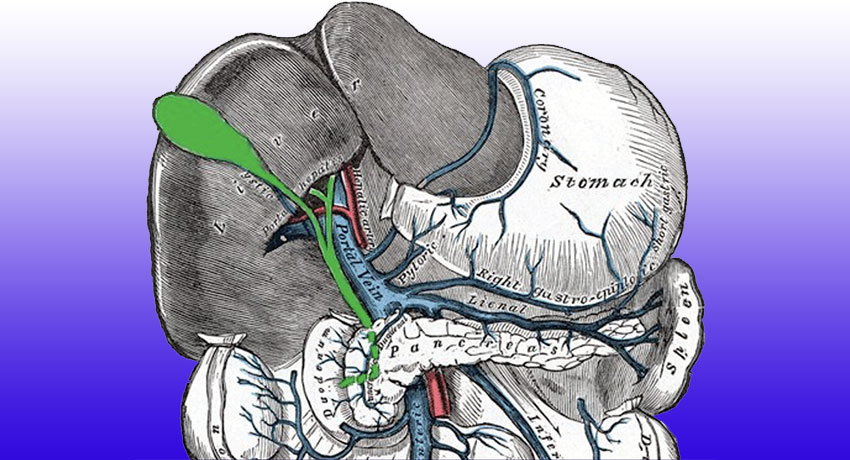
- Холангиокарцинома дистальной локализации возникает ниже, в области слияния печеночного протока и протока желчного пузыря. На нее приходится 42% случаев.
- Внутрипеченочная холангиокарцинома — самая редкая форма. Она составляет всего 8% случаев. Эта опухоль развивается в желчных протоках, которые находятся в ткани печени.
Факторы риска
К факторам риска развития холангиокарцином и, в частности, опухоли Клацкина относят:
- Склерозирующий холангит — воспаление желчных протоков, которое приводит к формированию плотной соединительной ткани. Причина этого заболевания в настоящее время до конца не изучена, но известно, что оно нередко связано с язвенным колитом — поражением толстой кишки.
- Хронический холангит, вызванный инфекционными заболеваниями.
- Паразитарные заболевания: описторхоз, клонорхоз.
- Воспалительные заболевания кишечника: язвенный колит, болезнь Крона.
- Цирроз печени — состояние, при котором нормальная печеночная ткань погибает и замещается фиброзной тканью.
- Вирусные гепатиты B и C.
- Ожирение.
- Сахарный диабет.
- Частое употребление алкоголя.
- Курение.
- Неалкогольная жировая болезнь печени.
Симптомы опухоли Клацкина
Наиболее распространенное проявление хилярной холангиокарциномы — желтуха, состояние, при котором кожа и белки глаз окрашиваются в желтый цвет. Это происходит из-за того, что злокачественная опухоль нарушает отток желчи, то есть в данном случае это механическая желтуха. Обычно она свидетельствует о запущенном заболевании. Помимо изменения цвета кожи, таких пациентов беспокоит зуд, их моча становится темной, а стул светлым. Причина этих симптомов в том, что билирубин — соединение, которое образуется при распаде гемоглобина — не выделяется с желчью в кишечник, а поступает в кровь.
Чаще всего сначала возникает желтуха, а спустя некоторое время начинает беспокоить зуд. Иногда, наоборот, зуд становится первым симптомом.
На момент диагностики заболевания примерно треть пациентов отмечают, что в последнее время сильно потеряли в весе. На поздних стадиях опухоль Клацкина вызывает тупые боли под ребрами справа.
Методы диагностики
Обычно при подозрении на поражение печени и желчных протоков обследование начинают с УЗИ, потому что этот метод диагностики самый простой, быстрый и доступный. Он может выявить расширение желчных протоков, но плохо визуализирует саму опухоль, не дает возможности оценить ее размеры, степень распространения в окружающие ткани, лимфатические узлы, брюшину.
Намного более информативна компьютерная томография с внутривенным введением контраста. КТ позволяет оценить размеры и локализацию злокачественной опухоли, в 60-90% случаев точно разобраться, возможна ли радикальная операция, выявить поражение соседних структур в воротах печени, лимфатических узлах.
С помощью
магнитно-резонансной
томографии можно судить о том, является ли обнаруженное образование доброкачественным или злокачественным. В 80% случаев данный метод диагностики позволяет разобраться, возможно ли удаление опухоли.
Холангиография — процедура, во время которой в желчные протоки вводят рентгеноконтрастное вещество и выполняют рентгенографию. Чаще всего проводят эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ): контраст вводят во время эндоскопии двенадцатиперстной кишки с помощью тонкого катетера. Если ее проведение невозможно, выполняют чрескожную чреспеченочную холангиографию с помощью иглы, введенной через кожу. В настоящее время холангиография при подозрении на рак желчных протоков считается менее предпочтительной по сравнению с КТ и МРТ. Тем не менее, она, в отличие от двух этих процедур, позволяет провести другие важные манипуляции:
- Выполнить биопсию злокачественной опухоли.
- Восстановить отток желчи путем установки дренажной трубки или стента.
Главный вопрос, на который должен ответить врач по результатам обследования пациента с холангиокарциномой: можно ли выполнить операцию в достаточном объеме, чтобы удалить злокачественную опухоль?
Чтобы обнаружить все опухолевые очаги в лимфатических узлах и отдаленные метастазы, проводят ПЭТ/КТ-сканирование. Во время этого исследования в организм пациента вводят радиофармпрепарат, который накапливается в опухолевой ткани и делает ее видимой на снимках, выполненных с помощью ПЭТ-сканера.
Стадии, классификация
Стадию опухоли Клацкина определяют в соответствии с общепринятой системой TNM, которая предусматривает оценку размера и других характеристик первичной опухоли (T), поражения регионарных лимфатических узлов (N), наличия отдаленных метастазов (M).
Выделяют следующие стадии заболевания:
- Стадия 0: рак «на месте», злокачественная опухоль, которая не распространяется за пределы слоя клеток, выстилающих изнутри желчные протоки.
- Стадия I: злокачественная опухоль, которая прорастает в мышечный, фиброзный слой желчных протоков, но не распространяется на соседние ткани.
- Стадия II: злокачественная опухоль, которая распространяется в окружающую жировую ткань или ткань печени.
- Стадия III: злокачественная опухоль распространяется на ветви печеночной артерии или воротной вены и/или присутствуют очаги в регионарных лимфатических узлах.
- Стадия IVA: злокачественная опухоль, которая вторгается в печеночную артерию, воротную вену, соседние желчные протоки и/или присутствуют очаги в регионарных лимфатических узлах.
- Стадия IVB: присутствуют очаги в лимфатических узлах чревной, брыжеечной артерии, периаортальных, перикавальных лимфоузлах, либо имеются отдаленные метастазы.
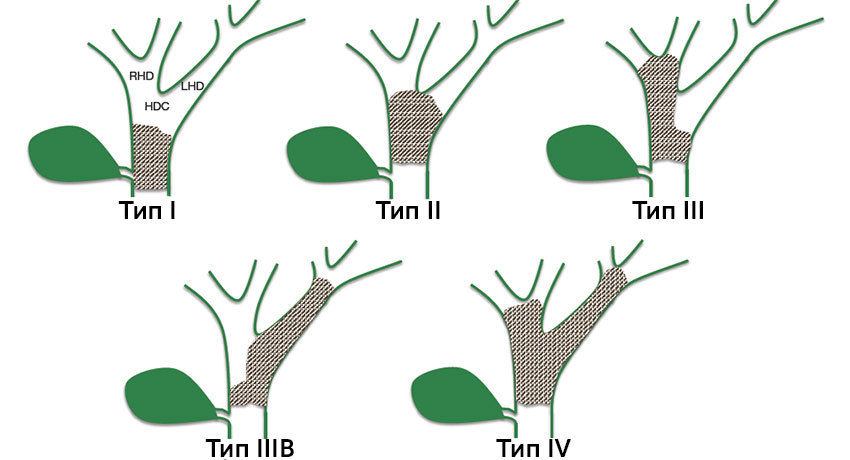
Кроме того, чтобы обозначить расположение злокачественной опухоли, при хилярных холангиокарциномах используют специальную классификацию по Висмуту — Корлетту:
- Тип I: злокачественное новообразование расположено дистальнее слияния правого и левого желчных протоков.
- Тип II: опухоль захватывает место слияния и частично правый и левый протоки.
- Тип III: злокачественная опухоль распространяется на общий печеночный проток и правый (IIIA) или левый (IIIB) проток.
- Тип IV: поражение общего, правого и левого печеночных протоков.
В зависимости от характера роста, опухоли Клацкина делят на три типа: склерозирующие, узелковые и папиллярные. Чаще всего встречаются склерозирующие — они растут в толщу стенки желчных протоков. Узелковые и папиллярные растут в просвет. Наиболее благоприятными считаются папиллярные, они чаще всего являются резектабельными.
Методы лечения
Единственный метод лечения, который позволяет полностью избавиться от опухоли Клацкина и значительно повысить выживаемость — радикальная операция. К ней прибегают при I-II стадиях заболевания. Выполняют резекцию печени, удаляют желчные протоки и регионарные лимфатические узлы.
При механической желтухе операция сопряжена с высоким риском осложнений, поэтому предварительно нужно восстановить отток желчи. В настоящее время для этого зачастую прибегают к стентированию. В заблокированный участок желчных протоков устанавливают стент — небольшую трубку с сетчатой стенкой из металла. Для этого не нужно делать разрезов или проколов на брюшной стенке — манипуляцию проводят во время эндоскопии двенадцатиперстной кишки. Спустя 4-6 недель можно выполнить хирургическое вмешательство.
При резекции печени важно, чтобы осталась достаточно большая часть органа, которая могла бы справляться с его функциями. Если ожидается, что объем оставшейся печеночной ткани будет менее 25%, за 3-5 недель до хирургического вмешательства целесообразно провести эмболизацию ветвей воротной вены. За счет этого происходит гипертрофия ткани печени, и после операции удается сохранить ее больший объем. Это помогает предотвратить печеночную недостаточность.
Удаленную злокачественную опухоль отправляют в патоморфологическую лабораторию, где проводят гистологическое, иммуногистохимическое,
молекулярно-генетическое
исследование. Определяют мутации в генах BRAF, KRAS, ALK, транслокацию ROS1,
Her-2new
, микросателлитную нестабильность. Эти генетические изменения встречаются примерно в 10% случаев, и они делают злокачественную опухоль чувствительной к некоторым таргетным препаратам.
Некоторым пациентам с неоперабельной опухолью Клацкина может быть предложена трансплантация печени.
После операции может быть назначена адъювантная терапия, например, лучевая терапия в сочетании с химиопрепаратом 5-фторурацилом. В ряде исследований такой подход показал улучшение показателей выживаемости. В настоящее время нет доказательств того, что перед операцией была бы полезна неоадъювантная терапия — исследования на эту тему продолжаются.
При неоперабельном раке в области ворот печени применяют химиотерапию (обычно сочетание гемцитабина с препаратами платины), лучевую терапию.
В ряде случаев применяется фотодинамическая терапия (ФДТ). Пациенту внутривенно вводят особое соединение — фотосенсебилизирующий агент, который накапливается в раковых клетках, и затем активируют его с помощью света. В итоге образуются свободные радикалы, которые уничтожают опухолевые клетки.
Мы вам перезвоним
Оставьте свой номер телефона
Прогноз выживаемости
Опухоль Клацкина по-прежнему остается одним из «сложных» онкологических заболеваний с низкими показателями выживаемости. Средняя пятилетняя выживаемость после хирургического вмешательства составляет 10-40%. У многих пациентов уже во время операции становится понятно, что опухоль невозможно удалить полностью. И даже если по результатам биопсии получен негативный край резекции (рядом с линией разреза не обнаружено опухолевых клеток), впоследствии в 50-70% случаев происходит рецидив.
Тем не менее, совершенствуются хирургические вмешательства, появляются новые противоопухолевые препараты. Опухоли Клацкина встречаются редко, поэтому их сложно изучать, зачастую не удается собрать нужного количества пациентов, чтобы оценить статистику. Тем не менее, ученые продолжают искать новые подходы, новые эффективные методы лечения. В клинике Медицина 24/7 применяются все современные методики, новейшие препараты, у нас работают врачи, которые имеют большой опыт лечения холангиоцеллюлярного рака. В нашей клинике пациенты с этими заболеваниями могут получить наиболее эффективную помощь, в соответствии с современными международными стандартами.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник