Летальные исходы ветряной оспы
Содержание статьи
Ветряная оспа у взрослых: чем грозит и как лечить
Ветряная оспа у взрослых: чем грозит и как лечить
Из «пустяковой» детской инфекции ветрянка может превратиться в опасную для жизни болезнь. Так бывает у взрослых, которым не довелось столкнуться с ветряной оспой вовремя.
Ветряная оспа — острое вирусное заболевание, которое сопровождается появлением на теле характерной сыпи и передается воздушно-капельным путем.
Возбудитель ветрянки — вирус варицелла-зостер (Varicella Zoster). Этот представитель герпес-вирусов настолько широко распространен и контагиозен (заразен), что в большинстве случаев ветряной оспой люди заболевают при первом же контакте, то есть в детстве. Поэтому ветрянку традиционно считают детской инфекцией. Однако 2% людей переносят это заболевание и в зрелом возрасте. У взрослых ветряная оспа имеет более тяжелое течение и часто сопровождается осложнениями.
Источником ветрянки всегда является человек. Человек заразен
весь период болезни и на протяжении 5 дней после
появления последнего элемента сыпи.
Ветрянка у взрослых: особенности течения
По наблюдению отечественных инфекционистов, в структуре заболеваемости ветрянкой у взрослых в 85% случаев регистрируются среднетяжелые формы, около 8% — тяжелые, и только в 7% случаев наблюдается легкое течение, как у детей.
Инкубационный период ветряной оспы у взрослых обычно затягивается вплоть до 21-го дня. Далее наступает выраженный продромальный период, который длится около 2 дней. Этот этап характеризуется общим недомоганием, подъемом температуры от 37 до 39 градусов Цельсия, снижением аппетита, вялостью, сонливостью.
Обычно на 3-4-й день наступает манифестный период ветряной оспы: появляется сыпь на коже, сопровождающаяся зудом.
Элементы сыпи выглядят как небольшие узелки на красном фоне. Очень быстро на месте узелков — папул — образуются одиночные пузырьки с тонкой покрышкой и прозрачным содержимым — везикулы. Иногда содержимое везикул бывает красно-бурым (геморрагическим). В течение нескольких дней везикулы покрываются бурыми корками. Иногда их содержимое нагнаивается, становится непрозрачным, формируется пустула. Сыпь у взрослых очень обильная. Приблизительно у 50% больных ветрянкой взрослых сыпь нагнаивается, что сопровождается повторным подъемом температуры до 39-40 градусов Цельсия.
Подсыпания происходят в течение нескольких дней, поэтому на коже можно одновременно наблюдать все элементы ветряночной сыпи: папулы, везикулы, пустулы и корочки.
Высыпания наблюдаются также на слизистых оболочках ротовой полости и глаз, на половых органах, что приводит к болезненности при мочеиспускании и дефекации.
Особенностью течения ветряной оспы у взрослых является выраженность интоксикации и длительный лихорадочный период от 7-9 дней и более. У взрослых часто наблюдается увеличение лимфатических узлов — лимфаденопатия.
Осложнения ветряной оспы у взрослых
Ветряная оспа у взрослых часто осложняется пиодермией, коньюнктивитом, стоматитом. Самыми опасными осложнениями ветряной оспы являются поражения внутренних органов и головного мозга. В числе наиболее распространенных — пневмония, менингит, энцефалит, миокардит. У пожилых людей, беременных и родильниц, а также лиц с тяжелой соматической патологией и болезнями крови наблюдаются злокачественные формы ветряной оспы с летальным исходом.
Лечение ветрянки у взрослых
В большинстве случаев лечение ветряной оспы симптоматическое. Для снижения температуры тела назначают жаропонижающие на основе парацетамола и ибупрофена. Для уменьшения зуда и воспалительных явлений используют антигистаминные лекарственные средства. В некоторых случаях назначается прием противовирусных препаратов и интерферонов. Антибиотики показаны при обильном появлении пустул, а также при развитии других бактериальных осложнений ветряной оспы, строго по назначению врача.
На весь лихорадочный период рекомендуется постельный и полупостельный режим, полноценное питание, обильное теплое питье.
Большое значение имеет гигиена кожи и слизистых. Высыпания обрабатывают раствором бриллиантовой зелени, фукорцина (жидкость Кастеллани) и другими препаратами с антимикробным и противозудным действием. Во время приема водных процедур нельзя пользоваться мочалкой, растираться полотенцем.
Особенности ветрянки у взрослых:
- высокая температура тела;
- выраженная интоксикация;
- обилие сыпи и нагноение элементов;
- лимфаденопатия;
- частые осложнения в виде пневмонии и энцефаломиелита.
Профилактика ветряной оспы у взрослых
Перенесенная в детстве ветряная оспа обычно оставляет пожизненный иммунитет. Однако для лиц, не имеющих иммунных антител к вирусу ветрянки, особенно тех, кто относится к группе риска по развитию тяжелых форм болезни, существует возможность вакцинопрофилактики.
На территории России зарегистрированы вакцины «Варилрикс» и «Окавакс». Эти препараты можно применять и для экстренной профилактики ветряной оспы.
Автор: Татьяна Узонина
Эксперт: Наталья Долгополова, врач-терапевт
В материале использованы фотографии, принадлежащие shutterstock.com
Источник
Ветряная оспа: взрослые в группе риска
Взрослые люди, не переболевшие ветряной оспой в детстве, подвержены риску инфицирования во взрослом возрасте, когда течение данной инфекции и ее последствия могут быть более серьезными, чем у детей. По данным статистики в РФ — около 10% заболевших ветряной оспой подростки старше 15 лет и взрослые.
Статистика заболеваемости в России
- Ветряная оспа (ВО) в России в течение 12 лет сохраняет стабильно 2-3 место в структуре инфекционной заболеваемости. Случаи ветряной оспой регистрируются на территории всех субъектов Российской Федерации;
- В 2018 году ветряная оспа заняла 2 место по величине экономического ущерба от инфекционной патологии после ОРВИ (без туберкулеза и ВИЧ-инфекции);
- В 2018 году экономический ущерб составил более 28,7 млрд. рублей, а в 2017 году — 12,6 млрд. рублей);1
- В 2018 году зарегистрировано 837829 случаев ветряной оспы1 (ВО) (2017 — 8583532), показатель заболеваемости составил 570,76 на 100 тыс. населения (2017 — 585,21 на 100 тыс. населения);
- Ветряная оспа регистрируется на территориях всех субъектов Российской Федерации, в том числе в 50 из них показатели заболеваемости превышают средний уровень по стране;
- В 2018 году зарегистрировано 2 случая летального исхода от ВО, 1 из них — у ребёнка;1
- Среди заболевших — 94,4% — это дети, при этом наибольшая доля случаев заболевания (68,8 %) приходится на детей в возрасте от 1 года до 6 лет, причем более половины (56,2 %) заболеваний — у детей в возрасте 3-6 лет;1
- В 2018 году вакцинировано около 57 тыс. человек (в 2016 г. — 78833, 2017 — 737202).
Недетская болезнь
При том, что в основном ветряной оспой болеют дети, и многолетнюю цикличность эпидемического процесса определяет возрастная группа от 3 до 6 лет, на которую приходится более половины случаев инфекций (в 2018 г. в РФ — 56,2%), ежегодно регистрируются случаи заболевания у взрослого населения. В 2007 году процент заболевших взрослых составлял 4,8%, в 2013 году — 9,1%, в 2015-2017 гг. — 5,7%.3-5
Очень часто ветряную оспу считают безобидной болезнью детского возраста, на самом деле, даже не осложненные случаи могут вызывать значительный дискомфорт и страдания пациента, в основном из-за зуда и лихорадки. Более того, могут наблюдаться различные осложнения, включая серьезные и угрожающие жизни явления, приводящие к смерти ранее здоровых лиц.6
Среди осложнений наиболее часто регистрируются инфекции кожи и мягких тканей, флегмона, осложнения со стороны дыхательной и нервной системы7. Вероятность развития осложнений у подростков (старше 15 лет) и взрослых выше по сравнению со здоровыми детьми.8
Риск развития осложнений у взрослых в 1,9 раза выше, а риск госпитализации в 6,2 раза выше, чем у детей. Пневмония, редкое осложнение у детей и самая частая причина госпитализации у взрослых с ветряной оспой. Смертность у таких больных составляет 10-20%.9
Риск смерти при заболевании ветряной оспой у взрослых значительно выше по сравнению с детьми.10 Возможность тяжелого течения инфекции и вероятность угрожающих жизни осложнений, свидетельствуют, что к ветряной оспе не следует относится легкомысленно.
Более того, могут наблюдаться различные осложнения, включая серьезные и угрожающие жизни явления, приводящие к смерти ранее здоровых лиц.11 Среди осложнений наиболее часто регистрируются инфекции кожи и мягких тканей, флегмона и осложнения со стороны дыхательной системы.12
Крайне опасна ветрянка для беременных женщин. Если для самой женщины болезнь будет протекать ровно с теми же рисками, что и для других взрослых, то особую опасность вирус представляет непосредственно для плода. Как и с большинством других инфекционных заболеваний, в случае с ветряной оспой наибольшие риски возникают на первом триместре беременности и в дни накануне родов.
Харит Сусанна Михайловна, педиатр, инфекционист, профессор, д.м.н.,ФГБУ ДНКЦИБ ФМБА Россия, главный внештатный специалист по вакцинопрофилактике комитета по здравоохранению Санкт-Петербурга, руководитель отдела профилактики инфекционных заболеваний ФГБУ «ДНКЦИБ ФМБА», г. Санкт-Петербург детских инфекций: «Нам привычно думать, что ветряная оспа — это всего лишь лёгкая детская инфекция. Но это не совсем так. Перенеся в детстве это заболевание человек на всю жизнь остаётся заражённым вирусом, который его вызвал. Вирус Varicella Zoster живёт в ганглиях спинного мозга и с возрастом начинает о себе напоминать в виде опоясывающего герпеса с длительными и тяжёлыми болями. Частота опоясывающего герпеса в геометрической прогрессии увеличивается с возрастом, а боли в спине сохраняются иногда годами и по интенсивности их сравнивают с болями при онкологических заболеваниях. Многолетние наблюдения в странах, где проводят вакцинацию против этой инфекции показали снижение заболеваемости у детей ветряной оспой, а у взрослых опоясывающим герпесом13»
На данный момент вакцинация против ветрянки входит в национальный календарь прививок Российской Федерации по эпидпоказаниям. Ранее Минздрав РФ сообщал о планах включения прививки от ветряной оспы в обязательную часть календаря. В 2018 году привито около 57 тыс. человек (в 2016 г. — 78833 чел., в 2017 — 73720 чел.)14
Источники:
1 Государственный доклад «О состоянии санитарноэпидемиологического благополучия населения Российской Федерации 2018 году».
2 Государственный доклад «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2017 году.
3 О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2016 году: государственный доклад.
4 Ермоленко М. В. Серологический мониторинг в системе эпидемиологического надзора за ветряной оспой: Автореферат дисс. … канд. мед. наук. Мо- сква, 2014. Ermolenko M. V. Serologicheskij monitoring v sisteme epidemiologicheskogo nadzora za vetryanoj ospoj: Doctorate of med. sci. diss. Moscow; 2014 (in Russian).
5 Кокорева С.П., Илунина Л.М., Казарцева Н.В. Клиника и течение ветряной оспы в современных условиях. Лечение и профилактика. 2016; 4: 13-20. 4. Kokoreva S.P., Ilunina L.M., Kazarceva N.V. Klinika i techenie vetryanoj ospy v sovremennyh usloviyah. Lechenie i profilaktika. 2016; 4: 13-20 (in Russian).
6 Banz K et al. Eur J Health Econom 2004; 5: 546−53.
7 Reynolds MA, Watson BM, Plott-Adams KK, et al. Epidemiology of varicella hospitalizations in the United es, 1995-2005. J Infect Dis 2008; 197 (Suppl 2): S120-6.
8 Marin M, Watson TL, Chaves SS, et al. Varicella among adults: data from an active surveillance project,
1995-2005. J Infect Dis 2008; 197 (Suppl 2): S94-100.
9 Avnon LS, Smolikov A, Almog Y. Varicella pneumonia in southern Israel: clinical characteristics, diagnosis and therapeutic considerations. Isr Med Assoc J 2009; 11: 261-5.
10 Bonanni P, Breuer J, Gershon A, et al. Varicella vaccination in Europe — taking the practical approach. BMC Med 2009; 7: 26.
11 Banz K et al. Eur J Health Econom 2004; 5: 546−53.
12 Reynolds MA, Watson BM, Plott-Adams KK, et al. Epidemiology of varicella hospitalizations in the United es, 1995-2005. J Infect Dis 2008; 197 (Suppl 2): S120-6.
13 Информационное письмо, направленное в адрес GSK.
14 Государственный доклад «О состоянии санитарноэпидемиологического благополучия населения Российской Федерации 2018 году»
Источник
Клинические варианты осложнений ветряной оспы у детей
Статьи
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; №3 (сентябрь-октябрь); 2019; стр. 13-16.
Л. Н. Мазанкова2, д-р мед. наук, проф., зав. кафедрой детских инфекционных болезней, Заслуженный врач России, Э. Р. Самитова, канд. мед. наук, зам. главного врача по инфекции1, ассистент кафедры детских инфекционных болезней2, С. Г. Горбунов2, д-р мед. наук, проф., В. П. Зыков2, д-р мед. наук, проф., зав. кафедрой детской неврологии, И. М. Османов1, д-р мед. наук, проф., главный врач, В. В. Никитин1, зав. отделением общей реанимации и интенсивной терапии, М. Н. Ермакова1, зав. 1-м инфекционным отделением.
1ГБУЗ «ДГКБ им. З. А. Башляевой ДЗМ»
2ФГБОУ ДПО РМАНПО Минздрава России
Резюме: В статье представлено клиническое описание случая ветряной оспы у ребенка 11 месяцев, осложнившейся энцефалитом и флегмоной мягких тканей подбородка на фоне гипогаммаглобулинемии с благоприятным исходом. Показан алгоритм диагностики хирургического и неврологического осложнений ветряной оспы, в том числе методы нейровизуализации. На данном примере продемонстрирована эффективность комплексного лечения осложненной формы этой инфекции, включающего противовирусную, антибактериальную и противосудорожную терапию, позволившего добиться благоприятного исхода.
Ключевые слова: ветряная оспа, дети, осложнения ветряной оспы, менингоэнцефалит, васкулит, флегмона
Summary: The article presents a clinical description of a chickenpox case in a 11-month-old child, complicated by encephalitis and phlegmon of the soft tissues of the chin against the background of hypogammaglobulinemia with a favorable outcome. The algorithm for diagnosing surgical and neurological complications of chickenpox, including methods of neuroimaging, is shown. This example demonstrates the effectiveness of the complex treatment of a complicated form of this infection, including antiviral, antibacterial and anticonvulsant therapy, which has led to a favorable outcome.
Keywords: chickenpox, children, chickenpox complications, meningoencephalitis, vasculitis, phlegmon
Ветряная оспа (МКБ-10: В01) — острое инфекционное заболевание, вызываемое вирусом Varicella-zoster (VZV) из семейства Herpesviridae, передающееся воздушно-капельным путем, характеризующееся лихорадкой, интоксикацией, появлением характерной макулопапулезной и везикулезной сыпи и доброкачественным течением [1].
Ветряная оспа — широко распространенное заболевание в детском возрасте, что связано со всеобщей восприимчивостью, легкостью передачи инфекции и отсутствием массовой специфической профилактики. Заболевают дети всех возрастов, включая новорожденных и детей 1-го года жизни. Возможна трансплацентарная передача инфекции, развитие врожденной ветряной оспы, отличающейся тяжелым течением, генерализацией процесса в виде висцеральной формы с полиорганным поражением [2]. Ветряная оспа может быть причиной летальных исходов, в том числе у детей с онкогематологическими заболеваниями, у новорожденных, а также у пациентов, получающих химиотерапию, глюкокортикостероиды, лучевую терапию, у иммунокомпрометированных больных, в том числе при ВИЧ-инфекции [3].
Тяжесть состояния при ветряной оспе часто обусловлена развитием осложнений, частота которых составляет от 4,83 до 67,7%, по данным разных авторов. По оценке ВОЗ, в мире ежегодно госпитализируются по поводу осложнений ветряной оспы около 4 млн больных, а умирают от этой инфекции более 4000 больных. В России среди госпитализированных детей с ветряной оспой в 40,4% случаев регистрируются осложнения, наиболее часто встречаются бактериальные инфекции кожи (8,4%) и неврологические осложнения (4,2%) [4, 5].
Самым частым неврологическим осложнением при ветряной оспе у детей является энцефалит, составляющий 75% среди других неврологических синдромов и характеризующийся развитием церебеллярной (мозжечковой) формы с атаксией [6], [7]. Реже встречаются оптикомиелит, поперечный миелит, серозный менингит, менингоэнцефалит, энцефалит с деменцией, нейропатии, асептический менингит, синдром Гийена-Барре, парез лицевого нерва [2]. Разнообразие клинических форм поражения нервной системы при ветряной оспе представлено в работе Билялетдиновой И.Х. с соавт. (2016) такими состояниями, как мозжечковая атаксия (44%), менингоэнцефалит (40,5%), менингит (8,3%), полирадикулонейропатия (4,8%), острый диссеминированный энцефаломиелит (1,2%), ишемический инсульт (1,2%) [8]. При наблюдении за 65 детьми в возрасте от 1 года до 17 лет с ветряночным энцефалитом Скрипченко Н.В. с соавт. (2009) установлено преобладание мозжечковой формы заболевания, составляющей 93,9%, над церебральной формой. При этом изменения на МРТ являются редкостью и составляют 12,3%. Исходом мозжечковой формы было выздоровление в 100% случаев, а при церебральной форме — развитие эпилепсии в 50% и летального исхода у 25% [9].
Бактериальные осложнения ветряной оспы характеризуются развитием вторичного инфицирования элементов ветряночной сыпи с образованием на коже абсцессов, импетиго, флегмоны, стрептодермии, рожи и др. Возможно сочетание бактериальных и неврологических осложнений у детей с иммунодефицитными состояниями, однако такие формы встречаются редко, отличаются тяжестью течения и неблагоприятным исходом. Ниже представлен случай ветряной оспы у ребенка 11 месяцев с развитием комбинированного осложнения в виде флегмоны и менингоэнцефалита.
Ребенок Никита П. поступил в инфекционное отделение ГБУЗ «ДГКБ им. З.А. Башляевой ДЗМ» на 4-й день болезни с диагнозом: «Ветряная оспа. Отек Квинке». Заболевание началось остро с повышения температуры тела до 38,3оС и появления везикулезной сыпи на волосистой части головы, лице, туловище и конечностях, которая сохранялась в течение 3 суток. На фоне продолжающейся лихорадки до 38,5оС на 4-й день болезни появились гиперемия и отек кожи в области подбородка, что послужило причиной госпитализации ребенка. Анамнез жизни ребенка — без особенностей. Из эпидемиологического анамнеза известно, что он находился в семейном контакте по ветряной оспе.
При поступлении состояние ребенка средней степени тяжести. Температура тела 37,8оС. Умеренно выражены симптомы интоксикации: вялость, снижение аппетита. На коже единичные подсыхающие везикулы, корочки. В легких — аускультативно жесткое дыхание, хрипов нет, ЧД — 24 в минуту. Тоны сердца ясные, ритмичные, ЧСС — 122 в минуту. Живот мягкий, безболезненный. Печень выступает из-под реберной дуги на 1,5 см, селезенка не пальпируется. Стул и мочеиспускание в норме. Отеков нет. Сознание ясное, менингеальных и очаговых симптомов нет. В подбородочной области отек и инфильтрация мягких тканей, подтвержденные при УЗИ. Ребенку выставлен клинический диагноз: «Ветряная оспа. Флегмона подбородочной области». Назначена антибактериальная терапия: цефазолин и ампициллин/сульбактам в возрастных дозах внутримышечно. Произведено вскрытие и дренирование флегмоны, получен гной, при бактериологическом посеве которого выделен S. pyogenes группы А (рис. 1).
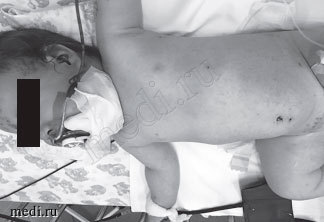
Рис. 1. Ребенок 11 месяцев с признаками ветряной оспы
На 3-й день госпитализации (7-й день болезни) отмечалось ухудшение состояния за счет гипертермии, распространения флегмоны с подбородочной области на шею и грудь, появления правостороннего гемипареза и тонико-клонических судорог в пораженной конечности. В анализе крови при этом отмечалась анемия 1-2-й степени, тромбоцитопения до 100 х 109/л, гиперлейкоцитоз 43,3 х 109/л со сдвигом влево до миелоцитов по типу лейкемоидной реакции миелоидного типа, повышение СОЭ до 55 мм/ч. Наблюдался выраженный системный воспалительный ответ в виде повышения уровня С-реактивного белка до 98,3 мг/л (норма до 10 мг/л) и прокальцитонина до 1,5 нг/л (норма до 0,5 нг/л). В протеинограмме отмечалась гипогаммаглобулинемия до 6,63%. Коагулограмма без изменений. На ЭКГ -неполная блокада правой ветви пучка Гиса.
Появление неврологической симптоматики в сочетании с воспалительными изменениями в анализах крови послужили показанием к проведению компьютерной томографии (КТ) головного мозга, на которой визуализированы ишемические изменения вещества головного мозга левой лобной и затылочной доли с очагами пониженной плотности до 2 см в диаметре, не изменяющимися при введении контрастного вещества, что характерно для течения энцефалита (рис. 2). Ребенку была выполнена спинномозговая пункция.
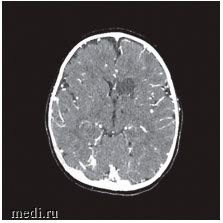
Рис. 2. КТ головного мозга: ишемические изменения вещества головного мозга левой лобной и затылочной долей, что, вероятнее всего, является проявлением энцефалита
В анализе ликвора наблюдался невысокий преимущественно нейтрофильный цитоз (24 клетки, из них 19 -нейтрофилы, 5 — лимфоциты), содержание белка и глюкозы в норме. При ПЦР исследовании ликвора на ДНК вирусов группы герпеса обнаружена ДНК VZV.
Ребенок был осмотрен оториноларингологом, офтальмологом, хирургом, неврологом. Учитывая ухудшение состояния, появление правостороннего гемипареза, судорог, выраженных воспалительных изменений в анализах крови, данные молекулярно-генетического исследования ликвора и КТ головного мозга, можно было думать о развитии у пациента осложнений ветряной оспы в виде энцефалита с высокой вероятностью церебрального васкулита и флегмоны мягких тканей подбородочной области, шеи и грудной клетки. В связи с этим для дальнейшего лечения ребенок был переведен в ОРИТ, где находился 14 дней.
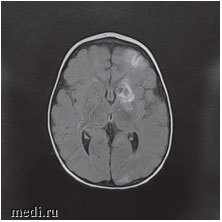
Рис. 3. МРТ головного мозга: ишемические изменения в бассейне левой средней мозговой артерии и атрофия коры головного мозга в височной и лобной долях слева
Консультация проф., зав. кафедрой неврологии детского возраста РМАНПО Зыкова В.П. от 14.03.17: ветряночный энцефалит с высокой вероятностью церебрального васкулита. По данным видео-ЭЭГ-мониторинга, выявлена эпилептиформная активность теменно-лобной лотенции. С учетом клинико-ЭЭГ-проявлений рекомендуется продолжить антиконвульсантную терапию в течение 6 месяцев от начала заболевания, с повторным видео-ЭЭГ-монторингом.
Консультация в НПЦ медицинской радиологии ДЗМ канд. мед. наук, доц. Петряйкина А.В. от 23.03.17: по результатам представленных КТ и МРТ изображений, учитывая клиническую картину вероятно речь идет о течении ветряночного VZV. Зона поражения затрагивает корково-подкорковые области левого полушария (всех долей), область головки хвостатого ядра. Вероятно, имел место васкулит с поражением периферических отделов сосудистого русла, без убедительных данных за геморрагический компонент.
На ЭЭГ в динамике зарегистрированы выраженные общемозговые изменения биоэлектрической активности головного мозга со сглаженностью зональных различий. Наблюдалась непостоянная межполушарная асимметрия в затылочной и центрально-височной областях за счет преобладания медленной волновой активности, выраженные признаки дисфункции срединных структур. Пробы с фото- и фоностимуляцией существенно не отличались от фоновой записи. Структура фаз сна сохранена. В затылочной и центрально-височной областях с обеих сторон периодически отмечались эпилептиформные потенциалы, что свидетельствовало, вероятно, о формировании эпиактивности. При выполнении дневного видео-ЭЭГ-мониторинга зафиксирована эпилептиформная активность в лобно-теменной области, что позволило рекомендовать продолжение плановой противосудорожной терапии в течение 1 года от начала заболевания с контрольным аналогичным исследованием.
Была продолжена антибактериальная терапия с последовательной сменой антибиотиков на 10-дневные курсы меропенема и ванкомицина (в комбинации), линезолида, ципрофлоксацина и рифампицина. Кроме того, пациент получал ацикловир по 160 мг х 3 р/сут. внутривенно в течение 3 недель, инфузионную терапию глюкозо-солевыми растворами, человеческий иммуноглобулин для внутривенного введения из расчета 1,5 г/кг на курс, трансфузию эритроцитарной взвеси, противосудорожную (диазепам, затем вальпроевую кислоту), сосудистую и прочую симптоматическую терапию.
На фоне проводимого лечения отмечалась положительная клинико-лабораторная динамика. При выписке состояние ребенка удовлетворительное, температура тела стойко в пределах нормы, симптомы интоксикации отсутствуют. Кожные покровы и слизистые оболочки чистые, обычной окраски. В подчелюстной области вокруг послеоперационного рубца сохранялась небольшая инфильтрация мягких тканей размерами 10 х 4 мм, цвет кожи на данном участке не изменен, флюктуация отсутствовала. Со стороны сердечно-сосудистой системы, легких и ЖКТ патологии не выявлено. Физиологические отправления в норме. Неврологический статус: сознание ясное, очаговых и менингеальных симптомов нет. Снижен объем движений в правой руке. Сухожильные рефлексы и сила в мышцах рук справа снижены, в ногах — одинаковы с обеих сторон.
В анализах крови в динамике нормализовалось количество эритроцитов, лейкоцитов и тромбоцитов с преобладанием в лейкоцитарной формуле лимфоцитов (76%). Показатели СОЭ и прокальцитонина также пришли в норму, сохранялось небольшое повышение уровня С-реактивного белка (15,2 мг/л). Содержание общего белка приблизилось к нижней границе нормы (58 г/л). Показатели ликвора при повторной люмбальной пункции — без патологии, ДНК VZV при контрольном ПЦР-исследовании не обнаружена.
Ребенок был выписан с заключительным основным диагнозом: «Ветряная оспа, типичная форма, тяжелое течение», осложнения: «Ветряночный менинго-энцефалит с явлениями васкулита. Симптоматическая фокальная эпилепсия. Флегмона мягких тканей подбородочной области, шеи и грудной клетки в стадии разрешения», сопутствующий диагноз: «Гипогаммаглобулинемия».
При выписке пациенту рекомендован домашний режим и диета по возрасту, продолжить прием вальпроевой кислоты до 1 года с контролем концентрации через 1 месяц, витамины В1, В6, В 12, L-карнитин, медицинский отвод от профилактических прививок на 1 год, ежемесячный контроль общего анализа крови, ежеквартальный контроль ЭЭГ, повторить видео-ЭЭГ-мониторинг через 1 месяц и МРТ головного мозга через полгода, продолжить ЛФК и массаж под наблюдением участкового педиатра и невролога.
Катамнез невролога от 10.12.18. Диагноз: последствие ветряночного менингоэнцефалита с явлениями васкулита. Симптоматическая эпилепсия, левополушарная лобно-височная. Медикаментозная ремиссия. Рекомендовано: продолжить конвулекс, программу отмены начать постепенно, под контролем ЭЭГ. Судороги не повторялись.
На данном примере продемонстрированы особенности раннего развития поражения ЦНС в виде менингоэнцефалита с явлениями васкулита и формированием симптоматической фокальной эпилепсии с благоприятным исходом у ребенка 11 месяцев с тяжелой типичной формой ветряной оспы, осложненной флегмоной мягких тканей подбородочной области, шеи и грудной клетки на фоне гипогаммаглобулинемии. Применяемые методы диагностики, в том числе нейровизуализация, позволили своевременно диагностировать развившиеся осложнения и скорректировать проводимую терапию.
ЛИТЕРАТУРА
1. Детские инфекции: Справочник практического врача / Под ред. Л.Н. Мазанковой. 2-е изд., перераб. и доп. М.: МЕД-пресс-информ, 2016.
2. Ветряная оспа у детей в современных условиях (эпидемиология, клиника, диагностика, терапия, профилактика): Учебное пособие / Под ред. Ю.В. Лобзина. СПб., 2011.
3. Зрячкин Н.И., Бучкова Т.Н., Чеботарева Г.И. Осложнения ветряной оспы (обзор литературы) // Журнал инфектологии. 2017. Т. 9. № 3. С. 117-128.
4. Лещинская Е.В., Мартыненко И.И. Острые вирусные энцефалиты у детей. М.: Медицина, 1990.
5. Сорокина М.Н., Скрипченко Н.В. Вирусные энцефалиты и менингиты у детей. М., Медицина, 2004.
6. Ветряная оспа у детей: Руководство для врачей / Под ред. Н.В. Скрипченко. СПб.: Тактик-Студио, 2015.
7. Science M., MacGregor D., Richardson S.E. Central nervous system complication of varicella-zoster virus // J. Pediatr. 2014. Vol. 165. № 4. Р. 779-785.
8. Билялетдинова И.Х., Малинникова Е.Ю., Митрофанова И.В., Прыткова М.И. Поражения нервной системы, вызванные вирусом варицелла-зостер // Детские инфекции. 2016. № 3. С. 10-15.
9. Скрипченко Н.В., Иванова Г.П., Команцев В.Н., Савина М.В. Современные особенности ветряночных энцефалитов у детей // Журнал инфектологии. 2009. Т. 1. № 4. С. 36-43. Л. С. Чутко1, д-р мед. наук, проф., С. Ю. Сурушкина1, канд. мед. наук, Е. А. Яковенко1, канд. биол. наук, Т. Л. Корнишина2, канд. мед. наук
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник